MATERYAL ve METOD
advertisement

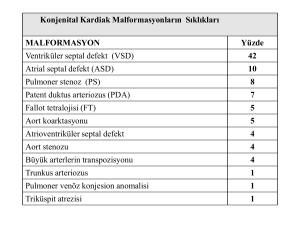
T.C. SAĞLIK BAKANLIĞI KOŞUYOLU KALP EĞİTİM ve ARAŞTIRMA HASTANESİ İNFEKTİF ENDOKARDİT OLGULARINDA KLİNİK , LABORATUAR VE EKOKARDİYOGRAFİK PARAMETRELERİN ORTA-UZUN SÜRELİ İZLEM SONUÇLARI Kardiyoloji Uzmanlık Tezi DR.OLCAY ÖZVEREN İstanbul - 2004 1 T.C. SAĞLIK BAKANLIĞI KOŞUYOLU KALP EĞİTİM ve ARAŞTIRMA HASTANESİ İNFEKTİF ENDOKARDİT OLGULARINDA KLİNİK , LABORATUAR VE EKOKARDİYOGRAFİK PARAMETRELERİN ORTA-UZUN SÜRELİ İZLEM SONUÇLARI Kardiyoloji Uzmanlık Tezi DR.OLCAY ÖZVEREN İstanbul - 2004 T.C. 2 SAĞLIK BAKANLIĞI KOŞUYOLU KALP EĞİTİM ve ARAŞTIRMA HASTANESİ Klinik Şefi: Doç. Dr. Mehmet ÖZKAN İNFEKTİF ENDOKARDİT OLGULARINDA KLİNİK , LABORATUAR VE EKOKARDİYOGRAFİK PARAMETRELERİN ORTA-UZUN SÜRELİ İZLEM SONUÇLARI Kardiyoloji Uzmanlık Tezi DR.OLCAY ÖZVEREN 3 İstanbul - 2004 İÇİNDEKİLER KISALTMALAR………………………………………...sayfa iii ÖZET……………………………………………………..sayfa iv-v GENEL BiLGiLER……………………………………...sayfa 1-26 GİRİŞ ve AMAÇ…………………………………………sayfa 27 MATERYAL VE METOD……………………………..sayfa 28-33 BULGULAR……………………………………………...sayfa 34 -48 TARTIŞMA………………………………………………sayfa 49 -53 KAYNAKLAR…………………………………………...sayfa 54-58 4 KISALTMALAR ARA : Akut Romatizmal Ateş ASD : Atriyal Septal Defekt CRP : C Reaktif protein DORV : Çift çıkımlı sağ ventrikül ESH : Eritrosit sedimantasyon hızı HACEK : Haemophilus , Actinobacillus, Cardiobacterium, Eikenella, Kingella ICD : implante edilebilen kardiyovertör-defibrilatör İE : İnfektif Endokardit LCC : Sol koroner küspis LDH : Laktat dehidrogenaz MVP : Mitral kapak prolapsusu MSSA : Metisiline duyarlı stafilokokküs aureus MRSA : Metisline dirençli stafilokokküs aureus NCC : Non koroner küspis NKE : Nativ kapak endokarditi NYHA : New York Kalp Cemiyeti sınıflandırması PCR : Polimerize Zincir Reaksiyonu PDA : Patent duktus arteriozus PKE : Protez kapak endokarditi PVAY : Paravalvuler aort yetersizliği PVMY : Paravalvuler mitral yetersizliği RCC : Sağ koroner küspis SADM : Subaortik Diskret Membran 5 SAM : Sistolik öne hareket TEE : Transözefajiyal Ekokardiyografi TVPL : Triküspid kapak arka yapracık TTE : Transtorasik (yüzey) Ekokardiyografi VSD : Ventriküler septal defekt ÖZET : Bu çalışmada merkezimizde klinik , laboratuar ve ekokardiyografik olarak dökümantasyonu yapılmış ve kesinleşmiş infektif endokardit tanısıyla tedavi görmüş vakaların predispozan faktörler, etiyopatogenez, ekokardiyografik ve diğer laboratuar bulgular ile klinik seyir bakımından incelenmesini, geliş anından itibaren klinik seyri etkileyen belirleyicilerin araştırılması amaçlanmaktadır. Geliş öncesindeki emboli öyküsünün prediktif öneminin araştırılması asıl hedefimizdir. Çalışmamıza dahil edilen hastalarda yaş ortalaması 39+/-16 yıl idi.Toplam 119 vakanın 37’ si (% 31 ) kadın ve 82’ si (%69) erkek idi.Hastaların başvuru esnasındaki şikayetleri; ateş 102 (%86) , halsizlik 102 (%86) , kilo kaybı 42 (%35) , artralji ve miyalji 21 (%18) , baş ağrısı 17 (%14 ) , iştahsızlık 47 (%39 ) , öksürük 45 (% 38) , nefes darlığı 66 (%55) , göğüs ağrısı 19 (%16 ) ve inme 15 (%13 ) olguda izlendi. Tüm endokardit hastalarında, aynı zamanda Duke kriterlerine göre minor kriter olarak kabul edilen vaskuler ve immunolojik bulgular ; major arteriyel emboli 28 (%24) , peteşial ve splinter hemoraji 28 (%24) , mikotik anevrizma 5 (% 4 ) , Janeway lezyonu 9 (%8) ,intrakraniyal kanama 2 (%2 ) hastada ; glomerulonefrit 18 (%15 ) , Roth spot 5 (%4 ) , Osler nodülü 19 ( % 16 ) ve RF yüksekliği 29 (%24) hastada saptandı. Hastaların laboratuar incelemesinde ; ESH yüksekliği 99 ,CRP yüksekliği 89 , RF yüksekliği 29 , hematüri 44 , anemi 86 , lökositoz 87 , hipoalbüminemi 70 ve LDH yüksekliği 93 hastada saptandı. 102 hastada trombositler normal değerlerde izlendi. 38 hastada plazma üre düzeyi yüksek iken, kreatinin yüksekliği 26 hastada tespit edildi. 6 Hastaların 91’u (%77 ) nativ kapak endokarditi, 24’ü (%20 ) protez kapak endokarditi ve 4’ı (% 3) endarterit ve pace leadi endokarditi idi.Protez kapak endokarditi vakalarının 4’ü erken 20’i geç PKE idi Çalışmaya dahil edilen hastaların 70’nde (% 59 ) kültürde herhangi bir mikroorganizma üremedi.Kültür sonucu pozitif olan hastaların(no=49) 13’ünde (% 27) MSSA , 13’ünde (%27 ) MRSA , 10’ unda (%20) St. Viridans ,4’ünde (%8 ) Brucella , 3’ünde (%6) Ent. Fecalis , 2’sinde (%4 ) Staf. Epidermidis ve 4’ünde (% 8) diğer nadir görülen bakteriler üredi. Vejetasyon saptanan 39 (%38) hastada aort kapak tutulumu ,33 (% 32) hastada mitral kapak tutulumu, 20 (% 19 ) hastada hem aort hem de mitral kapak tutulumu ,6 (%6) hastada triküspid kapak tutulumu ,1 (%1 ) hastada pulmoner kapak tutulumu , 2 (% 2 ) hastada pulmoner yada aortik endarterit tutulumu , 2 (%2) hastada pace leadi tutulumu izlendi Çalışmaya dahil edilen 119 hastada endokardite bağlı komplikasyonların dağılımı ise; konjestif kalp yetersizliği 64 (%54) ,major arteriyel emboli 28(% 24 ) ,renal komplikasyonlar 20 (%16 ) , periannuler abse formasyonu 14 (%12 ) , korda rüptürü 13 (%11) , leaflet yada küspis perforasyonu 27 (%23 ) , mikotik anevrizma 5 (%4) , psödoanevrizma 10 (% 8 ) , diğer kalp boşluklarına fistülizasyon 5 (%4) , intrakraniyal kanama 2 (%2) , şok tablosu 3 (%3 ) ve EKG de AV blok 4 (%3) hastada saptandı. Çalışmamıza dahil edilen 119 hastadan 28 (%24 ) inde major arteriyel emboli ile başvuru söz konusudur.Emboli lokalizasyonu cerebral (n=13), pulmoner (n=8), periferik (n=4), renal (n= 1), renal ve cerebral (n=2) şeklinde sıralanmıştır.Emboli ile başvuran hastaların (grup 1) tamamında (n=28) TTE veya TEE vejetasyon saptanmıştır.Emboli olmayan (grup 2) grupta, 16 incelemede hastada vejetasyon izlenmedi. Laboratuar bulguları açısından her iki grup karşılaştırıldığında ; ESH , CRP ve RF yüksekliği , hematüri varlığı , anemi varlığı ,LDH yüksekliği ve hipoalbuminemi açısından her iki grup arasında anlamlı farklılıklar tespit edilmemiştir.Ancak lökositoz açısından her iki grup karşılaştırıldığında, lökositoz emboli olmayan grupta daha belirgin ortaya çıkmaktadır.(%59 karşı % 81 ,p= 0.023 ) Vejetasyon lokalizasyonu açısından aort kapak,mitral kapak ,aort + mitral kapak ve tiküspid kapak tutulumu değerlendirildi.Aort ve mitral kapak birlikte 7 tutulumu emboli olmayan grupta daha belirgin olarak izlendi.(%7 karşı %23 p=0.048) Vejetasyon varlığı,vejetasyon büyüklüğü, vejetasyon lokalizasyonu (aort ,mitral, aort+mitral,triküspid), vejetasyon mobilitesi ,kültür pozitifliği ve üreyen bakteri (MSSA) ,yaş,semptom süresi, lökositoz, taşikardi varlığı, EF, LVSSÇ ve korda rüptürü varlığı potansiyel değişkenler olarak kabul edildiğinde ; emboli açısından prediktif değeri olan değişkenler: kültür pozitifliği, ejeksiyon fraksiyonu, vejetasyon varlığı, vejetasyon büyüklüğü, vejetasyon mobilitesi ve korda rüptürü mevcudiyeti olarak belirlendi. GENEL BİLGİLER TANIM İnfektif endokardit (İE) kalbin endotelyal yüzeyinin mikrobik infeksiyonu ile oluşan hastalıktır.Genellikle kalp kapaklarının üzerinde oluşan ,ancak endokardın herhangi bir alanını da tutabilen vejetasyon karakteristik lezyonudur.Bazen büyük arterlerin iç yüzeyinde endotelden kaynaklanan nidus üzerinde de infeksiyon oluşabilir ;ki bu da ‘infektif endarterit’ adını alır.Ayrıca intrakardiyak yabancı cisimlerde (pace-maker veya ICD leadi,cerrahi conduitler vs.) de mikrobiyal infeksiyon bu tanım altında toplanabilir.Her nekadar klinik bulgular ve tedavi açısından infektif endokardite uysa da; intravasküler veya intrakardiyak yerleştirilen ancak endokard ile teması olmayan girişim aygıtlarında oluşan mikrobiyal infeksiyon ‘Polimer ile ilişkili infeksiyon’ olarak tanımlanmaktadır.Karakteristik lezyon olan vejetasyon ; trombosit, eritrosit, fibrin, inflamatuar hücre ve mikroorganizma 8 topluluğundan oluşur.Vejetasyonun izlenmediği durumlarda lezyon ; ülserasyon, abse ve destrüksiyon şeklinde gözlenir. SINIFLANDIRMA Eski sınıflandırmalar her nekadar akut, subakut ve kronik şeklinde yapılmış olsa da ,günümüzde hastalığın aktivasyonuna, tekrarlamasına, patogenezine, antomik lokalizasyonuna ve mikrobiyolojik ajana göre yapılır. Nazokomiyal infektif endokardit hastanın hastaneye kabulünden itibaren 72 saat içinde yada hastaneye kabulünden 6 ay sonra gelişen endokardit için kullanılır1. 1) Hastalığın aktivasyonuna göre: Aktif İE , iyileşmiş İE ,Tekrarlayan IE 2) Hastalığın tanımlanmasına göre : Kesin IE , Şüpheli IE , Olası IE 3) Hastalığın patolojisine göre :Nativ kapak İE , Protez kapak IE (erken ve geç) 4) Lezyonun yerleşimine göre :Sağ kalp IE, Sol kalp IE 5) Hastalığa neden olan mikroorganizmanın üremesine göre: mikrobiyolojik açıdan pozitif ,mikrobiyolojik açıdan negatif Aktif IE sınıflamasında;pozitif kan kültürü ve ateşi olan veya antibiyoterapisini tamamlamadan operasyona alınan veya intraoperatif aktif inflamasyon bulguları olan hasta grubu tanımlanır.2Tekrarlayan veya rekürren IE; postoperatif yada eradikasyondan 1 yıl sonra nükseden IE için kullanılır3. 9 Kesin IE tanımında; septisemi yada sistemik infeksiyonu kanıtlanmış hastalarda multiplan transözefagjyal ekokardiyografi (TEE) ile endokardiyal tutulumun gösterilmesi ifade edilmektedir.Şüpheli IE in kesin IE den farkı, diagnostik yöntemlerle (örn:TEE,TTE vs. ) endokardial tutulumun gösterilememesidir.Nedeni Bilinmeyen Ateş olgularında, İE ayırıcı tanıya girmekte ve bu durumda Olası İE den sözedilmektedir. Protez kapak endokarditi; postoperatif erken dönemde hastane organizmaların neden olduğu kaynaklı mikro ‘erken protez kapak endokarditi’ ve toplumdan kazanılan mikroorganizmaların neden olduğu ‘geç protez kapak endokarditi’ olarak iki gruba ayrılmaktadır.4,5 (Erken ve geç protez kapak endokarditi arasındaki cut-off süre bazı yazarlara göre postoperatif ilk 2 ay , bazılarına göre ise ilk 1 yıl olarak kabul edilmektedir)6 Transözefagial yada transtorasik ekokardiyografik incelemede vejetasyonunun yada şüpheli enfektif lezyonun yeri tam olarak tespit edilirse, İE tanımlaması tutulum yerine göre yapılır.(Aort kapak, mitral kapak , mural vs…) Eskiden kullanılan ve kültür sonucuna göre pozitif yada negatif tanımlaması, moleküler biyoloji, seroloji ve histolojik tanı yöntemlerinin gelişmesi ile yerini mikrobiyolojik olarak negatif yada pozitif tanımlamalarına bırakmıştır. İNSİDANS İE insidansı özellikle batı toplumlarında yapılan prospektif çalışmalarda yıllık 1,96,2 /100000 olarak tespit edilmiştir.7 Ancak yurdumuzda bu denli istatistiksel veriler henüz yoktur. KORUNMA 10 İnfektif endokardit ve predizpozan kalp hastalığı birlikteliği ilk kez 1923 yılında tanımlandı.1944 yılında ise romatizmal kalp hastası bir olguda diş çekimi sonrası gelişen endokardit gözlendi . Bakteriyemi sanıldığı gibi (tonsillektomi,bronkoskopi, diş çekimi sadece vs…) major girişimler sonrası değil de, daha sık uygulanan durumlarda (diş fırçalamak,ciklet çiğnemek gibi ) bile oluşmaktadır8.Hatta üst solunum yolu enfeksiyonu sırasında kısa süreli ancak anlamlı bakteriyemi söz konusudur9. Diş çekimi öncesinde korunmada kullanılan antibiyotiklere rağmen kısa süreli bakteriyemi olduğu bilinmektedir.Ancak bu profilaksinin olduğunu göstermez.Kaldı mikroorganizmanın ki profilaksinin amacı adhezyonunu engellemektir.10 bakteriyemi yetersiz sırasında Özellikle protez materyal varlığında , adhezyon gerçekleştikten sonra eradikasyon daha da zorlaşmaktadır. Profilaksi için antibiyoterapi , bakteriyemi olmadan önce kullanılmalıdır. Eğer işlem öncesi antibiyotik uygulanmamış ise; işlemden hemen sonra 1-2 saat içerisinde intravenöz yolla (İV) ugulanması geç klirense yardımcı olur. Bakteriyel endokardit profilaksisi romatizmal ateş proflaksisi ile karıştırılmamalıdır. PATOGENEZ VE PATOLOJİ Steril mikrotrombüsler endokarditin asıl çekirdeğini oluşturmaktadır. Hemodinami (mekanik stres ) ve immun sistem endokardiyal hasarda büyük rol oynamaktadır11.Ozellikle kapakların kapanma çizgileri bu şartlara çok uygundur. Mikroorganizmanın adhezyonunda , memeli hücresinin major yüzey glikoproteini FİBRONEKTİN temel rol alır.Konakçı immün sistem mekanizmasının zayıflaması adhezyonu arttırır. Bundan sonra bakteri sadece çoğalmakla kalmaz ; aynı zamanda yeni trombüs oluşumunu ve nötrofil kemotaksisini tetikler.Gram (+) bakteriler serumun bakterisidal özelliğine karşı dirençli olmalarına karşın gram (-) lerde bu daha zayıftır.Niçin gram (+) endokardit sık görülüyor sorusunun cevabı da budur. Nativ kapak endokarditi; lokal ( valvuler ve perivalvuler destrüksiyon ) ve distal (vejetasyon embolizmi, septisemi ve metastatik enfeksiyon ) olarak patolojik sınıfa ayrılır.Ekstrakardiyak embolik komplikasyonlar sanıldığından daha sık gözlenmektedir (%22-45) .Metastatik enfeksiyon sonucu menenjit , miyokardit, 11 piyelonefrit ortaya çıkmakta ; septisemi ise dissemine intravasküler koagülopatiye neden olmaktadır. İmmün kompleks depolanmasına bağlı olarak diffüz ya da fokal glomerulonefrit oluşur.Mikotik anevrizma geniş ve orta çaplı arterlerin ; Osler nodülü ise küçük damarların nekrotizan vaskülitidir.Vejetasyon yerleşimi atriyoventriküler kapakların atriyal yüzeyi , semilunar kapakların ise ventiküler yüzeyindedir.Özellikle tutulan kısım kapaklarn kapanış çizgileridir.Stafilokok endokarditinde harabiyet daha fazla olup; küspis yada leaflet perforasyonu, kordal yapılarda rüptür sonucunda da kapak yetersizliğine bağlı konjestif kalp yetersizliği kaçınılmaz sonuçtur.Enfeksiyonun aort duvarında lokal yayılımı sonucunda ; Sinüs Valsalva anevrizması, ring absesi, psödoanevrizma ,kalp boşluklarına fistülizasyon , perikardiyal efüzyon veya kalp tamponadı komplikasyonları oluşur.Ayrıca mitralaortik fibröz bileşke oluşturması tutulumu ,aortik vejetasyonun mitral kissing vejetasyon enfeksiyonun lokal yayılımı sonucunda gelişen major komplikasyonlardır. Mekanik protez kapak endokarditi nativ kapak endokarditinden farklıdır.Protez varlığında infeksiyonun tutulum yeri perivalvuler dokulardır.Ayrıca periprostetik kaçak yada dehisens(ayrışma) , ring absesi ,ileti sistemi bozuklukları ve pürülan perikardit gibi komplikasyonlar eşlik eder.Daha nadir ancak ciddi komplikasyonlardan protez obstrüksiyonu hastalığın prognozunu kötü yönde etkiler. Biyoprotez kapaklarda, kapakların mobil kısmı dokudan oluşur . Gluteraldehit fiksasyonuna rağmen enfeksiyonun başlangıç yeri kapak dokusundan başlayabilir.Aynı nativ kapak endokarditine benzer şekilde küspis perforasyonu gibi komplikasyonlara maruz kalabilir. PROFİLAKSİ Profilaksi gerektirmeyen kalp hastalıkları: (Tablo 1 ) 12 İskemik kalp hastalığına bağlı valvuler lezyonlarda infektif endokardit açısından risk mevcudiyetini gösteren yeterli miktarda çalışma yoktur.Koroner arter cerrahisi ve perkütan koroner girişimler de bu kategori içinde değerlendirilirler12. Yayınlanan serilerde sekundum tipi ASD , kapatılmış VSD , izole PD, Fontan ve Mustard operasyonları sonrası infektif endokardite rastlanmadığı vurgulanmasına rağmen , özellikle sekundum ASD’nin kateter ile kapatılmasından sonraki 1 yıllık periyodda antibiyoterapi önerilmektedir13. Ekokardiyografinin rutin kullanımda daha sık uygulanmasının ardından sıklıkla karşılaşılan mitral valv prolapsusunda ; belirgin yapracık kalınlaşması olmadığı , yetersizliğin eşlik etmediği yada kalsifikasyonun izlenmediği durumlarda profilaksi gerekmez14. Pace-maker yada ICD implantasyonu da endokardit proflaksisi gerektirmeyen durumlar içinde yer alır15. Profilaksi Her nekadar gerektiren Batı kalp hastalıkları (Tablo 1) toplumlarında romatizmal kapak hastalıkları endokardit profilaksisi gerektiren hastalıkların küçük bir oranını teşkil etse de ,yurdumuzda halen ilk sıraları almaktadır. Ortalama yaş oranının artığı Avrupa ülkelerinde romatizmal kalp hastalığı yerini dejeneratif kapak hastalığına bırakmıştır16. Tablo 1. Profilaksi gerektiren ve gerektirmeyen kalp hastalıkları 13 Profilaksi önerilen durumlar A )Yüksek risk kategorisi : Protez kapaklar (biyoprotez ve homogreft protez dahil) Geçirilmiş bakteriyel endokardit hikayesi Kompleks konjenital siyanotik kalp hastalıkları (Tek ventrikül fizyolojisi, büyük arter transpozisyonu, Fallot tetralojisi vs…) Cerrahi olarak uygulanan sistemik-pulmoner shunt ve conduitler B) Orta risk kategorisi : Sekundum ASD dışında siyanotik olmayan konjenital kalp hastalıkları (VSD,PDA vs…) Sonradan edinilmiş kapak hastalıkları (Romatizmal kapak hastalıkları) Hipertrofik obstrüktif yada nonobstrüktif kardiyomiyopati Mitral valv prolapsusu (mitral yetersizliği ve/veya yapracık kalınlaşması) Profilaksi önerilmeyen durumlar Normal popülasyon ile aynı riske sahip olan kategori: İzole sekundum ASD Cerrahi olarak düzeltilmiş ASD,VSD, PDA (6 aydan sonra rezidüel shunt olmayan olgular) Koroner arter by-pass cerrahisi Mitral valv prolapsusu (mitral yetersizliği veya yapracık kalınlaşmasının eşlik etmediği olgular) Fizyolojik veya fonksiyonel veya masum üfürümler Kapak sekeli olmayan geçirilmiş Kawasaki Hastalığı Kapak sekeli olmayan geçirilmiş akut romatizmal ateş Pace-maker ,ICD ve stent implantasyonu MVP’li hastalarda mitral yetersizliği , yapracık kalınlaşması ( 5 mm ≤ ) , kalsifikasyon , holosistolik üfürüm ve özellikle primer MVP miksomatöz antibiyotik dejenerasyon eşlik ediyorsa; mutlaka de olduğu gibi proflaksisi uygulanmalıdır17. Biküspid aort kapak ve aort koarktasyonu siyanotik olmayan konjenital kalp hastalıkları kategorisinde yer alır.Tıpkı PDA , VSD , sekundum ASD dışındaki ASD’ler gibi endokardit proflaksisi önerilmektedir. Bu hasta grubunda cerrahi yada kateter tekniği ile düzeltme yapıldıktan sonra ,eğer rezidüel lezyon yada shunt gelişmez ise endokardit profilaksisi gerekliliği ortadan kalkar. 14 Protez kapaklarda (biyoprotez ve homogreft kapaklar dahil ) endokardit riski doğal kapaklara göre 5-10 kat artış gösterir18. Bu nedenle bu hasta profilinde mutlaka antibiyotik profilaksisi uygulanmalıdır. Hipertrofik obstrüktif yada nonobstrüktif kardiyomiyopati olgularında mitral yetersizliği ve SAM eşlik ediyorsa endokardit riski belirgin şekilde artmaktadır19. Endokardit riski taşıyan kalp dışı durumlar: Non-bakteriyel trombotik endokardit ,bakteriyel oluşturmakta ve bakteri adhezyonunu kolaylaştırmaktadır.Trombositten zengin bu trombüs endokarditin nidusunu büyük yumağı; ölçüde lösemi , siroz , karsinom ,inflamatuar barsak hastalıkları ,sistemik lupus eritematozus ,steroid kullanımı gibi durumlarda endokarditi tetikleyebilir. Steroidin hümoral immün yetersizlik durumu oluşturduğu bilinmekle birlikte ,hücresel immün sistem üzerindeki etkileri henüz tam bilinmemektedir.Ancak yapılan hayvan deneylerinde granülositopeni durumunda endokarditin prognozunun kötüleştiği gösterilmiştir20. İntravenöz ilaç bağımlılığında infektif endokardit insidansı, normal popülasyona göre 12 kat artmaktadır.HIV enfeksiyonunun eşlik ettiği olgularda bu oran daha da yükselmektedir21. Kronik alkolizm artmış infeksiyon ile birlikte olsa da ,endokardit açısından taşıdığı risk henüz bilinmemektedir22. 15 Hemodiyaliz ve arterio-venöz fistül durumunda kapiller klirensin azalması bakteriyemi ve endokardit riskini arttırmaktadır.Aynı sebeplerden dolayı yanık , yoğun bakım hastaları (arter ve venöz giriş yolları, respiratör uygulanması) ,diadetes mellitus hastaları ve yine hemodiyaliz hastaları bakteriyemiye karşı savunmasız kalmaktadır.Hemodiyaliz hastalarında prevelans % 2 ve % 6 arasında değişmektedir23. Endokardit riski taşıyan girişimler: Gerek diyagnostik, gerekse terapötik girişimler bakteriyemi riski taşırlar.Bu risk dağılımı orofarinks girişimlerinde en yüksek,genitoüriner sistem girişimlerinde orta düzeyde iken gastrointestinel sistem girişimlerinde en alt düzeydedir. Endokardit açısından risk taşıyan dental girişimler ve profilaksi önerileri Tablo 2. de gösterilmiştir24. Tablo 2. Dental Prosedürler ve Endokardit Profilaksisi Endokardit profilaksisi önerilen girişimler Diş çekimi Periodontal cerrahi prosedürleri Dental implantasyon Endodontik kanal tedavisi ve apeks cerrahisi Subgingival antibiyotik fibril yada strip uygulaması Ligament içi lokal anestetik madde enjeksiyonu Kanama riski olan diş temizleme işlemi Endokardit profilaksisi önerilmeyen girişimler Operatif yada prostodontik diş restorasyonu Ligament dışı lokal anestetik madde enjeksiyonu Postoperatif sütür alımı Çıkarılabilir prostodontik veya endodontik araç uygulanımı Florid tedavisi Oral radyogram çekimi Diş kaplama 16 Endokardit açısından risk taşıyan genitoüriner ,gastrointestinal ve solunum yolu girişimleri ve profilaksi önerileri Tablo 3. ve 4. de gösterilmiştir. Tablo 3. Gastrointestinal, Genitoüriner, Solunum Sistemi Prosedürleri ve Endokardit Profilaksisi Endokardit profilaksisi önerilen girişimler Solunum sistemi : Tonsillektomi ve/veya adenoidektomi Solunum sistemi mukozasını ilgilendiren cerrahi girişimler Rijid bronkoskop ile uygulanan bronkoskopi işlemi ve biyopsi Gastrointestinal sistem: Özefagus varisleri skleroterapisi işlemi Özefagus striktür dilatasyonu Endoskopik retrograd kolanjiyografi Safra yolları cerrahisi İntestinal mukozayı ilgilendiren cerrahi prosedürler Genitouriner sistem: Prostat cerrahisi Sistoskopi Üretra dilatasyonu Tablo 4. Endokardit profilaksisi önerilmeyen girişimler Solunum sistemi: Endotrakeal entübasyon Esnek bronkoskop ile uygulanan bronkoskopi işlemi ve biyopsi Timpanostomi ve tüp implantasyonu Gastrointestinal sistem: Transözefajiyal ekokardiyografi Endoskopi ve biyopsi Genitoüriner sistem: Vaginal histerektomi Vaginal doğum Sezeryan ile doğum Üretral kateterizasyon Dilatasyon ve küretaj Terapötik abortus Sterilizasyon prosedürleri 17 Rahim içi araç uygulaması Diğer: Kardiyak kateterizasyon ve PTCA Pace-maker ,ICD ve stent implantasyonu Deri insizyonu ve biyopsi Sünnet Antibiyotik profilaksisi (Tablo 5. ve 6. ) Antibiyotik profilaksisinde amaçlanan ; dental,oral,solunum sistemi ve özefagus girişimlerinde viridans streptokoklara ve HACEK grubu mikroorganizmalara karşı , gastrointestinal ve genitoüriner girişimlerde ise enterokoklar,streptokoküs bovis ve enterobakter ailesine karşı savunmadır26. Tablo 5.Dental, Oral, Solunum sistemi ve özefagus Prosedürlerinde Profilaksi Durum Standart profilaksi Oral medikasyon uygulanamayanlarda Penisilin allerjisi bulunanlarda ** Penisilin allerjisi bulunan ve Oral medikasyon uygulanamayanlarda Antibiyotik Amoksisilin Uygulama Erişkin: 2.0 g oral; Çocuk: 50 mg/kg oral Prosedürden 1 sa önce Ampisilin Erişkin: 2.0 g IM veya IV ; Çocuk: 50 mg/kg IM veya IV Prosedürden 30 dk önce Klindamisin Erişkin: 600 mg ; Çocuk: 20 mg/kg oral Prosedürden 1 sa önce Sefaleksin , Erişkin: 2.0 g ; Çocuk: 50 mg/kg oral Sefadroksil Prosedürden 1 sa önce Azitromisin , Erişkin : 500 mg; Çocuk : 15 mg/kg oral Klaritromisin Prosedürden 1 sa önce Klindamisin , Erişkin: 600 mg ; Çocuk : 20 mg/kg IV Prosedürden 30 dk önce Sefazolin Erişkin:1.0 g;Çocuk: 25 mg/kg IM veya IV Prosedürden 30 dk önce 18 Tüm antibiyotik uygulamalarında çocuklar için doz, erişkin dozunu geçmemelidir. ** Sefalosporin grubu antibiyotikler , penisiline karşı Tip 1 reaksiyon hikayesi olanlarda (ürtiker ,anjionörotiködem ,anaflaksi ) kesinlikle Hastalardan sadece orta ve yüksek risk kullanılmamalıdır. kategorisinde olanlarda antibiyotik proflaksisi uygulanmalıdır. Tablo 6. Genitoüriner , Gastrointestinal Sistem Prosedürlerinde Profilaksi Durum Yüksek risk kategorisi Antibiyotik Ampisilin + Gentamisin Ampisilin ve Amoksisilin Alerjisi olan yüksek risk kategorisi Vankomisin +Gentamisin Orta risk kategorisi Amoksisilin , Ampisilin Ampisilin veya Amoksisilin Alerjisi olan orta risk kategorisi Vankomisin Uygulama Erişkin: Ampisilin 2.0 g IM / IV + Gentamisin 1.5 mg/kg (maks. doz<120 mg) Prosedür başlamada önceki 30 dk içinde; Prosedürden 6 sa sonra, Ampisilin 1 g IM/IV veya Amoksisilin 1 g oral 2. doz Çocuk: ampisilin 50 mg/kg IM / IV (maks. doz<2.0 g) + Gentamisin 1.5 mg/kg Prosedür başlamadan önceki 30 dk içinde; Prosedürden 6 sa sonra, Ampisilin 25 mg/kg IM/IV veya Amoksisilin 25 mg/kg oral 2. doz Erişkin: Vankomisin 1.0 g IV + Gentamisin 1.5 mg/kg IV/IM (maks. doz <120 mg); Prosedür başlamadan önceki 30 dk içinde en az 1-2 sa sürecek olan infüzyon tamamlanmalı Çocuk: Vankomisin 20 mg/kg IV + Gentamisin 1.5 mg/kg IV/IM; Prosedür başlamadan önceki 30 dk içinde en az 1-2 sa sürecek olan infüzyon tamamlanmalı Erişkin: Amoksisilin 2.0 g oral Prosedürden 1 sa önce, veya Ampisilin 2.0 g IM/IV Prosedürden 30 dk önce Çocuk: Amoksisilin 50 mg/kg oral Prosedürden 1 sa önce, veya Ampisilin 50 mg/kg IM/IV Prosedürden 30 dk önce Erişkin: vankomisin 1.0 g IV Prosedür başlamadan önceki 30 dk içinde en az 1-2 sa sürecek olan infüzyon tamamlanmalı Çocuk: Vankomisin 20 mg/kg IV IV Prosedür başlamadan önceki 30 dk içinde en az 1-2 sa sürecek olan infüzyon tamamlanmalı 19 Ampisilin ve amoksisilin alanlarda mutlaka işlemden 6 saat sonra 1 gr tekrar dozu uygulanmalıdır.Ancak vankomisin ve gentamisin uygulanması halinde tekrar dozu yapmaya gerek yoktur. TANI İnfektif endokardit hızlı ,ilerleyici ve belirgin ateş göstergelerinin olduğu septik tablodan,subfebril ateş kronik ,nonspesifik bulgulara kadar geniş bir spektrumda incelenmelidir.Özellikle nonspesifik bulguların hakim olduğu grup ilk planda bir kardiyolog yada infeksiyon hastalıkları uzmanı tarafından değerlendirilmediği için tanı gecikmekte ve mortalite oranı yükselmektedir.Tanı da belki de en önemli şey ‘şüphe’ dir. Yüksek klinik şüphe bulguları: -Yeni gelişen kapak lezyonu yada üfürüm -Sebebi bilinmeyen emboli -Sebebi bilinmeyen sepsis -Hematüri,glomerulonefrit yada renal infarkt -Ateş ile birlikte aşağıdakilerden birisi: Düşük klinik Protez materyal varlığı Ventriküler aritmi yada ileti bloğu Konjestif kalp yetersizliği ilk semptomu Pozitif kan kültürü Petesiyal yada nodüler lezyonlar Pulmoner infarkt Periferik yada viseral abse Yakın zamanda girişim hikayesi şüphe bulguları: -Sadece ateş varlığı Klinik açıdan sağ kalp endokarditleri sol kalp endokarditlerine göre daha yavaş seyir gösterirler.Sağ kalp endokarditinde klinik prezantasyon gece terlemesi, subfebril ateş,öksürük yan ağrısı,hemoptizi gibi infeksiyon ve pulmoner septik emboli kliniği 20 şeklindedir.Telekardiyogramda nodüler infiltrasyonlar,kavitasyon ,multifokal pnömoni,piyotoraks,efüzyon %80 oranında gözlenir27. Sağ kalp endokarditi klinik açıdan pnömoni ve sağ kalp yetersizliği semptomlarını taklit eder. Sol kalp endokarditlerinde ateş,artralji,kilo kaybı,anoreksi,halsizlik,nefes darlığı, ortopne ve pulmoner ödeme kadar giden klinik tablo gözlenebilir.Periferik bulgular daha sık izlenir.Özellikle yeni gelişen üfürüm şüpheyi endokardite yönlendirmelidir.Vejetatif kitleden kaynaklanan emboliler sonucu; merkezi sinir sistemi bulguları (kanama ,iskemik infarkt,menenjit yetersizlikleri,karın ağrısı ,ekstremite kaybı ve ensefalit ),organ gibi periferik bulgular ön plana çıkabilir.İmmun mekanizma sonucu glomerülonefrit,Osler’s nodülleri,Roth spotları ve romatoid faktör(RF) pozitifliği oluşabilir..Laboratuvar bulguları ESH ve CRP artışı,hipoalbuminemi,lökositoz ,anemi ve hematüri şeklinde sıralanır. EKOKARDİYOGRAFİ Klinik şüphe yüksek ise tanısal yöntemler (TTE , TEE vs…) hemen uygulanmalıdır.İlk planda TTE,ancak intrakardiyak protez varlığında,kötü eko imajı varlığında yada TTE yapılıp lezyon görülmeyen fakat şüphenin kuvvetle devam ettiği vakalarda TEE işlemi uygulanmalıdır.TEE negatif ancak klinik şüphe halen yüksek ise 48 saat ve 1 hafta içinde ikinci TEE işlemi uygulanmalıdır. Ekokardiyografik olarak üç bulgu major kriterler içinde kabul edilir: Vejetasyon:Mobil yada sabit,ekodens,kapak yada mural endokarda tutunmuş,başka anatomik açıklaması olmayan kitle Abse yada fistül oluşumu Protez kapakta dehisens(ayrışma) Vejetasyon TTE ile vejetasyonun tespiti ortalama % 50 oranındadır28.Tespiti zorlaştıran faktörler; kötü eko penceresi,protez materyalin varlığı,personelin tecrübesi,vejetasyon lokalizasyonu,vejetasyon boyutları ve eşlik eden romatizmal yada dejeneratif kapak hastalığının bulunmasıdır.TTE da 5 mm’nin altındaki vejetasyonlar %25 tespit 21 edilirken ,bu oran 6 mm’nin üzerindeki vejetasyonlarda %80’lere ulaşmaktadır29.Protez kapak varlığında TTE tanı değeri çok düşer.TEE ise %88-100 duyarlılık ve %91-100 özgüllük ile tercih edilmesi gereken tanı yöntemidir.Negatif TEE sonucunun negatif öngörü değeri %68-97 dir30. Ekokardiyografik olarak vejetasyonun aktif yada iyileşmiş olup olmadığını ayırd etmek mümkün değildir.Antibiyoterapiden 3 hafta sonra ekokardiyografik inceleme yapılırsa; vejetasyonun %30 kaybolduğu, %18 küçüldüğü, % 41 değişmediği ve %11 arttığı saptanır31. Vejetasyon açısından yanlış pozitif eko değerlendirmesi: trombüs,tümöral yapılar(papiller fibroelastom) infektif olmayan ve kapakla ilgili kitleler(Libman –Sacks endokarditi,Behçet hastalığı,karsinoid ve ARA kitleleri) varlığında gözlenebilir. Kapak Harabiyeti Kapaklar üzerinde vejetasyonun harabiyeti; leaflet yada küspis perforasyonu , kordal yapılarda rüptür,koaptasyon kusuru,sakküler anevrizma oluşumu şeklindedir. Perivalvuler Yayılım Perivalvüler yayılım protez kapak varlığında %50-100 oranında iken,nativ kapak endokarditinde %10 civarındadır.Belirleyici lezyonları; abe,fistül ,anevrizma ve psödoanevrizma dır.Abse ekokardiyografik olarak ekolusen yada ekodens yada kavite imajı sergiler.NVE de aort kapak yerleşimi söz konusu olduğunda, abse lokalizasyonu zayıf yapılardan oluşan mitral-aortik fibröz doku yada aort duvarı olarak karşımıza çıkar.Psödoanevrizma erken ve izovolümetrik kontraksiyonda ekspansiyona uğrayan ve diastolde kollabe olan oluşumdur.Her iki komplikasyon fistülizasyon ile sonuçlanabilir.Aort kapak endokarditi sonucunda mitral ön yapracığın sekonder tutulumu da ‘Kissing vejetasyon’ olarak adlandırılır. Protez kapak endokarditi genellikle perivalvüler ve annuler dokudan başlar.Vejetasyon, pannus ve trombüs gibi yumuşak ,düzensiz kontürde ve kalınlaşma şeklindedir. Sağ kalp endokarditlerinde vejetasyon boyutları, sol kalp endokarditlerine göre daha büyük olma meyilindedir.Pulmoner kapak tutulumunda TEE inceleme daha duyarlı ve özgüldür. KAN KÜLTÜRÜ 22 Standart kan kültürü venöz yada arteriyel yolla farklı damar yolundan,ateşin yükselmesinden bağımsız olarak alınmalıdır.En az üç kültür ve aralarında en az bir saatlik süre olacak şekilde alınır.Önceden antibiyoterapi alan hastalarda ,tedavi üç gün durdurulur ve kan kültürü alınır. Uzun süre antibiyotik alan hastalarda bu süre bir haftaya kadar uzatılmalıdır.Alınacak kan miktarı erişkinlerde 5-10 ml,çocuklarda 1-5 ml dir.Kültür için bir aerop birde anaerop besiyeri kullanılır.Tüm hastaların kültür materyalleri relaps yada nüks açısından karşılaştırılmak amacıyla en az bir yıl korunmalıdır.Antibiyogramda tüm ilaçların minimal inhibitör konsantrasyonları belirlenmelidir. Kültür negatif endokarditlerin en çok sebebi önceden antibiyotik kullanımıdır. Aerop kültürler genellikle beş gün içerisinde üreme gösterirler.Ancak HACEK , Nocardia, Propionibacterium,, Abiotropia ,Brucella ,Campylobecter endokarditlerinde kültür süresi çoğunlukla altı günün üzerindedir.Kültür negatif grupta cerrahiye giden hastaların vejetatif materyalleri mutlaka kültüre ekilmelidir32.Aspergillus ve Nocardia gibi sıklıkla kültür negatif endokardit yapan ajanların septik materyallerinden kültür alınabilir. Mycoplasma Hominis ajanının neden olduğu endokarditlerde kan kültürü sıklıkla negatif iken, eksize edilen kapaktan alınan kültür sıklıkla pozitif sonuç verir. Clamidya, Bartonella,Legionella ve Coxiella Burnetti gibi ajanların serolojik incelemesi mikroimmunfloresan yada PCR tekniği ile yapılmalıdır.PCR tekniği kültür negatif ajanların neden olduğu endokarditlerde cerrahi sonrası eksize edilen piyeste değerlendirilir. DUKE KRİTERLERİ (Tablo 7. ve 8.) Tablo 7. Duke Kriterleri 23 Major kriterler: (1) Pozitif kan kültürü A. Farklı iki kültür sonucunda endokardit açısından tipik mikroorganizma üremesi (i) Viridans streptokoklar, Abiotrophia ,Streptokokküs bovis, veya HACEK grubu (ii) Toplumdan kazanılnış Stafilokoküs aureus yada enterokoklar, ( Her iki grup içinde primer odak bulunmamalıdır. ) B. Sürekli kan kültürlerinde aynı mikroorganizmanın üremesi (i) 2 fazla pozitif kan kültürü ( ilk ve son kültür arasında en az 12 saat zaman farkı olmalı. ) (ii) 3 yada 4< farklı kültürlerde üreme ( kültürler arasında en az 1 saat zaman farkı olmalı.) (2) Endokardiyal tutulum bulguları A. Ekokardiyografik Bulgular (i) Osilasyon gösteren kalp içi kitle (Kapaklar veya destek yapıları üzerinde, yetersizlik jetinin yolu üzerinde,implante edilmiş yapıların üzerinde) (ii) Abse (iii) Yeni kısmi ptotez dehisensi B. Yeni kapak yetersizlikleri (Tek başına üfürüm anlamlı değildir.) Minor kriterler: (1) Predispozan kalp hastalıkları yada IV ilaç kullanımı (2)Ateş : 38.0°C (3) Vasküler fenomen: major arteriyel emboli, septik pulmoner infarkt, mikotik anevrizma , intrakraniyal kanama, konjuktival kanama ve Janeway lezyonları (4) Immunolojik fenomen: glomerulonefrit, Osler nodülleri, Roth’s lekeleri ve RF pozitifliği (5) Mikrobiyolojik açıdan pozitif kan kültürü ,ancak major kriterler arasında olmayan veya endokardit ile uyumlu pozitif seroloji (6)Ekokardiyografik bulgular (ancak major kriterler arasında bulunmayan) Stafilokokküs Epidermidis gibi mikroorganizmaların tek kültürde pozitif olması anlamlı değildir. 24 BULGULAR: Çalışmamıza dahil edilen hastalarda yaş ortalaması 39+/-16 yıl idi.Toplam 119 vakanın 37’ i (% 31 ) kadın ve 82’ i (%69) erkek idi.Hastaların başvuru esnasındaki şikayetleri; ateş 102 (%86) olguda, halsizlik 102 (%86) olguda, kilo kaybı 42 (%35) olguda, artralji ve miyalji 21 (%18) olguda, baş ağrısı 17 (%14 ) olguda, iştahsızlık 47 (%39 ) olguda, öksürük 45 (% 38) olguda, nefes darlığı 66 (%55) olguda, göğüs ağrısı 19 (%16 ) olguda ve inme 15 (%13 ) olguda izlendi. Başvuru semptomları ile ilgili bulgular tablo 12’ de verilmiştir. Tablo 12.Endokardit hastalarının başvuru semptomları No % Tüm endokardit hastalarında, aynı zamanda Duke kriterlerine göre minor kriter olarak kabul edilen vaskuler ve immunolojik bulgular ; major arteriyel emboli 28 (% 24) hastada, peteşial ve splinter hemoraji 28 (%24) hastada, mikotik anevrizma 5 (% 4 ) hastada, Janeway lezyonu 9 (%8) hastada ,intrakraniyal kanama 2 (%2 ) hastada ; glomerulonefrit 18 (%15 ) hastada, Roth spot 5 (%4 ) hastada, Osler nodülü 19 ( % 16 ) hastada ve RF yüksekliği 29 (%24) hastada saptandı.(Tablo 13) Tablo 13. Endokardit hastalarında vasküler ve immunolojik bulguların dağılımı No (119) vasküler fenomen arteriyel emboli Peteşi ve splinter hemoraji mikotik anevrizma Janeway lezyonu intrakraniyal kanama immünolojik fenomen glomerulonefrit Roth spot Osler nodülü RF yüksekliği % 28 28 5 9 2 24 24 4 8 2 18 5 19 15 4 16 29 24 25 Hastaların semptom başlangıcından hastaneye başvurana kadar geçen süre ortalama 1.2+/-0.7 ay idi. Hastaların 55 (% 46 ) inde fonksiyonel kapasite NYHA Class I ve II , 64 (% 54 ) ünde ise NYHA Class III ve IV idi.Hastaların EKG incelemesinde; 80 (%67) inde NSR , 28 (%24) inde AF , 6 ( %5 ) sında kalıcı pace –maker ritmi ve 4 (%4 ) ünde LBBB paterni mevcuttu. Fizik muayene bulgularından vasküler ve immunolojik fenomenlerin yanı sıra ; splenomegali 48 (% 40 ) hastada, çomak parmak ise sadece 5 (% 4) hastada tespit edildi. Başvuru esnasında yapılan incelemede ortalama sistolik ve diastolik kan basınçları ; 112 +/- 22 mmHg ve 64+/- 10 mmHg düzeylerinde idi.Tüm hastalar arasında taşikardi (>100 v/dk kalp hızı ) 47 (% 39 ) hastada saptandı. Hastaların laboratuar incelemesinde ; ESH yüksekliği 99 hastada ,CRP yüksekliği 89 hastada , RF yüksekliği 29 hastada , hematüri 44 hastada , anemi 86 hastada , lökositoz 87 hastada , hipoalbüminemi 70 hastada ve LDH yüksekliği 93 hastada saptandı. 102 hastada trombositler normal değerlerde izlendi. 38 hastada plazma üre düzeyi yüksek iken, kreatinin yüksekliği 26 hastada tespit edildi.(Tablo 14) Endokardit vakalarında predispozan kalp hastalığı olarak romatizmal (RKH) ve konjenital kalp hastalıkları ile protez kapak varlığı oranları belirgin idi. (Grafik 1.) Tablo 14. Endokardit hastalarının laboratuar bulgularında dağılım Grafik 1.Endokardit vakalarında predispozan kalp hastalıkları dağılımı 26 Endokardit vakalarında predispozan kalp hastalığı dağılımı pace maker 4,( 3%) kalp hastalığı olmayan 6,( 5%) RKH 45, (38%) konjenital kalp hastalığı 32,( 27%) MVP 3,( 3%) dejeneratif kapak 5,( 4%) protez kapak 24,( 20%) Hastaların 49 (%41 )’nun kan kültürlerinde üreme olmuşken ,70 (%59 )’ inde üreme olmadı.Başvuru öncesinde 47 (% 39 ) hastada antibiyotik kullanımı öyküsü mevcut olup ; 72( %61) hastada antibiyotik kullanımı saptanmadı. Başvuru öcesi 1 aylık dönemde endokardit açısından proflaksi gerektiren girişim hikayesi sadece 17 (% 14) hastada tespit edildi. Hastaların tümüne TTE inceleme yapılmışken, TEE uygulanma oranı %61 (72 olgu) dir.TTE incelemede 103 (% 87) olguda vejetasyon tespit edildi.TEE incelemesi uygulanan 72 olgudan 70 (%97)’inde vejetasyon saptandı. Hastaların 91’i (%77 ) nativ kapak endokarditi, 24’ü (%20 ) protez kapak endokarditi ve 4’ü (% 3) endarterit ve pace leadi endokarditi idi. Tüm hastalara ortalama 4.2 +/- 1 hafta antibiyotik tedavisi uygulandı. 29 (%24) hasta sadece antibiyoterapi almış iken, 90 (% 76 ) hastaya antibiyoterapi ile birlikte cerrahi tedavi de uygulandı. Cerrahi tedavi uygulanan hastalardan 82’sine (%91) protez kapak replasmanı, 8’ine (%9) ise kapak tamiri ve düzeltme operasyonu yapıldı. Hastaların cerrahi tedavi uygulanma süresi yatış anından itibaren ortalama 24+/- 15 inci gün olarak saptandı. Hastanede toplam yatış süresi 5.8+/- 2 hafta olarak hesaplandı. Hastane içi ölüm 10 (%8 ) hastada izlendi. 27 Çalışmaya dahil edilen hastaların 70’nde (% 59 ) kültürde herhangi bir mikroorganizma üremedi.Kültür sonucu pozitif olan hastaların(no=49) 13’ünde (% 27) MSSA , 13’ünde (%27 ) MRSA , 10’ unda (%20) St. Viridans ,4’ünde (%8 ) Brucella , 3’ünde (%6) Ent. Fecalis , 2’sinde (%4 ) Staf. Epidermidis ve 4’ünde (% 8) diğer nadir görülen bakteriler üredi. (Tablo 15) Tablo 15. Endokardit hastalarında kültür sonuçları ve dağılımı Vejetasyon saptanan 39 (%38) hastada aort kapak tutulumu ,33 (% 32) hastada mitral kapak tutulumu, 20 (% 19 ) hastada hem aort hem de mitral kapak tutulumu ,6 (%6) hastada triküspid kapak tutulumu ,1 (%1 ) hastada pulmoner kapak tutulumu , 2 (% 2 ) hastada pulmoner yada aortik endarterit tutulumu , 2 (%2) hastada pace leadi tutulumu izlendi (Tablo 16) Tablo 16. Endokardit hastalarında vejetasyon lokalizasyonu No Aort kapak tutulumu Mitral kapak tutulumu Aort+mitral kapak tutulumu Triküspit kapak tutulumu Pulmoner kapak tutulumu Endarterit Pace leadi tutulumu toplam % 39 33 20 6 1 2 2 103 %38 %32 %19 %6 %1 %2 %2 %100 Çalışmaya dahil edilen 119 hastada endokardite bağlı komplikasyonların dağılımı ise; konjestif kalp yetersizliği 64 (%54) ,major arteriyel emboli 28(% 24 ) ,renal komplikasyonlar 20 (%17 ) , periannuler abse formasyonu 14 (%12 ) , korda rüptürü 13 (%11) , leaflet yada küspis perforasyonu 27 (%23 ) , mikotik anevrizma 5 (%4) , psödoanevrizma 10 (% 8 ) , diğer kalp boşluklarına fistülizasyon 5 (% 28 4) , intrakraniyal kanama 2 (%2) , şok tablosu 3 (%3 ) ,EKG de AV blok 4 (%3) hastada saptandı.(Tablo 17.) Protez kapak endokarditi olan 24 hastanın 21’inde (%88) kapağa bağlı komplikasyonlar mevcuttu.4 hasta erken PKE tanısı ile takip edilmişken 20 hasta geç PKE tanısıyla takip edildi. Ileri PV MY 7 (%33) hastada ,ileri PV AY 10 (% 48 ) hastada ,hemodinamik olarak anlamlı darlık yapan vejetasyon 4 ( % 19 ) hastada izlendi. (Grafik 2.) Tablo 17. Endokardit hastalarında komplikasyonlar ve dağılımı Grafik 2. Protez kapak endokarditi olgularında komplikasyonlar Protez kapak hastalarında komplikasyon dağılımı protez kapak obstrüksiyonu 4 (19%) PV MY 7 ( 33%) PV AY 10 ( 48%) Hastaların 27 ( %23 ) sinde intraoperatif incelemede vejetasyona bağlı leaflet yada küspis perforasyonu saptandı.Etkilenen leaflet ya da küspiste perforasyon dağılımı ise ; NCC perforasyonu 12 (%44 ) , RCC perforasyonu 2 (% 7 ) , LCC perforasyonu 2 (% 7) ,MVAL perforasyonu 5 (% 19 ) , TVAL perforasyonu 2 (%7 ) ,TVPL 29 perforasyonu 1 (% 4 ) ,TVSL perforasyonu 1 (%4 ) ,aortik biyoprotez perforasyonu 1 (%4 ) ,hem NCC hem de MVAL perforasyonu 1 (%4) hastada izlendi.(Grafik 3.) Grafik 3. Leaflet yada küspis perforasyonu gelişen endokardit olgularında dağılım TVSL perforasyonu 1 ( 4%) TVPL perforasyonu 1 ( 4%) Aortik bioprotez perforasyonu 1 ( 4%) TVAL perforasyonu 2 ( 7%) MVAL perforasyonu 5 ( 19%) NCC+MVAL perforasyonu 1 ( 4%) NCC perforasyonu 12 ( 44%) LCC perforasyonu 2 ( 7%) RCC perforasyonu 2 ( 7%) Endokardit hastalarının 28 (% 24) sinde emboli komplikasyonu gelişti. 28 hastanın 13 (% 46 ) ünde serebral emboli ,8 (%29) inde septik pulmoner emboli ,4 (% 14 ) ünde periferik emboli , 1 (% 4 ) inde renal emboli ve 2 ( % 7 ) sinde hem serebral hem de renal emboli komplikasyonu izlendi. (Grafik 4.) Grafik 4. Emboli komplikasyonu gelişen endokardit olgularında dağılım 30 periferik 4 (14%) cerebral+renal 2 (7%) cerebral 13( 46%) pulmoner 8 ( 29%) renal 1( 4%) Hastaların 13’ünde (% 11) endokardite bağlı kordal yapılarda rüptür izlendi.MVAL (mitral kapak ön yapracık) korda grubunda rüptür 9 (% 69 ) , MVPL (mitral kapak arka yapracık) korda grubunda rüptür 1 ( %8 ) , TVAL (triküspid kapak ön yapracık) korda grubunda rüptür 2 (% 15 ) , TVSL(triküspid kapak septal yapracık) korda grubunda rüptür 1 (% 8) hastada saptandı. Yine hastalarımızın 5 (%4) inde komşu kalp boşluklarına fistülizasyon gelişti. 2 (% 40) hastada fistül aort ile sol ventrikül arasında ,1 (% 20 ) hastada aort ile sağ atriyum arasında , 1 ( %20 ) hastada aort ile sol atriyum arasında , 1 (%20) hastada ise sol ventrikül çıkış yolu ile sağ ventrikül arasında gelişti. 31 Emboli olan ve olmayan grubun karşılaştırılması : Çalışmamıza dahil edilen 119 hastadan 28 (%24 ) inde major arteriyel emboli ile başvuru söz konusudur.Emboli lokalizasyonu cerebral (n=13), pulmoner (n=8), periferik (n=4), renal (n= 1), renal ve cerebral (n=2) şeklinde sıralanmıştır. (Grafik 4.) Emboli ile başvuran hastaların (grup 1) tamamında (n=28) TTE veya TEE incelemede vejetasyon saptanmıştır.Emboli olmayan (grup 2) grupta, 16 hastada vejetasyon izlenmedi. Emboli ile başvuran hastaların yaş ortalaması 34 +/- 15 yıl iken ,emboli olmayan grupta yaş ortalaması 41 +/- 16 yıl olarak belirlendi. Bu karşılaştırmada p değeri 0.037 olup istatistiki olarak anlamlı bulundu. Her iki grup diğer semptomlar açısından değerlendirildiğinde ; ateş , kilo kaybı , artralji ve miyalji ,öksürük ,nefes darlığı ,göğüs ağrısı açısından fark saptanmadı.Sadece baş ağrısı varlığı grup 1 de anlamlı olarak yüksek bulundu.Ancak multivariet analizde anlamlılığını kaybetti..(%35.7 karşı %7.7 , p= 0.041 iken multivariete analizde p=0.062). Her iki grupta semptom süresi ,hastanede yatış süresi ,cerrahi tedavi uygulanma süresi açısından değerlendirildiğinde ; sadece embolik olay gelişen hastaların emboli olmayan hastalara göre daha erken başvurduğu saptandı. ( 26 +/- 15 güne karşı 40 +/- 23 gün , p= 0.001 ). (Tablo 18) Tablo 18. Emboli olan ve olmayan grupta sürelerin karşılaştırılması semptom süresi hastane yatış süresi cerrahi uygulanım süresi antibiyotik tedavi süresi emboli var (no=28) emboli yok (no=91) p değeri 26+/-15 gün 6 +/- 3 hafta 40+/-23 gün 5.7+/-2 hafta 0.001 * 0.669 28+/- 17 gün 22+/- 15 gün 0.198 4/-1.8 hafta 4+/-1 hafta 0.252 32 Laboratuar bulguları açısından her iki grup karşılaştırıldığında ; ESH ,CRP ve RF yüksekliği , hematüri varlığı , anemi varlığı ,LDH yüksekliği ve hipoalbuminemi açısından her iki grup arasında anlamlı farklılıklar tespit edilmemiştir.Ancak lökositoz açısından her iki grup karşılaştırıldığında, lökositoz emboli olmayan grupta daha belirgin ortaya çıkmaktadır.(%59.3 karşı % 81.4 ,p= 0.023 ) (Tablo 19) Tablo 19. Emboli olan ve olmayan grupta laboratuar değerlerinin karşılaştırılması Emboli olan ve olmayan her iki grubu diğer komplikasyonlar açısından karşılaştırdığımızda ; periannuler abse oluşumu , leaflet yada küspis perforasyonu , konjestif kalp yetersizliği gelişimi ,renal komplikasyon gelişimi ve perikardiyal efüzyon gelişiminde anlamlılık tespit edilmedi.Ancak korda rüptürü varlığı emboli grubunda anlamlı olarak yüksek buluındu .(%21.4 karşı %7.7 p=0.042) ( Tablo 20) Hastaların emboli olan ve olmayan iki grubunda endokardit açısından predispozisyon yaratacak cerrahi yada diş operasyonu hikayesi anlamlılık göstermemekteydi (% 10.7 karşı %15.4 ,p= 0.577 ). Tablo 20. Emboli olan ve olmayan grubun komplikasyonlar açısından karşılaştırılması Her iki grup için ekokardiyografik parametreler karşılaştırıldığında pulmoner arter sistolik basınçları,sol ventrikül diastol sonu çapları ve sol atrium çapları açısından anlamlı fark gözlenmedi.Sistol sonu çapı grup 1 de anlamlı olarak küçük ölçüldü (3.4 +/- 0.6 cm karşı 3.7+/- 0.6 cm ,p = 0.027 ,z = -2.215). Hastaların 33 ejeksiyon fraksiyonları (EF %) karşılaştırıldığında , emboli grubunda istatiki olarak anlamlı derecede yükseklilik saptandı (%64+/- 5 karşı %58.5+/- 9 ,p = 0.001 , z =-1.315) . Hastaların başvuru esnasında taşikardik (kalp tepe atımı >100 vuru / dk ) olması emboli gubunda diğer gruba göre daha belirgindi(%57.1 karşı %34.1 p=0.029). Karşılaştırmaya kültürde üreme ve üreyen mikroorganizmalar alındığında ise ; kültür pozitifliği emboli grubunda hakim olmakla birlikte ayrıca MSSA üremesi diğer gruba göre daha belirgindi. (kültür pozitifliği açısından %64.3 karşı %34.8 , p=0.006, MSSA üremesi açısından %44.4 karşı %16.1 ,p= 0.035 ve MRSA üremesi açısından %11.1 karşı %38.7 p =0.059 ). ( Tablo 23) Vejetasyon lokalizasyonu açısından aort kapak,mitral kapak ,aort + mitral kapak ve tiküspid kapak tutulumu değerlendirildi.Aort ve mitral kapak birlikte tutulumu emboli olmayan grupta daha belirgin olarak izlendi.(%7.1 karşı %23.1 p=0.048) (Tablo 21). 2 hastada pace leadi tutulumu, 2 hastada endarterit ve sadece 1 hastada pulmoner kapak tutulumu gözlendi. Vejetasyon büyüklüğü ,emboli olan grupta emboli olmayan gruba göre kıyaslandığında tamamında 10 mm üzerinde tespit edildi (% 100 karşı %72.6 ,p= 0.002) (Grafik 5) . Vejetasyon büyüklüğü yine 15 mm ve üzerinde değerlendirildiğinde ,tek değişkenli karşılaştırmada anlamlılık izlendi (%71.4 karşı % 40.5 ,p=0.005)(Grafik 6.). Vejetasyon mobilitesi ele alındığında yine emboli grubunda istatistiki anlamlılık gözlendi (%82.1 karşı %47.7 ,p=0.001). Vejetasyon sayısı 1 , 2 ve 3≤ olarak ele alındığındaıher iki grupta arasında anlamlı fark göstermedi (p=0.057). Tablo 21. Emboli olan ve olmayan grupta vejetasyon lokalizasyonu 34 emboli var emboli yok aort kapak tutulumu 8 (%28) 31(%38) mitral kapak tutulumu aort+mitral kapak tutulumu triküspid kapak tutulumu 10(%35) 23(%28) p değeri 0.341 0.472 0.048* 2 (%7) 3(%10) 18(%23) 3 (%4) 0.353 Her iki grupta predispozan kalp hastalığı dağılımı Tablo 22 deki gibidir. Tablo 22. Emboli Yok Var Sayı % RKH 33 38 protez kapak 21 24 dejeneratif 4 5 MVP 3 3 konjenital 22 25 Pace-maker 4 5 Toplam 87 100.0 RKH 12 46 protez kapak 3 12 dejeneratif 1 4 konjenital 10 39 Toplam 26 100.0 Grafik 5. Vejetasyon büyüklüğüne göre embolik olay varlığı 35 100 90 80 70 60 50 40 30 20 10 0 100 vej.>=10 mm vej.<10 mm 72 27 0 emboli var emboli yok Grafik 6. Vejetasyon büyüklüğüne göre embolik olay varlığı 100 90 80 70 60 50 40 30 20 10 0 vej.>=15 mm vej.<15 mm 71 59.5 40 29 emboli var emboli yok Her iki grupta hastane içi mortalite karşılaştırıldığında fark saptanmadı (%10.7 karşı %7.8,p=0.699) Tablo 23:. Emboli varlığına göre kültür pozitifliği ve etken patojenin karşılaştırılması 36 emboli var kültür pozitifliği Str.Viridans MSSA MRSA diğer 18(%64) 2(%11) 8(%44) 2(%11) 6(%12) emboli yok 31(%35) 8(%26) 5(%16) 11(%39) 7(%8) p değeri 0.006* 0.196 0.035* 0.059 0.062 Cerrahi tedavi uygulanması açısından iki grup karşılaştırıldığında istatistiksel olarak anlamlı farklılık bulunmadığı saptanmıştır.(p=0.064) 37 Lojistik regresyon analizi: Hangi faktorlerin emboli prediktörleri olduğunu saptamak için tek değişkenli analizde anlamlı olan değişkenler ,stepwise lojistik regresyon analizine tabi tutuldular. Vejetasyon varlığı,vejetasyon büyüklüğü, vejetasyon lokalizasyonu (aort, mitral, aort+mitral, triküspit), vejetasyon mobilitesi ,kültür pozitifliği ve üreyen bakteri (MSSA),yaş,semptom süresi, lökositoz, taşikardi varlığı, EF, LVSSÇ ve korda rüptürü varlığı potansiyel değişkenler olarak kabul edildiğinde ; emboli açısından prediktif değeri olan değişkenler: kültür pozitifliği, ejeksiyon fraksiyonu, vejetasyon varlığı, vejetasyon büyüklüğü, vejetasyon mobilitesi ve korda rüptürü mevcudiyeti olarak belirlendi. Diğer değişkenlerin ise multivariate analiz sonucunda anlamlılıklarını yitirdikleri gözlendi (Tablo 24). Tablo 24: univariate analiz p değeri p değeri multivariate analiz Beta %95 CI vejetasyon varlığı 0.007 0.013 -45.1 vejetasyon büyüklüğü 0.002 0.002 -51.1 vejetasyon mobilitesi 0.001 0.01 -121.1 vejetasyon sayısı AD mitral kapak tutulumu AD aort + mitral kapak tutulumu 0.048 1.1 - 2.1 AD aort kapak tutulumu AD triküspid kapak tutulumu AD kültür pozitifliği 0.006 0.017 MSSA üremesi 0.035 AD EF % 0.001 0.003 LV SSÇ 0.027 AD korda rüptürü varlığı 0.042 0.041 taşikardi varlığı 0.029 AD yaş 0.037 AD semptom süresi 0.001 AD lökositoz 0.023 AD -127.2 1.1 - 24.6 -1.4 1.1 - 1.4 -29.4 38 TARTIŞMA Osler ilk kez Gulstanion bildirisinde ; ateş, kalp üfürümü, inme triadından oluşan ve hastaların çoğunda postmortem tanı konabilen bir hastalıktan bahsetmiştir.Buna da ‘malignant endokardit’ demiştir. Batı toplumlarında romatizmal kalp hastalığı profilaksisinin daha iyi uygulanmaya başlaması ,endokardit sıklığında azalma olduğunu düşündürse de aslında , intrakardiyak araç implantasyonu ve protez kapak uygulanmasının artışı bu düşüncenin tersine hastalığın sıklığının arttığını göstermektedir.Bunun yanı sıra İV ilaç kullanımı , nazokomiyal infeksiyon ve yaşlı popülasyonun artışı endokardit hastalarının başvuru profilini değiştirmiştir. Ülkemizde Heper G. ve arkadaşlarının yaptığı 74 vakalık bir çalışmada predispozan romatizmal etyoloji %66 olarak tespit edilmiştir40.Bizim kalp hastalığı açısından serimizde ise bu oran %38 şeklindedir. İlk zamanlar bir çok çalışmada ateş en sık bulgu iken günümüzde artık diğer belirtilerin yanında minör kriter olarak yerini almıştır.Predispozan kalp hastalığı varlığında ,bir haftadan fazla süren ve antibiyoterapiye yanıt vermeyen ateş (>38 o C) durumunda endokardit ilk planda düşünülmesi gereken durumdur. Bizim serimizde tekrarlayan ateş ile başvuran hasta oranı %86 dir. İnfeksiyona ya da sekonder vaskülite bağlı olarak gelişen splenomegali çesitli serilerde %50 oranında görülmektedir41.Bizim çalışmamızda %40 oranında tespit edilmiştir.Osler nodülleri 2-15 mm lik ağrılı ve ekstremitelerin palmar kısımlarını tutan nodüler lezyonlar olup ,bizim çalışmamızda diğer serilerle uyumlu olarak % 16 oranında tespit edilmiştir41.Janeway lezyonları ise ağrısız,ekstremitelerin palmar yüzeyini tutan erimatöz makullerdir.Diğer serilerle uyumlu olarak bizim serimizde de % 8 oranında tespit edilmiştir41. Artralji ve myalji şikayetleri nonspesifik bulgular olup endokardit hastalarının olmaktadır41.Endokardit romatizmal vakalarında görülme hastalıklarla oranı %40 karışmasına neden civarındadır.Bizim çalışmamızda ise bu oran %18 dır. 39 Chu ve arkadaşlarının endokardit vakalarının klinik ,ekokardiyografik ve mikrobiyolojik özelliklerini inceledikleri bir çalışmada; nativ kapak endokarditi %34 , protez kapak endokarditi %23 oranlarında dağılım göstermiştir.Hastaların sadece % 11 inde endokardit açısından risk taşıyan predispozan cerrahi ya da diş girişimi hikayesi tespit etmişler42. Bizim çalışmamızda NKE olgularımızın %77 inde mevcut iken ,PKE %20 inde saptanmıştır.Hastalarımızın % 14 ünde predispozan cerrahi yada diş girişimi mevcuttur. Mathew ve arkadaşlarının endokardit komplikasyonlarını inceledikleri 114 vakalık çalışmalarında; ciddi aort yetersizliği % 7 hastada ,ciddi mitral yetersizliği %3 hastada tespit etmişlerdir43.Bizim olgularımızda, protez kapaklar da dahil edildiğinde ileri mitral yetersizliği %41, ileri aort yetersizliği %47 %18 ve ileri triküspit yetersizliği oranlarında saptanmıştır.Bu nedenle ünitemizde valvuler yetersizliğe bağlı (endokardit nedeniyle ) cerrahi operasyon sıklığı diğer çalışmalardaki oranlara göre daha yüksektir.(cerrahi uygulama %76 ) Embolik olaylar: Embolik olaylar bir çok seride belirtildiği gibi %10 ile %50 arasında oluşmaktadır44,45. Ancak kesin insidans henüz daha tarif edilmemiştir.Bizim çalışmamızda insidansımız diğer çalışmalarla uyumlu olarak %24 oranında görülmüştür.8 hastada takip esnasında emboli görülürken ,20 hastamız emboli bulgusu ile başvurmuştur.Bizim çalışmamızda emboli varlığı klinik ve radyolojik yöntemlerle değerlendirilmiştir.Bazı serilerde hastaların tamamında bilgisayarlı tomografi kullanılmış ve böylece sessiz embolilerin de tespiti mümkün olmuştur46.Her nekadar sessiz embolileri değerlendirme imkanımız olmamış olsa da embolik olay oranımız diğer serilerdeki oranlarla uyumludur. Di Salvo ve ark.nın yaptıkları 68 embolik olay içeren bir çalışmada ,embolik olay sıklığı %37 olarak tespit edilmiş ve erken cerrahi tedavi uygulanma oranının sık olduğu bir merkez oldukları için vejetasyon progresyonu ve embolik olay gelişim seyrini erken cerrahi müdahelenin engelleyebileceği savını ortaya atmışlardır46.Bizim serimizde de hastalarımızın büyük bir kısmına (%76, n=90 hasta) medikal tedavi yanı sıra cerrahi tedavi de uygulanmıştır.Ancak Di Salvo ve ark. nın tespitinde hastalara 40 ilk 10 gün içerisinde cerrahi tedavi uygulanırken ,bizim ünitemizde operasyona gidiş süresi ortalama emboli grubunda 22 gün iken ,emboli olmayan grupta 28 gündür.Antibiyoterapi başlancıcından sonra embolik olayların ilk 2 hafta içinde daha sık olduğu düşünülürse, bizim vakalarımızda vejetasyon seyrinin cerrahi tedaviden daha az etkilendiği kanısındayız. Çalışmamızın ana hedeflerinden birisi de vejetasyon özelliklerinin embolik olay açısından önem taşıdığını göstermekti.Di Salvo ve ark. nın yaptığı çalışmada embolik olay açısından prediktif değer bakımından sadece vejetasyon mobilitesi ve vejetasyon büyüklüğü anlamlı değerlendirilmesinde olarak ;vejetasyon tespit edilmiştir46.Çalışmalarında tamamen hareketsiz,küçük mobil mobilite kısımlar içermesi,pedikül içerip aynı boşlukta her siklüste hareket etmesi ve pediküllü vejetasyonun her siklüsta başka boşluğa hareket etmesi şeklinde dört gruba ayrılmıştır.Bizim çalışmamızda vejetasyon mobilitesi ise, farklı iki gözlemci tarafından ;hastaların klinik özellikleri bilinmemekle birlikte,pediküllü ve/veya sınır kısımlarında fibriler mobil kısımlar içeren vejetasyon olarak kabul edilmiştir.Bizim çalışmamızda da ekokardiyografik incelemede vejetasyon varlığı (p 0.013), vejetasyonun büyüklüğü (>10 mm) (p 0.002) ve mobilitesi (p 0.01) emboli prediktörü olarak anlamlı saptanmıştır. Rohmann ve ark. nın yaptığı 118 hastayı içeren ve emboli prediktörlerini tespit etmeyi amaçladıkları ileriye dönük bir çalışmada ;vejetasyon büyüklüğünün >10 mm olması ve mitral kapak tutulumu olmasının embolik olay açısından risk oluşturduğunu saptamışlardır47. Ancak Lutas ve ark. larının yaptıkları eski tarihli bir çalışmada vejetasyon boyutları emboliyi öngörmede anlamlı çıkmamıştır48.Ancak çalışmalarında TTE kullanılmış olup, günümüzde TEE inceleme ile vejetasyonu saptamada daha başarılı olduğu bilinmektedir. De Castro ve ark nın TEE kullanarak yaptıkları bir çalışmada vejetasyon özellikleri ile embolik olay arasında ilişki saptanmamıştır.Fakat hasta grupları sadece sol kalp ve nativ kapak endokarditlerini içermektedir45. Di Salvo ve ark. nın tüm hastalara TEE uyguladıkları ,hastaların % 95 ine BT uyguladıkları 178 vakalık çalışmalarında, emboliyi öngörme açısından yaş,cinsiyet ve vejetasyon lokalizasyonunu anlamlı bulmamışlardır46.Bizim çalışmamızda da vejetasyon lokalizasyonu, cinsiyet ve yaş gibi değişkenlerin emboli sıklığı üzerine 41 anlamlı bir etkisi bulunmadığı saptanmıştır.Yine aynı çalışmada stafilokok endokarditi univariate analizde anlamlı çıkarken ,multivariate analizde bu özelliğini kaybetmiştir.Ayrıca kültür negatif grupta embolik olay sıklığının azaldığını saptamışlardır.Bizim çalışmamızda .kültür pozitifliği, embolik olay açısından prediktif önem taşımaktadır(p=0.017). Kültürde üreyen etken patojenin türünün ise emboliyi predikte etmediği ortaya konulmuştur. Diğer çalışmalarda çok değinilmemesine rağmen bizim çalışmamızda klinik özellikler bakımından taşikardi varlığının emboli sıklığını predikte etmediği ancak TTE’ da EF’nin daha yüksek olduğu durumlarda emboli sıklığında artış olduğu izlenmiştir (p=0.003) Çalışmamızda embolik olay gelişen hasta grubunda, diğer endokardit komplikasyonlarının birlikteliğini istatistiksel olarak anlamlı karşılaştırdığımızda; korda rüptürü varlığı çıkmaktadır (p=0.041).Ancak hasta grubumuzda romatizmal grubun belirgin olması, vejetasyonun daha çok atrio-ventriküler kapaklarda atriyum tarafında lokalizasyon göstermesi sebebiyle rastlantısal birliktelik olabileceği kanısındayız.Endokarditin perivalvuler yayılımını gösteren periannuler abse ,leaflet ya da küspis perforasyonu ve perikardiyal efüzyon ile emboli arasında ilişki saptanmamıştır. Çalışmamızın kısıtlılıkları: Çalışmamızın sınırlandıran faktörler başlıca: -Tüm hasta grubunda rutin BT,MRI yada USG yöntemleri uygulanmadığı için sadece klinik bulgu veren emboli vakaları alınmıştır.Sessiz emboli sıklığı tespit edilemediği için gerçek emboli insidansı olduğundan az olarak saptanmış olabilir. -Çalışmamıza dahil edilen hastaların büyük bölümünde hastaneye başvuru öncesi embolik hadise geliştiği için vejetasyonun gerçek boyutları olduğundan az olarak saptanmış olabilir. - Çalışmamıza dahil edilen hastaların 8’inde antibiyoterapi sonrası embolik olay gelişmiştir.Antibiyoterapinin vejetasyon ve embolik olay üzerindeki etkileri olguların çoğunda operasyona veriş süresi kısa olduğu için söz konusu olmamıştır. 42 - Emboli grubunda yer alan hasta sayısının azlığı univariet karşılaştırmada rastlantısal bulguların anlamlı çıkmasına neden olmuş olabilir.Ancak bu değişkenler multivariet analiz sırasında anlamlılıklarını kaybetmişlerdir. KAYNAKLAR Lamas CC,Eykyn SJ. Hospital acquired native valve endocarditis:analysis of 22 cases presenting over 11 years. Heart 1998;79:442-7 Peterson G,Carbon C.The Endocarditis Working Group of the international Society of Chemotherapy .Recommendation for the surgical treatment of endocarditis.Cli Microbiol İnfect 1998:4(suppl 3) Renzulli A,Carozza A,Romano G. Recurrent infective endocarditis:a multivariate analysis of 21 years of experience. Ann Thorac Surg 2001;72:39-43 Karchmer AW, Gibbons GW. Infection of prosthetic heart valves and vascular grafts. IN: Bisno AL, Waldvogel FA, eds. Infections Associated With Indwelling Medical Devices. 2nd ed. Washington, DC: American Society for Microbiology;1994:213–249. Strom BL, Abrutyn E, Berlin JA, et al. Prophylactic antibiotics to prevent infective endocarditis? Relative risks re-assessed. J Investig Med. 1996;44:229. Abstract. Agnihotri AK,Mc Griffin DC.The prevalence of infective endocarditis after aortic valve replacement.J Thorac Cardiovasc Surg 1995 ; 110:1708-24 43 Leviner E, Tzukert AA, Benoliel R. Development of resistant oral viridans streptococci after administration of prophylactic antibiotics: time management in the dental treatment of patients susceptible to infective endocarditis. Oral Surg Oral Med Oral Pathol. 1987;64:417420 Baddour LM. Immunization for prevention of infective endocarditis. Curr Infect Dis Rep. 1999; 1: 126–128 Roder BL, Wandall DA, Frimodt-Moller N, et al. Clinical features of Staphylococcus aureus endocarditis: a 10-year experience in Denmark Johnson DH, Rosenthal A, Nadas AS. A forty-year review of bacterial endocarditis in infancy and childhood. Circulation. 1975; 51: 581–588 Rodbard S.Blood velocity and endocarditis.Circulation 1963 ;27:18-28 Carpenter JL. Perivalvular extension of infection in patients with infectious endocarditis. Rev Infect Dis. 1991; 13: 127–138 Child JS. Risks for and prevention of infective endocarditis. IN: Child JS, ed. Diagnosis and Management of Infective Endocarditis. Cardiology Clinics, vol 14. Philadelphia, Pa: WB Saunders; 1996: 327–343. Strom BL, Abrutyn E, Berlin JA, et al. Prophylactic antibiotics to prevent infective endocarditis? Relative risks re-assessed. J Investig Med. 1996;44:229. 44 Dajani AS, Taubert KA, Wilson W, et al. Prevention of bacterial endocarditis: recommendations by the American Heart Association. J Am Dent Assoc. 1997; 128: 1142–1151 John MD, Hibberd PL, Karchmer AW, et al. Staphylococcus aureus prosthetic valve endocarditis: optimal management and risk factors for death. Clin Infect Dis. 1998; 26: 1302–1309 Vuille C, Nidorf M, Weyman AE, et al. Natural history of vegetations during successful medical treatment of endocarditis. Am Heart J. 1994;128: 1200–1209 Daniel WG, Mugge A, Grote J, et al. Comparison of transthoracic and transesophageal echocardiography for detection of abnormalities of prosthetic and bioprosthetic valves in the mitral and aortic positions. Am J Cardiol. 1993; 71: 210–215 Roy P, Tajik AJ, Guiliani ER, et al. Spectrum of echocardiographic findings in bacterial endocarditis. Circulation. 1976; 53: 474–482 Fowler VG Jr, Li J, Corey GR, et al. Role of echocardiography in evaluation of patients with Staphylococcus aureus bacteremia: experience in 103 patients. J Am Coll Cardiol. 1997; 30: 1072–1078 Karalis DG, Bansal RC, Hauck AJ, et al. Transesophageal echocardiographic recognition of subaortic complications in aortic valve endocarditis: clinical and surgical implications. Circulation. 1992; 86: 353–362 45 Bayer A, Bolger AF, Taubert KA, et al. Diagnosis and management of infective endocarditis and its complications. Circulation. 1998; 98: 2936–2948. Durack DT, Lukes AS, Bright DK. New criteria for diagnosis of infective endocarditis: utilization of specific echocardiographic findings. Duke Endocarditis Service. Am J Med. 1994; 96: 200– 209 Li JS, Sexton DJ, Mick N, et al. Proposed modifications to the Duke criteria for the diagnosis of infective endocarditis. Clin Infect Dis. 2000; 30: 633–638 Durack DT, Lukes AS, Bright DK. New criteria for diagnosis of infective endocarditis: utilization of specific echocardiographic findings. Duke Endocarditis Service. Am J Med. 1994; 96: 200– 209 Mugge A, Daniel WG, Frank G, et al. Echocardiography in infective endocarditis: reassessment of prognostic implications of vegetation size determined by the transthoracic and the transesophageal approach. J Am Coll Cardiol. 1989; 14: 631–638 Wilson WR, Karchmer AW, Dajani AS, et al. Antibiotic treatment of adults with infective endocarditis due to streptococci, enterococci, staphylococci, and HACEK microorganisms. American Heart Association. JAMA. 1995; 274:1706–1713 Bayer AS,Taubert KA.Diagnosis and management of infective endocarditis and its complication. Circulation 1998;98:2936-48 46 Shapiro SM,Young E,De Guzman S,Transesophageal echocardiography in diagnosis of infective endocarditis.Chest 1994;105:377-82. Birmingham GD,Rahko PS,Ballantyne F.Improved detection of infective endocarditis with transeusophageal echocardiography.Am Heart J 1992;123:774-81. Vuille C, Nidorf M, Weyman AE, Natural history of vegetation during succesful medikal treatment of endocarditis. Am Heart J 1994; 128: 1200-9 Hoen DJ, Hulbert BB, Mignealt PC.Time to detection of positive Bact/Alert blood cultures:analysis of 88 cases from a one year nationwide survey in France . Clin Infect Dis 1995;20:501-6 McCartney AC, Vorange GV, Pringle SD, Serum C Reactive protein in infective endocarditis. J Cli Pathol 1988;41:44-8 34.Nicalou DP,Marangos MN, Nigtingale CH, Influence of aspirin on development and treatment of experimental Staphilococcus aureus endocarditis.Antimicrob Agents Chemother 1995 39;1748-51 Levinston ME,Carrizosa J, Tanphaichitra D, Effect of aspirin on thrombogenesis and on production of experimental aortic valvular Streptococcus viridans endocarditis in rabbits . Blood 1977 :49: 645-50 47 Chamber HF, Morris DL, Tauber , Cocain use and the risk for endocarditis in intravenosus drug users .Ann Intern Med 1986 ;106: 833-6 Aranki SF, Adams DH, Rizzo RJ .Determinants of early mortality and late survival in mitral valve endocarditis.Circulation 1995;92 (suppl II):II143-9 Boles JM, Michelet C, Garo B,Neurological compliation of infective endocarditis.ICR ;1991:p.34-8 Pomar JL,Mesters CO, Pare JC ,Managment of persistent tricuspid endocarditis with transplantation of cryopreserved mitral homogrefts. J Thorac Cardiovasc Surg1994;107:1460-3 Heper G. at all. Clinical,bacteriologic and echocardiographic evaluation of infective endocarditis in Ankara ,Turkey Angiology 53:191-197 Crawford M.,Durack D.Clinical presantation of infective endocarditis. Cardiology Clinc 21 (2003) 159-66 Chu J., Wilkins G., Willams M. Review of 65 cases of infective endocarditis in Dunedin Public Hospital . N Z Med J 2004 Aug 117:U 1021 Mathew J., Anand A., Addai T. . Value of echacardiographic findings in predicting cardiovasculer complication in infective endocarditis. Angiology 2001 Dec 52 :801-9 48 Steckelberg JM, Murphy JG, Ballard D. Emboli in infective endocarditis:the prognostic value of echocardiography .Ann Intern Med 1991;114:635-40 De Castro S,Magni G,Beni S ,Role of transthorasic and transesophageal echocardiography in predicting embolic events with active infective endocarditis involving native cardiac valves. Am J Cardiol 1997;80:1030-4 Di Salvo G,Habib G,Pergola V, Echocardiography predicts ;Embolic events in infective endocarditis JACC 2001;37:1069-76 Rohmann S, Erbel R, Gorge F, Clinical relevance of vegetation localization by transesophageal echocardiography in infective endocarditis Eur Heart J 1992 ;13 :1227-33 Lutas EM, Roberts RB, Devereux RB, Relation between the presence of echocardiographic vegetation and the copmplication rate in infective endocarditis. Am Heart J 1986;112:107-13 Ana kaynak :Dieter Horstkotte, Ferench Follat, Erno Gutschik. Guidelines Task Force on Infective Endocarditis of European Society of Cardiology. European Heart Journal 2004; 00:1-37 49 50 51 52