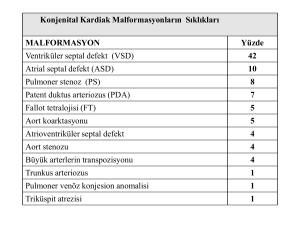
mekanik kapak replasmanı uygulanan hastalarda reoperasyona etki
advertisement

T.C. SAĞLIK BAKANLIĞI Dr. SİYAMİ ERSEK GÖĞÜS KALP VE DAMAR CERRAHİSİ EĞİTİM VE ARAŞTIRMA HASTANESİ Başhekim : Prof. Dr. İbrahim YEKELER Klinik Şefi : Doç. Dr. Azmi ÖZLER MEKANİK KAPAK REPLASMANI UYGULANAN HASTALARDA REOPERASYONA ETKİ EDEN FAKTÖRLERİN RETROSPEKTİF ANALİZİ UZMANLIK TEZİ Dr. Ebuzer AYDIN İstanbul Ekim 2005 TEŞEKKÜR Hastanemizde bizlere nitelikli ve iyi bir çalışma ortamı hazırlayan başhekimimiz Prof. Dr. İbrahim YEKELER’e, ve onun şahsında geçmişte hastanemizde başhekimlik görevini yürütmüş tüm değerli hocalarıma, Zorlu kalp cerrahisi eğitimini bilgisi, tecrübesi ve hoşgörüsü ile bizlere kolay kılan, bizlere her zaman destek olan değerli hocam ve klinik şefim, sayın Doç. Dr. Azmi ÖZLER’e, Kalp cerrahisi eğitimim süresince bilgi birikimini ve deneyimini bizlere hoşgörü ile aktaran, cerrahi nosyonumun oluşmasını sağlayan, kalp cerrahisi egitimimde bana rehberlik eden, değerli hocam, sayın Op. Dr. M. Fikri YAPICI’ya, Eğitimim süresince cerrahi bilgi ve klinik deneyimlerini bizlerle paylaşan sayın şeflerim, Doç. Dr. Ergin EREN, Op. Dr. Serap AYKUT AKA, Doç. Dr. Sabri DAĞSALI, Doç. Dr. Fuat BİLGEN, Doç. Dr. Murat DEMİRTAŞ, Prof. Dr. Sertaç ÇİÇEK ve Prof. Dr. M. Salih BİLAL’e, Sayın şef yardımcılarım, Op. Dr. Atilla KANCA, Op. Dr. Remzi TOSUN, Op. Dr. Murat AKÇAR ve Doç. Dr. Hakan GERÇEKOĞLU’na, Sahip oldukları cerrahi ve klinik deneyimlerini benimle cömertçe paylaşan, bilimsel çalışma ruhunu, cerrahi disiplin ve prensipleri bana gösteren, ihtisas yıllarım süresince bana sürekli yardımcı olan ve motive eden, samimi ve dostça davranışlarıyla bana destek olan sayın uzmanlarım, Op. Dr. Onur GÜRER’e ve Op. Dr. Aybanu GÖKÇEN TUYGUN’a, 2 Tezimin istatistikleri konusunda benden yardımını esirgemeyen değerli uzmanımız Op. Dr. Gerçek ÇAMUR’a, Anesteziyoloji bölümünün şefleri sayın Dr. Sevim CANİK ve Prof. Dr. Zühal AYKAÇ ile şef yardımcısı, uzman, asistan ve tüm çalışanlarına, Asistanlığım süresince birlikte çalıştığım ve eğitimime büyük katkısı olan ağabeyim Op. Dr. İsmail HABERAL’a ve birlikte çalıştığım değerli arkadaşlarım Dr. Betül ÇELİKKOL ve Dr. Mutlu ŞENOCAK’a, Bana destek olan tüm Kalp Damar Cerrahisi uzman, başasistan ve asistanlarına, Kardiyoloji ve Göğüs Cerrahisi bölümünün şef, şef yardımcısı, uzman, asistan ve tüm çalışanlarına, Ayrıca bana destek olan ameliyathane, postoperatif yoğun bakım ve servis hemşire ve sağlık personeli arkadaşlarıma, Üzerimde sonsuz hak ve emekleri olan Anne ve Babama, her zaman bana sevgiyle destek olan Kızkardeşime, Teşekkür etmekten şeref ve mutluluk duyarım... 3 İÇİNDEKİLER TEŞEKKÜR ............................................................................................................... 2 İÇİNDEKİLER .......................................................................................................... 4 KISALTMALAR ....................................................................................................... 5 ÖZET .......................................................................................................................... 6 ABSTRACT................................................................................................................ 8 GİRİŞ ........................................................................................................................ 10 GENEL BİLGİLER................................................................................................. 13 Mitral Kapak........................................................................................................... 13 Aort Kapak ............................................................................................................. 15 Triküspid Kapak ..................................................................................................... 17 Reoperatif Kapak Cerrahisi .................................................................................... 22 Mekanik kapak mı? Biyoprostetik kapak mı? ........................................................ 23 Reoperatif Aort Kapak Cerrahisi............................................................................ 24 Tarihi Gelişim ..................................................................................................... 24 Yaklaşımlar ve Teknikler.................................................................................... 24 Standart yaklaşım; Resternotomi ..................................................................... 24 Minimal invaziv aort kapak reoperasyonları ................................................... 25 Mitral ve Triküspid Kapak Reoperasyonları .......................................................... 29 Resternotomi ....................................................................................................... 29 Sağ Torakotomi................................................................................................... 30 MATERYAL ve METOD ...................................................................................... 32 İstatiksel Analiz ...................................................................................................... 35 Bulgular .................................................................................................................. 35 TARTIŞMA.............................................................................................................. 40 SONUÇ ..................................................................................................................... 45 KAYNAKLAR ......................................................................................................... 47 4 KISALTMALAR AD : Aort Darlığı AY : Aort Yetersizliği AF : Atrial Fibrilasyon AMK : Açık Mitral Komissürotomi °C : Centigrade Celcius EKG : Elektrokardiyogram IKA : İnterkostal Aralık IMA : İnternal mammarian arter KMK : Kapalı Mitral Komissürotomi KKY : Konjestif Kalp Yetmezliği LAD : Sol Ön İnen Koroner Arter MPV : Ortalama Trombosit Hacmi (Mean Platelet Volume) PHT : Pulmoner Hipertansiyon NYHA : New York Heart Association TEE : Transözofajiyal Ekokardiyografi VSD : Ventrikül Septal Defekt 5 ÖZET Günümüzde insidansı azalsa da ülkemizde sıklıkla akut romatizmal ateş sekeli olarak karşımıza çıkan kalp kapak hastalıkları, erişkin kalp cerrahisinin önemli bir bölümünü oluşturmaktadır. Cerrahi tekniklerin ve miyokard koruma yöntemlerinin gelişmesi, teknolojik gelişmeler ve sosyo-kültürel düzeyin artması ile beklenen yaşam sürelerinin uzaması sonucunda reoperasyonlarda artış gözlenmiştir. Reoperasyonlarda, mortalite ve morbidite, cerrahi teknik ve bilgi birikimine bağlı olarak azalmasına karşın, reoperasyon oranının giderek artması nedeniyle ciddi bir sağlık sorunu olmaya devam etmektedir. Bu çalışmanın amacı, reoperasyona neden olan etkenleri saptamak ve bunlar arasında önlenebilir olanları ortaya çıkarmaktır. Amaca yönelik olarak, yirmiyedi değişik etken belirlendi ve her bir değişkenin reoperasyona neden olabilme oranı araştırıldı. Bu değişkenler; yaş, cinsiyet, kapak tipi, kapak boyutu, kapak lokalizasyonu, kapak yerleştirilme pozisyonu, kumadin kullanımı, İNR düzeyi, ek kardiyak girişim varlığı, sol atriumda trombüs varlığı, kapakta trombüs varlığı, perivalvuler kaçak varlığı, sol atrial anevrizma varlığı, trombosit sayısı ve ortalama trombosit hacmi (MPV), ilk operasyon sonrası kanama ve/veya diğer nedenlere bağlı revizyon yapılıp yapılmaması, kullanılan protezin markası, kapakta koruma yapılıp yapılmadığı, aort kapak için kök genişletilmesinin uygulanıp uygulanmadığı, kapakta kalsifikasyon varlığı, infektif endokardit varlığı, preoperatif ve postoperatif ritm karakteri, hastanın kalp cerrahisi merkezine olan uzaklığı ve eşlik eden kalp dışı sistemik hastalıklar olarak belirlendi. Mekanik kapak takılan ve merkezimizde 2000-2005 yılları arasında reoperasyona alınan 60 hasta retrospektif olarak incelendi. Ancak 17 hastanın ilk operasyonu ile ilgili bilgilere ulaşılamadığından çalışmadan çıkarıldı. Bu dönemde primer kapak operasyonları sayısı 1615, total reoperasyon sayısı 176 [kapak tamiri sonrası (n=87) ve biyoprotez replasmanı sonrası reoperasyonlar (n=29) dahil] ve koroner bypass ile birlikte kapak operasyonu sayısı ise 370 olarak saptandı. Reoperasyona alınan hastalar belirlenen risk faktörleri açısından analiz edildi. 6 Kapakta trombüs saptanan hastaların ortalama trombosit hacim değerleri kontrol grubuna göre daha yüksek bulundu (p < 0.05). Enfektif endokardit saptanan hastalarda perivalvüler kaçak insidansı arasında istatistiksel olarak anlamlı bir ilişki saptandı (p < 0.05). 7 ABSTRACT Heart valve diseases which have been encountered as acute rheumatic fever sequele constitutes significant amount of adult cardiac surgery. Increase in reoperations has been seen with the development of surgical techniques, myocardial protection methods, technological improvements and with the rise of socio-cultural level. Re-operation is going to be a serious health problem because of the increasing number of cases although the amount of re-operations, mortality and morbidity go down depending on the improvement of technology. The objective of this work is to determine the factors causing re-operation and to find out the preventable ones among them. Twenty seven different factors have been designated and rate of causing re-operation for each factor has been studied. These factors have been determined as age, gender, valve type, valve size, location of valve, replacement position of the valve, coumadine usage, INR level, probability of concomitant cardiac surgery, presence of thrombosis in left atrium, presence of thrombosis in valve, perivalvular leakage, presence of left atrial aneurysm, count of thrombocytes, mean platelet volume (MPV), bleeding after first operation, revision depending on the other factors, brand of the prosthesis, whether protection is done or not, application of root enlargement for aortic valve, presence of calcification, presence of infective endocarditis, pre-operative and post-operative rhythm pattern, the distance between the locations of the patient and the cardiac surgery center and accompanying systemic diseases besides cardiac ones. Sixty , who were subjected to mechanical cardiac valve replacement and were re-operated in our center between the years 2000 and 2005, have been investigated retrospectively. Seventeen of them excluded from the study, because of detailed information about previous surgery couldn’t found. These are the numbers of primary valve operations: 1615, total re-operation: 125 (after valve repairing: n=62, re-operations after bio-prothesis replacement: n=20), valve operation including coronary bypass: 370. The re-operated patients have been analyzed depending on the risk factors. 8 Mean platelet volumes of patients with trombosis formation in the previously replaced valve were higher than the patients in the control group (p < 0.05). Statistically significant correlation was found between infective endocarditis and perivalvular leakage (p < 0.05). 9 GİRİŞ Kalp kapak hastalıkları ve cerrahi tedavisi, günümüzde hala önemini koruyan bir konudur. Cerrahi girişim gerektiren kalp kapak hastalıkları, darlık, yetersizlik ve darlıklara yetersizliğin eşlik ettiği fikse kapaklardır. Gelişmekte olan toplumlar için mitral darlığının hemen hemen tek sebebi akut romatizmal ateştir [1]. Günümüzde akut romatizmal ateş, gelişmiş toplumlarında önemini yitirse de, gelişmekte olan toplumlar için hala ciddiyetini koruyan bir hastalıktır. Penisilin profilaksisine yeterince önem verilmemesi ve genel hijyen kurallarına özen gösterilmemesi, çocukluk ve gelişme çağında streptokoksik enfeksiyonların akut hecmeleri ile sonuçlanır. Klinik olarak sıklıkla üst solunum enfeksiyonu şeklinde meydana gelen bu durum, immünolojik mekanizmalarla kalpte de enflamasyona sebep olur. İleriki yaşlarda ise sıklıkla kapak patolojileri şeklinde karşımıza çıkar. En sık gözlenen patoloji ise, fibrotik ve kalsifik mitral kapak darlığıdır. Reoperasyona giden kapak hastalarının sayısı giderek artmaktadır ve nüfusun yaş ortalamasının artması ile de artmaya devam edecektir. Bu operasyonlar kapak dışı operasyon sonrası nativ kapak hastalığının ilerlemesi veya bioprostetik kapakların dejenerasyonu sonrası sıklıkla görülür. Gerçekte, biyolojik kapakların dejenerasyonunun onların doğal seyri olduğu operasyon öncesi cerrah ve hasta tarafından bilinir. Reoperasyonlar ilk operasyonlara göre kalp etrafındaki yapışıklıklar nedeniyle teknıik açıdan daha zordur. Ayrıca kapak disfonksiyonuna bağlı gelişen PHT nedeniyle daha sıkıntılı bir operasyondur. Bununla beraber reoperasyonlar genellikle sınırdaki hastalara uygulandığı için komplikasyonları daha az tolere ederler. Geçmişte reoperasyonların mortalitesi ilk operasyona oranla çok yüksek olmasına karşın günümüzde mortalite ve morbiditede azalma görülmüştür. Son yıllarda mortalite ve morbiditedeki azalmalar miyokardiyal korumadaki gelişmeler ve derin hipotermik arrestin kullanılmasıyla sağlanmıştır. Kardiopulmoner (KBP) bypassta periferik kanulasyon standart olarak kullanılmaya başlanmıştır. Erken parsiyel KPB’nin kullanılması resternotomi esnasında hipertansif sağ 10 ventrikülün ve patent koroner arterlerin yaralanmasını azaltmıştır. Bu teknik oksijen kullanımını azaltarak myokardiyal distansiyonu azaltır. Hastalıklı kapağın başarılı replasmanı semptomatik ve hemodinamik olarak tatmin edici sonuç vermektedir. Bu başarı mekanik kapakların uygun fonksiyonları ile elde edilmiştir. Kapak dizaynındaki gelişmeler primer biyoprotez kapakların bozulmasını azaltmasına karşın tamamen ortadan kaldıramamıştır. Mekanik kapaklar uzun ömürlü olmalarına karşın antikoagülan gerektirirler ve tromboembolik olaylara neden olurlar. Tromboembolik olaylar, kapakların dizaynına, kullanılan materyale ve hastaya bağlı olarak oluşur. Endokardit, ayrışma, perivalvüler kaçak ve pannus oluşumu hem mekanik hemde biyolojik kapaklarda görülürken, akut protez trombozu mekanik kapaklarda daha sık görülür. Mekanik protezler, genç hastalarda uzun ömürlü olmaları nedeniyle tercih edilmelerine karşın, trombojenik olaylar açısından risk taşımaları nedeniyle uzun süreli antikoagülan gerektirirler. Biyoprostetik kapaklarda oluşan yapısal bozukluk doku kapaklarının en sık ve en önemli reoperasyon nedenidir. Yeni takılacak kapağın seçimi halen tartışılmaktadır. Seçim hastanın yaşına, beklenen yaşam süresine, kapağın ölçüsüne ve kardiyak ve kardiyak olmayan komorbiditeye bağlıdır. Biyolojik ve mekanik kapakların uzun dönem verimliliklerini karşılaştıran bazı çalışmalarda, kapağa bağlı komplikasyonlara rağmen benzer olarak bulunmuştur. Son çalışmalar mekanik kapağa bağlı kanama komplikasyonlarının beklenen yaşam süresi ve biyolojik kapakların reoperasyon riski ile birlikte düşünülmesi gerekliliğini göstermiştir. Biyoprostetik kapakların yapısal bozukluğunun zamana bağlı olarak geliştiği bilinmektedir. Buna karşın bir çok cerrah stentsiz kapakları ve homogreftleri giderek daha erken yaşta kullanmaya başlamışlardır. Bununla birlikte, %0.5/yıl major risk ve %2-%4/yıl minor antikoagülasyona bağlı kanama riski oranlarını bulunmaktadır. 11 yüksek Son yıllarda yapılan çalışmalarda ortalama trombosit hacmi ile miyokard infarktusu ve serebrovasküler olay gelişimi arasında istatistiksel olarak anlamlı sonuçlar bulunmuştur. Biz mekanik kapak replasmanı uygulanan hastalarda kapakta trombüs oluşumu ile ortalama trombosit hacmi arasındaki ilişkiyi araştırdık. Ayrıca çalışmamızda reoperasyona neden olabilecek diğer etkenleri belirlemeye, önlenebilir nedenleri ortadan kaldırarak hastaların yaşam süresi ve kalitesini arttırmayı amaçladık. 12 GENEL BİLGİLER Mitral Kapak Mitral darlıklarda, presemptomatik dönem süresince, fizik bulgular normal olabileceği gibi, hafif darlık bulguları tespit edilebilir. Sıklıkla, istirahatte en karakteristik bulgu, birinci kalp sesinin sertleşmesi ve presistolik üfürümdür. Kısa bir diyastolik dekreşendo karakterli üfürüm sadece egzersizde işitilebilir. Semptomatik darlıklı hastalarda bulgular daha belirgindir ve dikkatli bir fizik muayene doğru tanı koymaya yardımcı olur. Jugüler venöz basınç normal, sağ atrial basınç ise yüksek tespit edilebilir. Sivri "a" dalgası sağ ventrikül hipertansiyonunun bir sonucu olabilir veya triküspid darlığı ile beraber bulunabilir. Sivri "v" dalgası ise triküspid yetersizliği sonucu gelişir. Atrial fibrilasyon, "a" dalgalarından yoksun düzensiz bir venöz basınç trasesi meydana getirir. Bu bulgulara ek olarak pulmoner konjesyon, ral veya plevral sıvı görülebilir. Mitral yetersizliğe sahip hastalar genellikle asemptomatiktirler. Ciddi mitral yetersizliği yıllarca ya hiç semptom vermez yada çok hafif semptom verir. Düşük kardiyak debiye bağlı yorgunluk ve egzersiz ile hafif dispne en sık görülen semptomlardır ve dinlenme ile hızla düzelir. Semptomlar, hafif dispne, ortopne, paroksismal noktürnal dispne ve periferik ödem şeklinde ilerler. Miyokard enfaktüsü veya anjina hikayesi papiller adale tutulumunu düşündürür. Orta yaşlardaki bir erkek hastada semptomların aniden ortaya çıkması veya aniden kötüleşmesi korda rüptürünü düşündürür. Mitral regürjitasyonun ortaya çıkmasından önce kalp büyümesi varsa dilate kardiyomiyopati düşünülmelidir. Romatizmal ateş hikayesi, romatizmal kalp hastalığını, yakın zamanda gerçekleşen ateş ise enfektif endokarditi düşündürmelidir. Egzersiz ile ciddi dispne, paroksismal noktürnal dispne, belirgin pulmoner ödem ve hemoptizi hastalığın ileri evrelerinde görülür. Bu gibi semptomlar, yeni bir atrial fibrilasyon, regürjitasyon miktarında artma, endokardit veya korda rüptürü, sol ventrikül kompliyans veya fonksiyonunda ani değişiklikler ile tetiklenebilir. Akut bir biçimde başlayan ciddi mitral yetersizlikli hastalarda, semptomlar daha dramatiktir. Bunlara pulmoner ödem ve konjestif kalp yetmezliği 13 dahildir fakat diüretik ve vazodilatatörlerin verilmesi ve sol atriyum kompliyansının artmasıyla geriler. Mitral kapak prolapsuslu hastalar genellikle asemptomatiktir. Hastalarda en sık kardiyak oskültasyon veya diğer bir amaçla yapılan ekokardiyografi nedeniyle tesadüfen tesbit edilir. Ailesel bir kardiyak hastalığın varlığı veya anormal bir istirahat elektrokardiyogramı dolayısı ile ayrıntılı bir inceleme esnasında ortaya çıkarılır. En sık görülen şikayet genellikle ventriküler erken atımlara bağlı olan çarpıntıdır. Supraventriküler aritmiler de sıktır ve en sık görülen devamlı taşikardi, supraventriküler taşikardinin paroksismal reentry’sidir. Göğüs ağrısı mitral kapak prolapsusu bulunan hastalarda sık görülen bir şikayettir. Beraberinde iskemik kalp hastalığı olmayanlarda ağrı atipiktir ve nadiren klasik anjina pektorise benzer. Dispne ve yorgunluk da sık görülen semptomlar arasındadır. Mitral darlık hastalıklarının cerrahi tedavisinde seçenekler, subvalvüler aparatın eksize edildiği konvansiyonel mitral kapak replasmanı, korda tendineaların ve lifletlerin korunduğu mitral kapak replasmanı, mitral kapak onarımları ve kapalı mitral komissürotomidir [8,9]. Günümüzdeki genel eğilim, mitral kapağın cerrahi tedavisi için prostetik kapak replasmanı yerine onarım operasyonlarını tercih etme yönündedir. Bu eğilimin sebepleri arasında, mitral kapak hastalıklarının fizyolojisi ve doğal öyküsünün giderek daha iyi anlaşılması, kapak disfonksiyonun araştırılmasında kullanılan (transözofajial ekokardiyografi (TEE) gibi) tanısal metodların ilerlemesi, cerrahi tekniklerdeki gelişmeler, miyokardiyal koruma yöntemlerinde ilerlemeler, operatif mortalitenin onarım prosedürlerinden daha düşük olması, prostetik kapak replasmanlarında elde edilen suboptimal uzun dönem sonuçlar ve prostetik kapaklara ve replasman operasyonlarına özgü komplikasyonlar sayılabilir [10]. Özellikle pediyatrik vakalarda, tromboembolizm, mitral kanama kapak gibi replasmanlarının, bilinen erken komplikasyonları dejenerasyon, yanında, anulus boyutlarında uygunsuzluk, kalp boşluklarının ve sağ atriyo-ventriküler orifisin geometrisini bozması, sol ventriküler çıkım yolu darlığı gibi diğer komplikasyonlarının da gözardı edilmemesi ve tamir tekniğinin gerek düşük ameliyat mortalitesi, gerekse uzun sürvi sağlaması dolayısıyla tercih edilmesi gerektiği 14 vurgulanmaktadır [11]. Bunun yanında, kapak onarımının belli bir düzeyde cerrahi deneyim gerektirdiği de unutulmamalıdır [12]. Genel olarak, kapak replasmanı için endikasyonlar, onarılamaz durumda olduğu düşünülen kapağa sahip olan ve rekonstrüksiyon veya kapalı mitral komissürotomi (KMK) sonrası uzun dönem başarı şansı zayıf olduğu gösterilmiş hasta alt gruplarına aittir. KMK’yı takiben hastaların bir süre sonra restenoz, ilave kapak lezyonları veya enfeksiyon gibi diğer nedenlerle tekrar başvurdukları ve sıklıkla bu hastalara reoperasyon ile prostetik kapak takıldığı görülmektedir [13]. Ayrıca onarım operasyonu yapılan ve intraoperatif olarak transözofajial ekokardiyografi ile onarımın başarısız olduğu saptanan hastalarda da kapak replasmanı yapılır. Semptomatik hastalar için operasyon; ağır, geri dönüşümsüz sol ventrikül sistolik disfonksiyonu gelişmeden yapılmalıdır. Aort Kapak Aort darlığında sol ventrikül çıkım yolu darlığı subvalvuler, valvüler veya supravalvüler olabilir. Erişkin yaş grubunda darlık daha çok valvüler düzeydedir. Valvüler aort darlığı (AD) romatizmal, romatizmal olmayan olarak etyolojisine göre ikiye ayrılır [14]. Romatizmal aort darlığı akut romatizmal ateşte görülen pankardite bağlı olarak gelişir. Cerrahi olarak çıkarılan kapakların %30-40’ında romatizmal etyoloji saptanmaktadır. Kapakçıklar kalınlaşır ve ödem oluşur, mikroskobik olarak ise inflamatuar hücre infiltrasyonu gözlenir. Kapakçıklar giderek fibrozisin de ilerlemesi ile dejenere olurlar ve koaptasyon bozulur, komissüral füzyon gelişir. Romatizmal aort darlıklarına çoğunlukla mitral kapak hastalığı da eşlik eder [15]. Romatizmal olmayan aort darlığı kongenital ve dejeneratif olmak üzere ikiye ayrılır. Kongenital AD ensık görülen aort darlığı patolojisidir ve yaklaşık üçte ikisini oluşturur [16]. Biküspit formu toplumda %0.9-2 [17] oranında görülürken AD olan hastaların %54’ünü oluşturur. Konjenital biküspit AD hayat boyunca normal 15 fonksiyonunu sürdürebileceği gibi progressif kalsifikasyon ile darlığa neden olabilir veya infeksiyona neden olarak yetmezliğe neden olabilir. Dejeneratif aort darlığına senil, idiopatik, kalsifik veya aterosklerotik tipte denilir. Bu tipte mitral kapağın anterior lifletinde ve/veya mitral anulusta, hatta koroner arterlerde kalsifikasyon görülür. Fizik muayenede boyuna yayılan artan ve azalan karakter gösteren kaba üfürüm duyulabilir. Üfürüm ikinci kalp sesinde çiftleşme kapağın mobilitesini kaybetmesine bağlı olarak kaybolabilir. Atrial hipertrofiye bağlı olarak S4 duyulabilir ve karotis arterde tril alınabilir. EKG’de tipik olarak sol ventrikül hipertrofisi ve sol atrial genişleme görülür. His demetinin kalsifikasyonuna bağlı olarak tam kalp bloğu, dal bloğu veya interventriküler iletinin gecikmesine bağlı olarak iletim problemleri gözlenir. Tele’de sol ventrikül belirgin olmasına karşın kalp yetmezliği gelişmemişse kardiyomegali gözlenmez. Aort kapak kalsifikasyonu ve post-stenotik dilatasyona bağlı aort dilatasyonu görülebilir. Aort darlığı olan hastalar uzun süre asemptomatiktirler ancak kapak alanında darlık arttıkça konjestif kalp yetersizliğinin triadının tamamı veya bir kısmı, angina ve senkop görülür. Semptomların başlamasından sonra klinik olarak malign tablo ortaya çıkmıştır. Kapak hastalıkları arasında mortalitesi en yüksek hastalıktır ve yaklaşık %20’dir [18]. Fizik muayenede aort darlığından şüphelenilen hastaların asemptomatik olsalar dahi ileri tetkik edilmeleri gereklidir. Sırasıyla EKG, tele ve ekokardiyografi yapılmalıdır. Koroner lezyon şüphesi varsa koroner angio ile birlikte kardiyak kataterizasyon yapılmalıdır. Aort yetmezliğinin (AY) en sık sebebi romatizmal ateştir ve kapak replasmanı olan hastaların yarısını oluşturur [14]. AD’nin aksine romatizmal olmayan nedenler azdır ve aorta ile birlikte kapak tutulumu gözlenir. Enfektif endokardite bağlı AY en sık kapak replasmanı nedenidir ve en fatal seyreden izole 16 AY’dir. Konjenital ventrikül septal defektler (VSD) yaprakçıkların prolapsusuna bağlı olarak AY yapabilir özelliklede sağ koroner yaprakçıkta görülür. AY künt gögüs travmalarında en sık görülen kapak lezyonudur ve yaprakçıklarında kopma veya aort duvarında yırtılma ile birlikte olabilir. Diğer kapak lezyonu nedenleri miksamatöz dejenerasyon, romatoid artrit ve sistemik lupus eritamotozistir. Belirgin AY kapakların normal olmasına karşın asendan aortanın genişlemesine bağlı olarak da görülebilir. Şu an görülmemesine karşın sifilisin son dönemlerinde AY aort dilatasyonuna bağlı olarak oluşabilir. Marfan sendromu, elastik liflerde yapısal bozukluğa bağlı gelişen, otozomal dominant geçiş gösteren kalıtsal bir hastalıktır. Media tabakasındaki elastik liflerin yapısal bozukluğu (kistik medial nekroz) sonucunda aort incelir ve genişler valsalva sinüslerinide tutarsa anuloaortik ektazi adını alır ve kapak yapısı normal olmasına karşın yetmezlik gelişir. Diğer nedenler arasında Ehler-Danlos sendromu, osteogenezis imperfekta, akut aort diseksiyonları ve ankilozan spondilit sayılabilir. Aort darlığının aksine semptomlar ortaya çıktıktan sonra klinik hızla kötüleşmez ancak AY’de uzun süre semptomsuz seyreder. Efor dispnesi ve angina klinik bulgularıdır. Fizik muayenede, nabız basıncında artma ve buna bağlı Corrigan nabzı, Musset belirtisi, Quinke nabzı, Doroziez işareti ve Traube bulgusu saptanabilir. Dinlemekle jet akıma bağlı sistolik üfürüm, Austin Flint üfürümü ve eğer kalp yetmezliği gelişmişse S4 duyulabilir. EKG’de sol ventrikül hipertrofisi, önarka akciğer grafisinde sol ventrikül büyümesi görülür. Akut AY’de ise sinüs taşikardisi saptanır, grafide özellik saptanmaz. Ekokardiyografi ile demontsratif olarak tanı konulur. Angina çoğunlukla var olduğu için kardiyak kataterizasyon ve koroner angiografi yapılmalıdır. Triküspid Kapak Edinsel triküspid kapak hastalıkları nadir olarak görülürler. Sıklıkla romatizmal kalp hastalıklarına sekonder olarak yetmezlik veya darlık gelişir. Hemen her zaman mitral veya aort kapak hastalıkları ile birlikte görülürler [2,3]. Sol kalp 17 romatizmal kapak hastalığına bağlı olarak, triküspid kapak yapısı normal olmasına karşın tricuspid kapakta yetmezlik gelişebilir. Sol kalp kapaklarına bağlı gelişen pulmoner hipertansiyon (PHT) ve sağ ventriküldeki genişleme sonucunda fonksiyonel triküspid yetersizliği gelişebilir. Edinsel triküspid kapak yetersizliği sıklıkla romatizmal olmasına karşın, karsinoid sendrom, fibroelastozis, endomyokardial fibrozis ve lupus eritamatoziste de görülebilir. Sağ atrial miksoma da ayırıcı tanıda düşünülmelidir [4]. İzole lezyonlar çok nadir olarak görülebilir. En sık görülen deformite komissürlerin füzyonudur. Lifletler kalınlaşır fakat hareketlidir. Kapak orifisi genellikle oval ve darlık oluşturacak kadar yetersizdir. Kapak altı yapılarda mitral kapak hastalıklarına oranla daha az füzyon görülür. Mitral kapak hastalıklarının aksine kalsifikasyon çok nadirdir [2]. Triküspid darlığı dördüncü ve beşinci dekadta mitral kapak hastalıklarına benzer dağılım gösterirler. En sık görülen bulgular aşırı yorgunluk, dispne ve periferik ödemdir [4]. Periferik ödem, atrial fibrilasyonlu vakalarda her zaman gözlenirken normal sinüs ritmindeki hastalarda aralıklı olarak veya nadiren gözlenir. Normal sinüs ritmi olan hastalarda jügüler venöz trasede “a” dalgası gözlenir. Karaciğer büyümesi ve asit triküspid darlığının son aşamasında gözlenirken triküspid yetersizliği ile atrial fibrilasyon (AF) birlikteliğinde daha sık görülür. 3. 4. ve 5. interkostal aralık’ta (İKA) sternumun sol kenarı boyunca inspiryumla artan ve ekspiryumla azalan diyastolik bir üfürüm duyulur. AF olan hastalarda sistolik bir üfürüm duyulurken, normal sinüs ritminde bu üfürüm nadir olarak duyulur. Eğer ileri derecede darlık varsa inspirasyon sağ ventrikül sistolik basıncını azaltacağı için üfürümü maskeleyebilir. Triküspid kapağın açılma sesini mitral kapağın açılma sesinden ayırdetmek güçtür. AF varlığı, venöz basınçta artış ve klasik üfürümün varlığı belirgin triküspid darlığını gösterir. EKG’de sık görülen AF dışında özgün bir bulgu gözlenmezken normal sinüs ritmindeki hastalarda sivri “p” dalgası gözlenebilirken bu bulguda spesifik değildir. 18 Triküspid darlığının tipik radyolojik bulgusu akciğer konjesyonu ve pulmoner arter genişlemesi olmadan sağ atrium genişlemesidir. Kapağın kalsifikasyonu nadiren gözlenir. Triküspid darlığının ve stenozunun birlikteliğinde AF’ de varsa dev atrium gözlenebilir. Triküspid kapağın cerrahisi için, temel hemodinamik bulgular kapak üzerindeki diyastolik gradientin 5 mmHg’den büyük olması, sağ atrial basıncın yükselmesi, ve kardiyak debinin azalmasıdır. Klinik ve hemodinamik bulgular AF varlığında maskelenebilir. Kapak alanının 1.5 cm² altına düşmesi belirgin hemodinamik ve klinik bulguları ortaya çıkarır. Sağ atrial basınç kapak alanı ile ilişki göstermezken, kardiyak index ile yüksek korelasyon gösterir. Non invaziv yöntemler hemodinamik ve operasyon planı ile korelasyon gösterirler. M-mod ve iki boyutlu ekokardiyografi ile kapağın kalınlaşmasını, diyastolik geçişin azalmasını ve tipik bulgusu olan kapağın kubbeleşmesini gösterebiliriz [5]. Doppler ekokardiyografi ise AF ve konjestif kalp yetmezliği (KKY) varlığında sağ ventrikül basıncından bağımsız olarak kapağın değerlendirilmesini sağlar. İzole triküspid yetersizliği çok nadirdir [6]. Organik triküspid yetersizliği ise travma, endokardit, karsinoid kalp hastalıkları veya romatizmal kalp hastalıklarına bağlı olarak görülür. Hastalıkların büyük çoğunluğunda triküspid yetersizliği organik bir nedenden daha çok fonksiyoneldir. Travmaya bağlı yetersizlikler künt göğüs travmalarına bağlı olarak nadiren görülürler. Kapakta travmaya bağlı iki tip yaralanma görülür: papiller adele rüptürü veya korda tendinea veya kapakta yırtılma. Papiller adele rüptürü olan hastalar tanı konamadan veya tedaviye başlanamadan kaybedilebilirler. Erken operasyon ile iyi sonuçlar alınmaktadır. Korda tendinea yaralanmalarının ise geç dönemde operasyon ile tamirlerinde iyi sonuçlar alınmaktadır. Operasyonun zamanlaması belirti ve bulgulara göre yapılmalıdır. Bir çok hasta uzun yıllar opere edilmeden takip edilmiştir. Çok nadir olarak kardiyak kateterizasyon esnasında korda tendinea yaralanması olabilir. Kardiyak transplantasyon sonrası triküspid yetersizliği giderek artan oranlarda görülmeye başlamıştır. Transplantasyon sonrası takiplerde multiple sağ ventrikül biyopsilerinin 19 sonucunda korda yaralanmasına bağlı olarak triküspid yetersizliği oluştuğu belirtilmiştir. Endokardite bağlı kapak dokusunda gelişen bozulma ilaç bağımlılığının artması ile artış göstermiştir. Karsinoid kalp hastalıklarında fibröz plaklar, kapak endokardında ve kardiyak boşluklarda birikirler. Bu fibröz doku kapağın ventriküle bakan yüzünde ventrikül duvarını genellikle tutmadan birikir. Fibrozis sonucu oluşan darlığa rağmen kapaklar açık pozisyonda fikse kaldıkları için çoğunlukla yetersizlik oluşur. Semptomatik hastalarda kapak replasmanı yapılarak semptomatik iyilik sağlanır. Triküspid yetersizliğinin en sık nedeni romatizmal kalp kapak hastalıklarıdır [6]. Otopsisi yapılan kronik romatizmal kalp kapak hastalarının yaklaşık %50’sinde organik triküspid kapak tutulumu gözlenmiştir. Triküspid kapak sol kalp lezyonlarına bağlı hemodinamik streslere çok duyarlı olduğu için genellikle fonksiyonel yetersizlik gelişir. Mitral kapak hastalıklarına bağlı gelişen fonksiyonel triküspid yetersizliği organik yetersizliklerden daha sık görülür. Saf mitral yetersizliği hastalarının %62’sinde fonksiyonel triküspid yetersizliği görülür. Mitral stenozlu triküspid yetersizliği hastalarının üçte ikisi ortalama 40 yaşlarında bayanlardır. Dispne en sık görülen bulgudur, ancak beklenenin aksine saf mitral stenozuna göre daha az şiddetlidir. Ortopne genellikle görülür, ancak çok hafif olabilir veya görülmeyebilir. Mitral stenozu ile birlikte olan triküspid yetersizliği daha az semptomatik olmaktadır. Çünkü yetmezliğin darlığı dekomprese ettiği düşünülmektedir. Bu şartlar altında sağ ventrikül daha sıkı çalışmakta ancak effektif pulmoner akım azalmaktadır. Venöz dolgunluk sıklıkla görülür (%50-90), dörtte üçünde pulsasyon da görülür. Hepatomegali %90 oranında görülür. Venöz ve hepatik pulsasyon sıvı retansiyonunun derecesine bağlı olarak dekompanse sağ kalp yetersizlikli hastalarda görülür ve genellikle tedavi ile kaybolur. Hastaların önemli bir kısmında AF görülür. Nadir olarak normal sinüs ritmide gözlenebilir, bu hastalarda sağ atrial genişleme "p" dalgasında ki büyüme ile görülebilir. Hastaların %85’inde radyolojik olarak sağ atrial 20 genişleme görülür. Diğer kapak hastalıklarına bağlı olarak da kalp büyümesi görülür. Beklenenden daha az pulmoner arter genişlemesi olması triküspid yetersizliğini düşündürmelidir. Hemodinamik olarak triküspid yetersizliğine özgü bulgular saptamak zordur. Ortalama sağ atrium ve pulmoner arter sistolik basıncı yükselir ve yüksek sağ atrial "v" dalgası gözlenir. Sağ ventrikül dilatasyonunu etkileyen hemodinamik faktörler triküspid yetersizliği ile korelasyon gösterir. İstirahatte kardiyak output triküspid yetersizliği arttıkça azalır ve egzersizle tersi bir etki oluşur. Non-invaziv yöntemler de triküspid yetersizliğini saptamakta yeterli bilgi sağlar [7]. Eğer triküspid kapak incelenirse sağ ventrikül dilatasyonu rahatlıkla görülür. M-mod ve iki boyutlu ekokardiyografi kullanılarak, triküspid kapağın arkasından inferior vena kavaya veya hepatik venlere küçük kavitasyon gösteren reflü akım modeli görülür. Bu durum diğer kardiyak patolojilerde de görülebilir. Doppler ekokardiyografi, kontrast ekokardiyografi ve sağ ventrikülografiden daha iyi bir korelasyon ile triküspid yetersizliğini gösterebilir. Erken sistolik geri akım normalde triküspid kapağın kapanması sonucu oluşur ve sistolün ilk yarısını geçmez. Triküspid yetersizliğinde ise, geniş bir band şeklinde atrial septuma paralel olarak ve sistolün %80‘nini kapsayacak şekilde doppler ekokardiyografide kaçak gözlenir. 21 Reoperatif Kapak Cerrahisi Reoperasyona giden kapak hastalarının sayısı giderek artmaktadır ve nüfusun yaş ortalamasının artması ile de artmaya devam edecektir [19]. Bu operasyonlar kapak dışı operasyon sonrası nativ kapak hastalığının ilerlemesi veya bioprostetik kapakların dejenerasyonu sonrası sıklıkla görülür. Gerçekte, biyolojik kapakların dejenerasyonunun onların doğal seyri olduğu operasyon öncesi cerrah ve hasta tarafından bilinir [20]. Reoperasyonlar ilk operasyonlara göre kalp etrafındaki yapışıklıklar nedeniyle teknıik açıdan daha zordur. Ayrıca kapak disfonksiyonuna bağlı gelişen PHT nedeniyle daha sıkıntılı bir operasyondur. Bununla beraber reoperasyonlar genellikle sınırdaki hastalara uygulandığı için komplikasyonları daha az tolere ederler. Geçmişte reoperasyonların mortalitesi ilk operasyona oranla çok yüksek olmasına karşın günümüzde mortalite ve morbiditede azalma görülmüştür [21,22]. Son yıllarda mortalite ve morbiditedeki azalmalar miyokardiyal korumadaki gelişmeler ve derin hipotermik arrestin kullanılmasıyla sağlanmıştır [23]. Kardiopulmoner (KBP) bypassta periferik kanulasyon standart olarak kullanılmaya başlanmıştır [24,25]. Erken parsiyel KPB’nin kullanılması resternotomi esnasında hipertansif sağ ventrikülün ve patent koroner arterlerin yaralanmasını azaltmıştır. Bu teknik oksijen kullanımını azaltarak myokardiyal distansiyonu azaltır. Hastalıklı kapağın başarılı replasmanı semptomatik ve hemodinamik olarak tatmin edici sonuç vermektedir. Bu başarı mekanik kapakların uygun fonksiyonları ile elde edilmiştir. Kapak dizaynındaki gelişmeler primer biyoprotez kapakların bozulmasını azaltmasına karşın tamamen ortadan kaldıramamıştır [26,27]. 22 Mekanik kapak mı? Biyoprostetik kapak mı? Mekanik kapaklar uzun ömürlü olmalarına karşın antikoagülan gerektirirler ve tromboembolik olaylara neden olurlar. Tromboembolik olaylar, kapakların dizaynına, kullanılan materyale ve hastaya bağlı olarak oluşur [28]. Endokardit, ayrışma, perivalvüler kaçak ve pannus oluşumu hem mekanik hemde biyolojik kapaklarda görülürken, akut protez trombozu mekanik kapaklarda daha sık görülür [29,30]. Mekanik protezler, genç hastalarda uzun ömürlü olmaları nedeniyle tercih edilmelerine karşın, trombojenik olaylar açısından risk taşımaları nedeniyle uzun süreli antikoagülan gerektirirler. Biyoprostetik kapaklarda oluşan yapısal bozukluk doku kapaklarının en sık ve en önemli reoperasyon nedenidir [31,32]. Yeni takılacak kapağın seçimi halen tartışılmaktadır. Seçim hastanın yaşına, beklenen yaşam süresine, kapağın ölçüsüne ve kardiyak ve kardiyak olmayan komorbiditeye bağlıdır. Biyolojik ve mekanik kapakların uzun dönem verimliliklerini karşılaştıran bazı çalışmalarda, kapağa bağlı komplikasyonlara rağmen benzer olarak bulunmuştur. Son çalışmalar mekanik kapağa bağlı kanama komplikasyonlarının beklenen yaşam süresi ve biyolojik kapakların reoperasyon riski ile birlikte düşünülmesi gerekliliğini göstermiştir [33,34]. Biyoprostetik kapakların yapısal bozukluğunun zamana bağlı olarak geliştiği bilinmektedir. Buna karşın bir çok cerrah stentsiz kapakları ve homogreftleri giderek daha erken yaşta kullanmaya başlamışlardır [35,36,37]. Bununla birlikte, %0.5/yıl major risk ve %2-%4/yıl minor antikoagülasyona bağlı kanama riski oranlarını yüksek bulunmaktadır [28]. 23 Reoperatif Aort Kapak Cerrahisi Tarihi Gelişim Geçmişte primer olarak biyoprostetik kapak; sürekli antikoagulasyonun kontrendike olduğu durumlar, protrombin seviyelerinin takibinde zorluk ve kapak disfonksiyonuna ek olarak hastanın beklenen yaşam süresini sınırlayan nedenlerde kullanılırdı [32,35]. Ancak son yıllarda aort pozisyonunda biyolojik kapakların kullanımı giderek artmıştır [38,39]. Bazı serilerde aort kapak reoperasyonlarında mortalite %19’lara kadar çıkmaktadır [40,41,42]. Buna rağmen, elektif şartlarda aort re-replasmanlarında primer operasyonlarla benzer sonuçlar alınmaktadır [35,43]. Beraberinde koroner arter hastalığının olması veya PHT varlığının bağımsız bir risk faktörü olarak gösterilmiştir [35]. Bu hastalar dikkatli takip edildiklerinde kapak disfonksiyonunun 6 ile 10’uncu yılda giderek artan oranla ortaya çıktığı görülmüştür [27]. Operasyonun zamanı ve kapağın beklenen ömrü kadar birinci operasyon öncesi enfektif endokardit varlığı, peroperatif enfeksiyon, birinci operasyon sonrasında koroner arter cerrahisi, artan PHT ve bu süre içinde düşen sol ventrikül fonksiyonları da göz önüne alınmalıdır [35]. Yaklaşımlar ve Teknikler Standart yaklaşım; Resternotomi Torakotomi mediastinal yapılara ulaşmak için bir zamanlar en sık kullanılan yoldu. Zamanla median sternotomi standart yaklaşım haline geldi. Reoperasyonlarda resternotomi ciddi risk taşımaktadır. Resternotomi öncesinde ön mediastinal yapılar ve sternumun arkası arasındaki ilişki iki yönlü akciğer grafisi veya bilgisayarlı tomoğrafi ile görüntülenmelidir [44]. Femoro-femoral bypass için femoral bölge resternotomi öncesinde hazırlanmalıdır. Önceki operasyondan kalan sternal teller dikkatlice açılmalı ve sternum disseksiyonunun daha güvenli olması için yerinde 24 bırakılmalıdır. Sternotomide ossilatuar testere kullanılmalıdır. Bir çok yazar posterior kısım için makas ve retraksiyonun kullanılmasını önermektedir [44,45]. Hafif retraksiyonda diğer mediastinal yapılar dikkatlice disseke edilmelidir. Perikardial disseksiyon kardiofrenik sinüsten başlanarak kalbin kaidesine doğru olmalı ve kaidedeki disseksiyona innominate venin disseksiyonu ile başlanarak sağ frenik sinire dikkat edilerek süperior vena kavaya doğru devam edilmelidir. Daha sonra disseksiyon laterale doğru ilerletilmelidir. Küçük sağ atrial ve sağ ventriküler laserasyonlar gerginlik azaltılmadan tamir edilmemelidir. Büyük damar yaralanmaları en iyi KPB eşliğinde tamir edilir [44]. İkinci sternotomi esnasında oluşan aktif kanamalar genellikle kalbin veya büyük damarların sternum arka kenarına yapışmaları sonucunda görülür. Bu ilk operasyonda perikardın yaklaştırılması ile önlenebilir. Resternotomi esnasında %2-6 oranında kanama riski görülür [46,47]. Prostetik kapak reoperasyonu yapılan 552 hastalık bir çalışmada, 23 (%4) hastada sternum açılması sırasında komplikasyon görülmüştür. Bunlardan 5 hastada direk sağ atriuma girilmiş, 7’sinde sağ ventrikül laserasyonu, 9 hastada aort yaralanması, ve 2 hastada yapılan koroner arter bypassın kesilmesi görülmüştür. 23 komplikasyonun 19’u ilk reoperasyondur. 2 adet resternotomiye bağlı mortalite bildirilmiştir [48]. Sternotomi esnasında eğer majör bir kanama saptanırsa sternotomi işlemine son verilmeli ve hasta hızlı bir şekilde heparinize edilerek daha önceden hazırlanan femoral arter ve ven kullanılarak KPB’ye girilmeli ve ardından koroner aspiratör ile kan aspire edilerek sternotomi tamamlanmalıdır. Minimal invaziv aort kapak reoperasyonları Minimal invaziv kapak prosedürleri yeni teknolojilerin ve aletlerin gelişimi ile daha çok kabul görmeye başlamıştır [49]. Minimal invaziv cerrahi reoperasyonlar için yeni bir alan açmaktadır [50,51]. -Şekil 1- Bütün hastalarda parsiyel sternotomi öncesi periferik kanulasyon bölgeleri hazırlanmalı, hasta defibrilatör paleti 25 yerleştirilmeli ve eksternal defibrilatör hazır bulundurulmalıdır. TEE probu her hastada kullanılmalıdır. TEE ile aort kapağın yeri saptandıktan sonra ters T şeklinde parsiyel üst resternotomisi 3. veya 4. interkostal aralığa kadar uzatılarak yapılır [52]. Sternumun ön kısmı pnömatik testere ile, arka kısmı Mayo makasları ile kesilir. Göğüs duvarı insizyonu interkostal aralığa doğru her iki yana uzatılır. Eğer hastada açık LAD-LIMA grefti veya diğer açık greftler varsa sternotomi öncesi KPB girilmelidir. Mediastinal disseksiyon sadece aortaya kross-klemp konulacak ve aortotomiye izin verecek kadar yapılmalı, sağ atrium kanulasyon için kullanılacak ise disseke edilmelidir. Intratorasik kanulasyon yapılabileceği gibi vizyonun bozulmaması için periferik kanulasyon da yapılabilir. Eğer gerekliyse transjügüler koroner sinüs kanülü yerleştirilebilir. Venözdrenaj için vakumlu drenaj yöntemleri kullanılabilir. KPB’de hastalar 20-25°C’ ye soğutulmalı eğer patent LAD-LIMA grefti varsa 20°C’ye soğutulmalıdır. Aort cerrahisi hastanın kliniğine göre gerçekleştirilir. Aortotomi kapatılırken akciğerler şişirilerek ve KPB’de akım düşürülerek hava çıkarılır. Hastaya pozisyon verilerek hava çıkartılmalı ve aortik vent KPB’den çıkılana kadar açık kalmalıdır. Geçici pace telleri aortik klemp alınmadan sağ ventrikülün ön yüzüne yerleştirilmelidir. Daha sonra drenler konularak dekanule edilmeli ve standart prosedürle hasta kapatılmalıdır. Büyük insizyonlar cerrahi alanı artırmasına karşın kardiyak yapıların, koroner greftlerin zarar görmesine neden olmaktadır ve daha fazla kan transfüzyonu gerektirmektedir [53,54]. Ek olarak küçük insizyonlar, perikardiyoliz alanını azaltmakta ve etkilerini sınırlamaktadır. Alt kısımda kalan kısım sternumun stabilitesini sağlamakta ve erken ekstübasyonu kolaylaştırmaktadır [49,55]. Arteriyel ve venöz kanülasyon yerleri cerrahın tercihine, toraks içi alana göre değişiklik gösterebilir. Muhtemel kanulasyon alanları standart kanülasyon yerlerinin yanında aksiller arter, innominate ven ve perkutan femoral ven olabilir [56,57]. 26 Aortik krossklemp SVG SVG LIMA grefti Şekil 1 Minimal sternotomi 27 Homogreft ve Allogreft Replasmanı Tromboemboli riskinin olmaması, enfeksiyona karşı dirençli olmaları ve üstün hemodinamik performanslarıyla homogreft veya allogreftler aort kapak replasmanlarında giderek artan sıklıkta kullanılmaktadır [36]. Özellikle genç hastalarda stentli ksenogreftlere göre daha dayanıklı olmalarına karşın, bir çok hastada yine de yapısal deformasyona bağlı olarak rereplasmana ihtiyaç duyulmaktadır. 40 yaşın altındaki hastaların üçte biri homogreft replasmanından 12 yıl sonra re-replasmana gereksinim duyulmaktadır. Bunun primer nedeni kapağın yapısal dejenerasyonudur. Mortalite %2.5 ile %50 arasında değişmektedir. Optimum cerrahi metod konusunda bir konsensus bulunmamaktadır [58,59,60]. 28 Mitral ve Triküspid Kapak Reoperasyonları Kusursuz bir cerrahi girişim için mitral kapağın görüntüsünün uygun ve mükemmel olması gerekir [61]. Mitral kapak operasyonlarında median sternotomi, sağ torakotomi, sol torakotomi ve yatay sternotomi uygulanabilir [62]. Sol torakotomi insizyonu 4. interkostal aralıktan standart yolla yapılır. Fakat bu yaklaşım diğer kardiyak boşluklara ulaşmayı sınırlar ve mitral kapak apareyinin yönü sağa doğru olduğu için cerrahi göriş alanı yetersizdir. Resternotomi veya sağ torakotominin yapılamayacağı durumlarda sol torakotomi kullanılabilir. Bilateral anterior torakotomi (yatay sternotomi) 4. interkostal aralıktan sternum kesilerek yapılır, ancak bilateral internal mammarian arter kesilmesi gerektiği için nadiren kullanılmaktadır [62]. Sternotomi sonrası standart mitral kapak yaklaşımlarının hepsi kullanılabileceği gibi günümüzde en popüler yaklaşım sağ atriotomi ile transseptal yaklaşımdır. Mediastinal disseksiyonu minimuma indirdiği için tercih edilmektedir. Bunun dışında superior, biatrial atriotomi, sol ventrikülotomi ve aortotomi yoluyla mitral kapağa ulaşılabilir. Resternotomi Resternotomi halen mitral kapak operasyonlarında en sık kullanılan yaklaşımdır. Bununla beraber greftlerin yaralanması veya emboli riski, sternum detaşmanı, aşırı kanama ve kardiyak yapıların yaralanması gibi bir çok komplikasyona neden olabilir [64]. Resternotomi, redo kapak operasyonlarında %4 gibi yüksek bir mortaliteye sahiptir [65,66]. Bunun nedeni ise kapak hastalıklarına bağlı olarak atriumun ve diğer kardiyak yapıların dilate olması ve sternuma yapışmasıdır. Eğer patent bir LİMA grefti varsa ve yaralanırsa bu oran %50 ‘ye ulaşmaktadır [45,64]. 29 Sağ Torakotomi Sağ torakotomi mitral ve triküspid kapak operasyonlarında güvenli bir alternatif haline gelmiştir [23,45,67,68]. Bu yaklaşım mitral ve triküspid kapak ameliyatlarında minimal disseksiyonla mükemmel cerrahi görüş alanı sağlayan bir yaklaşımdır [69,70,71]. -Şekil 2-. Hasta sağ lateral torakotomi pozisyonunda ve çift lümenli trakeal tüple entübe edilerek, femoral bölge olası acil bir girişim için hazırlanır. Asendan aortadan arteriyel, superior ve inferior vena kavadan venöz kanülasyonu takiben hasta 25°C ye soğutularak operasyon gerçekleştirilir. Transseptal veya klasik sol atriotomi ile kapağa ulaşılabilir. Hava aorttan bir iğne yardımıyla ve vent edilerek çıkarılabilir. Ardından standart prosedürle operasyona son verilir. Küçük sağ anterior torakotomi, femorofemoral bypass ve derin hipotermi son yıllarda giderek daha çok kullanılmaya başlanmıştır [72]. Az miktarda kan tarnsfüzyon ihtiyacı ve daha az LİMA veya kardiyak yapıların yaralanma riski nedeniyle komplike mitral kapak operasyonlarında bile tercih edilen bir yöntem haline gelmiştir. Derin hipotermi (yaklaşık 20°C) ve düşük femorofemoral akım ve aortik kros-klemp kullanılmamasına rağmen yeterli myokardial koruma sağlanmaktadır. Resternotomi ile karşılaştırıldığında KPB zamanları, kan kaybı, kan ürünü kullanımı ve LIMA grefti yaralanma oranları daha düşük bulunmuştur [64,67,73,74]. Eş zamanlı olarak koroner bypass operasyonu veya aort kapağa girişim düşünülüyorsa median sternotomi yapılmalıdır. Aort yetmezliği varsa aort kapaktan kaçak nedeniyle myokardial koruma ve end-organ perfüzyonu yeterli derecede sağlanamayacağı için aortaya kross-klemp konulmalı veya median sternotomi kullanılmalıdır. Sağ plevral hastalıklarda da sağ torakotomi kullanılamayabilir. 30 Atrial septum Koroner sinüs kanülü Korda rüptürlü posterior mitral liflet Şekil 2. Sağ Torakotomi 31 MATERYAL ve METOD 2000-2005 yılları arasında reoperasyona alınmış tüm hastalar retrospektif olarak tarandı ve veriler bilgisayar ortamında toplandı. Daha önce yapılan komissurotomi, kapak tamir prosedürleri ve koroner arter bypass operasyonları primer operasyon olarak kabul edilmedi. Yaş, cinsiyet, kapak tipi, kapak boyutu, kapak lokalizasyonu, kapak yerleştirilme pozisyonu, kumadin kullanımı, İNR düzeyi, ek kardiyak girişim varlığı, sol atriumda trombüs varlığı, kapakta trombüs varlığı, pannus varlığı, perivalvuler kaçak varlığı, sol atrial anevrizma varlığı, trombosit sayısı ve ortalama trombosit hacmi (MPV), ilk operasyon sonrası kanama ve/veya diğer nedenlere bağlı revizyon yapılıp yapılmaması, kullanılan protezin markası, kapakta koruma yapılıp yapılmadığı, aort kapak için kök genişletilmesinin uygulanıp uygulanmadığı, kapakta kalsifikasyon varlığı, infektif endokardit varlığı, preoperatif ve postoperatif ritm karakteri, hastanın kalp cerrahisi merkezine olan uzaklığı ve eşlik eden kalp dışı sistemik hastalıklar açısından hastalar incelenerek veriler toplandı. Kapaktaki disfonksiyona ve dolayısıyla reoperasyona neden olan etkenler olarak, kapakta trombüs oluşumu, pannus oluşumu ve paravalvüler kaçak parametreleri saptandı ve belirlenen diğer etkenlerle karşılaştırıldı. Hastanemizde 2000-2005 yılları arasında toplam 2141 hastaya kalp kapak operasyonu yapılmıştır. Kapak girişimi ile birlikte eş zamanlı koroner arter bypass operasyonu sayısı 370 olarak belirlendi. 1615 kapak operasyonu uygulanmış ve 156 hastaya mitral onarım uygulanmıştır.-Tablo 1- Kapak operasyonlarının %52’sini mitral kapak operasyonları oluşturmaktadır. 87 hastaya AMK ve KMK operasyonu uygulanmıştır. 32 1615 1800 1600 1400 1200 1000 800 kapak onarımı 600 370 400 kapak operasyonu kapak+koroner operasyonlar 156 200 0 kapak onarımı 156 kapak operasyonu 1615 kapak+koroner operasyonlar 370 Grafik 1. Kapak Operasyonlarının Dağılımı Bu dönemde yapılan reoperasyon sayısı ise 176 olarak belirlendi. Daha önce kapalı mitral komissurotomi, açık mitral komissürotomi, mitral kapak tamiri ve aort kapak tamiri uygulanmış 87 hasta reoperasyona alınarak protez kapak replasmanı uygulanmıştır. Daha önce biyoprotez takılan 29 hasta reopere edilerek yeniden protez kapak takılmıştır. Reoperasyona alınan ve ilk operasyonlarında mekanik kapak takılan hastalar hastane kayıtları esas alınarak retrospektif olarak incelendi. 17 hastanın ilk operasyonuna ait bilgilere ulaşılamadığından çalışmaya alınmadı. Bu hastaların ilk operasyonlarının başka bir merkezde yapıldığı düşünülmektedir. 2500 2141 2000 1500 toplam kapak operasyoları 1000 176 500 reoperasyonlar 0 1 toplam kapak operasyoları 2141 reoperasyonlar 176 Grafik 2. Reoperasyonların Oranı 33 Çalışmamızda ilk operasyonda biyoprostetik kapak takılan hastalar çalışma dışında tutuldu. Daha önce yapılan çalışmalarda biyoprostetik kapaklarda yapısal dejenerasyonun sık görüldüğünün belirlenmesi nedeniyle sonuçlarımızın daha homojen olması ve belirlediğimiz etkenlerin kapak disfonksiyonu için bağımsız birer risk faktörü olup olmadıklarını daha net sorgulamak için sadece mekanik kapak yerleştirilen 43 hasta çalışmamıza dahil edildi. Belirlenen her bir etkenin reoperasyon için ne kadar risk taşıdığını belirlemeye çalıştık. Reoperasyon mortalitesi %11.62 (5/43) olarak saptandı. Hastalarımızda major santral sinir sistemi patolojisi saptanmadı. Bir hastaya kalıcı pace yerleştirildi. Renal yetmezlik saptanmadı. 34 İstatiksel Analiz İstatistik analizler, SPSS 13.0 (Statistical Package for the Social Sciences, SPSS Inc, Chicago, IL) programı kullanılarak yapıldı. Veriler, ortalama ± standart deviasyon şeklinde ifade edildi. İstatistiksel anlamlılık ise 0.05 sayısından küçük p değerleri için kabul edildi. Non-parametrik testler için Pearson Chi-Square, Fisher's Exact Test ve parametrik testler için Mann-Whitney U Test kullanılarak istatiksel analizler yapıldı. Anlamlı bulunan parametreler için lineer regresyon analizi yapıldı. Anlamlı çıkan parametre için sensitivite ve spesifite tayini yapmak amacıyla ROC eğrisi yapıldı. Kapakta pannus ve trombüs oluşumu ile perivalvüler kaçak saptanan hastalar saptanmayan hastalarla belirlenen etkenler açısından karşılaştırıldı. Bulgular Reoperasyon mortalitesi %11.62 (5/43) olarak saptandı. Karşılaştırılan grupların demografik verileri birbirleri ile tamamen benzerlik göstermektedir. 22 erkek ve 21 kadın olmak üzere toplam 43 hasta çalışmaya dahil edildi. –Grafik 3 Toplam 60 hasta saptanmasına karşılık, 17 hastanın ilk operasyonuna ait bilgilere ulaşılamadığı için çalışmadan çıkarıldı. Hastaların %67.4’ü (n=29) mitral kapak hastalarından, %27.9’u (n=12) aort kapak hastalarından oluşmaktadır –Grafik 4- . 22 hastanın mitral kapağı anatomik pozisyonda, 7 hastanınki ise ekstraanatomik pozisyonda yerleştirilmiştir. Kapak tipleri ve yerleştirme pozisyonları arasında belirlenen risk faktörleri arasında istatistiksel olarak anlamlı sonuç bulunmadı (p > 0.05). Hastaların %81.4’üne St Jude, %7’sine Carbomedics, %7’sine Medtronic protez kapak yerleştirilmiştir. Kapak markalarının reoperasyon için bir risk faktörü olmadığı görüldü (p > 0.05). 35 14 12 10 Trombüs Var 8 Trombüs Yok Leakage Var 6 Leakage Yok Pannus Var 4 Pannus Yok 2 0 Erkek Bayan Cinsiyet Grafik 3. Patolojilerin Cinsiyet Üzerine Dağılımı 18 16 14 12 Trombüs Var 10 Trombüs Yok Leakage Var Leakage Yok Pannus Var Pannus Yok 8 6 4 2 0 mitral aort triküspid Kapaklar Grafik 4. Patolojilerin Kapaklar Üzerine Dağılımı 36 Operasyon öncesi atrial fibrilasyon oranı %37.2 iken operasyon sonrası bu oran %44.2 olarak saptandı. Ancak atrial fibrilasyon ile belirlenen üç kriter (kapakta pannus ve trombüs oluşumu, perivalvüler kaçak) arasında istatistiksel olarak anlamlı bir ilişki bulunmadı (p > 0.05). Hastaların %69.8’i kalp cerrahisi merkezi olan bir yerleşim yerinde yaşarken, %30.2’si uzak bir bölgede yaşamaktaydı. Kalp cerrahisi merkezine olan uzaklık hastanın kontrollere devamı anlamında, önemli olduğunu düşünmemize karşın istatistiksel olarak anlamlı bulunmadı (p > 0.05). Pearson Chi-Square testi ile karşılaştırıldığında ilk operasyonlarında sol atrial trombüsü olan hastalarda, perivalvüler kaçak istatistiksel olarak anlamlı bir şekilde daha yüksek oranda görülmektedir (p < 0.05). Enfektif endokardit tanısı konulan hastalarda perivalvüler kaçak görülme insidansı, diğer gruba göre daha yüksek bulundu (p < 0.05). –Grafik 6- Perivalvuler kaçak, kapakta trombüs ve pannus oluşumu saptanan hastalarda da istatistiksel olarak anlamlı derecede daha yüksek oranda bulundu (p < 0.05). 18 16 14 12 Trombüs Var Trombüs Yok Leakage Var Leakage Yok Pannus Var Pannus Yok 10 8 6 4 2 0 Var Yok Enfektif Endokardit Grafik 6. Enfektif Endokardit ile Parametrelerin İlişkisi 37 Kalp kapaklarında reoperasyonda trombüs saptanan hastaların ortalama trombosit hacmi değerleri kontrol grubuna göre yüksek ve istatistiksel olarak ileri derecede anlamlı bulundu (p < 0.001). İlk operasyonlarında kapakta kalsifikasyon (p < 0.05) ve sol atriumlarında trombüs saptanan hastaların (p = 0.007) yerleştirilen mekanik protez kapaklarında trombüs oluşma olasılığı istatistiksel olarak anlamlı derecede yüksek bulundu. Kapakta trombüs oluşumu ile istatistiksel olarak anlamlı ilişki saptanan parametrelerin (sol atrial trombüs, MPV, kapakta kalsifikasyon, perivalvüler kaçak) lineer regresyon analizi yapıldı. Bu dört parametre kapakta trombüs oluşumunu istatistiksel olarak anlamlı derecede etkilemektedir (R = 0.60). Sadece MPV bağımsız bir risk faktörü olarak bulundu.(p < 0.001) Yapılan ROC eğrisinde ise sensitivite (%85) ve spesifitesi (%87) yüksek olarak belirlendi. (Grafik 5) 38 ROC Eğrisi 1.0 Sensitivite 0.8 0.6 0.4 0.2 0.0 0.0 0.2 0.4 0.6 1 - Specifisite Grafik 5 39 0.8 1.0 TARTIŞMA Cerrahi teknik ve miyokard koruma yöntemlerinin gelişmesine rağmen halen birçok kliniğin verilerine göre kalp kapak reoperasyonunun mortalitesi %10 ile %20 arasında değişmektedir. Bu durum, ciddi maliyetinin yanında cerrahi merkezlerin iş yükünü de ileri derecede etkilemektedir. Özellikle gelişmekte olan ülkelerde reoperasyon için hastaların gecikmesi mortalite ve morbiditeyi daha da artırmaktadır. Reoperasyona neden olan etkenleri belirlemek ve buna yönelik koruyucu bir sağlık politikası geliştirmek bu istenmeyen sonuçları engelleyebilir. Yaptığımız çalışmada kapak reoperasyonuna neden olabilecek etkenleri, ülkemizin şartlarını ve daha önce yapılmış çalışmaları dikkate alarak belirledik. Her bir etkenin reoperasyona etkisini ve bağımsız bir risk faktörü olup olmadığını irdeledik. Hastane kayıtları retrospektif olarak incelenerek hastanemizde reoperasyona alınan 43 hastanın bilgileri toplandı. Mekanik kapak protezi takılan, enfektif endokardit, kapakta pannus ve⁄veya trombüs oluşumuna bağlı kapak disfonksiyonu, ve perivalvuler kaçak oluşumuna bağlı olarak reopere edilen hastalar çalışmaya dahil edildi. Çalışmada incelenen gruplar arasında demografik verilerde istatistiksel olarak anlamlı bir fark görülmedi. Hastaların %51’i erkek iken, yaş ortalaması 49.33 olarak bulundu. Ancak cinsiyetin ve yaşın bir belirleyiciliği saptanmadı. Hastaların %67.4’üne mitral kapak, %27.6’sına aort kapak, %4.7’sine ise triküspid kapak re-replasmanı yapılmış ve kapakların %76.7’si anatomik pozisyonda yerleştirilmiştir. Kapaklarında koruma yapılan hastalarda ekstraanatomik yerleştirilme tercih edilmekle birlikte, kapak tipi ve yerleştirme pozisyonu ile karşılaştırılan veriler arasında istatistiksel olarak anlamlı ilişki bulunmadı. Borger MA ve ark. yaptıkları çalışmada kapak altı apareyi ve posterior koruma yapılan hastaların postoperatif hemodinamik performanslarının ve survilerinin daha iyi olduğu savunmuşlardır [83]. Koruma uygulanan kapaklarda perivalvüler kaçağın daha az görüleceğini düşünürken, bizim olgularımızda 40 istatistiksel olarak anlamlı bir sonuç bulunamadı. Ancak vaka sayısının az olması, en önemli kısıtlama noktası olmaktadır. Biliflet mekanik kapaklar daha çok kullunılmıştır. (n=35). Bu kapakların orta ve uzun dönem sonuçlarının iyi bulunması ve düşük profilli olmaları nedeniyle kliniğimizde tercih edilmektedirler. Ancak kapak yapısı ile perivalvüler kaçak, kapakta trombüs ve pannus oluşumu arasında istatistiksel olarak anlamlı bir sonuç saptanmadı. Masuda ve ark tarafından yapılan bir çalışmada yeni nesil mekanik kapaklara rağmen, 15 yıllık takiplerinde hastaların ancak %54’ü reoperasyona ihtiyaç duymamıştır [78]. Pediatrik Kardiyak Bakım Konsorsiyumu’nun yaptığı çok merkezli bir çalışmada 5 yaşın altındaki çocuklarda protez mitral kapakların ömrü ortalama 12.7 yıl bulunmuştur. Kaplan ve ark. biyoprotez ve mekanik kapak replasmanı yapılan hasta gruplarını karşılaştırmışlar ve her iki grup arasında erken mortalite, re-replasman ve orta dönem mortalite açısından istatiksel olarak anlamlı fark bulunmadığını göstermişlerdir [84]. Ancak hemodinamik karakteristiklerinin ve durabilitelerinin iyi olması nedeniyle, düşük profilli modern mekanik biliflet kapakların kullanılmasını tavsiye etmişlerdir. Atrial fibrilasyonun sol atrial trombüs ve kapakta trombüs oluşumunda bir etken olduğu bilinmektedir. Kronik atrial fibrilasyonu olan hastalarda bunu önlemek için warfarin sodyum kullanılmaktadır. İlginç olarak kapakta trombüs oluşumu için AF, istatistiksel açıdan anlamlı bir risk faktörü olarak karşımıza çıkmadı. Ancak vaka sayısı artırılarak yapılacak çalışmalarda anlamlı sonuçlara ulaşmak mümkün olabilir. Atrial fibrilasyon, preoperatif dönemde hastaların %39.5’inde, postoperatif dönemde ise %44.2’sinde saptanmıştır. Gerikalmış ve gelişmekte olan ülkelerde sosyo-kültürel düzeyin henüz istenilen düzeyde olmaması nedeniyle, hastaneye tekrar başvurularda ve warfarin sodyumun doğru kullanımı konusunda ciddi sıkıntılar yaşanmaktadır. Trombotik kapak tıkanıklıkları sıklıkla yanlış antikoagülan kullanımına bağlı oluşmakla birlikte, pannus oluşumu ile de ilişkilidir. Bu nedenle hasta ve yakınlarının ameliyat öncesi ve sonrasında yeteri kadar bilgilendirilmesi çok önemlidir. Mekanik kapak ayrılması ve pannus oluşumu hem biyoprostetik hem de mekanik kapaklarda gözlenirken, akut 41 protez trombozu sıklıkla mekanik kapaklarda görülür [82]. Kapaklarda oluşan trombozun antikoagülan kullanımı ile direkt ilişkisi gösterilememiştir. Bizim çalışmamızda hastaların kumadin kullanımı ve INR düzeyleri sorgulanmış ve trombüs olşumu ile istatiksel bir anlamlılık saptanmamıştır (p > 0.05). Hastanın kalp cerrahisi yapılan merkeze uzaklığı, kontrol altında olup olmaması açısından önemlidir. Ayrıca oluşan komplikasyonun çözümü için sağlık kuruluşuna başvuru ve erken tanı için de hastanın merkeze uzaklığının bizim ülkemiz için önemli olduğunu düşünüyoruz. Protez kapak replasmanlarından sonra beklenen yaşam süresi, miyokard ve diğer organlardaki oluşan hasarın reversibilitesi ile yakından ilişkilidir. Bundan dolayı, operasyonun zamanlaması çok önemlidir [29]. Çocuklarda da mitral kapak reoperasyonları güvenle yapılabilir ve daha büyük kapak takılabilir. Kalp transplantasyonundan korunmak için mitral kapak reoperasyonu zamanı çok geç kalınmadan belirlenmelidir [79]. Ek kardiyak girişimler, peroperatif mortalite ve morbiditeyi yapılacak girişimin niteliğine bağlı olarak etkilemekte ve kardiopulmoner bypass ve aortic kros-klemp sürelerini uzatmaktadır. Hastalarımızın %23.3’ünde ek kardiyak girişim uygulanmış olup, içlerinde triküspid De Vega annuloplasti en çok uygulanan yöntem olarak karşımıza çıkmaktadır. Ek kardiyak girişimler ile karşılaştırılan parametreler arasında istatiksel olarak anlamlı bir sonuç elde edilmemiştir. Ancak bunun nedeni çok komplike girişimlerin yapılmamasıdır. Piehler ve ark. [81] reoperasyona alınmış 2246 hasta üzerinde yaptıkları çalışmada, yaş, kilo, daha önce geçirilmiş kardiyak operasyonların sayısı, NYHA fonksiyonel kapasitesi, hemodinamik durum bozukluğu, triküspid kapak yetersizliği ve ek kardiyak girişimler hastane mortalitesi için risk faktörleri olarak saptanmıştır. İyi preoperatif hazırlığın yapılmaması, yaygın kalp kapak hastalığı ve yapılan cerrahi prosedürün komplike olması hastanede kalış süresini uzatan faktörler olarak saptanmıştır. Mortalite %10.8 olarak saptanmıştır. İlk operasyonda nativ kapakta kalsifikasyon varlığı, kapakta trombüs oluşumu ile istatistiksel olarak anlamlı bir etkileşim göstermesine karşın (p < 0.05), paravalvüler kaçak ile anlamlı bir korelasyon göstermemiştir (p > 0.05). Anüler kalsifikasyonu olan hastalarda paravalvüler kaçak oranının artması beklenirdi. 42 Burada vaka sayısının sınırlı olmasının sınırlayıcı bir neden olduğunu düşündük. Aortik annulus, sadece kapak lifletlerini destekleyen halkasal bir yapı değildir, aynı zamanda ventrikül sistolü sırasında lifletlerin açılmasını sağlar. Aort anatomisi, şekli ve ventrikül çıkım yolu, efektif kan akımı için önemlidir. Bundan dolayı, bu anatomik ve fizyolojik özellikleri göz önüne alındığında, takılan protez kapak ile anulus arasındaki uygunsuzluk perivalvüler kaçağa neden olabilir. Bir çalışmada perivalvüler kaçak, aort kapak re-replasmanı için en sık neden olarak gösterilmiştir [75]. Protez kapak endokarditi, Marfan sendromu, biküspid aort ve ileri derecede kalsifik aortik anulus perivalvüler kaçağa neden olan etkenlerdir. Kaçakların en fazla görüldüğü alan ise, non-koroner sinüsün orta kısmı ile sağ koroner sinüsün orta kısmı arasındaki bölge olarak bulunmuştur [76]. Bu çalışmada, söz konusu bölgenin anatomik yapısının buna neden olduğu iddia edilmiştir. Thubrikar ve ark. yaptıkları araştırmada, protez kapak ile aortik anulus arasındaki uyumsuzluğun bu bölgedeki paravalvüler kaçaklardan sorumlu olabileceğini ortaya çıkarmıştır [77]. Protez mitral kapak yetersizliği nedenlerini irdeleyen başka bir çalışmada, hastaların %46’sına kapakta oluşan yapısal bozukluk nedeniyle reoperasyon uygulanmıştır [80]. Kalsifikasyona veya liflette oluşan yırtılmaya sekonder oluşan kapak darlığı veya yetersizliği yapısal bozukluk olarak tanımlanmıştır. Travma, pannus oluşumu ve cerrahiye sekonder oluşan kapak darlığı veya yetersizliği yapısal olmayan bozukluk olarak tanımlanmıştır. Hastaların %20’sinde paravalvuler kaçak, %10’unda yapısal olmayan bozukluk, %8’inde primer hastalığın ilerlemesi ve %6’sında infektif endokardit nedeniyle reoperasyon yapılmıştır. Mitral kapak reoperasyonu, hastane yatış süresini primer kapak operasyonlarına göre uzatmamış ve reoperasyonun operatif mortalite için risk oluşturmadığı gösterilmiştir. Mekanik kapaklarda paravalvuler kaçak daha fazla görülmesine karşın, biyoprostetik kapaklarda yapısal bozukluk daha fazla görülmüştür. Her iki grup arasında postoperatif komplikasyonlar ve mortalite açısından fark görülmemiştir. Enfektif endokardit insidansı iki grupta da aynı bulunmuştur. Reoperasyon öncesi hastalarımızın %30.2’sinde enfektif endokardit saptanmış ve enfektif endokardit ile perivalvüler kaçak arasında istatistiksel olarak anlamlı bir ilişki saptanmıştır (p = 0.043). Beklenildiği gibi enfeksiyona bağlı olarak dokularda bozulma olmakta ve 43 doku zayıflığına bağlı olarak kaçaklar görülmektedir. Enfektif endokardit kapakta trombüs oluşma riskini de artırmaktadır. Bu durum, hastaların sosyo-kültürel düzeylerinin düşük olması nedeniyle, etkin ve uygun medikal tedavinin sağlanması açısından sağlıklı ve yeterli bir iletişim kurulamamasına bağlı olabilir. Çalışmamızda en ilginç ve en değerli sonuç, MPV’nin kapakta trombüs oluşumu için bağımsız bir risk faktörü olarak karşımıza çıkmasıdır. Kapaklarında trombüs saptanan hastaların ortala trombosit hacimlerinin ortalaması kontrol grubuna göre daha yüksek bulunmuştur ve istatistiksel analizde ileri derecede anlamlı bir sonuç elde edilmiştir. Yaptığımız ROC eğrisine göre ise MPV değeri %80’in üzerinde spesifik ve sensitif bulunmuştur. Ancak vaka sayısının az olması ve reoperasyon öncesi MPV değerlerinin standartize edilememesi sınırlayıcı bir etken olmaktadır. Bu çalışmamızda operasyon gününün bir gün öncesindeki değerler dikkate alınmıştır. Ancak hastaların MPV değerleri incelendiğinde birçok hastanın değerinin normal sınırlar içinde olduğu gözlenmiştir. Ayrıca grafiğe döküldüğünde belirli bir aralıkta dalgalanma gösterdiği saptanmıştır. Son yıllarda MPV bir akut faz reaktanı gibi değerlendirilip, özellikle enflamatuar proçeslerde artış gösterdiği belirlenmiştir. Bansal R ve ark. [85] yaptığı bir çalışmada, ortalama trombosit hacmi yüksek olup, kronik obstrüktüf akciğer hastalığı olan hastalarda pulmoner emboli ve pulmoner hipertansiyon gelişme riski daha yüksek olarak bulunmuştur. Bath P ve ark. [86] 3134 hasta üzerinde yaptıkları bir çalışmada strok ile ortalama trombosit hacmi yüksekliği arasında istatistiksel olarak anlamlı bir ilişki saptanmıştır. Ortalama trombosit hacminde bir femtolitrelik artışa karşılık relatif olarak strok oranında %11 oranında artış olduğu belirlenmiştir. Koroner arter hastalığı ile ilgili bir risk artışı saptanmamıştır. 44 SONUÇ Kalp kapak reoperasyonları halen riskli operasyonlar grubunda yer almaktadır. Miyokard koruma yöntemlerine paralel olarak teknolojinin ışığında cerrahi tekniklerin gelişmesiyle peroperatif/postoperatif mortalite ve morbidite oranları giderek azalmış ancak halen istenilen seviyelere inmemiştir. Bu konuda tecrübe arttıkça primer operasyonlarla aynı oranda risk alınarak bu operasyonlar yapılabilecektir. Kliniğimizde de reoperasyonlar düşük mortalite ve morbidite oranı ile yapılmaktadır. Opere edilen hastaların daha iyi bilgilendirilmeleri, takip altına alınabilmeleri ve hastaların sosyo-kültürel düzeyinin artmasıyla reoperasyon nedenlerinin bir kısmının elimine edilebileceğini düşünüyoruz. Kalpte irreversible hasarlar oluşmadan tanı konulması ve erken cerrahi girişimle mortalite ve morbidite azaltılmaktadır. Kumadin kullanımı daha efektif yapıldığında mekanik kapakta trombüs oluşumu azaltılabilir. Kalp kapaklarının daha iyi materyal ve ileri teknoloji ile üretilmeleri onları daha dayanıklı ve tromboembolik olaylar açısından daha az riskli hale getirdiğinde reoperasyon oranlarının azalacağı bir gerçektir. Bunun yanında anulus morfolojisine ve fizyolojisine daha uygun kapak üretilmesinin de önemli olduğunu düşünüyoruz. Enfektif endokardit tedavisinin etkili olarak ve zaman kaybetmeden yapılması ile reoperasyon oranları düşecektir. Erken tanı ve etkin tedavi burada önem kazanmaktadır. Minimal invaziv cerrahinin kalp cerrahisindeki yeri arttıkça reoperasyonlardaki mortalite ve morbiditenin daha da azalmasını bekliyoruz. Reoperasyonda sadece resternotomi sırasında %4 oranında komplikasyon görülmesi bizi desteklemektedir. Aynı zamanda kanama ve kan ürünü kullanımı azalacağından, maliyet ve kan ürünlerine bağlı gelişen komplikasyonlarda azalacaktır. Yapışıklıkları 45 önleyen yöntemlerin kullanılması reoperasyon esnasında kolaylık sağlayacağı gibi komplikasyonları da azaltabilir. Son yıllarda önem kazanan ortalama trombosit hacmi; strok, myokard enfarktüsü ve pulmoner emboli açısından bazı çalışmalarda risk faktörü olarak gösterilmiştir. Bizim çalışmamızda da kapakta trombüs oluşumu için bağımsız bir risk faktörü olarak saptandı. Kalp kapak operasyonu uygulanan hastaların postoperatif medikal tedavilerinin düzenlenmesinde ortalama trombosit hacim değerlerinin dikkate alınmasının faydalı olacağını düşünüyoruz. Ancak vaka sayısı artırılarak yapılacak çalışmalarla daha anlamlı sonuçlar elde edilebilir. 46 KAYNAKLAR 1. Iung B: Vahanian A. Mitral stenosis. Ann Cardiol Angeiol 2003;52:117-24. 2. Chopra P: Tandon HD. Pathology of chronic rheumatic heart disease with particular reference to tricuspid valve involvement. Acta Cardiol1977; 32:423. 3. Clawson BJ: Rheumatic heart disease-an analysis of 796 cases. Am Heart 1940; J20:454. 4. Kitchin A, Turner R: Diagnosis and treatment of tricuspid stenosis. Br Heart J 1964; 26:354. 5. Guyer DE, Gillam LD, Foale LA, et al: Comparison of ehocardiographic an hemodinamic diagnosis of rheumatic tricuspid stenosis. J Am Coll Cardiol 1984; 3:1135, 6. Salazar E, Levine HD: Rheumatic tricuspid regurgitation. Am J Med 1962; 33:111. 7. Curtius JM, Thysen M: Doppler versus contrast echocardiography for diagnosis of tricüspid regurgitation. Am J Cardiol 1985; 56:33. 8. Ismeno G, Renzulli A, De Feo M, Della Corte A, Mauro C, Romano G, Mininni N, Cotrufo M: Surgery of rheumatic mitral stenosis: comparison of different techniques. Acta Cardiol 2001; 56:155-61. 9. Nowicki ER, Weintraub RW, Birkmeyer NJ, Sanders JH, Dacey LJ, Lahey SJ, Leavitt B, Clough RA, Quinn RD, O'connor GT: Mitral valve repair and replacement in northern New England. Am Heart J 2003; 145:1058-62. 10. Kaplan M, Demirtaş MM, Çimen S, Şener T, İnan B, Alhan C, Aka SA, Dağsalı S, Özler A: Mitral kapak cerrahisinde konservatif girişimler. HKK Cerr Bül 2000; 8: 29-34. 11. Dağsalı S, Kanca A, Tezel T, Demiray E, Tezel H, Alhan C, Demirtaş M: Mitral kapak tamir sonuçları. TKD Arş 1991;19: 291-4. 12. Onnasch JF, Schneider F, Mierzwa M, Mohr FW: Mitral valve repair versus mitral valve replacement. Z Kardiol 2001; 90(Suppl 6): 75-80. 13. Dağsalı S, Demirtaş M, Kanca A, Gökyay İ, Alhan C, Demiray E: Kapalı mitral komissürotomi sonrası mitral kapak replasmanları. TKD Arş 1990; 18: 121-3. 47 14. Walter BF: Rheumatic and non-rheumatic conditions producing valvular heart disease. Cardiovasc Clin 1986; 16(2): 17. 15. Roberts WC: Aschoff bodies at necropsy in valvuler heart disease. Circulation 1978; 57: 803. 16. Roberts WC:Valvuler, subvalvuler and supravalvular aortic stenosis. Morphologic features. Cardiovasc Clin 1973; 5(1): 97. 17. Roberts WC:The congenitally bicuspid aortic valve. A study of 85 autopsy patients. Am J Cardiol 1970; 26: 72. 18. Roberts WC: Morphologic features of the normal and abnormal mitral valve . Am J Cardiol 1983; 51: 1005. 19. Fremes SE, Goldman BS, Ivanov J, et al: Valvular surgery in the elderly. Circulation 1989; 80(3 Pt 1): I77. 20. Pansini S, Ottino G, Forsennati PG, et al: Reoperations on heart valve prostheses: an analysis of operative risks and late results. Ann Thorac Surg 1990; 50: 590. 21. Jones JM, O'Kane H, Gladstone DJ, et al: Repeat heart valve surgery: risk factors for operative mortality. J Thorac Cardiovasc Surg 2001; 122: 913. 22. Weerasinghe A, Edwards MB, Taylor KM: First redo heart valve replacement: a 10-year analysis. Circulation 1999; 99: 655. 23. Cohn LH, Peigh PS, Sell J, DiSesa VJ: Right thoracotomy, femorofemoral bypass, and deep hypothermia for re-replacement of the mitral valve. Ann Thorac Surg 1989; 48: 69. 24. Jones RE, Fitzgerald D, Cohn LH: Reoperative cardiac surgery using a new femoral venous right atrial cannula. J Card Surg 1990; 5:170. 25. Bichell DP, Balaguer JM, Aranki SF, et al: Axilloaxillary cardiopulmonary bypass: a practical alternative to femorofemoral bypass [see comments]. Ann Thorac Surg 1997; 64: 702. 26. Cohn LH, Koster JK Jr, VandeVanter S, Collins JJ Jr: The in-hospital risk of rereplacement of dysfunctional mitral and aortic valves. Circulation 1982; 66(2 pt 2): I153. 27. Turina J, Hess OM, Turina M, Krayenbuehl HP: Cardiac bioprostheses in the 1990s. Circulation 1993; 88: 775. 48 28. Edmunds LH Jr: Thrombotic and bleeding complications of prosthetic heart valves. Ann Thorac Surg 1987; 44: 430. 29. Rizzoli G, Guglielmi C, Toscano G, et al: Reoperations for acute prosthetic thrombosis and pannus: an assessment of rates, relationship and risk. Eur J Cardiothorac Surg 1999; 16: 74. 30. Deviri E, Sareli P, Wisenbaugh T, Cronje SL: Obstruction of mechanical heart valve prostheses: clinical aspects and surgical management. J Am Coll Cardiol 1991; 17: 646. 31. Borkon AM, Soule LM, Baughman KL, et al: Aortic valve selection in the elderly patient. Ann Thorac Surg 1988; 46: 270. 32. Cohn LH, Couper GS, Aranki SF, et al: The long-term follow-up of the Hancock Modified Orifice porcine bioprosthetic valve. J Card Surg 1991; 6(4 suppl): 557. 33. Barwinsky J, Cohen M, Bhattacharya S, et al: Bjork-Shiley cardiac valves long term results: Winnipeg experience. Can J Cardiol 1988; 4: 366. 34. Peterseim DS, Cen YY, Cheruvu S, et al: Long-term outcome after biologic versus mechanical aortic valve replacement in 841 patients. J Thorac Cardiovasc Surg 1999; 117: 890. 35. Vogt PR, Brunner-LaRocca H, Sidler P, et al: Reoperative surgery for degenerated aortic bioprostheses: predictors for emergency surgery and reoperative mortality. Eur J Cardiothorac Surg 2000; 17: 134. 36. Byrne JG, Karavas AN, Aklog L, et al: Aortic valve reoperation after homograft or autograft replacement. J Heart Valve Dis 2001; 10: 451. 37. O'Brien MF, McGiffin DC, Stafford EG, et al: Allograft aortic valve replacement: long-term comparative clinical analysis of the viable cryopreserved and antibiotic 4 degrees C stored valves. J Card Surg 1991; 6(4 suppl): 534. 38. Birkmeyer NJ, Birkmeyer JD, Tosteson AN, et al: Prosthetic valve type for patients undergoing aortic valve replacement: a decision analysis. Ann Thorac Surg 2000; 70: 1946. 39. Birkmeyer NJ, Marrin CA, Morton JR, et al: Decreasing mortality for aortic and mitral valve surgery in Northern New England. Northern New England Cardiovascular Disease Study Group. Ann Thorac Surg 2000; 70: 432. 49 40. Bloomfield P, Wheatley DJ, Prescott RJ, Miller HC: Twelve-year comparison of a Bjork-Shiley mechanical heart valve with porcine bioprostheses. N Engl J Med 1991; 324: 573. 41. Cohn LH, Collins JJ, Jr., DiSesa VJ, et al: Fifteen-year experience with 1678 Hancock porcine bioprosthetic heart valve replacements. Ann Surg 1989; 210: 435. 42. Jamieson WR, Munro AI, Miyagishima RT, et al: Carpentier-Edwards standart porcine bioprosthesis: clinical performance to seventeen years. Ann Thorac Surg 1995; 60: 999. 43. Antunes MJ, Magalhaes MP: Isolated replacement of a prosthesis or a bioprosthesis in the mitral valve position. Am J Cardiol 1987; 59: 346. 44. Ban T, Soga Y: [Re-sternotomy]. Nippon Geka Gakkai Zasshi 1998; 99:63. 45. Dobell AR, Jain AK: Catastrophic hemorrhage during redo sternotomy. Ann Thorac Surg 1984; 37: 273. 46. English TA, Milstein BB: Repeat open intracardiac operation: analysis of fifty operations. J Thorac Cardiovasc Surg 1978; 76: 56. 47.Wideman FE, Blackstone EH, Kirklin JW, et al: Hospital mortality of rereplacement of the aortic valve: incremental risk factors. J Thorac Cardiovasc Surg 1981; 82: 692. 48. Husebye DG, Pluth JR, Piehler JM, et al: Reoperation on prosthetic heart valves: an analysis of risk factors in 552 patients. J Thorac Cardiovasc Surg 1983; 86: 543. 49. Byrne J, Karavas A, Adams D, et al: Partial upper re-sternotomy for aortic valve replacement or re-replacement after previous cardiac surgery. Eur J Cardiothorac Surg 2000; 18: 282. 50. Tam RK, Garlick RB, Almeida AA: Minimally invasive redo aortic valve replacement. J Thorac Cardiovasc Surg 1997; 114: 682. 51. Byrne JG, Aranki SF, Couper GS, et al: Reoperative aortic valve replacement: partial upper hemisternotomy versus conventional full sternotomy. J Thorac Cardiovasc Surg 1999; 118: 991. 52. Gundry SR, Shattuck OH, Razzouk AJ, et al: Facile minimally invasive cardiac surgery via ministernotomy. Ann Thorac Surg 1998; 65: 1100. 53. Cosgrove DM 3rd, Sabik JF, Navia JL: Minimally invasive valve operations. Ann Thorac Surg 1998; 65: 1535. 50 54. Aklog L, Adams DH, Couper GS, et al: Techniques and results of direct-access minimally invasive mitral valve surgery: a paradigm for the future. J Thorac Cardiovasc Surg 1998; 116: 705. 55. Machler HE, Bergmann P, Anelli-Monti M, et al: Minimally invasive versus conventional aortic valve operations: a prospective study in 120 patients. Ann Thorac Surg 1999; 67: 1001. 56. Bichell DP, Balaguer JM, Aranki SF, et al: Axilloaxillary cardiopulmonary bypass: a practical alternative to femorofemoral bypass. Ann Thorac Surg 1997; 64: 702. 57. Zlotnick AY, Gilfeather MS, Adams DH, et al: Innominate vein cannulation for venous drainage in minimally invasive aortic valve replacement. Ann Thorac Surg 1999; 67: 864. 58. Sundt TM 3rd, Rasmi N, Wong K, et al: Reoperative aortic valve operation after homograft root replacement: surgical options and results. Ann Thorac Surg 1995; 60(2 suppl): S95. 59. Yacoub M, Rasmi NR, Sundt TM, et al: Fourteen-year experience with homovital homografts for aortic valve replacement. J Thorac Cardiovasc Surg 1995; 110: 186. 60. Albertucci M, Wong K, Petrou M, et al: The use of unstented homograft valves for aortic valve reoperations: review of a twenty-three-year experience. J Thorac Cardiovasc Surg 1994; 107: 152. 61. McCarthy JF, Cosgrove DM 3rd: Optimizing mitral valve exposure with conventional left atriotomy [see comments]. Ann Thorac Surg 1998; 65: 1161. 62. Balasundaram SG, Duran C: Surgical approaches to the mitral valve. J Card Surg 1990; 5: 163. 63. Brawley RK: Improved exposure of the mitral valve in patients with a small left atrium. Ann Thorac Surg 1980; 29: 179. 64. Steimle CN, Bolling SF: Outcome of reoperative valve surgery via right thoracotomy. Circulation 1996; 94(9 suppl): II126. 65. Husebye DG, Pluth JR, Piehler JM, et al: Reoperation on prosthetic heart valves: an analysis of risk factors in 552 patients. J Thorac Cardiovasc Surg 1983; 86: 543. 51 66. Lytle BW, Cosgrove DM, Taylor PC, et al: Reoperations for valve surgery: perioperative mortality and determinants of risk for 1,000 patients, 1958–1984. Ann Thorac Surg 1986; 42: 632. 67. Tribble CG, Killinger WA Jr, Harman PK, et al: Anterolateral thoracotomy as an alternative to repeat median sternotomy for replacement of the mitral valve. Ann Thorac Surg 1987; 43: 380. 68. Berreklouw E, Alfieri O: Revival of right thoracotomy to approach atrioventricular valves in reoperations. Thorac Cardiovasc Surg 1984; 32: 331. 69. Byrne JG, Aranki SF, Adams DH, et al: Mitral valve surgery after previous CABG with functioning IMA grafts. Ann Thorac Surg 1999; 68: 2243. 70. Byrne JG, Hsin MK, Adams DH, et al: Minimally invasive direct access heart valve surgery. J Card Surg 2000; 15: 21. 71. Byrne JG, Mitchell ME, Adams DH, et al: Minimally invasive direct access mitral valve surgery. Semin Thorac Cardiovasc Surg 1999; 11: 212. 72. Cohn LH: As originally published in 1989: Right thoracotomy, femorofemoral bypass, and deep hypothermia for re-replacement of the mitral valve. Updated in 1997. Ann Thorac Surg 1997; 64: 578. 73. Byrne JG, Karavas AN, Adams DH, et al: The preferred approach for mitral valve surgery after CABG: right thoracotomy, hypothermia and avoidance of LIMALAD graft. J Heart Valve Dis 2001; 10: 584. 74. Braxton JH, Higgins RS, Schwann TA, et al: Reoperative mitral valve surgery via right thoracotomy: decreased blood loss and improved hemodynamics [see comments]. J Heart Valve Dis 1996; 5: 169. 75. Beghi C: Cardiac valve reoperations: analysis of operative risk factorsin 154 patients. J Heart Valve Dis 2002;11: 258-62. 76. De Cicco F: Aortic valve periprosthetic leakage: anatomic observations and surgical results. Ann Thorac Surg 2005;79: 1480-5. 77. Thubrikar M: The cyclic changes and structure of the base of the aortic valve. Am Heart J 1980; 99: 217-24. 78. Masuda M: Late results after mitral valve replacement with bileaflet mechanical prosthesis in children: evaluation of prosthesis-patient mismatch. Ann Thorac Surg 2004; 77: 913-7. 52 79. Kirk R: Redo mitral valve replacement in children. Ann Thorac Surg 2005; 80: 642-6. 80. Potter DD, Thoralf M: Risk of repeat mitral valve replacement for failed mitral valve prostheses. Ann Thorac Surg 2004; 78: 67-72. 81. Piehler JM, Blacstone EH: reoperation on prosthetic heart valves. Patient-spesific estimates of in-hospital events. J Thorac Cardiovasc Surg 1995; 109: 30-48. 82. Sivasubramanian S:Surgical management of prosthetic valve obstruction with the Sorin tilting disk prosthesis. J Heart Valve Dis 1996; 5: 548-552. 83. Borger MA: Reoperative mitral valve replacement: İmportance of preservation of the subvalvular apparatus. Ann Thorac Surg 2002; 74: 1482-7. 84. Kaplan M, Kut S, Demirtaş MM, Özler A: Prosthetic replacement of tricuspid valve: Bioprosthetic or mechanical. Ann Thorac Surg 2002; 73: 467-73. 85 Bansel R: Assosiation of inreased MPV in patients of COPD: Clinical implications JIACM 2002; 3 (2): 169-72. 86. Bath P: Assosiation of MPV with risk of stroke among 3134 individuals with history of cerebrovascular disease. Stroke 2004; 35: 622-26. 53



![[EP-027] MULTİPL PULMONER NODÜL ETİYOLOJİSİ: MİTRAL](http://s1.studylibtr.com/store/data/004054413_1-dc4981d11cd256313b021da607338ff8-300x300.png)