Yrd. Doç. Dr. Duran Karabel
Tanım
Yaşamın ilk ayında bakteriyeminin eşlik ettiği sistemik
bulgularla seyreden bir klinik sendromdur.
Etiyolojik
oluşturur.
ajanların
Bunun
çoğunu
yanında
bakteriler
viruslar
protozoonlar septisemi oluşturabilirler.
ve
ve
kandida
nadiren
de
Epidemiyoloji
Gelişmiş ülkelerde sepsis sıklığı için canlı doğanlarda 1-8
/1000 oranı bildirilmesine rağmen gelişmekte olan
ülkelerde bu oran daha yüksektir. Neonatal septiseminin
insidansı gestasyonel yaşla ters orantılıdır. Çok düşük
doğum ağırlıklı bebeklerde (ağırlık<1500 gr) sepsis oranı
1-2/100’e kadar çıkabilmektedir.
Risk Faktörleri
1) EMR (Erken membran rüptürü): Amnion kesesinin
açıldıktan sonra 24 saat içinde doğum gerçekleşmemesi
neonatal sepsis riskini arttırır.
2) Prematürite: Bebeğin gestasyon yaşı ne kadar küçükse
risk o kadar artar.
3) Maternal ateş ve korioamnionitis
4) Perinatal asfiksi: Bebeğin anoksi ve iskemiye maruz
kalması savunma sisteminde yetersizliğe yol açmaktadır.
Risk Faktörleri
5) Erkek bebek: Nedeni tam anlaşılamamakla birlikte
erkek bebekler kızlardan 2-6 kez daha yüksek enfeksiyon
riski taşımaktadır.
6) Gebeliğin son döneminde anne vajeninde grup-B
streptokok (GBS), Herpes vs kolonizasyonu olması.
7) Çoğul gebelik: Özellikle bebeklerden biri enfekte ise
risk çok artar.
8) Konjenital anomaliler (Meningomyelosel, aspleni,
üriner anomaliler).
Risk Faktörleri
9) Yenidoğan immun sisteminin immatür olması:
A) Defektif granülosit fonksiyonu
a.Anormal kemotaksis
b.Anormal fagositoz
c. Azalmış bakterisidal aktivite
B) Anormal serum opsonik aktivite
a. Spesifık antikorların düşük konsantrasyonda olması
b. Komplemanın ve/veya nonspesifık opsoninlerin düşük
konsantrasyonda olması
C) Klasik (Cıq, C3, C5) ve properdin kompleman yolundaki
eksiklikler
Risk Faktörleri
10) Çevresel faktörler: Normalde bebek intrauterin ortamda steril
amniyotik
sıvı
kontaminasyonun
içindedir.
esas
İntrauterin
mekanizmalarından
kolonizasyon
biri
ve
asendan
enfeksiyondur. Transplasental geçiş daha seyrek olarak meydana
gelir. Sezaryen dışında, vajinal yolla doğan tüm bebekler doğarken
vajinal flora ile kontamine olur. Üç gün içerisinde anterior burun
delikleri, boğaz ve deri gram pozitif mikroorganizmalar ile enfekte
olur (Alfa hemolitik streptokoklar, S.aureus, S.epidermidis). Bir hafta
içinde enterobakteriler (özellikle E.Coli formula ile beslenen
bebeklerde, Lactobacillus spp anne sütü ile beslenen bebeklerde daha
fazla) gastrointestinal sistemi kolonize eder.
Yoğun bakım ünitelerinde tedavi edilen bebeklerin çoğu
geniş spektrumlu antibiyotik aldıklarından,
bunların
deri, gastrointestinal sistem ve respiratuvar sistemlerinde
birçok ilaca dirençli gram pozitif (S.epidermidis) ve gram
negatif
(E.coli,
Klebsiella,
mikroorganizmalar kolonize olur.
Pseudomonas)
Yenidoğan Sepsisine neden olan
mikroorganizmalar
Grup B Streptokoklar: Bu grupta S. agalactiae bulunur. Yenidoğan
döneminde fokal veya sistemik enfeksiyonların en sık görülen
nedenidir. Yeni çalışmalar son zamanlarda azaldığını göstermiştir.
Erken başlayan hastalıkta bebek mikroorganizmayı doğum esnasında
ve doğarken alır. Gebelikte maternal kolonizasyon oranı ortalama %
20 kadardır. Fakat kültür pozitif bebeklerdeki yaygın hastalık oranı
% 1' den daha azdır. Bunun nedeni kolonize annedeki bu serotipe
karşı serum antikor oranının yüksek olmasından ve bunun fetusa
geçip korumasındandır. Son yıllarda anneye antibiyotik verilmesiyle
yenidoğanda GBS enfeksiyonu önlenebileceği gösterilmiştir.
Yenidoğan Sepsisine neden olan
mikroorganizmalar
Escherichia coli: E.Coli neonatal sepsis ve menenjite yol açan
en önemli gram negatif mikroorganizmadır. Annenin normal
vajinal ve intestinal florasında bulunabilen bir bakteridir.
Epidemiyolojik çalışmalar esas olarak anneden vertikal geçişin
sorumlu olduğunu göstermiştir. Personelden kaynaklanan
nazokomiyal geçişler de gösterilmiştir. K1 tipi kapsüler antijen
içeren
suş
bulunmuştur.
neonatal
menenjitin
%88’inden
sorumlu
Yenidoğan Sepsisine neden olan
mikroorganizmalar
Koagülaz negatif stafilokoklar: Normal deri florasının bir parçası
olan
bu
stafilokoklar
geleneksel
olarak
nonpatojen
olarak
sınıflandırılmalarına rağmen, son zamanlarda neonatal mortalite ve
morbiditenin önemli nedenlerinden biri haline gelmiştir. Bu grupta
S.epidermidis, S.saprophyticus ve S.hemolyticus bulunur. Özellikle
S.epidemidis polietilen intravenöz kateterler yolu ile enfeksiyona
neden olmaktadır. Birçok suşu penisilinaza dirençli penisilinlere
karşı rezistan olduğundan (meticilin, oxacillin), bu enfeksiyon
parenteral vankomisin ile tedavi edilmelidir.
Yenidoğan Sepsisine neden olan
mikroorganizmalar
Listeria monocytogenes: Kısa, gram negatif, hareketli
çomaklardır. Transplasental geçerek düşüklere neden olur.
Enfekte bebekler prematüre olup, hepatosplenomegali ve
multisistem hastalığı ile karakteristiktir. Vertikal geçiş
sıktır. Enfekte bebeklerde erken başlayan hastalık grup B
streptokoklardan ayrılmalıdır.
Yenidoğan Sepsisine neden olan
mikroorganizmalar
Candida enfeksiyonu: Candida türleri yenidoğanda ağızda lokal
lezyon moniliasis ve genital bölgede dermatitis yapabildiği gibi
özellikle çok düşük doğum ağırlıklı bebeklerde septisemiye
yolaçabilmektedir. Gebelikte anne vajinasındaki kolonizasyon
oranı %33’e kadar çıkabilmektedir. Çok düşük doğum ağırlıklı
bebeklerde septisemi oranı %2-5 olarak bildirilmektedir. Uzun
süre ventilatör tedavisi alan ve immun direnci baskılanmış
miadında yenidoğanlarda da septisemiye yol açabilmektedir.
Yenidoğanda sepsisinin klnik olarak sınıflandırılması
Erken
Geç
Nazokomiyal
Genellikle 3 günden küçük
8-28 gün
7 günden sonra
yüksek
seyrek
yüksek
Obstetrik riskler
Artmış: kolonizasyon, amnionitis
seyrek
artmış
Klinik görünüm
Solunum sıkıntısı, pnömoni, şok
Ateş, MSS bulguları, fokal bulgular
Apne, bradikardi, letarji, ısı
düzensizliği
%30
%75
%10-20
Nadir
Piyelonefrit, osteomyelit, septik
artrit, sellülit
Pnömoni, pyelonefrit, septik
trombüsler, NEK
GBS, E.Coli, Listeria, Klebsiella,
Enterokok
GBS, E.Coli, Listeria, Herpes,
Streptokok
Klebsiella, Pseudomonas, S.aureus,
Candida
Ampisilin+Amikasin veya
Sefotaksim
Ampisilin+Amikasin veya
Sefotaksim
Antibiyograma göre;
Nafsillin+Amikasin veya İmipenem
% 30-50
% 10-20
%15-30
Ort. başlama yaşı
Prematürite
Menenjit
Diğer sistemler
Patojenler
Tedavi
Mortalite
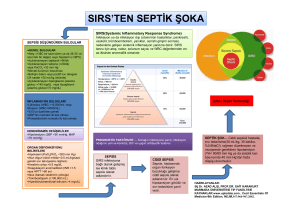
Yenidoğan sepsisinin klinik bulguları oldukça değişkendir.
İyi giden bir bebekte anormal saptanan her bulgu sepsisin
bir belirtisi olabilir. Bazen bir sisteme özgü klinik bulgular
izlenebilirken çoğunlukla multisitemik bulgular karşımıza
çıkar. Bebekte metabolik asidoz gelişir, hipoksemi ve
karbondioksit retansiyonu başlar.
Yenidoğan sepsisinde klinik bulgular
Genel bulgular
Halsiz, soluk görünüm
Anoreksi, beslenme intoleransı,
Isı düzensizliği, hipotermi, ateş
Kardiovasküler
Bradikardi/taşikardi
Hipotansiyon
Siyanoz
Solunum sistemi
Apne, dispne
Hırıltı, burun kanadı solunumu
Retraksiyonlar, taşipne
Deri
Solukluk
Sklerama
Cutis marmoratus
Hiperemi, peteşi
Gastrointestinal sistem
Diyare, hemotokezya
Abdominal distansiyon
Kusma
Hepatomegali
Hematolojik sistem
Sarılık
Splenomegali
Peteşi, purpura
Kanama
MSS
Huzursuzluk / Letarji , Tremor, konvülsiyon,
Zayıf spontan hareketler, Düzensiz solunum
Fontanel kabarıklığı ,Tiz ağlama
Yenidoğan sepsisinde laboratuvar
incelemeleri
A) Kültür:
Kesin tanı kültürde mikroorganizmanın göstermesiyle
konur. Bu yüzden tedavinin başlangıcında kan kültürü, BOS
kültürü, idrar kültürü ve mümkünse trakeal aspirat kültürü
alınmalıdır. Boğaz, cilt ve dış kulaktan alınan kültürler kesin
tanıyı sağlamaz, fakat bebeğin hangi mikroorganizmalarla
kontamine olduğunu gösterir. Kültür örneklerinin yanında gram
boyama incelemesi de yapılabilir. Pozitif sonuçta daha erken
tanı koyma imkanı elde edilir.
Kültürlerde üreme bekleninceye kadar ampirik antibiyotik
tedavisi başlanmalıdır. Son yıllarda lateks agglütinasyon
yöntemiyle
mikroorganizmaları
daha
erken
tanıma
yolunda ilerlemeler sağlandı. Fakat bu testler kültürler
kadar sensitif değildir ve yalancı pozitiflik oranı da
oldukça fazladır.
B)Tam kan sayımları:
1.
Lökositoz ve lökopeni. Yenidoğan döneminde ilk bir haftada 25000/mm3 daha sonra 15000 /mm3
üzerindeki değerlere lökositoz, 5000 /mm3 altındaki değerlere ise lökopeni denir. Lökopeni ile seyreden
yenidoğan sepsislerinin prognozu daha kötüdür.
2.
Formülde sola kayma. Yenidoğan döneminde ilk 7 günde nötrofil ağırlıklı (%65-70 PNL, %25-30 lenfosit)
hücre sayılırken, 7 günden sonra lenfosit ağırlıklı hücreler sayılır. Formülde nötrofil oranıyla birlikte
immatür nötrofil (çomak) hücrelerinin artması (sola kayma) yenidoğan sepsisisnde sık rastlanan bir
laboratuvar bulgusudur.
3.
İmmatür nötrofil / Nötrofil oranı. Bu oranın 0.20’den büyük olması yenidoğan sepsisi için anlamlıdır.
4.
Toksik granülasyon. Nötrofillerin içinde toksin içeren granüllerin görülmesi sepsis lehine yorumlanır.
5.
Trombositopeni: 100 000/mm3 altındaki değerler sepsis için anlamlıdır. Trombositopeni ne kadar ağır ise
prognoz o kadar kötü olur.
6.
CRP (C-reaktif protein) tayini. Sepsis teşhisi için oldukça hassas bir testtir. Yenidoğan döneminde
enfeksiyondan başka hemen hemen hiçbir durum CRP’yi artırmaz. Sepsisin başlangıcından 48-72 saat
sonra kanda pozitif bulunur. 6 mg/L üzerindeki değerler sepsis için anlamlıdır.
C)Diğer incelemeler:
Kan gazı. Sepsiste, özellikle multisistemik tutulumda ağır metabolik asidoz gelişir.
Pnömoni ön planda olan hastalarda ise karbondioksit birikimi olur. Düzensiz
solunum ve ağır apne ataklarında hipoksemi dikkati çeker.
Kan glukozu. Sepsiste stress hormonlarına yanıt olarak hiperglisemiye rastlanabilir.
Tam
tersine
özellikle
prematüre
bebeklerde
ise
hipoglisemi
gelişebilir.
Hipoglisemide prognoz daha ağırdır.
PT/PTT aktiviteleri. Karaciğer tutulumu olan ve DIC’a giren hastalarda PT/PTT
değerleri uzamıştır ve hastada durdurulması güç kanamalar başlar.
Göğüs filmi ve ayakta direk abdominal grafi. Pnömoni teşhisini koymak için
mutlaka göğüs filmi incelenmelidir. Ayakta direk abdominal grafide ise batın gaz
dağılımı, hava-sıvı seviyesi ve batında serbest hava bulguları aranarak NEK şüphesi
giderilmeye çalışılır.
Tedavi
İlk ampirik tedavi
Neonatal sepsisin, özellikle erken dönemdeki bulguları çok belirsizdir ve yenidoğan
bebeklerin diğer hastalıklarının bulgularından ayırt edilmesi mümkün değildir. Neonatal sepsis
yaşamı tehdit eden çok acil bir durumdur. Tanı ve tedavide gecikmenin sonuçları ağırdır.
Kültür sonuçlarının beklenmesi zaman kaybına neden olacağından, şüpheli vakalarda kan
kültürü alındıktan hemen sonra ampirik antibiyotik tedavisine başlanması gerekir.
Şüpheli vakalarda hemen başlanan ampirik antibiyotik tedavisi, tedaviye başlanmamış
bebeklerdekinden çok daha zararsızdır. İki veya üç günlük ampirik antibiyotik tedavisinden
sonra, kültür ve antibiyotik duyarlılık testlerinin sonuçlarına göre seçilecek antibiyotikler
ayarlanır veya tamamen kesilebilir. Klinik bulguları iyi olan bir bebekte kültürlerde üreme
olmazsa antibiyotik tedavisi kesilmelidir. Aksi takdirde dirençli gram-negatif bakteri
kolonizasyonu gelişebilir.
Gebelik yaşı küçüldükçe enfeksiyon sıklığı daha fazladır.
Ancak küçük prematüre bebeklerde sepsis bulgularını ayırt
etmek, daha büyük bebeklerden çok daha zordur. Bu nedenle
kan kültüründe üreme olmasa bile küçük prematüre bebeklerde
antibiyotik tedavisine sıklıkla beş gün veya daha fazla devam
edilir.
Şüpheli sepsis” vakalarının belirlenmesinde “Töllner’in
Skorlaması” kullanılabilir
Puan
0
1
2
3
Deri renginde değişiklik
Yok
Orta
Belirgin**
Periferik dolaşım bozukluğu
Yok
Bozuk
Belirgin
Hipotoni
Yok
Orta
Bradikardi
Yok
Var
Apne
Yok
Var
Respiratuar distres
Yok
Var
Hepatomegali
Yok
>4 cm
GİS bulgusu
Yok
Var
Lökosit sayısı
Normal
Lökositoz
Belirgin
Lökopeni
Sola kayma
Yok
Orta
Trombositopeni
Yok
Var
Metabolik asidoz (pH)
Yok
** 4 puan verilir.
Toplam puan: 5-10 sepsis olasılığı , > 10 kesin sepsis.
>7.2
<7.2
Belirgin
Erken neonatal sepsiste tedavi
Yaşamın ilk haftası içinde sepsis gelişen bebeklerde seçilecek
ampirik antibiyotikler GBS, E. coli ve Listeria monocytogenes’e
etkili olmalıdır. ABD ve Avrupa’da erkek neonatal sepsis etkenleri
aşağı yukarı aynı iken, tropikal ülkelerde GBS oldukça seyrek
görülürken, E. coli, Klebsiella ve Serratia türleri daha sıktır.
Ülkemizde de erken neonatal sepsis etkenleri arasında gram-negatif
enterik bakterilerin,
GBS’lerden önde
geldiği
sanılmaktadır.
Gelişmiş ve gelişmekte olan ülkeler arasında görülen bu farklılığın
nedeni cinsel alışkanlıklara ve genetik özelliklere bağlanmaktadır
Erken neonatal sepsiste penisilin veya ampisilin ile
birlikte bir aminoglikozitle ampirik tedaviye başlanması
uygun olur. Ampisilin ve aminoglikozit kombinasyonun
antimikrobiyal aktivitesi daha geniştir. Penisilin ile
karşılaştırıldığında, ampisilinin L. monocytogenes ile bazı
gram-negatif
patojenlere (özellikle E. coli ve Proteus
mirabilis’e) karşı etkinliği daha fazladır.
Geç neonatal sepsiste tedavi
Yaşamın ilk haftasından sonra görülen sepsis vakalarında da tedaviye erken
neonatal sepsis etkenleri ile birlikte Stafilokoklar, Enterokoklar ve Pseudomonas
aeruginosa da göz önüne alınarak başlanır. Erken neonatal sepsiste olduğu gibi
tedaviye penisilin veya ampisilin ve bir aminoglikozitle başlanabilir.
Stafilokokal enfeksiyon yönünden riskli bir durum varsa (örneğin vasküler
kateterizasyon), ilk ampirik tedaviye antistafilokokal penisilin veya vankomisin artı
bir aminoglikozit ile başlanması uygun olur. Geç neonatal sepsisin ampirik
tedavisine seftriakson ve vankomisin kombinasyonu ile de başlanabilir. Psödomonas
enfeksiyonu riski varsa (örneğin tipik mukokütanöz lezyonları varsa), ilk ampirik
tedavide anti-psödomonas ilaçlar kullanılabilir.
E.coli ve K. pneumonia enfeksiyonları bir penisilin türevi
(ampisilin veya izole edilen suşa göre geniş-spektrumlu
penisilin) ve bir aminoglikozit ile tedavi edilebilir. Bu
enfeksiyonların tedavisinde bazen dirençli olsalar da üçüncüjenerasyon sefalosporinler yalnız veya bir aminoglikozitle
birlikte kullanılabilir.
Enterobacter, Serratia, Citrobacter ve indol-pozitif Proteus
türleri ile P. aeruginosa’ya bağlı enfeksiyonların tedavisinde
üçüncü-jenerasyon sefalosporinler aminoglikozitlerle birlikte
kullanılır.
Geniş-spektrumlu
penisilinler
karboksipenisilinler
ve
açilampisilinlerdir. Neonatal sepsise yol açan bakterilerin çoğu
bu
antibiyotiklere
duyarlıdır.
Bu
antibiyotiklerin
üstün
yanlarından birisi de ampisiline dirençli P. aeruginosa ve bazı
Proteus
türlerine
de
etkili
olmalarıdır.
Buna
karşılık
stafilokokların yaptığı beta-laktamaz’a duyarlı olduklarından,
stafilokoklara bağlı enfeksiyonlarda kullanılmaları önerilmez.
Karboksipenisilinler; karbenisilin ve tikarsilin’dir. Her ikisinin
antimikrobiyal
etkinlikleri
birbirlerine
benzer.
Ancak
P.
aeruginosa’ya karşı tikarsilin’in etkinliği daha fazladır. Kuvvetli bir
beta-laktamaz inhibitörü olan klavulonik asit ile birlikte verilmesi
tikarsilin’in etkinliğini, tikarsilin’e dirençli türleri de kapsayacak
şekilde artırır.
Açilampisilinler; ureidopenisilinler (mezlosilin ve azlosilin) ve
piperasilin’dir. Piperasilin ve azlosilin, geniş-spektrumlu penisilinler
arasında P. aeruginosa’ya karşı en etkili olanlardır. Bu üçü arasında P.
aeruginosa’ya karşı en az etkili olan mezlosilin olmasına karşı, bu
bakteriye karşı etkinliği tikarsilin kadardır.
Dirençli bakterilere karşı diğer antibiyotikler
Karbapenemler: Beta-laktam yapısındaki karbapenemler arasında ilk
kullanılan imipenem’dir. İmipenem ile aminoglikozitler arasında
sinerjistik etki vardır. İmipenem meningeal enflamasyon varlığında
BOS’a iyi geçer. Ancak imipenem’in nörotoksik olması, menenjit
vakalarında kullanımını sınırlar. P. aeruginosa dışında tedavi
sırasında imipenem’e dirençli suşların ortaya çıkması çok az görülür.
Diğer bir karbapenem olan meropenem’in gram-negatif bakterilere
karşı etkinliği daha fazladır.
Aztreonam:
Aztreonam
(monobaktam)
bir
sentetik
monosiklik
beta-laktam
antibiyotiktir.
Ancak
beta-laktamaz’lara
karşı
dirençlidir ve kromozomal beta-laktamaz indüksiyonu yapmaz.
Aztreonam’ın
antibakteriyel
etkinliği
diğer
beta-laktam
antibiyotiklerden farklı olup, daha çok aminoglikozitlere benzer.
Aminoglikozitlere benzer etkinliği, BOS’a geçişinin iyi olması,
nefrotoksik ve ototoksik yan etkilerinin olmaması, neonatal sepsis
tedavisinde
ampisilin
ile
birlikte
kullanılmasını
sağlamıştır.
Aztreonam, diğer aminoglikozitlerle birlikte kullanıldığında P.
aeruginosa ve diğer birçok gram-negatif enterik bakteri üzerinde
sinerjistik etki yapmaktadır.
Kinolonlar: Kinolonlar, yani florokinolonlar bakteriyel DNA
repilakasyonun inhibe ederek bakterisidal etki gösterirler. Bazı
merkezlerde P. aeruginosa dahil gram-negatif bakterilere bağlı
enfeksiyonların tedavisinde siprofloksasin yalnız başına veya
diğer antibiyotiklerle birlikte kullanılmaktadır. Bununla birlikte
küçük çocuklarda gelişen kıkırdak dokusu üzerindeki olası
etkileri nedeniyle kullanılması önerilmemektedir. Ancak
bugüne kadar daha büyük çocularda yapılan çalışmalarda,
kinolonların böyle bir etkisi görülmemiştir.
Neonatal sepsisin ilk ampirik tedavisinde seçilecek antibiyotik kombinasyonları.
Durum
Antibiyotik kombinasyonu
Erken-sepsis
Penisilin / Ampisilin + Aminoglikozit
Geç-sepsis
Penisilin / Ampisilin + Aminoglikozit
Geç sepsis için alternatifler
Seftriakson + Vankomisin Sefotaksim + Piperasilin
Vasküler-kateter ilişkili sepsis
Vankomisin + Aminoglikozit
Tipik deri-mukoza lezyonları
Anti-psödomonas
Neonatal sepsis tedavisinde kültür sonuçlarına
göre verilebilecek antibiyotikler.
Etken
Antibiyotik kombinasyonu
E.coli, Klebsiella
Ampisilin/Geniş-spektrumlu penisilin+ Aminoglikozit
Sefalosporin + Aminoglikozit
Enterobacter, Serratia
Geniş-spektrumlu penisilin + Aminoglikozit
Citrobacter, Proteus
Geniş-spektrumlu penisilin + Sefalosporin
P. aeruginosa
Sefalosporin + Aminoglikozit
Dirençli gram-negatifler
İmipenem / Meropenem / Siprofloksasin /
Aztreonam/ Amikasin
Grup B Strep./ Listeria
Penisilin / Ampisilin + Aminoglikozit
Stafilokoklar
Penisilin / Vankomisin + Aminoglikozit
Tedavi süresi
Neonatal sepsiste antibiyotik tedavisinin süresi, her
vakada değişmekle birlikte fokal enfeksiyonu olmayan
veya
çok
az
olan
bebeklerde
10-14
günden
az
olmamalıdır. Gram-negatif bakterilere bağlı menenjit
varsa
bu
süre
en
az
21
gündür.
GBS
ve
L.
monocytogenes’e bağlı menenjitlerde tedavi süresi en az
14 gündür.
Profilaksi
Grup B streptokok enfeksiyonları
Toplumda vajinal GBS taşıyıcılığının yüksek olduğu
yörelerde, yenidoğan bebekte GBS enfeksiyonlarını
önlemek için en uygun yaklaşım, taşıyıcı gebelere
intrapartum
kadınlardan
antibiyotik
doğan
verilmesidir.
bebeklerin
%
Çünkü
30-70’inde
bu
GBS
kolonizasyonu olmakta, bu bebeklerin de % 1-2’sinde
hastalık görülmektedir.
Erken membran rüptürü (EMR)
EMR ve korioamnionit bütün gebeliklerin sırasıyla % 10 ve % 1’inde
görülür. Yalnız EMR olan gebelerin bebeklerinin % 1’inde, EMR ile birlikte
korioamnionit olanların % 10’unda yenidoğan bebekte sepsis gelişir. Bu
oranlar prematüre bebeklerde çok daha fazladır. EMR’li annelerden doğan
prematüre bebeklerin üçte ikisinde intrauterin enfeksiyon bulguları
saptanmıştır. Bu nedenle EMR’li veya korioamnionitli kadınlara anaerop
bakterileri de kapsayan geniş spektrumlu antibiyotikler (örneğin ampisilin)
verilmelidir. Ancak EMR saptanmamış, prematür eylemdeki gebelere rutin
olarak antibiyotik başlanması uygun değildir.
Mekonyum aspirasyonu
Mekonyum aspirasyonu için endotrakeal aspirasyon yapılan
bebeklere
genellikle
(erken-sepsisdeki
gibi)
proflaktik
antibiyotik başlanmaktadır. Bu konuda son zamanlarda yapılan
bir çalışmada zamanında doğan bebeklerde böyle bir işlemden
sonra antibiyotik başlanmasının gereksiz olduğu saptanmıştır.
Ancak prematüre bebeklerde böyle bir antibiyotik proflaksisi
gerekmektedir.
İnvasif girişimler
Örneğin
endotrakeal
entübasyon,
vasküler
kateterizasyon
yapıldıktan sonra proflaktik antibiyotik başlanmasının nazokomiyal
enfeksiyonları önlemede yeterli olmadığı gösterilmiştir. Hatta
gereksiz yere başlanan antibiyotikler dirençli mikroorganizmaların
ortaya çıkmasına yol açmaktadır. Vasküler kateterizasyon yapılan
hastalarda stafilokokal enfeksiyonlar daha sık görülürse de
enfeksiyon süresini belirleyen daha çok kateterizasyonun süresidir ve
proflaktik antibiyotik başlanmasına gerek yoktur.