HASTANE ENFEKSİYONLARI
İZOLASYON VE İZOLASYON
ÖNLEMLERİ
Hazırlayan
Sibel Serap Ceylan
HASTANE ENFEKSİYONU NEDİR?
Hastane enfeksiyonları;
hastaneye yatış sırasında
inkübasyon döneminde olmayan,
yatıştan 48-72 saat sonra
hastanede ya da taburcu olduktan
sonra 10 gün içinde
gelişen enfeksiyonlardır.
Hastane enfeksiyonları nazokomiyal enfeksiyonlar
olarak da bilinmektedir.
Bir enfeksiyonunun HE olup olmadığına;
klinik gözlem, laboratuar sonuçları,
hasta kayıtlarının değerlendirilmesi ve
diğer destekleyici bulgular
dikkate alınarak karar verilmektedir.
Hastane enfeksiyonlarına tüm etkenler neden olmakta en sık;
-Metisiline Dirençli Staphylococcus (MRSA)
-Genişlemiş Spektrumlu Btea-laktamaz (GSBL)
üreten enterik bakteriler
-Karbapnem dirençli Pseudomonas aeruginosa yer almaktadır.
Tanı ve tedavi amacı ile uygulanan çeşitli invaziv girişimler
ve operasyonlar ile insan yaşamı uzamakta ve yaşam kalitesi artmaktadır
Öte yandan bu girişimler nedeni ile dirençli mo. oluşan
hastane infeksiyonları oluşmakta ve yaşamı tehdit etmektedir
İyi uygulanan infeksiyon kontrol programları ile
Hastane infeksiyonları azalır
Hastanede kalış süresi kısalır
Hastane harcamaları azalır
Hastane enfeksiyonları;
• Yüksek oranda morbidite ve mortaliteye,
• Hastanede yatma süresinin uzamasına
• Tedavi masraflarının artmasına neden olmaktadır
İnfeksiyon kontrol çalışmaları;
1970’lerin başında İngiltere’de ilk infeksiyon kontrol
hemşiresi atanarak yeni bir dönem başlamıştır
Sağlık sistemi gelişmiş ülkeler;
Hastane infeksiyonlarını önleme konusunda
kapsamlı çalışmalar yapmakta
Bu konuda rehberler hazırlamakta ve kaliteli hasta
bakım standartları geliştirmektedir
Florence Nightingale 1850’li yıllarda Kırım savaşı
sırasında enfeksiyonların çevre kirliliğinden
kaynaklandığını ve enfeksiyonların etyolojisinde çevre
faktörünün önemli bir rol oynadığına işaret etmiştir.
Kırımda 2 yıllık çalışmalar sonucunda nozokomiyal
enfeksiyondan ölüm oranını %42 den %2 ye
düşürmüştür
Florence Nightingale ingiliz sağlık istatistikçilerinden
William Far ile askerlerden görülen mortalitenin anlizini
yapmış ve 1863 yılında “Hastane Notları” isimli kitabını
yayınlamıştır.
•Galaskow üniversitesinden cerrahi profesörü Lister,
yara enfeksiyonlarından mo ların sorumlu olduğunu bildirmiş
•1910 larda hastanelerde steril enstrumanlar, eldivenler,
maskeler, ameliyat elbiseleri kullanılmaya ve cerrahi
enfeksiyon kontrol altına alınmaya başlanmış
•Cerrah ve bakteriyolog Meleney yara enf. takip amaçlı
aktif surveyans sistemini kurmuş, 1925 te %14 olan
yara enfeksiyonlarını 1933’te %4.8’e düşürmeyi başarmıştır.
•İkinci dünya savaşından sonra penisilin ortaya çıkışı
önemli bir gelişmedir
•1950 de cerrahi ve çocuk ünitelerinde stafilokok
pandemisi hastane epidemiyolojisini bir branş olarak
ortaya çıkmasına neden olmuştur.
•1958 yılında ABD de düzenlenen stafilokok enf toplantısı
ve 1960 yılında Williams tarafından yayınlanan
“Hastane enfeksiyonları” kitabı modern dönemin başlangıcı
olarak sayılmaktadır.
•Moore ve ark çalışmalarında hastane enfeksiyonlarının
kontrolünde enfeksiyon kontrol hemşireliğinin rolünü
Vurgulamıştır
•1950-1960 lı yıllarda Wise ve ark sürveyans ve hemşire
epidemiyolog ile ilgili tanımlamalar yapmıştır.
•HE ile ilgili ilk ciddi adım 1970 yılında atılmıştır. Amerikan
hastalık korunma ve kontrol merkezi (CDC) 1970 yılında
“Hastane enfeksiyonları bölümünü kurmuştur
•Ülkemizde 1970 li yıllarda enfeksiyon kontrol ekipleri
kurulmaya başlanmış olup 2000 yılından bu yana
tüm hastanelerde bu çalışmalar sürdürülmektedir.
HASTANE
ENFEKSİYONLARININ
NEDENLERİ NELERDİR?
HASTANE ENFEKSİYONLARININ
NEDENLERİ
Hastanede yapılan
girişimsel uygulamalar
Temizlik kurallarına
dikkat edilmemesi
Sağlık çalışanlarının sayısal
yetersizliği
Fiziki yetersizlikler
Hastanın bağışıklık sistemini
olumsuz etkileyen faktörler
Hastane Enfeksiyonlarının Epidemiyolojisi
Konak Faktörü
Hastanın Yaşı,
Hastalık Tipi,
Uygulanan Tedavi,
Tanı Ve Tedavi İçin Yapılan Tüm
Girişimler
Hastanede Kalış Süresi,
Etken faktörü
• Hastane enfeksiyonuna neden olan
mikroorganizmalardır.
• Etkenin patojenitesi, virulansı ve sayısı
önemli rol oynar
• Antibiyotiklerin uzun süre kullanımları
sonucu ortaya çıkan mantarlar,
protoozolar ve virüsler de hastane
enfeksiyonuna neden olmaktadır.
Çevre faktörü
• Etkenin çeşitli yollarla
konağa bulaşmasıdır
HASTANE ENFEKSİYONLARININ SINIFLANDIRLMASI
CDC’YE GÖRE HE SINIFLANDIRMASI
-Üriner sistem enfeksiyonları
-Cerrahi alan enfeksiyonları
-Nazokomiyal pnömoni
-Primer kan dolaşımı enfeksiyonları
-Kemik ve eklem enfeksiyonu
-Merkezi sinir sistemi enfeksiyonu
-Kardiyovasküler sistem enfeksiyonu
-Göz, kulak, burun, boğaz ve ağız enfeksiyonu
-Gastrointestinal sistem enfeksiyonu
HASTANE ENFEKSİYON
KONTROL KOMİTESİ
• İlk kez 1958 yılında Amerikan hastaneler birliği
tarafından önerilmiştir.
• Türkiye’de ilk kez Hacettepe Üniversitesinde
HEKK aktif hale gelmiştir
HASTANE ENFEKSİYON
KONTROL KOMİTESİNİN
GÖREVLERİ
• Hastane için enfeksiyon kontrol programını belirleyerek uygulamak
• Enfeksiyon kontrol standartlarını yazılı hale getirmek, bunları
gerektikçe güncellemek
• Hastane enfeksiyon kontrol programı için hedefler koymak, her
yılın sonunda hedeflere ne ölçüde ulaşıldığını değerlendirmek ve
yıllık çalışma raporunda bu değerlendirmelere yer vermek,
• Uygun bir sürveyans programı geliştirmek ve çalışmalarının
sürekliliğini sağlamak, ve 3 ayda bir yönetime sürveyans raporu
sunma
• Sağlık çalışanlarına HE lerin önlemesi ve kontrolü ile ilgili eğitim
verme
• Bir enfeksiyon riskinin belirlenmesi durumunda, gerekli incelemeleri
yapma, izolasyon tedbirlerini belirleme, izleme
• İzolasyon ve enfeksiyon kontrol önlemleri ile ilgili öneriler sunma
• EKE tarafından iletilen sorunlar ve çözüm önerileri konusunda karar
alma ve hastane yönetimine iletme
• Enfeksiyon kontrolü ile ilgili her türlü sarf malzeme ve demirbaş ile
antibiyotik alımlarında, ilgili komisyonlara görüş bildirme
• Dezenfeksiyon, Antisepsi ve Sterlizasyon (DAS) işlemlerinin
ilkelerini ve dezenfektanların seçimi ile ilgili standartları belirleme
ve kullanımı denetleme
• Antibiyotik kullanım politikalarını belirleme ve direnç verilerini
izleme
• Atıklar, çamaşırhane ve mutfak için enfeksiyon kontrol denetimini
yapma
• Çalışanların sağlık durumunu izleme
• EKK’nin gündemini belirleme ve sekretaryasını yürütme
• Yıllık faaliyetleri değerlendirme ve sonuçlarını hastane yönetimine
sunma
Enfeksiyon Kontrol
Hemşiresi (EKH)
• EKH kavramı ilk kez 1962 yılında İngiltere’de eyleme
getirilmiş ve HE ile savaştaki önemli katkıları
gözlendikçe yaygınlaşmıştır.
• 1987 yılında İngiltere’de artık EKH’nin tek görevinin
enfeksiyonu önlemek olduğu benimsenmiş ve bölgesel
sağlık kurumlarının hepsinde birer EKH
görevlendirilmiştir
• Günümüzde enfeksiyon kontrol hemşireliği derneği
formal eğitim programlarını oluşturmuş, detaylı iş
tanımlarını yapmıştır.
• EKH, EKK’nin tam gün görev yapan tek
elemanıdır.
• Hastane enfeksiyonlarının kontrolünde EKH
anahtar kişidir.
EKH’nin sahip olması
gereken özellikler:
• Sağlık/Hemşirelik Yüksek Okulu/Fakültesi mezunu
olmak
• Meslekte en az bir yıl deneyime sahip olmak
• Enfeksiyon kontrolü alanında uzman olmak
• Enfeksiyon Kontrol komitesinin amaçlarını
benimsemek
• Liderlik, etkileşim, kişiler arası ilişkiler ve
haberleşme becerilerini geliştirmiş olmak
• Eğitim becerilerine sahip olmak
• İyi bir danışman ve rehber olmak
• Programın düzenlemesi, uygulaması ve
değerlendirilmesi konusunda yönetim becerilerini
geliştirmiş olmak
• Hastane misyonuna, politikalarına, kalite
güvenliğini sağlayıcı standartlarına hakim olmak.
EKH’nin görevleri
– Her gün mikrobiyoloji laboratuvarı ile ilişki
kurarak üreyen patojen mikroorganizmaları
tespit eder.
– Düzenli olarak servisleri dolaşarak veri toplar
(sürveyans).
– İzolasyon işlemlerinin kontrol eder.
– Danışmanlık hizmeti verir.
– Enfeksiyon şüphesi olan olguları komiteye
rapor eder.
– Enfeksiyon kontrol programına ilişkin
politikaların geliştirilmesi ve uygulanması için
EKK’nin bir üyesi olarak çalışır.
– Enfeksiyon Kontrol programının uygulanması
konusunda tüm sağlık personeli ile görüşür
– Hastaya bakım veren tüm sağlık personeline
enfeksiyon kontrolüne ilişkin eğitim verir
– Laboratuvar ve personel arasındaki işbirliğini
sağlar.
– Aynı türden mo ile iki veya daha çok hastada
ortaya çıkan enfeksiyonlarda geriye dönerek
kaynakların araştırılmasını yapar.
– Hastanede uygun dezenfektanların seçimi ve
kullanımında danışmanlık yapar.
– Enfeksiyon kontrolü ile ilgili araştırmalar yapar,
toplantılara ve eğitimlere katılarak kendini
geliştirir
EKH görev yetki ve sorumlulukları
-Sürveyans
-İletişim ve konsültasyon
-Kalite oluşturma/araştırma çalışmaları
-Eğitim
-Salgın araştırmaları
-Temas çalışmaları
Hastane Enfeksiyonlarının Önlenmesi ve
Kontrolünde Yapılması Gereken Temel
Yaklaşımlar
• İzlem-Sürveyans
• El hijyeni- hastane enfeksiyonu ilişkisi
• Etkili dezenfeksiyon
• Etkili sterilizasyon
• Hastanelerde temizlik uygulamaları
• Hastanede Antibiyotik kullanım ilkeleri
Bir hastanede HE’nin ortaya çıkışından itibaren izlenmesi ve
kayıt altına alınması oluşturulan sürveyans sistemi sayesinde
gerçekleştirilmektedir.
Sürveyans sözcük anlamı “izlemek”tir.
Sürveyans; bir hastanede sürekli ve aktif olarak, hastalıkla ve
hastalığın oluşma riskini arttıran azaltan koşullarla ilgili
verilerin sistematik olarak toplanması, incelenmesi, yorumlanması,
gerekli kişilere ve birimlere hızla geri bildirim sağlamak üzere
değerlendirilmesi sürecidir.
Sürveyans çalışmaları hastane enfeksiyon kontrol
programlarının temelini oluşturmaktadır.
Sürekli, periyodik ve sık aralıklarla yapılmalıdır.
Enfeksiyon kontrol sürveyansında amaç;
-Endemik hastane enfeksiyonlarının hızlarını belirlemek
-Enfeksiyon hızlarında oluşan artışları saptamak
-Rutin hastane bakımı alan hastalar için spesifik HE risklerini
tanımlama
-Hastane çalışanlarını bakım sırasında karşılaşacakları
riskler konusunda bilgilendirmek
-Kontrol önlemlerine ilişkin uygulamaları ve etkinliğini
değerlendirmek
-Tüm hastane birimlerini içeren sürveyans
-Özel bir amaca-önceliğe yönelik sürveyans
-Sınırlı ya da hedefli sürveyans
(enfeksiyon yerine özgü sürveyans,
birime özgü sürveyans
rotasyon şeklinde sürveyans)
Sürveyans tipleri
Dördüncü aşama:
HE tanısının konulmasında kullanılacak yöntem belirlenir. Tanı konulmasında
hasta temelli ya da laboratuar temelli veriler kullanılmaktadır.
Hasta temelli sürveyansta HE tanısı fizik muayene kayıtları, laboratuar verileri,
Vital bulgular ve hemşire notlarından oluşan hastane kayıtları gözden geçirilerek
konulmaktadır. Laboratuar temelli sürveyansta sonuçların doğruluğu enfeksiyon
yerinden alınan kültürlerin hassasiyetine bağlıdır.
Birinci aşama:
sürveyansın
tipi belirlenir
Sürveyansın
aşamalrı
İkinci aşama:
Sürveyansın aktif yada
pasif olmasına karar verilir
Aktif sürveyans HE konusunda
eğitilmiş kişiler tarafından yürütülür.
Pasif sürveyans
enfeksiyon kontrol elemanları
dışındaki kişiler tarafından yürütülür
Üçüncü aşama:
Vaka bulmada hangi yöntemin
seçileceğine karar verilir.
Prospektif sürveyans,
Retrospektif sürveyans ya da
her ikisi birlikte uygulanır.
Prospektif sürveyans bir hastanın
Hastanede kaldığı sürece
İzlemini temal alır.
Retrospektif sürveyans hasta
Taburcu olduktan sonra tıbbi
Kayıtlarının incelenmesi easasına
dayanır.
Hastane enfeksiyonları sıklık ölçütleri
• İnsidans hızı: Belirli bir popülasyonda, belirli bir zaman
aralığında oluşan yeni hastalık veya hasta sayısını verir
• Prevelans hızı: Belirli bir popülasyonda, belirli bir an
veya zaman aralığında araştırılan hastalığı olan kişi
sayısını verir
• Atak hızı: Bir toplumda enfeksiyona maruz kalan
insanlardan hastalananların oranıdır
• Çoğalma hızı: Bir enfeksiyon hastalığının bir toplumda
insandan insana yayılma potansiyeli
HASTANE
ENFEKSİYONLARINDAN
KORUNMADA İZOLASYON VE
İZOLASYON YÖNTEMLERİ
Hastanın izole edilmesi şu işlemleri içerir;
• El yıkama
• Özel Oda
• Koruyucu giysiler
• İzolasyon birimindeki hastanın bakımı
• Enfekte materyalin hasta odasından
çıkarılması
• Hasta ziyareti
• İzole hastanın nakli
• Hasta dosyası
• İzolasyon birimlerinin temizliği
• Hastane atıkları ve toplanması
• Haziran 2007’de HICPAC/CDC tarafından
öneriler güncellendi:
Guideline for Isolation Precautions:
Preventing Transmission of Infectious
Agents in Healthcare Settings 2007
İzolasyon önlemleri
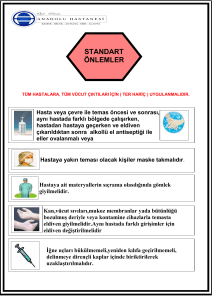
• Standart önlemler
• Bulasma yoluna yönelik önlemler
Temas önlemleri
Damlacık önlemleri
Hava yolu önlemleri
Koruyucu ortam
Standart önlemler
• Hastanın tanısına ve infeksiyonu olup
olmadıgına bakılmaksızın bütün hastalara
uygulanan önlemlerdir
• Kan,
• Tüm vücut sıvıları (semen, vajinal sekresyonlar,
serebrospinal, sinoviyal, plevral, peritoneal,
perikardiyal ve amniyotik sıvılar),
• Bütünlügü bozulmus deri
• Mukoz membranlar için uygulanır
Standart önlemler
El hijyeni
• Eldiven kullanımı
• Önlük, maske, yüz ve göz koruyucusu kullanımı
• Solunumsal hijyen/öksürük isaretlemesi
• Güvenli enjeksiyon uygulamaları
• Kontamine ekipman veya araçların uygun
sekilde yönetilmesi
Standart önlemler
El hijyeni:
• Hastalarla temas etmeden önce,
• Hastaya aseptik girisim yapmadan önce
• Kan, vücut sıvıları, salgılar ve çıkartılar, mukoz
membranlar, bütünlügü bozulmus veya
bozulmamıs deri, kontamine esyalarla temastan
sonra, eldivenler çıkarıldıktan sonra,
• Aynı hastanın kontamine bölgesinden temiz
vücut bölgesine geçilecekse temastan sonra
• Hastalar arasında el hijyeni saglanmalıdır
Standart önlemler
Eldiven:
• Kan, vücut sıvıları, salgılar ve çıkartılar,
kontamine esyalar, mukozalar ve bütünlügü
bozulmus deriye dokunmadan önce eldiven
giyilmelidir
• Aynı hastada farklı girisimler için eldiven
degistirilmelidir
• Kullanımdan sonra hiçbir yere dokunmadan
eldivenler çıkarılıp el hijyeni saglanmalıdır
Standart önlemler
Koruyucu Önlük:
• Kan, vücut sıvıları, salgılar ve çıkartılarla
kirlenme ihtimali olan islemler sırasında veya
kirlenmis cilt veya giysi/örtülerle teması
gerektiren islemler veya hasta bakımı sırasında
giyilir
• Kirlenen önlük dıs yüzüne dokunmadan
çıkarılmalı ve eller yıkanmalıdır
Standart önlemler
Maske, yüz-göz koruyucu:
• İslemler sırasında vücut sıvıları, salgılar,
çıkartılar ve kan sıçrama olasılıgı oldugunda
göz, burun ve agız mukozasını koruma amaçlı
kullanılmalıdır (entubasyon, aspirasyon vb)
• Damlacık izolasyonunda
• Steril-aseptik islemler sırasında agız florasındaki
bakterilerden hastayı korumak için
Standart önlemler
Hasta bakım malzemeleri:
• Baska hastalar ve çevre kontamine
edilmeden eldiven giyilerek
uzaklastırılmalıdır
Standart önlemler
Çevre kontrolü
• Özellikle hasta bakımı alanlarında sık
temas edilen çevresel yüzeylerin rutin
bakımı, temizlenmesi ve ezenfeksiyonu ile
ilgili prosedürler gelistirilmelidir
Standart önlemler
• İgneler hiçbir zaman
yeniden kılıfına
geçirilmemeli, ucu
bükülmemelidir
• Kullandıktan sonra
delinmeye dirençli kaplar
içinde biriktirilerek
uzaklastırılmalıdır
Standart önlemler
Yatak çarsafları
• Çevreyi ve diger insanları kontamine
etmeden uygun sekilde çamasırhaneye
gönderilmelidir
• Dogrudan agızdan agıza resüsitasyon
yaptırılmamalıdır
Standart önlemler
Hastaların yerlestirilmesi:
• Hastanın bulas için riski yüksekse tek
kisilik odaya alınmalıdır
Standart önlemler
Solunumsal hijyen/öksürük isaretlemesi
• Öksürük, konjesyon, burun akıntısı veya solunum
sekresyonlarında artıs olan her hastaya uygulanır
• Semptomatik hastalarda
• Hastaya ilk kabul edildigi yerden itibaren
öksürük/hapsırık sırasında agzının-burnunun kagıt
mendille kapatılmasının saglanması
• Mendilin uygun kaplara atılması, el hijyeni, tolere
edilebilirse cerrahi maske uygulanması
• Mümkünse mekansal ayırım (en az 1 metre)
Standart önlemler
Güvenli enjeksiyon uygulamaları
• Her enjeksiyonda steril, tek kullanımlık,
disposable igne ve sırınga kullanılmalıdır
• Mümkünse tek kullanımlık viyaller tercih
edilmeli
Bulaşma yoluna yönelik önlemler
Bulasma yoluna ait önlemler: Bilinen veya
süpheli infeksiyon etkeni ile infeksiyon
veya kolonizasyon durumunda uygulanır
• Temas önlemleri,
• Damlacık önlemleri,
• Hava yolu önlemleri.
Temas Önlemleri
Mikroorganizmaların infekte ya da kolonize hastalardan direkt temas
ya da indirekt temasla (infekte objelerle temas) bulasmasını
engellemek için kullanılır
Epidemiyolojik önem tasıyan bakteriler: çogul dirençli
• MRSA
• Acinetobacter
• P.aeruginosa
• ESBL-pozitif Klebsiella, E.coli, vb.
Diger:
• C.difficile, enterohemorajik E. coli 0157:H7, Shigella, hepatit A,
rotavirus
• Kutanöz difteri, HSV, impetigo, bit, uyuz, zoster (dissemine veya
immünsuprese konakçıda)
• Viral/hemorajik infeksiyonlar (Lassa, Ebola, Kırım-Kongo)
• RSV, PIV veya enteroviral infeksiyonlar
Temas önlemleri
• Tek kisilik oda veya kohort uygulaması
• Hasta ile veya çevresindeki cansız yüzeylerle
temas ederken steril olmayan temiz eldiven
giyilmesi
• Hasta ile veya odasındaki yüzeylerle temasın
fazla olmasının beklendigi durumlarda,
• Hastada idrar veya gaita inkontinansı olması,
ileostomi, kolostomi veya açık drenaj varlıgında
odaya girerken eldivene ek olarak steril olmayan
temiz bir önlük giyilmesi
Temas önlemleri
• Eldiven ve önlügün hasta odasını terk etmeden
önce veya hasta başından ayrılırken çıkarılması
• El hijyeni
• Eldiven ve önlük çıkarılıp el hijyeni sağlandıktan
sonra hastanın yakın çevresindeki yüzeylerle
temas edilmemesi
• Odalar ve hastalar arasında eşya ve tıbbi
malzeme transferinin önlenmesi
Damlacık önlemleri
Duyarlı kisiye burun-agız-konjonktiva
yoluyla bulasma olur:
• Enfekte hastaların konusması, öksürmesi ya da
burun silmesi,
• Aspirasyon, entübasyon, bronkoskopi gibi
islemler sırasında
Damlacık önlemleri uygulanması gereken infeksiyonlar
Damlacık yoluyla yayılan ciddi hastalıklar
• İnvaziv H. influenzae tip B infeksiyonu,
• menenjit, pnömoni, epiglottit ve sepsis
• İnvaziv Neisseria meningitidis infeksiyonu,
• menenjit, pnömoni ve sepsis
Damlacık yoluyla yayılan diger ciddi bakteriyel solunum yolu
infeksiyonları:
• Difteri,
• Mycoplasma pneumonia
• Bogmaca
• Pnömonik veba
• Çocuklarda streptokokal (grup A) farenjit, pnömoni ve kızıl
Damlacık yoluyla yayılan diger ciddi viral infeksiyonlar:
• Adenovirus
• İnfluenza
• Kabakulak
• Parvovirüs B19
• Kızamıkçık
Damlacık Önlemleri
• Hasta tek kisilik odaya alınmalıdır
• Eger tek kisilik oda yoksa aynı mikroorganizma ile
infekte ve baska infeksiyonu olmayan bir hasta ile aynı
odayı paylasabilir
• Eger farklı tanılı hastalarla aynı odayı paylasması
gerekiyorsa yataklar arası mesafe en az 1 m olmalıdır
• Odaya girerken cerrahi maske takılmalıdır
• Özel havalandırma gerekmez
• Oda kapısı açık olabilir
• Hasta çok gerekmedikçe oda dısına çıkmamalıdır. Oda
dısına çıkacaksa cerrahi maske ile çıkarılmalıdır ve
solunumsal hijyen/öksürük isaretlemesi uygulanmalıdır
Hava yolu önlemleri
• Küçük partiküllerin (<5Bm) geçisinin
önlenmesinde kullanılır
• Partiküller küçük oldugu için havada asılı
kalır
• Bu asılı partiküller hava akımıyla çok uzak
mesafelere kadar gidebilirler
Hava yolu önlemleri uygulanması
gereken durumlar
•
•
•
•
•
Tüberküloz,
Kızamık,
Su çiçegi
Yaygın zoster infeksiyonu,
SARS
Hava Yolu Önlemleri
• Özel havalandırma ya da ventilasyon sistemi gereklidir
- Saatte 6-12 kez hava degisimi saglanmalı
- Hava akımı koridordan odaya olmalı (negatif basınç)
- Odadan çıkan hava sisteme tekrar dönüyorsa veya yakın bosluklara
gidiyorsa HEPA filtre kullanılmalı
- Uygun oda yoksa uygun odası olan bir merkeze hasta gönderilmelidir
•
•
Oda kapısı kapalı tutulmalıdır
Çok geçerli nedenler olmadıkça hasta oda dısına çıkarılmaz.
Çıkması gerekiyorsa cerrahi maske takılır
• Pulmoner veya laringeal tüberküloz tanısı veya süphesi olan
hasta;
- Odasına girerken N95-FFP2 solunum maskesi takılmalıdır
• Kızamık, suçiçegi tanısı olan hasta;
- Mümkünse odasına asısız kisiler girmemelidir.
- Mutlaka girmesi gerekiyorsa N95-FFP2 solunum maskesi ile
girmelidirler.
- Bagısık iseler maske takmalarına gerek yoktur
Koruyucu ekipmanın uygun kullanımı
Giyme sırası
1. Önlük
• Kıyafetlerin veya cildin sekresyonlar-çıkartılar ile temas riski varsa,
2. Maske
3. Gözlük-yüz koruyucu
• Özellikle aspirasyon ve entübasyon gibi islemler ve hasta bakımı
sırasında yüze göze kan veya diger vücut sıvılarının sıçrama riski
varsa
4. Eldiven
• Kan, vücut sıvıları, sekresyonlar, çıkartılar, kontamine gereçler,
müköz membranlar ve bütülügü bozulmus deri ile temas olacaksa
Maske takıldıktan sonra
• Tükrük veya sekresyonlarla ıslandıgı
zaman degistirilmeli
• Tekrar kullanılmamalı
• Ortak kullanılmamalı
• Dıs yüzüne çıplak elle dokunulmamalı
Eldiven giyildikten sonra;
• Temizden kirliye dogru çalısılmalı
• Eldiven ile çalısırken kendine ve çevreye
kontamine temas sınırlanmalı
• Eldivenler tekrar kullanılmamalı
• Eldiven çıkartıldıktan sonra el hijyeni saglanmalı
• Eldiven üzerine el antiseptigi uygulanmamalı
veya eldivenli eller yıkanmamalıdır.
SIKLIK SIRASINA GÖRE
HASTANE ENFEKSİYONLARI:
• Üriner sistem enfeksiyonları,
• Pnömoni ,
• Cerrahi yara enfeksiyonları,
• IV kataterlerin neden olduğu
bakteriyemilerdir.
Hastane İnfeksiyonlarında
Epidemiyoloji ve Sürveyans
• ABD’de hastaneye yatan hastaları yaklaşık
%5’i yeni bir infeksiyon kazanmaktadır
• Bu da yılda yaklaşık olarak 2 milyon
nozokomiyal infeksiyon anlamına
gelmektedir
• Bu infeksiyonların;
•
•
•
•
%39’u üriner sistem
%18’i pnömoni
%17’si cerrahi yara infeksiyonu
%7’si bakteriyemidir
ÜRİNER SİSTEM HASTANE
ENFEKSİYONLARI (ÜSHE)
Üriner sistem infeksiyonları
• Nozokomiyal infeksiyonların %39 ile en sık
karşılaşılanı, üriner sistem infeksiyonlarıdır
• Başlıca etiyolojik ajanlar;
– Enterik gr (-) çomaklar
– Enterokoklardır
Üriner sistem infeksiyonları
• Nozokomiyal üriner sistem infeksiyonlarının
çoğu üriner katater kullanımı ile ilişkilidir
• Kataterli hastalarda en önemli faktör süredir
• Risk, katater bulunan gün başına %1-5 artar
• Diğer risk faktörleri;
• Kadın cinsiyet
• Renal fonksiyon bozukluğu
• Diyabet
• Üriner sistem enfeksiyonları en sık
rastlanan enfeksiyonlardır.
• Bu enfeksiyonlarının %85'inden katater
uygulamaları sorumludur.
Önlenmesi:
• Kesin endikasyon olmadıkça katater takılmamalı ve
takıldı ise çabuk çıkartılmalıdır,
• Katater uzman kişiler tarafından takılmalı
• Steriliteye kesinlikle dikkat edilmelidir,
• Bakteriyel endokardit enfeksiyon riski olan kişilere
katater takılmadan önce profilaktik antibiyotik
uygulanmalıdır
• Açık sistemle drenaj önemli oranda bakteriüri
meydana geldiği için uygulanmamalı,
• Gerekli olmadıkça ( obstürüksiyon, irigasyon
vb.)sistemin bütünlüğü bozulmamalıdır,
• İdrar torbasından geri dönüşü engellemek için
daima mesaneden aşağıda tutulmalıdır,
• Katater irigasyonları solüsyonlarla sık sık
tekrarlanmamalıdır,
• Bu hastalar mümkün olduğunca izole edilmelidir,
• Sonda bakımı konusunda hasta, ailesi ve sağlık
personeli bilgilendirilmeli, özellikle el yıkamanın
önemi vurgulanmalıdır,
• Üriner sistem enfeksiyonları etken patojenin
duyarlı olduğu bir antibiyotikle tedavi edilmeli ve
mümkünse katater çıkarılmalı veya
değiştirilmelidir.
HASTANE KÖKENLİ
PNÖMONİLER(HKP)
Pnömoni
• Nozokomiyal pnömoni hastaneye yatış
süresince %0,6 oranında görülür
• Mekanik ventilasyon yapılan hastalarda %27
gibi yüksek oranlara ulaşır
• Etyolojik ajan balgam veya endotrakeal
aspirasyon örneklerinin kültüründe üreyen
mo.’ları içerir
• Gr (-) basiller en sık görülen patojenlerdir
Pnömoni
• Nozokomiyal pnömoni için;
– Mekanik ventilasyon
– Aspirasyon
– Bilinç bozukluğu
– Kronik akciğer hastalığı varlığı
– Antibiyotikler,
– İleri yaş (>70), risk oluşturur
• Nozokomiyal pnömoni %30-50 arasında
mortalite riskine sahiptir
• Hastaneye yatıştan veya taburcu olduktan 48 saat
sonra gelişir.
• Yatıştan ilk 4 gün içinde gelişen pnömonilere
erken,daha sonraki günlerde ortaya çıkanlara ise
geç pnömoniler denilmektedir.
• Servislerde pnömoni riski %1 iken YBÜ de bu oran
%5-10, ventilatöre bağlı hastalarda ise %20 ye
kadar çıkmaktadır.
• Ventilatöre bağlı yaşlı hastalarda hastane kökenli
pnömoniden ölüm oranı yüksektir.
• Altta yatan hastalıklar, şok, bilinç bulanıklığı,
intrakraniyel basınç monitörizasyonu, KOAH,
gastirik aspirasyon, bazı ilaçların kullanımı,
mevsim değişiklikleri de risk faktörleri arasındadır.
• HKP tanısı en güç konulabilen enfeksiyonlardandır
Önlenmesi:
• Kontamine olmuş respiratuar terapi
cihazlarının kullanılmaması,
• Hava yolu temizliği yapılırken aseptik teknik
kullanılması,
• Mukus ve sekresyonların uygun şekilde
çıkarılması,
• Hasta yakını ve çalışanların eğitilmesi
Hasta ,hasta yakınları ve sağlık
çalışanlarının eğitimi
• El yıkama eldiven giyme.
• Hastanın yatak başının 30-45 derece
yükseltilmesi,
• Hijyenin önemini kapsayan eğitimlerdir,
• Profilaksi ile uygulamaların yapılması,
rezervuar mikroorganizmaların ortadan
kaldırılması için profilaktik uygulamaların
yapılması,
• Yeni uygulamalar ve teknikler hakkında bilgi
edinilmesi,
CERRAHİ ALAN
ENFEKSİYONLARI(CAE)
Cerrahi alan infeksiyonu
• Hastane florasına ve uygulanan işleme,
özellikle tutulan anatomik alana göre
etiyolojik ajan değişmekle birlikte işlemlerde
S. aureus başta gelen ajandır
• Aerop ve anaerop gr (-) basiller, abdominal
ve pelvik girişimler için önde gelen
ajanlardır
Cerrahi alan infeksiyonu
• İnfeksiyon riski çok sayıda faktöre bağlı
olmakla birlikte en önemlisi işlem tipidir
• Yaranın kontaminasyonuna göre işlemler;
– Temiz (%2,9 infeksiyon riski)
– Temiz kontamine (%3,9 infeksiyon riski)
– Kontamine (%8,5 infeksiyon riski)
– İnfekte (%12,6 infeksiyon riski) olarak 4 grupta
sınıflandırılır
Cerrahi alan infeksiyonu
• Diğer risk faktörleri;
– Aynı bölgeye daha önce girişim uygulanması
– Operatörün deneyimi
– Başka bir bölgede infeksiyon varlığı
– İşlem öncesi bölgenin tıraşlanması
– Obesite ve diyabettir
• Dren kullanılmasının rolü tartışmalıdır
• Cerrahi alan infeksiyonlarına bağlı
hastanede yatış süresi uzamasının 5-24
gün arasında değişir
• Bu enfeksiyonlar genellikle cerrahi
işlemden önce, cerrahi işlem sırasında ve
cerrahi girişimden bir ay sonra ortaya
çıkan enfeksiyonlardır. Bazen bu süre bir
yıla kadar uzayabilir.
• CAE cilt ve cilt altını tutan yüzeyel
enfeksiyonlar, fasya ve kasları tutan derin
enfeksiyonlar, organ boşluğu
enfeksiyonları olmak üzere üç grupta
toplanmaktadır.
Önlenmesi
İşlem Öncesi:
• Hastanın ameliyat bölgesinin
hazırlanması,
• Cerrahi ekibinin hazırlanması (el/kol
antisepsisi vb.),
• Ameliyathane ve diğer personelin
eğitimi ve yönetimi,
• Uygun antibiyotik profilaksisinin
uygulanması,
İşlem Sırasında:
• Ameliyathanenin uygun şekilde
havalandırılması
• Fizik ortamın temizliği ve
dezenfeksiyonu,
• Belli aralıklarla mikrobiyolojik
inceleme için steril şartlarda örnek
alınması,
• Personelin gereksiz hareketlerinin,
giriş ve çıkışların önlenmesi,
İşlem Sırasında:
• Gereğinden fazla personelin
bulundurulmaması,
• Ameliyat ekibinin uygun steril
cerrahi giysiler giymesi,
• Ekibin cerrahi işlem sırasında
asepsi ve antisepsiye dikkat
ederek çalışması,
İşlemden Sonra:
• Hastanın mümkün olduğunca izole
edilmesi,
• Pansumanlardan önce kesinlikle el
yıkanması,
• Pansumanın uzman kişilerce steril
olarak yapılması,
• Cerrahi işlemden sonra mecbur
olunmadıkça ilk pansumanın 24-48
saatten önce yapılması,
• Antibiyotik tedavisinin doğru
uygulanması önerilmektedir.
BAKTERİYEMİLER
• Bakteriyemiler doğrudan doğruya takılan katater
ile ilgilidir ve %80 oranındadır.
• Mikroorganizmaların deriden doğrudan damar
içine geçmesi kataterler aracılığı ile olmaktadır.
• Ayrıca kontamine olan sıvının verilmesi diğer bir
bakteriyemi sebebidir.
• Kateterin; tipi, takıldığı yer, takılış şekli ve bakımı
enfeksiyon da etkili olan unsurlardır.
Önlenmesi:
• Kesin endikasyon olmadıkça katater
takılmaması,
• Uygun kataterin seçilmesi,
• Takılması halinde en kısa sürede
çıkartılması,
• İşleme başlarken deri temizliğinin dikkatli
yapılması,
• Takılırken,çıkartılırken pansuman yaparken
ellerin yıkanması ve steril eldiven giyilmesi ,
• Periferik kataterlerin 48-72, santral kataterlerin
ise 72 saatte en geç değiştirilmeleri,
• Setlerden enjeksiyon yapılmadan önce, bölgenin
%70 alkol veya povidin iyot ile silinmesi,
• Katater takıldıktan sonra enfeksiyon belirti ve
bulgularının izlenmesi (enfeksiyonun erken
önlenmesi için) dir.