Dokuntulu-has-I
advertisement

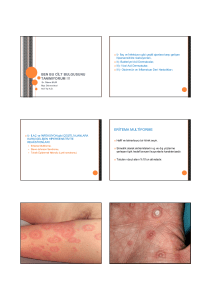
ÇOCUKLUK ÇAĞI DÖKÜNTÜLÜ HASTALIKLARI PROF.DR. YILDIZ CAMCIOĞLU ÖNEMİ Enfeksiyon etkenlerinin yol açtığı birçok hastalık sırasında bazen hastalığın önemli bir gösterge bazen de refakat eden bir bulgu Döküntüler birilerine çok benzer olabilir, ancak her hastalığın kendine özgü klinik belirtileri ayırıcı tanıda yarar sağlar Döküntünün hangi türde olduğunun belirlenmesi, hastalığın tanısını, hastayı, temas ettiği bireyleri ve toplumu etkiler. Örnek; menengokoksemiye bağlı peteşinin yanlış teşhisi hastalığın tedavisini geciktirir, çevresindekilerin enfeksiyon riskini arttırır ve toplumda epidemiye yol açabilir DÖKÜNTÜ TANIMLARI Deride beliren kırmızı renkteki lezyonlara EKZANTEM Mukozada görülen değişikliklere ise ENAMTEM MAKÜL: Kapiller dilatasyon sonucu oluşan, cam bagetle basınca solan, deriden farklı renkteki kırmızı lezyon Papül: Kapiller dilatasyon ve damar dışına sızan serum nedeniyle deriden kabarık nodüler kırmızı bir lezyondur Cam bagetle basınca genellikle solar ama seruma eritrositler de sızar ise solmaz. Deriden kabarık olup palpasyonla farkedilir. VEZİKÜL: Epidermisin alt tabakaları ve dermiste sıvı birikimi sonucunda deriden kabarık, içinde berrak sıvı bulunan lezyon PÜSTÜL: Aynı vezikül gibi deriden hafif kabarık ama epidermis ile dermis arasında pürülan sıvı bulunan lezyondur Sıvının rengi bulanıktır ERİTEM Derinin yaygın veya lokalize kızarıklığı eritema marjinatum gibi PURPURA: Peteşi veya ekimoz olarak belirir peteşi, Epidermis altında küçük kanama odakları ekimoz yaygın kanama alanına ise denir Döküntüler EXANTEM SUBITUM (ROSEOLA INFANTUM) , 6. HASTALIK ETY: Human herpesvirüs-6 veya Human B cell lymphotropic virüs (HBLV) EPİ: İlkbahar ve sonbaharda sık KD: 7-17 gün YAŞ; 6-18 ay en sık, sporadik görülebilir. KLİNİK: , Ateş aniden 40 dereceye çıkar, 3- gün devam eder. Konvulsiyon, bulantı, kusma, huzursuzluk vardır. Ateş kriz şeklinde düşerken makülo-papüler döküntüler ortaya çıkar. Döküntü gövdeden başlar, kollar ve enseye yayılır Toplu iğne başı büyüklüğündedir. 24 saat sonra döküntüler kaybolur. EXANTEM SUBITUM (ROSEOLA INFANTUM) , 6. HASTALIK AYIRICI TANI: Klinik bulgular İlk 24-36 saatte lökositoz, granülositoz. Lökopeni 2. günden sonra belirir. Diğer döküntülü hastalıklarla ayırıcı test yok. Tedavi ve koruyucu tedavi yok. 5. HASTALIK (ERYTHEMA INFECTIOSUM) ETKEN: Human Parvovirüs B19. Kronik hemolitik anemi, sickle cell, sferositoz’da hemolitik krizlere yol açar Sağlıklı çocuklarda ise bu dönemde anemi olmaz ancak retikülosit sayısı azalır KD: 4-14 gün 5. Hastalık; Enfeksiyoz Eritem Epidemiyoloji 15 Yaşa kadar en sık rastlanan döküntülü hastalık % 50 IgG(+) % 50 Ev içi bulaşma Ilıman iklimlerde 7 sene arayla, ilkbaharda epidemiler Damlacık infeksiyonu ile bulaşır Kan transfüzyonu, kan ürünleri Faktör VIII, IX IVIG Hariç; Solvent–deterjan ve 100C ısıya duyarlı Enfeksiyoz Eritem; Patoloji Virüs saçılımı; Virüsün girişinden 1 hafta sonra boğaz sürüntüsü ve kanda Viremiye bağlı olarak virüs, döküntüden veya artralji görülmeden önce çok bulaşıcı Döküntü biyopsisi; epidermisde ödem, epidermis ve dermis arasında ayrılma bölgeleri, perivasküler mononükler hücre infiltrasyonu Döküntü virüsun dermal kapiller, epidermis ve dermise doğrudan etkisine bağlı, immün kompleks aracılık etmiyor 5. Hastalık; Enfeksiyoz Eritem Tipik enfeksiyonda döküntü 3 evrede; Birinci evre; Virüsün kazanılmasından 18 gün sonra yanaklara tipik eritematöz döküntü Sokakdan sıcak odaya girer iken yüzdeki döküntü belirginleşir (tokat atılmış gibi veya kelebek) Döküntü etrafı kabarık Ağız etrafı kısmen soluk Ayırıcı tanı; Kızıl, Allerji, Kollajen hastalık 5. Hastalık; Enfeksiyoz Eritem İkinci evre; 1-4 gün sonra gövde ve ekstremitelerde eritematöz, makülo-papüler, Başlangıçta diskrete ancak yaygın Bu evrenin sonunda , döküntünün merkezinin solması ile halka şeklinde birbirine giren karakteristik oya gibi döküntüler 5. Hastalık;Enfeksiyoz Eritem Klinik Üçüncü evre; 1-3 hafta süren oldukça değişken dalgalanma gösteren bir dönem Çevresel faktörlerden etkilenir; Hareket, güneş ışını, banyo ve stresle döküntüler yeniden belirir Ekstremitelerin özellikle ekstensor yüzeye yayılır Özellikle erişkinlerde kaşıntılıdır Klinik Tablolar 1981 B19 virüsünün yol açtığı hastalıklar belirlendi Tipik enfeksiyoz eritem Subklinik döküntü olmadan Daha az sıklıkla Kanda Parvovirüs B19 saptanmasına eşlik eden alışmadık belirtiler; Persisitan artrit; JRA, RA, erişkin Still Nöroloji Hastalıklar; Ansefalit, menenjit, Posrenfeksiyoz nörolojik amyotrofi, Guillain-barre, Yüz felci, Karpal tünel sendromu, parmaklarda his kaybı ve uyuşma Myokardit Klinik Belirtiler Deri tutulumu; Papüler-purpurik eldiven ve çorap sendromu, vesikülopüstüler, E.multiforme, H-S sendromu, peteşiyal ve purpurik döküntü, döküntüsüz kaşıntı Hematolojik; Trombositopenik purpura, pansitopeni, Hemofagositik sendrom, Nötropeni, Daimond-Blackfan sendromu, Dalak sekestrasyon KIZAMIKÇIK ETY: Togaviridae ailesinden Rubivirus Genus olarak ismlendirilen RNA virusu. EPİDEMİYOLOJİ: Konak sadece insandır Damlacık infeksiyonu ile veya transplasental olarak bulaşır 5-14 yaş en sık. 2 gün önce, 5-7 gün sonra bulaşıcı KD: 14-21 gün. KLİNİK: Prodromal dönem: Hafif kataral belirtiler. Retroaurikuler, posterior servikal, occipital LAP Eritematöz makülopapüler döküntü yüzden başlayarak vücuda yayılır. 3 günde kaybolur. Erişkinde polyartrit. KIZAMIKÇIK TANI :IgM tipi antikorların 4 misli artışı. KORUYUCU: Aşı MMR ile 15-18 ay, 6-12 yaş AYIRICI TANI : Kızıl, kızamık, 6. hastalık, enteroviral inf, infeksiyoz mononükleus, ilaç. KOMPLİKASYON: 1. Artrit ( 2-3 günde) 2. Ansefalit: 1/6000 3. Purpura: Trombositopenik veya nontrombositopenik 4. Konjenital rubella Konjenital Rubella 1941 Gregg bildirdi 1964 te ABD de epidemiyi takiben binlerce hasta. KLİNİK: Büyüme geriliği Göz ( Katarakt, glokom, retinopati.) Sağırlık, Kalp anomalileri, Nörolojik bozukluk Hepatomegali Trombositopenik purpura İnterstisyel pnömoni. KIZAMIK ETYOLOJİ : RNA paramiksovirüs. EPİDEMİYOLOJİ : 5-10 yaş en sık. PATOLOJİ : Prodromal dönemde ; lenfoid dokuda hiperplazi. Koplik lekeleri; intersellüler ve intrasellüler ödem, parakeratoz, diskeratoz’dan ibaret olup deri döküntüsü ile aynı patolojiyi gösterir Akciğer: Peribronşial inflamasyon, interstisyel dokuda mononüklear hücre infiltrasyonu. Beyin ve M.spinalisde: Ödem, konjesyon ve peteşial kanama K.D: 8-12 gün. Kızamık hastalığının gelişim evreleri 0 gün : Virus damlacık enfeksiyonu ile nazofarenks veya konjuktivanın epitel yüzeyine yapışır. Epitel hücreleri enfekte olur ve virus çoğalmaya başlar. 1-2: Virus bölgesel lenf düğümlerine yayılır. 2-3: Primer viremi. 3-5: Solunum yolu epitelinde, bölgesel RES ve uzak bölgelerde virus çoğalır. 5-7: Sekonder viremi. 7-11: Deri ve diğer viremik bölgelerde infeksiyon belirtileri ortaya çıkar. 11-14: Virus; kan, solunum yolları, deri ve diğer organlarda saptanabilir. 14-17: Viremi kaybolur, organlardaki virus sayısı hızla azalır. KIZAMIK KLİNİK Prodromal dönem: Ateş, öksürük, nezle, konjonktuvit, koplik lekeleri, stimson çizgisi. Döküntü dönemi: Eritematoz makulopapuler olarak saç-deri çizgisi, kulak arkasından başlar. 3. günü ayaklara kadar iner 3-4 gün sonra kahverengi leke bırakır Döküntü yerlerinde ince un gibi deskuamasyon İştahsızlık, halsizlik ateşli dönemde (+), Jeneralize lenfoadenopati olabilir. İshal süt çocukluğunda olabilir. Nekahat : 24-36 saat sonra ateş krizi ile düşer, bulgular kaybolur KIZAMIK KOMPLİKASYON: Otit, interstisyel pnömoni, Sekonder bakteriyel enfeksiyon, Anerji Tbc’ yi uyarabilir 1-2/1000 ansefalomyelit, Myokardit ve mesenterik adenit. TEDAVİ: Semptomatik. KORUNMA: Kızamık aşısı, 12-15 ay, 6-12 yaş A vitamini; 6 ay-1 yaş A vit. 100 000 iU 1-2 yaş A vit. 200 000 iU Klinik tablolar; Tipik Modifiye: IG verilenlerde (0.2 ml/kg) Atipik :Aşılılarda İmmun yetersizlikte; dev hücreli pnömoni GRUP A HEMOLİTİK STREPTEKOK ETY: Gram + zincir yapan koklar. Kanlı agarda hemoliz yapanlara; Beta-hemolitik, parsiyel hemoliz yapanlara; Alfa-hemolitik, hiç hemoliz yapmayanlara; Gamma-hemolitik streptekoklar C=KARBONHİDRAT tabakasına göre LANCEFİELD gruplandırması yapılabilir. A-H ve K-T Grup A streptekoklar Bacitracin’e duyarlı. A grup streptekoklar M proteinlerine göre 75 tipi var Streptekoklar; toksin, kızı yapan eritrojenik toksin, enzim, hemolizin salgılar GRUP A HEMOLİTİK STREPTEKOK PATOLOJİ: Lokal lezyonlarda hiperemi, ödem ve nötrofil infiltrasyonundan ibaret enflamasyon. Kızılda; lenfoid hiperplazi, bazı olgularda AGN bulguları, koriumda hiperemi, ödem, nötrofil infiltrasyonu EPİDEMİYOLOJİ: Streptekoklara herkes duyarlı, ancak enfeksiyon yaşa göre klinik özellik gösterir 6-12 yaş en sık Kışın ve baharın erken dönemlerinde artar Burun, boğaz, kulak ve deri akıntılarında bulunur Damlacık infeksiyonu ile bulaşır. Enfekte süt, dondurma ve yumurta bazen gıda ile bulaşan epidemilere yol açar Farenjit/Tonsillit’de Etkenler Virüs Rhinovirüs Coronavirus Adenovirüs 3,4,7, 9, 14,21 H.simpleks 1-2 Parainfluenza 1-4 Influenza A ve B Coxackie A 2,4,6,8,10 EBV CMV HIV % 20 >5 5 6 5 2 <1 <1 <1 <1 Bakteri GAS C grubu streptokok N.gonorrhoeae C.diphteria Arcanobacterium haemolyticum Yersinia T.pallidum Diğerleri M.pneumonia C.pneumonia % 15-20 5-10 <1 <1 <1 <1 <1 <1 ? KIZIL KD: 1-7 gün Ateş Boğaz, karın ve baş ağrısı, Kusma, titreme, halsizlik 12-28 saat sonra döküntü başlar. ATEŞ: 39,5 derece, tedavisiz 5-6 gün sonra düşer Penisilin tedavisinden 24 saat sonra ateş düşer ENAMTEN: Tonsiller, farenks, dil, sert damak; ödematoz, eksüda ile kaplanır Ağır olgularda membranöz ülseratif tonsillit Dilin özel görünümü; 1-4 günlerde beyaz çilek, 4. günden sonra kırmızı çilek KIZIL EKZANTEM: 24 saat içinde yaygınlaşır Yüz yaygın hiperemik, dudak etrafı soluk Kıvrımlarda kırmızı renkte çizgilenme (Pastria) Döküntü ağır ise vesiküler lezyonlar olaya katılır Lamellöz soyulma görülür (2-3. hafta) --Cerrahi kızıl. --Streptekok septisemisi. --Deri infeksiyonları. TANI: Tipik klinik özellikler. Etkenin izolasyonu Serolojik testler ( streploenzim ), ASO Diğer, lökositoz, PMN hakimiyeti, eosinofili %5-10 Nitelik GAS farenjiti Viral Farenjit Mevsim Kış, ilkbahar Her mevsim Yaş 5-11 yaş Her yaş Belirtiler Ani başlar Şiddetli boğaz ağrısı Ateş Başağrısı Karın ağrısı, bulantı, kusma Değişken Hafif boğaz ağrısı Ateş değişken Adele, eklem ağrısı Karın ağrısı (İnfA/EBV) Bulgular Farenksde eritem, eksüda Ağrılı servikal adenopati Palatal pateşi Tonsiller büyük Kızıl döküntüsü YOK;Öksürük, rinit, ses kısıklığı,konjuktivit, diyare Ülseratif, nadir eksüda Az oranda, ağrısız LAP Tipik enantem Etkene göre değişir Tipik deri döküntüsü Öksürük, rinit, ses kısıklığı,konjuktivit, diyare GAS Farenjit/Tonsillit’inde Tedavi GAS Farenjit/Tonsillit’inde PENİSİLİN ilk seçilecek ilaç ‘Penisiline dirençli GAS henüz bildirilmemiştir’ GAS’ların penisiline karşı MIC değerleri son 80 senede değişmedi (Kaplan EL ve ark. Pediatr Infect Dis J. 1999:18:1069-72) Bakteriyal eradikasyon için Penisilin tedavisi en az 10 gün olmalı Bakteriyel eradikasyonda ‘Tek doz Benzathine Penisilin’ İM etkili GAS Farenjit/Tonsillit’inde Tedavi Penisilin V oral 3-4 doz 10 gün <27 kg 125 mg/doz > 27 kg ve erişkin 250 mg/doz Benzatin Penisillin G IM <27 kg >27 kg ve erişkin tek doz 600.000 U 1.200.000 U GAS Tedavisinde Alternatif İlaçlar Penisiline duyarlılık; Eritromisin Çocuklar 40 –50 mg/kg/gün 3 -4 doz 10 gün Büyük çocuk ve erişkin 1gr/gün 3-4 doz 10 gün Amoksilin ve Ampisilin; Penisiline üstünlüğü yok < 15 kg 125 mg/doz 3 doz 10 gün > 15 kg 250 mg/doz 3 doz 10 gün Penisilin ile klinik ve bakteriyolojik düzelme olmazsa; Klindamisin 20 mg/kg/gün 3 doz 10 gün Penisilin 10 gün + Rifampisin 4 gün KIZIL KOMPLİKASYONLARI ERKEN: İlk haftada Servikal adenit, otitis media, sinüzit, bronkopnömoni, nadiren mastoidit, sepsis, osteomyelit. GEÇ: 1-3 hafta sonra ; ARA ( % 3 eksüdatif farenjit sonra AGN; A grubu hemolitiklerin 12,4 ve 49 tip nefritojenik TEDAVİ: 10 gün Penisilin; Eritromisin Klindamisin veya Sefalosporin Sepsis, erizipel, kemik infeksiyonu; İV tedavi İmpetigo: Lokal bacitrasin. Boğaz ağrısı için aspirin veya asetaminofen, Yatak istirahati, Sıvı ve düzenli beslenme KIZIL KORUYUCU TEDAVİ Penisilin tedavisinden 48 saat sonra bulaşıcı değildir. Profilaksi Ev içi infeksiyon. Okul epidemileri. Ailede ARA anamnezi Etkene maruz kalan bireyde araya giren bir infeksiyonun varlığı Etkenin nefritojenik olduğunu gösteren belirtiler var ise VARİCELLA-ZOSTER VİRUS ETKEN: V-Z virüsünün tek bir antijenik tipi var ve İNSAN’ lar infeksiyonun tek kaynağı. Primer infeksiyonu SUÇİÇEĞİ, endojenoz olarak reaktivasyon ile ZONA gelişir. SUÇİÇEĞİ: EPİDEMİYOLOJİ: Çok bulaşıcı 5-10 yaş en sık %90 infeksiyonu 10 yaşına kadar geçirir Kış ve ilkbaharda yaygınlaşır Direkt ilişki, damlacık infeksiyonu ve hava ile bulaşır KD: 14-16 gün. 21 güne kadar uzar. Hastalıktan 2 gün önce, 7. güne kadar bulaşıcı. VARİCELLA-ZOSTER VİRUS PATOLOJİ Virüs ÜSY mukozasından girer (veya konjuktivadan ) bölgesel lenf düğümlerinde çoğalır. 4-6 gün sonra primer viremi olur. Daha sonra virüs karaciğer, dalak ve diğer organlara yayılır. Deri döküntüleri 14. günde başlar. Buna sekonder viremi denir. Döküntü önce makül olarak başlayıp, papül-vesiküle dönüşür, kabuklanarak iyileşir. Vesikül: Staratum korneum ile epidermisin arasına sıvı birikimi ile gelişir. Histolojik olarak fibrin, mononüklear hücreler, intranükleer inklüzyon cisimcikleri bulunur VARİCELLA-ZOSTER VİRUS Postinfeksiyoz Ansefalit ; Beyaz cevherde perivasküler demiyelinizasyon Özellikle Cerebellar tutulumu görülür Akciğerde Dissemine interstisyel pnömoni, yaygın hemorajik noduler konsolidasyon alanları görülür Döküntü evreleri Döküntü evreleri Makül Papül Vesikül Püstül Kabuklanma İz (depigmente iz bırakır, 2-3 hafta sonra kaybolur VARİCELLA-ZOSTER VİRUS KLİNİK : Prodromal dönem; Ateş, iştahsızlık ve halsizlik 1 gün sonra döküntü başlar PAPÜL- VESİKÜLE dönüşür. Vesikül oval, ortası göbekleşmemiş ve eritemli zemin üzerindedir. İçindeki berrak sıvı bulanıklaşır Daha sonra kabuklaşarak iyileşir Aynı günde her türlü lezyon tipi gözlenir KAŞINTI mutaddır. Jeneralize LAP olabilir. MUKOZALARDA, SAÇLI DERİDE lezyonlar gelişir VARİCELLA-ZOSTER VİRUS TEDAVİ: Aspirin içermeyen antipiretikler, Hijyen koşullarına dikkat edilmeli Vidarabin ve Acyclovir immün süpresif hastalarda etkili Özellikle pnömoni, ensefalit komplikasyonlarında KORUMA: Aşı, 15. ay %90 koruyucu. Varisella-Zoster İmmunglobülin; virüse maruz kaldıktan 96 saat içinde. HERPES ZOSTER (ZONA) EPİDEMİYOLOJİ: Daha önca infeksiyonu geçiren bireylerde VZV nin reaktivasyonudur. İlk VZV infeksiyonundan sonra, virüs sinir ganglion hücrelerinde latent kalır. Zona 10 yaş altında nadir, immunsüpresyonda sıktır. KLİNİK: Bir dermatom boyunca lokalize ağrı, hassasiyet, döküntüler Döküntüler genelde ünilateraldir ve bölgesel LAP olaya eşlik eder 1/3 olguda primer dermatom dışında birkaç vesikül olabilir 5. kafa çiftinin herhangi bir kolu tutulabilir, intraoral ve korneal lezyonlar olabilir. 7. kafa çiftinin tutulması ile fasial paralizi ve kulak kanalında vesikül gelişebilir. TANI: HSV ile VZV birbirlerine çok benzer, kültür ile TEDAVİ: ACYCLOVİR önerilebilir, visseral yayılımda önleyici VARİCELLA-ZOSTER VİRUS KOMPLİKASYONLARI: Yenidoğan, erişkin ve immunsüpresiflerde ağır Sekonder deri infeksiyonları( streptokok ve stafilokok) Trombositopeni ve hemorajik lezyonlar( purpura fulminans, varisella gangrenosa). Pnömoni, myokardit, orşit, hepatit, glomerülonefrit, artrit. Aspirin verilmez,Reye sendromuna yol açabillir Nörolojik: Postinfeksiyon ansefalit, ataksi, nistagmus, tremor, Gullian-Barre sendromu KONJENİTAL VARİCELLA Düşük doğum tartısı, kortikal atrofi, konvulsiyon, zeka geriliği, korioretinit, mikrosefali, intrakranial kalsifikasyon ve gövde ekstremitelerde sikatrisyel lezyonlar Suçiçeği olan annenin ( doğumdan 5 gün önce veya sonrası ) çocuğunda % 15-20 VARİCELLA SENDROMU olur. Mortalite %20-30 dur. Bu yenidoğanlarda transplasental antikor eksikliği gözlenir. TANI: Hafif lökositoz. Veziküllerde PMN mevcut Sitolojik olarak intranüklear inklüzyonlar, dev hücresi ve herpes virüs partikülüne rastlanır Akut ve konvelasan antikorlar ile hastalık verifiye edilir. DERİ LEZYONLARI OLAN ÇOCUĞA YAKLAŞIM; 1-Lezyona ait öykü: *Başlangıç süresi. *İlk görüldüğü bölge. *Dağılımı,seyri,belirme ve kaybolma dönemleri. *Kaşıntı,yanma,parestezi ve ağrı 2-Geçirdiği döküntülü hastalıklar 3-Aşılar. 4-Ailede ekzema, astma, saman nezlesi öyküsü 5-Doğum tartısı,anne sütü ile beslenme DERİ LEZYONLARI OLAN ÇOCUĞA YAKLAŞIM 6-Aile,kardeş,komşu ve okula ait bilgiler. 7-Uyaran etkenler:Uv,ısı,gıda,ilaç,infeksiyon. 8-Sistemik bulgular: *Ateş *Tonsillit *Artralji *Gelişme bozukluğu *Terleme bozukluğu *Adenomegali *Hepatosplenomegali *Sarılık DERİ LEZYONLARI OLAN ÇOCUĞA YAKLAŞIM 9-Fizik Muayene *Lezyonun şekli,boyutu,rengi. *Lezyonun palpasyonu. *Yerleşim bölgeleri. *Özel bulgular (Koebner fenomeni gibi)