[EP-149] HER MİLİER GÖRÜNÜM TÜBERKÜLOZ MUDUR
advertisement
![[EP-149] HER MİLİER GÖRÜNÜM TÜBERKÜLOZ MUDUR](http://s1.studylibtr.com/store/data/003442426_1-b6df28fafe84afffe0b1218fa075e782-768x994.png)
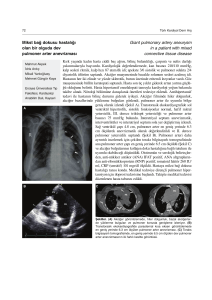
[EP-149] HER MİLİER GÖRÜNÜM TÜBERKÜLOZ MUDUR ? : OLGU SUNUMU Tuncer Özkısa, Oğuzhan Okutan, Turgut Öztutgan, Faruk Çiftçi, Ersin Demirer, Dilaver Taş GATA Haydarpaşa Eğitim Hastanesi Göğüs Hastalıkları AD, İstanbul Milier görünüm; birbirinden ayrı, milimetrik boyutta, nedenine göre keskin veya belirsiz kenarlı, dansitesi orta veya yüksek olabilen opasitelerdir. Viral pnömonilerde, tuberküloz ve karsinomların hematojen yayılımlarının erken evresinde veya pnömokonyozlarda interstisyel alanda, alveolar mikrolitiaziste ise alveoler yerleşimli olarak görülmektedir. Granülomatöz inflamasyon ise tuberküloz başta olmak üzere bakteriyal, fungal, paraziter enfeksiyonlar ile metaller, organik tuzlar, yabancı cisimler, etyolojisi bilinmeyen gibi çeşitli hastalıklarda görülebilir. Ülkemizde, insidansının fazla olduğu düşünüldüğünde, granülomatöz inflamasyon saptanan akciğer hastalıklarında ilk akla gelen hastalığın tuberküloz olması doğaldır. OLGU: Nefes darlığı ve ateş şikayetleri olan 63 yaşında erkek hasta, servisimize başvurdu. Özgeçmişinde tip 2 diyabet bulunuyordu. 50 paket/yıl sigara kullanım öyküsü mevcuttu. Tuberküloz temas hikayesi yoktu. Solunum ve diğer sistem muayenelerinde patolojik bulgu saptanmadı. BCG skarı olmayan hastada TCT: 15 mm olarak saptandı. PA akciğer radyogramında her iki akciğerde yaygın milimetrik nodüller (Resim 1) izlenen hastaya çekilen Toraks HRCTʼde “bilateral akciğer parankim alanlarında perihiler orta zonlarda daha belirgin olmak üzere yaygın interstisyel, ince nodüler görünüm saptandı. (Resim 2,3). SFTʼde FEV1: %80, FVC: %93 ve FEV1/FVC: %68 olarak saptandı. CO Diffüzyon (DLCO) testi: %102, DLCO/VA: %118 bulundu. Hastadan alınan 3 balgam örneğinde ARB negatif olarak rapor edildi. Bronkoskopide, endobronşial lezyon izlenmeyen hastanın sağ akciğer orta lob lateral segmentinden transbronşial akciğer parankim biyopsisi ve sağ akciğer üst lob ayrım karinasından bronş mukoza biyopsisi yapıldı. Bronş lavajı ARB negatif saptandı. Alınan her iki biyopsinin de sonucu “nonkazeifiye granülomatöz inflamasyon” olarak rapor edildi. Serum ACE Düzeyi: 4 U/l ve idrar kalsiyum atılımı: 0.12 mg/dl saptandı. Sarkoidozise yönelik deri ve göz muayenelerinde patoloji saptanmadı. Hastanın tüberküloz açısından riskli grupta olması (tip 2 DM), TCT pozitifliği ve ülkemizdeki tuberküloz insidansının yüksek olması nedeni ile öncelikle tuberküloz düşünülerek hastaya dörtlü antituberküloz tedavi (HRZE) başlandı. İki ay sonra hastanın kontrol Toraks HRCTʼsinde regresyon izlenmemesi (Resim 4) ve ARB kültürlerinin negatif saptanması üzerine olası tanılar arasında kabul edilen sarkoidozis düşünülerek sistemik steroid başlandı. 2 ay sonra lezyonlarında tama yakın regresyon saptanan ve klinik iyileşme gözlenen hastanın tedavisine, hastalığı kontrol altında tutan en düşük dozda idame tedavisi şeklinde devam edildi. SONUÇ: Milier patern gösteren akciğer hastalıklarında öncelikle tuberküloz düşünülmesi ülkemiz şartları değerlendirildiğinde kabul edilebilir bir durumdur. Her ne kadar olgumuzda nonkazeifiye granülomatöz inflamasyon saptansa da tuberküloz hastalarında her zaman kazeifikasyon saptanamayabilir. Sarkoidozis yönünden bir aktivasyon bulgusu olmaması, kültürlerinin negatif olması, tuberküloz yönünden riskli grupta olması ve TCT pozitifliği olması, ülkemiz gerçekleri ortaya konduğunda tuberküloza yönlenmemize neden oldu. Literatürde TCT pozitifliği sarkoidozlu olgularda %6,4-%28,4 arasında değişen oranlarda bildirilmiştir. Aksine aktif tuberkülozlu hastalarda ise %17%32 arasında değişen oranlarda TCT negatifliği bildirilmiştir. Olguyu tersten düşündüğümüzde, yani sarkoidozis tanısı ile kortikosteroid başlayıp, daha sonra tuberküloz tanısı alması durumunda hastalık progresif seyredebilecek, hatta ölümle sonuçlanabilecek bir hata yapılabilirdi. 242 Resim 1 Resim 2 Resim 3 243