BOYUN VE BEL AĞRILARI
Can Bilal
06.03.2015
GİRİŞ
Genellikle muskuloskeletal oldukları düşünülür
Atravmatik ağrılarda, çoğunlukla spesifik bir
neden saptanamaz
İyi fizik muayene ve öykü ile risk faktörleri
belirlenir ve tanısal süreç işler
Travma, mekanik, enflamatuar, infiltratif (kanser),
bası (epidural hematom/abse), enfektif (diskit,
menenjit..)
ŞÜPHE
EPİDURAL BASI
ENFEKSİYON
ÖYKÜSEL RİSK FAKTÖRÜ
FİZİKSEL RİSK FAKTÖRÜ
İNKONTİNANS
BEKLENMEYEN ANAL
SFİNKTER LAKSİTESİ
SADDLE ANESTEZİ
PERİANAL/PERİNEAL HİS
KAYBI
ŞİDDETLİ/İLERLEYİCİ
NÖROLOJİK DEFİSİT
İŞEME SONRASI
PALPABLE MESANE
ANTİKOAGÜLAN
KULLANIMI VE
KOAGÜLOPATİ
MAJOR MOTOR
GÜÇSÜZLÜK/ YÜRÜME
BOZUKLUĞU
>6 HAFTA AĞRI
ATEŞ
ATEŞ VE TİTREME
ACI İÇİNDE KIVRANAN
HASTA
GECE AĞRISI
IV İLAÇ KULLANIMI
GEÇMEYEN/SUPİN
POZİSYONDA DA OLAN
AĞRI
KİLO KAYBI
FRAKTÜR
MAJOR TRAVMA
YAŞLIDA VE ROMATOLOJİK HASTALIKTA MİNÖR
TRAVMA
ŞÜPHE
ÖYKÜSEL RİSK FAKTÖRÜ
TÜMÖR
KANSER ÖYKÜSÜ
FİZİKSEL RİSK FAKTÖRÜ
>6 HAFTA AĞRI
KİLO KAYBI
GEÇMEYEN/SUPİN
POZİSYONDA DA OLAN
AĞRI
GECE AĞRISI
ATEŞ VE TİTREME
HERNİYE DİSK
POZİTİF DÜZ BACAK
KALDIRMA TESTİ
BOYUN AĞRISI
1) Boynun eklem, bağ ve kaslarından kaynaklanan
ağrı
2) Radikülopati bulguları ile birlikte ağrı; tek bir
sinir kökünden doğan bulgu ve belirtiler
3) Miyelopati bulguları ile birlikte ağrı; spinal kord
lezyon/stenoz veya basısına bağlı bulgu ve
belirtiler
ÖYKÜ
Ağrının yeri, yayılımı, başlangıç zamanı, süresi
Eşlik eden semptomlar; güçsüzlük, görme/denge
bozuklukları, his kaybı..
Kilo kaybı, ateş, iştahsızlık..
Ek hastalıklar; kanser, artrit, enfeksiyon..
Ağrıyı arttıran/azaltan faktörler, manevralar..
Önceki teşhis ve tedavi süreci
ÖYKÜ
Radikulopati:
Tek bir sinir köküne oluşan bası
Keskin, yanıcı ve şiddetli ağrı
Sıklıkla trapezius, periskapular bölge ve koldan
aşağı doğru yayılan ağrı
Miyelopati:
Sinsice ilerler; ellerde sakarlık, yürüyüş boz.,
cinsel/mesane disfonksiyonu
DİSK
AĞRI
ARALIĞI ŞİKAYETİ
HİS
ANORMALLİĞİ
C1-C2
BOYUN, SKALP
SKALP
C4-C5
BOYUN, OMUZ, ÜST KOL
OMUZ
İNFRASPİNATUS, BİCEPS
DELTOİD, BİSEPS
C5-C6
BOYUN, OMUZ, SKAPULAR
BÖLGE, BAŞ/İŞARET
PARMAK, PROKSİMAL ÖN
KOL
BAŞPARMAK VE
İŞARET
PARMAK,
LATERAL ÖN
KOL
DELTOİD,
BİSEPS,
PRONATOR
TERES, EL
EKSTANSÖRLERİ
BİSEPS VE
BRAKİORADİALİS
C6-C7
BOYUN, POSTERİOR KOL,
GÖĞÜS, SKAPULANIN
MEDİAL 1/3'Ü, ORTA
PARMAK
ORTA PARMAK,
ÖN KOL
TRİSEPS,
PRONATOR
TERES
TRİSEPS
C7-T1
BOYUN, POSTERİOR KOL,
ÖN KOLUN ULNAR TARAFI,
YÜZÜK/KÜÇÜK PARMAK
YÜZÜK VE
KÜÇÜK
PARMAK
TRİSEPS, EL
İNTRİNSİKLERİ,
FLEKSÖR KARPİ
ULNARİS
TRİSEPS
MOTOR
GÜÇSÜZLÜK
DEĞİŞEN
REFLEKS
ÖYKÜ
Eklem, kas ve bağlardan oluşan problemler;
Ağrı ve tutulma
Derin, künt acı hissi ve sıklıkla epizodik
Aşırı veya alışılmamış aktivite veya garip bir
postür hikayesi
Ağrı lokalize ve asimetrik
Boyun hareketi ile artar, istirahatle azalır
ÖYKÜ
Servikal sinir kökü veya spinal korddan oluşan
problemler;
Keskin, şiddetli, 'yanıcı' ağrı
Trapezius, skapula ve kola yayılan ağrı
Myotomal dağılımda his ve güç kaybı
Hiperekstansiyon ile ağrı artar
Ekstremiteye yayılan ani, şok tarzı his
En sık miyelopati C5 seviyesi (abd. ve ekstr.
rotasyon etkilenir)
FİZİK MUAYENE
Anormal postür/hareket, lenfadenopati, kaşeksi,
yüz mimikleri
Aktif/pasif ROM; rotasyon, lateral fleksiyon, F/E
Mekanik sorunlarda lezyon ve hareket kısıtlılığı
asimetrikken, enflamatuar ve neoplastik
lezyonlarda ağrı yaygın ve simetriktir
FİZİK MUAYENE
Spurling Sign: hastanın başına ekstansiyon ve
lateral rotasyondayken hafif baskı uygulamak
İpsilateral üst ekstremiteye radiküler ağrı yayılır
Abduction relief sign: disk protüzyonuna bağlı
radiküler ağrı, o taraftaki elini başının üzerine
koyunca rahatlaması
Baş hareketinin aksi yönünde ağrı oluyorsa,
oradaki kas ve bağların gerilmesine bağlıdır
FİZİK MUAYENE
Baş-boyun iyice palpe edilir
C5-C6 kök lezyonları sıklıkla supraklaviküler
fossadaki Erb noktasına hassasiyete neden olur
C8-T1 kök lezyonları, dirsekte ulnar sinir
üzerinde hassasiyete neden olur
Lenf nodları, tükürük bezleri, tiroid bezi boyun
ağrısı yapabilir
Karotis ve subklaviyen arter oskülte edilir
(serebral yetmezlik, torasik outlet sendromu..)
FİZİK MUAYENE
Temporal arter enflamasyon açısından muayene
edilmelidir. Baş-boyun-omuz ağrısı yapabilir
Servikal spinal radikülopatilerde genellikle önce
ağrı ve his kayıpları olur
C7 kök irritasyonunda orta parmakta
karıncalanma; skapula kenarında, aksilla-göğüs
veya trisepste ağrı olur
FİZİK MUAYENE
Erken servikal miyelopati sadece tam bir
nörolojik muayene yapılırsa tanınabilir
Hiperrefleksi, Babinski pozitifliği, klonus, yürüme
bozukluğu, cinsel/mesane disfonksiyonu, alt
ekstremite güçsüzlüğü, ince el hareketlerinde
bozulma, spastisite
Lhermitte sign: boyun fleksiyonu ile omurilikte ve
genellikle ekstremitelerde elektrik şoku hissi
GÖRÜNTÜLEME
Akut (günler-haftalar), komplike olmayan,
radiküler/miyelopatik olmayan, atravmatik boyun
ağrısında görüntüleme gerekmez
Kronik ağrılarda, malignite ve boyun operasyonu
öyküsü olanlarda, romatolojik hastalığı olanlarda
3 yönlü servikal grafi faydalı olabilir
Nörolojik bulgu veya semptomu olanlarda MR
endikedir!
MR kontrendikeyse, BT miyelografi çekilebilir
Mekanik Boyun Ağrıları
Boyun strain, sprain, hiperekstansiyon strain,
akselerasyon-deselerasyon yaralanmaları ve
kamçılanma yaralanmaları
Düşme, trafik kazası, iş kazası, spor yaralanmaları
Akut veya kronik ağrılara neden olabilir
Kamçılanma Yaralanması
Sabit duran araca arkadan çarpılması sonucu,
farkında olmayan kurbanın akselerasyondeselerasyon travması
Ağrı ve katılık şikayeti olur
Paraservikal hassasiyet ve hareket kısıtlılığı
Kazadan birkaç saat sonra başlar
NEXUS kriterleri ile görüntüleme kararı
Kamçılanma Yaralanması
Yaralanma sonrası nadir olarak başağrısı, vertigo,
hoarseness, dengesizlik, disfaji görülebilir
Whiplash yaralanma sonrası nörolojik bulgu
varsa; beyin, spinal kord veya vertebral arter
diseksiyonu düşünülmelidir.
Disfaji veya hoarseness varsa ayrıntılı inceleme
gerektirir
Hiperfleksiyon-Hiperekstansiyon
En kötü komplikasyonu santral kord sendromudur
Servikal spondiloz, spinal stenoz, ankilozan
spondilit veya disk herniasyonu durumlarında olur
Spinal travmanın radyolojik kanıtı olmayabilir
Üst ekstremitelerde alt ekstremitelere göre daha
fazla güç kaybı, az da olsa ağrı ve ısı hissinde
azalma
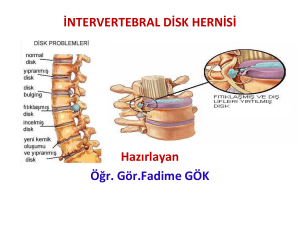
Servikal Disk Herniasyonu
Nükleus pulpozusun, posterior annulus
fibrozustan protrüze olarak radikülopatiye veya
nadiren miyelopatiye neden olmasıdır
En sık sağ C5-C6 (%20), sol C6-C7 (%70)
Boyun, baş, omuz, skapula medial kenarında ağrı
ve dermatomal ağrı ve dizestezi
Fasikülasyon, atrofi, güçsüzlük dermatom
dağılımında; DTR kaybı
Spurling bulgusu ile ağrı artar. MR ile tanı
konur!
Servikal Spondiloz ve Stenoz
Genelde servikal fleksibilite kaybı, boyun ağrısı,
oksipital nöralji, radiküler ağrı veya bazen
progresij miyelopati ile olan dejeneratif bir durum
Boynun osteoartriti veya dejeneratif disk hastalığı
Semptomlar ile grafide osteofit, disk aralığında
daralma veya faset hastalığı varsa tanı konur
En sık C5-C6 ve C6-C7 arasında olur
Servikal Spondiloz ve Stenoz
Osteofitik çıkıntılar posteriora gidip miyelopati,
laterale gidip radikülopati, öne gidip disfaji
yapabilir
Horner sendromu, vertebrobaziller semptomlar,
boyun ağrısı olmadar radiküler semptomlar, ağrısı
üst ekstremite güç kaybı, anjina benzeri ağrılar
yapabilir
Travma olmadıkça nörolojik bulgular yavaş ilerler
Kanser
Kronik ağrı, geçmeyen gece ağrılarında akla
gelmeli
Akciğer, meme, prostat, multipl myelom, lenfoma
Epidural bası en çok torasik (%70) olsa da
servikal veya multipl tutulum (%10) nadir değildir
Düz grafilerin sensivitesi kötüdür. %10-17 yanlış
negatif. Destrüksiyon, litik lezyonlar, patolojik
kompresyon fraktürleri görülebilir
MR gold standarttır
Miyofasyal Ağrı Sendromu
Kronik, radikülopati ile karışan boyun ağrısı
sebebi
Tanımında 'birkaç aydan uzun süren ağrı' olsa da
travma sonrası tipik özellikleriyle akut oluşabilir
Emonsyonel stresin, fiziksel şikayetlere
dönüşmesi
Dermatoma uymayan ağrı ile radiküler ağrıdan
ayrılır (boyun, omuz, skapuler ağrı tarif edilir)
Tetik noktaları vardır
Diğer Nedenler
Temporal arterit
Servikal spinal epidural hematom, koagülasyon
bozukluğu olanlarda akla gelmelidir
Kardiyak iskemi!!
Tetanoz?
TEDAVİ
Komplike olmayan boyun ağrısı:
Hasta normal davranmalı, ağrı yaratan
hareketlerden kaçınmalı
NSAI analjezik, kas gevşetici, LH oral opiyat
Romatoloji veya malignite hastalarında,
miyelopati veya servikal instabilite yoksa oral
kortikosteroid
TEDAVİ
Radikülopati ile boyun ağrısı:
Miyelopati olmadıkça konservatif tedavi
Yumuşak veya yarı-sert collar ve 3-6 hafta
fizyoterapi ile ev egzersizleri
Oral steroid veya epidural enjeksiyon
Yatış endikasyonları: miyelopati bulguları,
ayaktan tedaviye yanıtsız ağrı, ilerleyici
semptomlar, özellikle C7 dağılımında ilerleyici
güçsüzlük
TEDAVİ
Miyelopati ile boyun ağrısı:
Tedavi süreci bir uzmanla planlanmalıdır
55 yaş üzeri spastik paraparezinin en sık nedeni
Dekompresif cerrahi için bir beyin cerrahisine
yönlendirin/konsülte edin
BEL AĞRISI
< 6 hafta = akut ağrı
6-12 hafta = subakut ağrı
> 12 hafta = kronik ağrı
6 haftadan uzun süren ağrılar daha ciddi bir
hastalık için risk faktörüdür
Nonspesifik bel ağrılarının %80-90'ı 6 hafta
içinde genellikle geçer
RİSK FAKTÖRLERİ
Yaş:
<18 yaş ve >50 yaş tümör ve enfeksiyon daha sık
18 yaş altında konjenital ve kemik deformiteleri
sıktır; Scheuermann kifozu, spondilozis..
50 yaş üzeri kırıklar artar (>70 yaş daha spesifik)
Spinal stenoz, aort anevrizması gibi batın içi
patolojilerin sıklığı artar
RİSK FAKTÖRLERİ
Ağrı yeri ve yayılımı:
Sinir tutulumu olmadan muskuloskeletal ağrılar
sırt-bel yerleşimli olur ve sıklıkla kalçalara ve
uyluğa yayılır.
Siyatik; genellikle his/motor defisit ile birlikte
olan lumber veya sakral sinir kökünün radiküler
ağrısı
Bel ağrılarının %1'i. L3 sinir kökü seviyesinin
altında disk hernisi veya sıkışması ile olur (L5-S1)
RİSK FAKTÖRLERİ
Travma:
Major travma kırık için tüm yaşlarda risk faktörü
Yaşlılarda ise minör travma ile osteoporoz
varlığında fraktür kolayca oluşabilir
Kadın cinsiyet, alkol, steroid kullanımı..
RİSK FAKTÖRLERİ
Sistemik şikayetler:
Ateş, titreme, halsizlik, gece terlemesi, kilo
kaybı..
Enfeksiyon, romatolojik hast., malignensi olabilir
Yakın zamanda bakteryel enfeksiyon öyküsü (öz.
cilt absesi), pnömoni, DM, KBY, alkolizm, ilaç
kullanımı, immünsüpresyon, GÜ/Gİ girişim..
IV ilaç kullananda aksi kanıtlanana kadar
vertebral osteomiyelit veya epidural abse
düşünülmeli
RİSK FAKTÖRLERİ
Ağrı tipi:
Hareketle artan, istirahatle ve düz yatmayla geçen
künt, sancı şeklindeki ağrı tipik benign özelliktir
Tümör ve enfeksiyon ağrısı gece uykudan
uyandırır, istirahat ve uygun analjeziğe yanıt
vermez
Oturma ve Valsalva ile artan-> disk hernisi
Spinal stenoz: uzun yürüme, ayakta durma ve
ekstansiyon ile artar; öne eğilme ile azalır
RİSK FAKTÖRLERİ
Nörolojik defisit:
Herhangi bir nörolojik defisit risk faktörüdür
Tek/çoklu sinir kökü tutulumu ayırt edilmeli
Mesane/barsak inkontinansı: epidural kompresyon
Bel ağrısı + akut/kronik üriner inkontinans + tamamen
normal anamnez/FM = postvoid rezidüel volüm ölçülmeli
US veya sonda ile
Fazla rezidüel volüm (>100 mL), bel ağrısı varlığında
epidural kompresyonu gösterir
FİZİK MUAYENE
İyi huylu ağrı nedenleri istirahatte ve düz
yatmakla rahattır. Şiddetli veya aşırı ağrılarda
spinal enfeksiyon veya AAA düşünün
Karın muayenesi: üfürüm, kitle, hassasiyet..
Sırt muayenesi: enfeksiyon, akıntı (abse yüzeyel
olmayabilir!!). Travma izi? Perküsyonla
hassasiyet: fraktür ve enfeksiyon!
Düz Bacak Kaldırma Testi
Her bacak topuktan ve patelladan tutularak
yavaşça 70 dereceya kadar kaldırılır
+ Test = dizden aşağıya inen, ayak
dorsifleksiyonu ile artan, plantar fleksiyon ile
azalan radiküler ağrı
Kalça ve uylukta ağrı oluşması (+) kabul edilmez
L4-L5 veya L5-S1 disk herniasyonu için sensitif
Karşı bacakta radiküler ağrı oluşması çok
spesifik!!
Sinir kökü kompresyonunu göstermez!
Düz Bacak Kaldırma Testi
NÖROLOJİK MUAYENE
Spesifik spinal sinir köklerde defisit aranır
Önce hafif dokunma duyusu bakılır. Azalma varsa
iğneleme, vibrasyon, propriosepsiyon bakılır
Tek tek sinir köklerinin innerve ettiği kas grupları
muayene edilir
Ayak dorsifleksiyonu (L4), ext. hallucis longus
(L5), plantar fleksiyon (S1/S2)
Patellar (L3/L4), aşil (S1) ve Babinski refleksleri
NÖROLOJİK MUAYENE
• Her hastaya rektal muayene yapmaya gerek yoktur
• Nörolojik bulgusu olanlara yapılır
• Rektal tonus-his, kitle araştırılır
• Saddle anestezi ve bel ağrısı ile birlikte olan
azalmış rektal tonus, bir epidural kompresyon
sendromunu gösterir
LABORATUAR
• Çoğu hastada gerekmez
• Spinal enfeksiyon, tümör, romatolojik hastalık
• Tam kan, TİT ve ESR
• Spinal enfeksiyonlarda ESR %90-98 sensitif.
• CRP güvenilir değil!!
DİREK GRAFİ
•
Fraktür, tümör veya enfeksiyon şüphesi
•
Tümör için sensivite %83
•
Enfeksiyon için sensivite çok düşük
MR ve BT
• MR, spinal enfeksiyon, epidural kompresyon
sendromları ve tümörler için altın standart
• BT, fraktürleri ve posterior elemanları göstermek
için daha faydalı
• MR çekilemiyorsa, CT miyelografi ile epidural
abse/kompresyon tanınabilir
AYIRICI TANI ve YÖNETİM
• Nonspesifik bel ağrısı:
• Tanı klinikle konur
• Tipik olarak zorlama sonucu gelişir
• Risk faktörü yok, muayene normal
• Tedavi; analjezi ve normal aktiviteye devam
(ağrının izin verdiği ölçüde!)
• %80-90 4-6 hafta içinde geçer
Nonspesifik Bel Ağrısı
• Parasetamol ve NSAID
• NSAID daha üstün değil, yan etki fazla
• Orta-şiddetli ağrılarda oral opiyat denenebilir
• Kas gevşeticiler faydalı (diazepam, metokarbamol
[miyorel,miyoreks])
• Steroidlerin yeri yok
• Sıcak veya soğuk uygulanabilir (sıcak daha uygun)
Disk Hernisi
• Klinikle şüpelenilir, kord basısı olmadıkça elektif
MR ile kesin tanı
• Siyatik ağrı olur. %95 L5 ve S1 kök basısı olduğu
için ağrı diz altına uzanır
• %5 yaşlı hastada L3 ve L4 kök basısı olur.
• Genellikle düz bacak kaldırma testi pozitif
Disk Hernisi
• Risk faktörü olmayan, siyatik dışında muayenesi
normal olan hastaya konservatif yaklaşılır
• Nörolojik defisiti varsa düz grafi (kırık, listezis,
tümör, enfeksiyon)
• Nonspesifik bel ağrısına benzer tedavi
• Günlük aktivitenin devamı ile 2 haftalık yatak
istirahati benzer faydalı
• NSAID’lerin yararı daha az!
Disk Hernisi
•
Oral steroidlerin faydası az
•
Lokal sıcak/soğuk uygulama
•
6 hafta içinde %50’den fazla hasta iyileşir
•
Cerrahi: 1- Görüntülemede kesin herniasyon
2- Beraberinde nörolojik defisit
3- 4-6 hafta konservatif tedavi ile
iyileşme sağlanamazsa
Spinal Stenoz
• Spinal kanal, sinir kökü kanalı, intervertebral
foramina gibi lumbar vertebranın bir yerinde darlık
• Kronik ağrı yapar. 60’lı yaşlarda başlar.
• Uzun süre ayakta durmak ve spinal ekstansiyon ile
ağrı artar, fleksiyon ile azalır
• Nörojenik kladikasyo
• Muayene genelde normaldir. Öykü ve MR ile tanı
konur. Semptomatik tedavi verilir.
Ankilozan Spondilit
• Sabah ağrıyla uyanır ve egzersiz ile gün içinde
ağrı azalır
• Halsizlik ve kırgınlık eşlik eder
• Grafide bambu görüntüsü vardır
Epidural Kompresyon Sendromları
• Spinal kanal kanaması, tümör, abse, masif herniasyon..
Transvers miyelit de kompresyon yapmadan benzer klinik
yapar
• Bel ağrısı+nörolojik defisit; perianal his kaybı,
fekal/üriner inkontinans (retansiyon +/-) ve siyatik (her iki
veya tek bacakta)
• Tek başına >500 mL üriner retansiyon veya bilateral
siyatik, subjektif üriner retansiyon ve rektal
inkontinanstan ikisinin olması kauda basısının en önemli
prediktörleri!!
Epidural Kompresyon Sendromları
• FM, bası yerine ve miktarına göre değişir
• En sık bulgu üriner retansiyon (taşma inkontinansı +/-)
%90 sensitif, %95 spesifik
• Alt ekstremitelerde güçsüzlük/katılık, parestezi, yürüme
zorluğu, düz bacak kaldırma testinda anormal sonuç diğer
sık bulgular
• Anal sfinkter tonusu %60-80 azalır
• Saddle anestezi: kalçalarda, uyluk üst kısmında ve
perianal bölgede his kaybı/azalması
Epidural Kompresyon Sendromları
• Şüphelenildiği anda iv 10 mg deksametazon
yapılmalı. (özellikle tümör varsa)
• Tümör şüphesi varsa tüm vertebra MR çekilmeli,
%10 multipl metastaz)
• Sa kauda equina sendromu düşünülüyorsa lokalize
MR çekilebilir
Transvers Miyelit
• Spinal kordun bir düzeyinin, tam transvers
kesitinin enflamasyonu
• Bilateral motor, duyu ve otonomik bozukluk
• Fekal/üriner inkontinans/retansiyon sıktır
• Viral enfeksiyon, aşı sonrası veya sistemik
hastalığa sekonder SLE, kanser veya MS gibi
• Muayene epidural kompresyon ile uyumlu, ancak
MR normalse en muhtemel tanı
Spinal Enfeksiyon
• Vertebral osteomiyelit, spinal epidural abse, diskit
• İlk değerlendirmede genelde atlanır
• Risk faktörleri; immunkompromizasyon, yeni
invazif girişim, spinal implantlar ve cihazlar, ivilaç
kullanımı ve cilt abseleri
• Vertebral osteomiyelit: genelde >3 ay ağrı
• %50 ateş, vertebral cisim hassasiyeti (perküsyon)
Spinal Enfeksiyon
• WBC normal olabilir. ESR genelde artmıştır
• Direk grafi ilk 2-8 hafta normal olabilir
• Düz grafide kemik destrüksiyonu, disk aralığında
daralma, end plate düzensizliği
• Diskit: >%90 analjeziğe yanıtsız, gece uyandıran
boyun-bel ağrısı. %60-70 ateş vardır. %10-50
nörolojik defisit. ESR artışı!
Spinal Enfeksiyon
•
Epidural abse: klasik triad (%13) şiddetli bel
ağrısı, ateş ve nörolojik defisit.
1. Etkilenmiş seviyede ağrı
2. Etkilenmiş seviyede sinir kökü ağrısı
3. Kuvvetsizlik, his kaybı, mesane/barsak
disfonksiyonu
4. Paralizi
Bu evreler 1-30 günde ilerler
Spinal Enfeksiyonlar
• MR altın standart
• Tedavi; Diskit: uzun süreli antibiyotik, spinal kord
kompresyonu veya biyomekanik instabilite varsa
cerrahi.
• Epidural abse: acil beyin cerrahisi konsültasyonu
• Vertebral osteomyelit: uzun dönem iv-sonra oral
antibiyotik