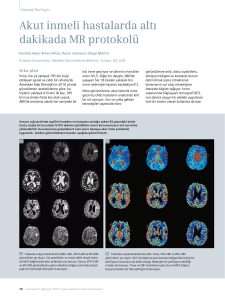
tc. gazi üniversitesi sağlık bilimleri enstitüsü hemşirelik programı
advertisement

TC. GAZİ ÜNİVERSİTESİ SAĞLIK BİLİMLERİ ENSTİTÜSÜ HEMŞİRELİK PROGRAMI BİREYLERİN İNME RİSK FAKTÖRLERİNİ BİLME DURUMLARI ve ALDIKLARI ÖNLEMLERİN BELİRLENMESİ YÜKSEK LİSANS TEZİ Aydan Eda URVAYLIOĞLU Tez Danışmanı Prof. Dr. Hatice BOSTANOĞLU ANKARA Mayıs 2011 l İÇİNDEKİLER Sayfa No Kabul ve Onay İçindekiler Tablolar Kısaltmalar 1. GİRİŞ I II VI VIII 1 1.1. Problemin Tanımı ve Önemi 1 1.2. Araştırmanın Amacı 4 2. GENEL BİLGİLER 5 2.1. İnme 5 2.2. Serebral Dolaşımın Fizyolojisi 8 2.3. İnmede Etyoloji ve Sınıflandırma 2.3.1. Serebral İskemi 10 10 2.3.1.1. Geniş Arter Aterosklerozu 11 2.3.1.2. Kardiyoembolizm 12 2.3.1.3. Küçük Damar Oklüzyonu (laküner infarktlar) 13 2.3.1.4. Diğer Belirlenen Nedenlere Bağlı İskemik İnme 13 2.3.1.5. Nedeni Belirlenemeyen İskemik İnme 14 2.3.2. İntraserebral Hemoraji 14 II 2.3.3. Subaraknoid Kanama 14 2.4. Tekrarlayan İnme 15 2.5. İnme Risk Faktörleri 16 2.5.1. Değiştirilemeyen Risk Faktörleri 17 2.5.1.1. Yaş 17 2.5.1.2. Cinsiyet 17 2.5.1.3. Irk 17 2.5.1.4. Aile öyküsü 18 2.5.2. Değiştirilebilen Risk Faktörleri 19 2.5.2.1. Hipertansiyon 19 2.5.2.1.1. Hipertansiyonda Yaşam Tarzı Değişiklikleri 20 2.5.2.2. Diabetes Mellitus 22 2.5.2.2.1. Diabetes Mellitusta Yaşam Tarzı Değişiklikleri 23 2.5.2.3. Kardiyovasküler Hastalıklar 25 2.5.2.3.1. Kardiyovasküler Hastalıklardan Primer Korunma Esasları 26 2.5.2.4. Dislipidemi 27 2.5.2.4.1. Dislipideminin Önlenmesi, Beslenme ve Yaşam Tarzı Değişiklikleri 28 2.5.2.5. Sigara 30 2.5.2.6. Geçici İskemik Atak 31 III 2.5.2.7. Diyet ve Beslenme Alışkanlığı 32 2.5.2.8. Obezite 33 2.5.2.8.1. Obezitenin Önlenmesi 34 2.5.2.9. Fiziksel İnaktivite 34 2.5.2.10. Alkol 36 2.5.2.11. Oral Kontraseptif Kullanımı 37 2.5.3. Birincil Korunmada Vasküler Risk Faktörlerine Yaklaşım 2.6. İnmenin Önlenmesinin Önemi ve Hemşirenin Rolü 2.6.1. İnmenin Önlenmesinin Önemi 37 39 39 2.6.2. Sağlık Eğitimi ve Sağlığın Yükseltilmesinde Hemşirenin Rolü40 3. GEREÇ ve YÖNTEM 43 3.1. Araştırmanın Şekli 43 3.2. Araştırmanın Yapıldığı Yer ve Özellikleri 43 3.3. Araştırmanın Evreni ve Örneklemi 44 3.3.1. Araştırmanın Evreni 44 3.3.2. Araştırmanın Örneklemi 45 3.4. Verilerin Toplanması 47 3.4.1. Veri Toplama Aracı 47 3.4.2. Veri Toplama Aracının Ön Uygulaması 48 3.4.3. Veri Toplama Aracının Uygulanması 49 IV 3.4.4. Ölçüm Yöntemleri 49 3.5. Verilerin Değerlendirilmesi 50 3.6. Araştırmanın Etik Yönü 50 4. BULGULAR 51 5. TARTIŞMA 79 6. SONUÇ ve ÖNERİLER 98 6.1. Sonuçlar 98 6.2. Öneriler 105 7. ÖZET 107 8. SUMMARY 108 9. KAYNAKLAR 109 10. EKLER 144 EK 1. Bilgilendirilmiş Gönüllü Olur Formu 144 EK 2. Soru Formu 148 EK 3. Ankara Üniversitesi Tıp Fakültesi Etik Kurulu Onayı 156 EK 4. Araştırma İzin Yazısı 157 EK 5. Araştırmaya Katılan Tüm Birimlerin ve Elemanların Araştırma Hakkında Bilgilendirildiğine Dair Belge EK 6. Ek Tablolar 158 159 11. TEŞEKKÜR 168 12. ÖZGEÇMİŞ 169 V TABLOLAR Tablo 1: İnme Risk Faktörleri Tablo 2: Hipertansiyon Tedavisinde Önerilen Yaşam Tarzı 16 Değişiklikleri ve Kan Basıncına Etkileri 21 Tablo 3: Tabakalı Örneklem Sonuçları 46 Tablo 4.1: Bireylerin Demografik Özelliklerine Göre Dağılımı 51 Tablo 4.2: Bireylerin Hastalık Durumlarına Göre Dağılım 54 Tablo 4.3: Bireylerin Sigara ve Alkol Kullanma Durumlarına Göre Dağılım Tablo 4.4: Bireylerin Özel Bir Diyeti Olma ve Egzersiz Yapma Durumlarına Göre Dağılım Tablo 4.5: 63 Bireylerin Hareket Azlığı İçin Alınması Gereken Önlemleri Bilme Durumları ve Aldıkları Önlemlere Göre Dağılım Tablo 4.9: 61 Bireylerin Obeziteye İlişkin Önlemleri Bilme Durumları ve Aldıkları Önlemlere Göre Dağılım Tablo 4.8: 59 Bireylerin Hipertansiyona İlişkin Önlemleri Bilme Durumları ve Aldıkları Önlemlere Göre Dağılım Tablo 4.7: 58 Bireylerin İnmeye Neden Olan Risk Faktörlerini Bilme Durumlarına Göre Dağılım Tablo 4.6: 56 64 Bireylerin Diabete İlişkin Önlemleri Bilme Durumları ve Aldıkları Önlemlere Göre Dağılım 65 VI Tablo 4.10: Bireylerin Dislipidemiye İlişkin Önlemleri Bilme Durumları ve Aldıkları Önlemlere Göre Dağılım 67 Tablo 4.11: Bireylerin Kardiyovasküler Hastalıklara İlişkin Önlemleri Bilme Durumları ve Aldıkları Önlemlere Göre Dağılım Tablo 4.12: Bireylerin Bilgi Kaynaklarına Göre Dağılım 69 71 Tablo 4.13: Bireylere Göre Sağlıklarının Kontrol Altında Olma, İnme Riski Taşıma Durumlarını İfade Etme ve Sağlıklarını Kontrol Altında Tutmak İçin Yaptıkları Uygulamalara Göre Dağılım72 Tablo 4.14: Bireylerin Cinsiyete Göre Kendilerinde İnme Riski Olduğunu İfade Etme Durumlarına Göre Dağılım 74 Tablo 4.15: Bireylerin Yaşa Göre Kendilerinde İnme Riski Olduğunu İfade Etme Durumlarına Göre Dağılım 75 Tablo 4.16: Bireylerin Eğitim Düzeylerine Göre Kendilerinde İnme Riski Olduğunu İfade Etme Durumları 76 Tablo 4.17: Bireylerin Çalışma Statülerine Göre Kendilerinde İnme Riski Olduğunu İfade Etme Durumlarına Göre Dağılım 77 Tablo 4.18: Bireylerin Medeni Durumlarına Göre Kendilerinde İnme Riski Olduğunu İfade Etme Durumlarına Göre Dağılım 78 VII KISALTMALAR ABD: Amerika Birleşik Devletleri AF: Atrial Fibrilasyon ALLHAT: Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial ATP: Adenozintrifosfat BBT: Bilgisayarlı Beyin Tomografisi BGT: Bozulmuş Glikoz Toleransı BKİ: Beden Kitle İndeksi CABG: Koroner Arter By-Pass Greft CADASIL: Cerebral Autosomal Dominant Arteriopathy with Subcortical Infarcts and Leukoencephalopathy DASH: Dietary Approaches to Stop Hypertension DM: Diabetes Mellitus DSÖ: Dünya Sağlık Örgütü EEG: Elektroensefalografi ESH/ESC: the European Society of Hypertension and the European Society of Cardiology GİA: Geçici İskemik Atak HDL: High-density lipoprotein VIII HHP: Honululu Heart Pragram HOT: Hypertension Optimal Treatment HPFS: Health Prefessionls Follow-up HT: Hipertansiyon JNC 7: The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure LACI: Laküner infarkt LDL: Low-density lipoprotein LIFE: Cardiovascular Morbidity and Mortality in the Losartan Intervention For Endpoint Reduction MI: Miyokard Infarktüsü MONICA: Monitoring of Trends and Determinants in Cardiovascular Diseases MRFIT: Multiple Risk Factor Intervention Trial MR: Manyetik rezonans NaCI: Sodyum Klorür NCEP ATP III: Ulusal Kolesterol Eğitim Programı Erişkin Tedavi Paneli III NHS: Nurses’ Health Study NVAF: Nonvalvüler Atrial Fibrilasyon PACI: Parsiyel anterior sirkülasyon infarktları IX POCI: Posterior sirkülasyon infarktları RR: Relatif Risk SAK: Subaraknoid Kanama SHEP: Systolic Hypertension in the Elderly Program SPSS: Statistical Package for the Social Sciences SVH: Serebrovasküler Hastalık TACI: Total Anterior Sirkülasyon Infarkt TEKHARF: Türk Erişkinlerinde Kalp Hastalıkları ve Risk Faktörleri Çalışması TG: Trigliserit THINK: Türkiyede Hipertansif Hastalarda İnme Riski ve İnme Riski Açısından Bölgesel Farklılıkların Belirlenmesi: Hastane Tabanlı, Kesitsel, Epidemiyolojik Anket Çalışması TOAST: Trial of Org 10172 in Acute Stroke Treatment USG: Doppler Ultrasonografi WHO: World Health Organisation VLDL: Very-low-density lipoprotein X 1. GİRİŞ 1.1. Problemin Tanımı ve Önemi İnme, hayatın tüm alanlarını etkileyen kronik, önemli bir sağlık sorunudur1. Akut inme, kalp hastalıkları ve kanserin ardından en sık üçüncü ölüm nedeni olup Türkiye’de ve tüm Dünyada, morbidite ve mortalitenin sık nedenleri arasındadır2,3. İnme ayrıca uzun dönem sakatlığın ana nedenidir4. Endüstrileşmiş toplumlarda hastane başvurularında ve sağlık harcamalarında önemli bir yer tutmaktadır5. Dünya Sağlık Örgütü’nün (DSÖ) raporuna göre 2002 yılında 5.5 milyon kişinin inme nedeniyle öldüğü belirtilmiştir6. Avrupa ülkelerinde her yıl yüzbinde 100-200 yeni olgu bildirilmektedir7. ABD’de de her yıl 700.000 yeni inme olgusu gelişmekte ve bu hastalarında %20’si aynı yıl içerisinde ölmektedir8,9. Yıllara ve ülkelere göre değişmekle beraber, inme erkeklerde yüz binde 174, kadınlarda yüz binde 122 oranlarında bildirilmiştir7. Türkiye’de tüm ölümlerin %40.6’sı kalp hastalıklarından, %6.8’i Serebrovasküler hastalıklardan (SVH) kaynaklanmaktadır. Bu oranla SVH Türkiye’de üçüncü en sık ölüm nedenidir3. Ülkemizde 1996 yılında yapılan çok merkezli inme çalışması sonuçlarına göre, Türkiye’de nüfusa göre oranlandığında her yıl yeni 125.000 inme olgusunun görüldüğü, mortalite oranının ise %24 civarında olduğu görülmüştür10. 2020’li yıllarda inmenin koroner arter hastalıkları ile birlikte, sağlıklı yaşamın kaybındaki en önemli neden olacağı düşünülmektedir4. 1 İnmede yüksek mortalite dışında, inme geçiren hastaların yaklaşık üçte biri kalıcı olarak fiziksel fonksiyon eksikliği yaşamaktadır11. Bu durum, hastanın ve ailesinin ekonomik, sosyal, psikolojik hayatı ve genel yaşam kalitesi üzerine olumsuz etki oluşturmaktadır. Bu hastaların sürekli bakım ve tedavi masrafları, kişiye ve topluma ciddi mali yük getirmektedir12,13,14. İnme, yüksek mortalite ve morbidite riski taşıması ve tedavisinin yüksek maliyetli olması nedeniyle toplum sağlığı açısından büyük önem taşımaktadır15. İnme sonrasında birçok komplikasyon ortaya çıkmakta ve hastaların yaşam kalitesini etkileyerek oldukça önemli bir sağlık problemi oluşturmaktadır16. İnmeden sonra altı aydan uzun süre yaşayanların %1218’inde afazi, %22’sinde yürüyememe, %32’sinde depresyon, %48’inde hemiparezi gelişmektedir17. İnmeli hastaların %10’u tamamen, %25’i minör bozukluklar ile iyileşmekte, %40’ında orta dereceden ileri dereceye kadar yetersizlikler görülmekte, yaklaşık %14’ünde ise takip eden bir yıl içerisinde tekrarlamaktadır. Bir yılın sonunda hastaların %53-76’sı günlük yaşam aktivitelerini bağımsız olarak sürdürebilirken, %8-28’i ise tamamen bağımlı olmakta ve bakıma ihtiyaç duymaktadır18. Bu nedenle inmeye yol açan risk faktörlerinin bilinmesi ve önlemlerin alınması birincil korunmada oldukça önemlidir. İnmede; yaş, cinsiyet, ırk ve aile öyküsü gibi değiştirilemeyen risk faktörleri ile hipertansiyon, diabetes mellitus, kardiyovasküler hastalıklar (kalp yetmezliği, sol ventriküler hipertrofi, atrial fibrilasyon), dislipidemi, diyet ve beslenme alışkanlığı, obezite, sigara kullanımı, fiziksel inaktivite, alkol kullanımı, oral kontraseptif kullanımı gibi değiştirilebilir risk faktörleri de bulunmaktadır19. 2 Ülkemizde inmenin önemli bir sağlık sorunu olduğu konusunda tam bir fikir birliği vardır. Ancak gerek düzenli sağlık kayıtlarının ve ölüm verilerinin bulunmayışı, gerekse epidemiyoloji alanındaki genel çalışma eksikliğinin bir sonucu olarak ülkemize özgü risk faktörü dağılımı ve bunların klinik inme alt tipleriyle ilişkisi hakkında çok az bilgi bulunmaktadır20. Bu nedenle, ülkemizde geniş epidemiyolojik çalışmalar yapılarak sık görülen risk faktörlerinin belirlenmesi, özellikle değiştirilebilir, azaltılabilir olan risk faktörlerinin ortaya konması, alınacak koruyucu önlemler açısından son derece önem teşkil etmektedir21. Son yıllarda serebrovasküler hastalıklara bağlı mortalitede belirgin azalma görülmesinde, risk faktörleri ile mücadelenin önemli rol oynadığı bildirilmektedir22. Risk faktörlerinin tanınması, önlenmesi ve tedavi edilmesiyle, inme sıklığı ve buna bağlı mortalite son yıllarda azalmıştır. Ancak gelişmiş ülkelerde yaşlı nüfusun artması, gelişmekte olan ülkelerde de infeksiyon ve diğer bazı ölüme neden olan hastalıkların daha iyi tedavi edilmesi nedeniyle önümüzdeki yıllarda inme sıklığında artış beklenmektedir7. İnmede; yüksek ölüm riski, uzun süreli fonksiyonel ve nörolojik kayıplar ve ilk inmeden sonra tekrarlama olasılığı nedeniyle toplumsal sağlık üzerine etkilerinin azaltılmasında en etkili yöntem risk faktörlerinin önlenmesi olarak görünmektedir. İnmenin kötü sonuçlarının azaltılmasında eğitim ve tarama programları geliştirilmeli ve risk faktörü taşıyan bireylerin yakın takibi ve tedavisi gerçekleştirilmelidir23. Bu nedenle birinci basamak sağlık kuruluşları tarafından yapılan risk belirleme ve özel tarama programları, yüksek risk taşıyan bireyler için önemlidir. Bireyin yaşam kalitesini arttırmada; birey ve toplumlara korunma önlemleri ve risk faktörlerini anlatma, risklerini belirleme ve fark ettirme, toplum tarama programlarını planlama ve uygulama, 3 şüphelileri ayrıntılı tanı yöntemleri için sevk etme ve izleme, hemşirenin birincil ve ikincil koruma kapsamındaki faaliyet ve rollerindendir24. Hemşirenin, toplumda önemli sağlık sorunu oluşturan bir hastalığa etkin ve kaliteli hemşirelik yaklaşımında bulunabilmesi için, hizmet verdiği toplumun yapısını, sosyo-kültürel özelliklerini, sağlık alışkanlıklarını ve sağlıklarını olumsuz etkileyebilecek davranışlarını bilmesi gerekmektedir. Bu nedenle risk faktörlerinin belirlenip bireyin bu konularda bilinçlendirilmesi, durumuyla baş edebilecek duruma gelmesi ve oluşabilecek komplikasyonların önlenmesi açısından son derece önemlidir25. Kronik hastalıkların yaşam süresi ve kalitesine olan olumsuz etkisi, maddi ve manevi maliyetlerin yüksekliği düşünüldüğünde yaşam tarzını değiştirmeye yönelik koruyucu programların önemi daha iyi anlaşılacaktır. Risk faktörlerinin kontrol altına alınması ve diğer temel önlemlerle hastaneye yatış, pahalı tedavi edici ve cerrahi işlem gerektiren hastalıkların azalması ve bu hastalıklara bağlı iş gücü kayıpları ve ölümlerin de azalması ile ekonomik yük de azalacaktır26. Bu nedenlerle bu araştırmanın inmenin önlenmesine yönelik sağlık eğitimi ve tarama programlarına yol göstereceği düşünülmektedir. 1.2. Araştırmanın Amacı Bu araştırma, bireylerin inme risk faktörlerini bilme durumları ve aldıkları önlemlerin belirlenmesi amacıyla yapılmıştır. 4 2. GENEL BİLGİLER 2.1. İnme DSÖ, inmeyi en geniş anlamıyla “serebral fonksiyondaki fokal bozukluğa ilişkin, 24 saatten uzun süren ya da vasküler kökenli bir neden dışında belirgin bir neden olmaksızın ölüme yol açan, hızlı gelişen klinik belirtiler” olarak tanımlamıştır27,28. İnme, popülasyonlarda sosyoekonomik önemi giderek artan bir hastalıktır. Yaş standardizasyonu yapıldıktan sonra 55 ve üstü yaşlarda toplam inme insidansı yıllık 4.2-6.5/1000 olarak görülmektedir. Yaşa spesifik inme insidansının, dekad artışı ile de progressif bir şekilde yükseldiği gözlenmiştir. Örneğin; 45 yaş altı kişilerde inme insidansı 0.1-0.3/1000 kişi/yıl; 75-84 yaş arası 12.0-20.0/1000 kişi/yıl olarak değişmektedir. Yaşa bağlı en fazla inme oranı Japonya, Rusya ve Ukrayna’da gözlenmektedir4. Bölgesel çalışmaların sonuçları, 1980 yılından itibaren inme insidansında azalma olmadığını, hatta artma olabileceğini ortaya koymaktadır. İsveç’te 1989-1998 yılları arasında inme insidans oranları erkeklerde yılda %3.1 ve kadınlarda yılda %2.9 artmıştır4. ABD’de akut inme insidansı 1980-1994 yıllarında, 1975-1979 yıllarına göre %17 artmıştır. İnme ile ilişkili mortalite oranı azalırken inme insidansında artış olması, özürlülük ile yaşayan inme geçirmiş kişi sayısında artışa neden olmuş ve bu artış, inme geçiren kişinin ailesi, toplum ve sağlık sistemi üzerinde gittikçe artan bir yük oluşturmuştur4. 5 Northern Manhattan İnme Çalışması’nda 20-45 yaşları arasında ve 45 yaş ve üzerinde inme insidans oranları karşılaştırılmıştır. Toplam inme insidans oranının ilerleyen yaşla birlikte arttığı, ancak bu artışın esas olarak infarkt insidansındaki artıştan ve daha az oranda da intrakraniyal hemoraji oranındaki artıştan kaynaklandığı saptanmıştır. Subaraknoid kanama (SAK) olasılığı ise yaşla birlikte minimal artış göstermiştir. 45 yaş altındakilerde hemorajik inmenin, iskemik inmeye oranı 45 yaş ve üzerindekilerden daha yüksektir. SAK insidansının erkeklerde 35-54 yaşları arasında, kadınlarda 4564 yaşları arasında en yüksek olduğu bildirilmiştir4. İnme prevalansı, ülkelere göre önemli değişiklik göstermektedir. Finlandiya’da prevelans erkekler için 1030, kadınlar için 580; Fransa’da 1445; gelişmekte olan ülkelerde daha da çeşitlilik göstermekte ve prevalans Hindistan için 58/100000 iken Çin’de 620 olarak bildirilmiştir29,30. ABD’de 18 yaştan büyükler için inme prevalans tahminleri beyazlarda %2.3, siyahlarda %3.4, Amerika yerlilerinde %5.8 ve Asya orijinlilerde %2 olarak bildirilmiştir31,32. Her yıl 780000 kişi yeni veya tekrarlayan inme ile karşılaşmaktadır. Bunların yaklaşık dörtte biri yeni, dörtte üçü tekrarlayan inmedir. Her 40 saniyede bir kişi inme geçirmektedir33. İnme subtiplerine bakıldığında, dünya genelinde iskemik inmenin bütün inmelerin %80’ini, intraserebral hemorajilerin %15 ve SAK sıklığının %5’ini oluşturduğu bildirilmiştir29. Türkiye’de inme alt tiplerinin dağılımı Avrupa ve ABD’ye göre farklılık göstermektedir. Hemorajik inme sıklığı dünya genelinde bildirilen değerlerden daha yüksek olarak ortaya çıkmaktadır. Türk Çok merkezli İnme Çalışmasında bu sıklıklar %29 hemoraji, %71 iskemi olarak bildirilmiştir34. Kumral ve arkadaşlarının çalışmalarında 6 iskemik inme %,77 hemorajik inme %17 ve SAK ise %4 oranlarında bildirilmiştir34. Serebrovasküler hastalıktan ölüm, nörolojik hastalıkların neden olduğu ölümler arasında %85 ile birinci sıradadır29. İnmeler, endüstrileşmiş ülkelerin çoğunda ölüm olgularının yaklaşık %10’unu oluşturmaktadır ve bu ölümlerin çoğu 65 yaşın üzerindeki hastalarda görülmektedir. ABD’de her yıl, inmeyle ilişkili en az 167.800 ölüm olgusu kaydedilmekte ve yaşa göre ayarlanmış ortalama inme mortalitesi yıl başına 100.000’de 50-100 dür27. Sağlık Bakanlığı ve Hıfzıssıhha Enstitüsünün 2002-2004 yılları arasında yapmış olduğu Türkiye Hastalık Yükü Çalışmasından elde edilen verilere göre, serebrovasküler hastalıktan ölüm, ülkemiz genelinde erkeklerde %15.5, kadınlarda ise 15.7 olarak bulunmuştur35. Türkiye’de ölüme neden olan ilk 10 hastalığın dağılımı incelendiğinde, kardiyovasküler hastalıklar %21.7 ile birinci sırada, serebrovasküler hastalıklar ise %15 ile ikinci sırada ölüm nedenidir36. İnmeli hastaların %20’si erken dönemde olmak üzere, %30’u bir yıl içinde ölmekte, yaşayanların üçte biri de günlük işlerinde başkalarına muhtaç olarak yaşamlarını sürdürebilmektedirler. İnme, toplumda üçüncü en sık ölüm nedeni olmasının yanı sıra, erişkinlerde ilk sırada gelen maluliyet nedenidir. Nörolojik hastalıklar nedeniyle hastaneye yatan olguların yarısından fazlasını inmeli hastalar oluşturmaktadır28. Bu nedenle inme risk faktörlerinin önlenmesi önemlidir37. Nüfusu giderek yaşlanan ülkemizde de inmenin çok önemli ve önlenebilir bir sağlık sorunu olduğu açıktır28. 7 2.2. Serebral Dolaşımın Fizyolojisi Beyin damar hastalıklarına bağlı oluşan patolojik süreçleri anlayabilmek için beyin metabolizması ve dolaşımı ile ilgili fizyolojik olayları (mekanizmaları) bilmek önemlidir. Beyin, metabolik ihtiyacını karşılayacak olan enerjiyi sadece glikozdan elde eder ve fonksiyonlarını sürdürebilmesi için yeterli oksijen ve glikoz içeren sürekli kan akımına ihtiyaç duyar. Gri cevherde bölgesel kan akımı, metabolik ihtiyacı daha az olan beyaz cevherden fazladır. Serebral korteksin oksijen kullanımı 6ml/100g/dak, buna karşılık beyaz cevherin bir dakikadaki oksijen kullanımı 2ml/100g/dakikadır. Glikoz kullanımı 4,5-7 mg/100g/dak arasında değişmektedir. Beyin gerekli sabit oksijen ve glikozu, kardiyak debinin %15’ini oluşturan ve dakikada 800 ml olan kan akımından karşılar. Bu değerlere karşılık gelen beyin kan akımı ihtiyacı 40-60 ml/dk/100 gramdır. Beyin kan akımını kandaki oksijen basıncı, karbondiyoksit basıncı etkilediği gibi, kafa içi basınç değişikliklerinden de etkilenir28. Normal şartlarda beyindeki kan akımını, kafa tabanındaki serebral perfüzyon basıncı ile serebrovasküler direnç belirler. Ortalama serebral perfüzyon basıncı, serebral dolaşımdaki ortalama arteryel kan basıncı ile venöz basınç arasındaki farka eşittir. İstemli hareket ile motor korteks uyarıldığında metabolik ihtiyacı artmasına bağlı olarak bölgesel olarak beyin kan akımı artarak ihtiyacı karşılar. Fizyolojik şartların korunduğu durumda beyin kan akımı sistemik kan basıncı değişikliklerinden etkilenmez. Sistemik ortalama arter basıncı 60 ile 160 mmHg değerleri arasında kaldığı sürece beyin otoregülasyon damarlardaki kan olarak direnç akımının sabit adlandırılır. değişikliği ile kalmasını sağlayan Otoregulasyon sağlanır. mekanizma başlıca Sistemik prekapiller kan basıncı 8 yükseldiğinde beyin kan akımını sabit tutmak için pial damarlar daralırken, kan basıncının düştüğü durumda ise pial damarlar genişler. İskemik inme, subaraknoid kanama, kafa travması, kanda parsiyel karbondioksit basıncının artması gibi serebral otoregulasyonun bozulduğu durumlarda beyin kan akımı, perfüzyon basıncındaki değişikliklerden etkilenir28. Beyin kan akımı, 20 ml/dk/100gr altına indiğinde iskemik dokunun enerji ihtiyacı en alt seviyedir ki bu dönemde bir süre için de olsa hücre bütünlüğü korunur fakat iskemi süresi uzarsa hücre ölümü başlar. 15ml/dk/100gr olduğunda, Elektroensefalografi (EEG) de aktivite kaydedilmez ve uyarılmış potansiyeller kaybolur. 10ml/dak/100gr olduğunda hücre harabiyeti başlar. ATP (Adenozintrifosfat) kaybını tam iskemide beyin hücreleri bir saat kadar tolere edebilir. İskemik hücrede, ATP üretilemez, laktat ve hidrojen iyonları birikmeye başlar ve laktik asidoz oluşur. Normal şartlarda hücre içinde bulunan potasyum iyonu ile ekstrasellüler bölgede yer alan sodyum ve kalsiyum iyonları arasındaki dengeyi sağlayan iyon pompasının ihtiyacı olan enerji sağlanamadığından potasyum hücre dışına çıkar. Bu sırada kalsiyum ve sodyum iyonu, su ile birlikte hücre içerisine girer, glutamat ve aspartat gibi eksitatör aminoasitlerin salınımı eşlik eder. Kalsiyumun hücre içine girmesi sitotoksik ödem ve giderek geriye dönüşümsüz hücre ölümü süreci başlamış olur. Kalsiyum fosfolipazı aktive ederek membrana bağlı gliserofosfolipidlerin serbest yağ asitlerine hidrolizine ve sonuçta diğer membran lipidlerinin serbest radikal peroksidasyonuna neden olur. Ayrıca kalsiyum proteaz enzimlerinin aktivasyonuna neden olarak proteinlerin lizisine ve nitrik oksit sentetazın aktivasyonuyla serbest radikallerin çıkmasına neden olur. Tüm bunların sonucunda da irreversibl hücre hasarı meydana gelir ve hücre ölümü gerçekleşir28. 9 Akut iskemik olaylarda, merkezde iskemiden en çok zarar gören bir alan ile çevresinde enerji metabolizması bozulan ve bu nedenle elektriksel aktivitesini sürdüremeyen buna karşılık hücre içi ve dışı arasındaki iyon dengesini koruyabilen irreversibil hücre ölümünün başlamadığı bölge iskemik penumbra olarak adlandırılır. Penumbrada iskeminin 6 saattan fazla sürmesi halinde ya da serebral kan akımının 8-9 l/100g/dk’nın altına düşmesi süreden bağımsız olarak infarkta neden olur. Akut iskemiden dakikalar ve saatler sonra sitotoksik ödem gelişir ve reversibl olabilir. İskemik ödem ise inmeden 24-72 saat sonra giderek artar ve 5. gün civarında maksimuma varır28,38. 2.3. İnmede Etyoloji ve Sınıflandırma İnme etyolojisine yönelik ilk sınıflandırmalar, genellikle lezyonun patolojisine göre yapılmış ve tüm inmeler, “İskemik” ve “Hemorajik” olmak üzere iki ana gruba ayrılmıştır. Daha sonraki çalışmalarda ise, ileri nöroradyolojik, kardiyolojik, hematolojik ve biyokimyasal tetkiklerin kullanılmasıyla, lezyonun patolojisi ile birlikte, lezyon lokalizasyonu ve oluş mekanizması göz önüne alınarak sınıflandırmalar yapılmıştır. Buna göre yapılan inme sınıflandırması, serebral iskemi (%60-80), intraserebral hemoraji (%10-15), subaraknoid kanama (%3-10) olmak üzere 3 ana grupta toplanmıştır39. 2.3.1. Serebral İskemi Serebral iskemilerde etyolojiye göre sınıflandırma, akut iskeminin tedavisi ve prognozun yanı sıra, ikincil koruma açısından çok 10 önemlidir39. Bamford ve arkadaşları 1991 yılında klinik bulguları ön planda tutarak sınıflandırma yapmışlardır40; 1. Total anterior sirkülasyon infarktları (TACI). 2. Parsiyel anterior sirkülasyon infarktları (PACI). 3. Posterior sirkülasyon infarktları (POCI). 4. Laküner infarktlar (LACI). 1993 yılında TOAST “Trial of Org 10172 in Acute Stroke Treatment” çalışmasında kullanılan sınıflandırmada ise, klinik bulguların yanı sıra etyolojiye de yer verilmiştir41. 1. Geniş arter aterosklerozu (tromboz veya emboli). 2. Kardiyoembolizm. 3. Küçük damar oklüzyonu (laküner infarktlar). 4. Diğer belirlenen nedenlere bağlı iskemik inme. 5. Nedeni belirlenemeyen iskemik inme. 2.3.1.1. Geniş Arter Aterosklerozu Tüm iskemik inmelerin %50’si geniş arter aterosklerozuna bağlıdır. Bu iskemi alt grubu, sıklıkla ekstrakraniyal ve daha nadir olmak üzere intrakraniyal damarlarda ve bunların bifurkasyon bölgelerinde oluşan aterom plaklarının rüptürü ve bunu takip eden tromboza bağlı olarak gelişir. Bu mekanizmada, proksimal arterin %70-80 ve üzerindeki darlıkları söz konusudur. Ayrıca, aterotrombotik lezyondan kopan trombosit, kolesterol gibi bazı parçaların arterden artere embolizm mekanizması ile distal arterleri tıkaması mümkündür39. 11 Geniş arter aterosklerozuna bağlı inmelerde, özgeçmişte sıklıkla, 15 dk. ile 1 saat arasında süren geçici iskemik ataklar ve intermittant kladikasyo bulunur. Karotis üfürümü ve distal nabızların alınmaması ayırıcı tanıda önemlidir. Nörolojik defisit olarak, ekstremitelerde distal veya proksimal ağırlıklı kuvvet kayıpları ve özellikle distal embolizm vakalarında fokal kortikal bulgular ortaya çıkar. İnmenin geniş arter aterosklerozuna bağlı olduğunu söyleyebilmek için bilgisayarlı beyin tomografisi (BBT) ve kranyal manyetik rezonans (MR)’da, bir arter alanına uyan infarktüs çapının 1.5 cm.’den büyük olması, Doppler ultrasonografi (USG) ve anjiografi de ise, semptomdan sorumlu damarda, %50’den fazla stenoz veya oklüzyon tespit edilmesi gereklidir39. 2.3.1.2. Kardiyoembolizm Tüm iskemik inmelerin %20’sini oluşturan kardiyoembolizmde, arteriyal oklüzyonun nedeni kalpten kaynaklanan embolilerdir. Emboliye yol açan kalp hastalıkları, yüksek riskli ve orta riskli olmak üzere alt gruplara ayrılmıştır. Orta riskli hastalıklarda, diğer inme nedenleri bulunmazsa, olası kardiyoembolik inme tanısı konulabilir39. Kardiyoembolik inmeler, ani gelişen, bazen bilinç bozukluğunun eşlik ettiği inmelerdir. Başlangıçta, sıklıkla epileptik nöbetler inmeye eşlik eder, bazı vakalarda ise, ilerleyen saatlerde, nörolojik defisitte hızlı düzelmeler gözlenir. BT veya MR’de, geniş arter aterosklerozunda olduğu gibi, bir arter alanına uyan geniş kortikal infarktlar görülmekle birlikte, değişik vasküler alanlarda birden fazla lezyonun varlığı ya da sistemik embolizm 12 ayırıcı tanıda yol göstericidir. Bu vakalarda, geniş arter aterosklerozu ekarte edilmelidir39. 2.3.1.3. Küçük Damar Oklüzyonu (laküner infarktlar) Genellikle, hipertansiyon veya diyabeti olan yaşlı hastalarda ortaya çıkan bu inme tipi, tüm iskemik inmelerin %25’ini oluşturur. Bu hastalık tanısı için karakteristik klinik sendromlar (pür motor, pür sensoriyel, sensorimotor inme ve ataksik hemiparezi vb) ve nöroradyolojik olarak 1.5 cm den küçük, derin infarktların gözlenmesi tanı koydurur. Bu vakalarda, potansiyel kardiyoembolizm ya da ipsilateral arterde %50’den fazla stenoza yol açan büyük damar tıkanmaları bulunmamalıdır39. 2.3.1.4. Diğer Belirlenen Nedenlere Bağlı İskemik İnme Bu grupta, santral sinir sisteminin primer ve sekonder vaskülitleri, CADASIL (cerebral autosomal dominant arteriopathy with subcortical infarcts and leukoencephalopathy/serebral otozomal dominant arteryopati subkortikal infarktlar ve lökoensefalopati) ve serebral amiloid anjiopati gibi nadir küçük damar hastalıkları, konjenital damar hastalıkları, mitokondriyal hastalıklar, travma ve disseksiyon ile kan hastalıkları yer alır ve tüm iskemik inmelerin %5’inden daha az oranda görülürler. Anjiografi, leptomeningeal biyopsi ve ayrıntılı hematolojik, biyokimyasal ve mikrobiyolojik testlerle tanı konur. Potansiyel kardiyoembolizm ve geniş arter aterosklerozu ekarte edilmelidir39. 13 2.3.1.5. Nedeni Belirlenemeyen İskemik İnme Bu grupta ayrıntılı tetkiklere rağmen etyolojisi bulunamayan serebral infarktlarla, yeterli tetkik edilemeyen vakalar yer alır. Ayrıca, yapılan tetkiklerde birden fazla etyolojik neden bulunan vakalar bu grupta değerlendirilir39. 2.3.2. İntraserebral Hemoraji İntraserebral hemorajide kanamanın kaynağı, beyin parankiminde olup, sıklıkla küçük penetran arterlerin kanamasıyla bazal ganglion, talamus, pons gibi beynin derin bölgelerinde hematomlar meydana gelir. Başlıca neden, hipertansiyona bağlı olarak bu arterlerde akkiz olarak gelişen Charcot-Bouchard anevrizması rüptürüdür. Klinik tablo, ani gelişen başağrısı, bulantı, kusma, bilinç bozukluğu ve fokal nörolojik defisitlerle karakterizedir. Ağır klinik bulgulara yol açmayan küçük hematomlar dışında, mortalite oldukça yüksek olup, %70’lere kadar çıkmaktadır39. 2.3.3. Subaraknoid Kanama (SAK) Subaraknoid kanama, beyni çevreleyen zarlar ve beyin omurilik sıvısına olan kanamadır. Subaraknoid kanamanın başlıca nedeni, konjenital veya akkiz faktörlere bağlı olarak gelişen anevrizmalardır. Anevrizmalar, genellikle beyin tabanındaki arterler üzerinde ve bifurkasyon bölgelerinde bulunurlar. Subaraknoid kanamanın diğer nedenleri ise, arteriovenöz 14 malformasyonlar, travma, antikoagülan ve kanama diyatezleridir. Klinik bulguları, ani başlangıçlı şiddetli başağrısı, bulantı, kusma ve bilinç bozukluğu olup, fokal nörolojik defisit genellikle bulunmaz. Hastalığa bağlı ölüm oranı, %30-70 dir39. 2.4. Tekrarlayan İnme İnmeden sonraki ilk aylarda risk en yüksektir. İlk defa inme geçiren hastaların %2-3 kadarı ilk bir ay içinde, %15-16’sı ise ilk altı ay içinde tekrar inme geçirmektedir. Bu oran, yaş ve cinsiyetleri benzer olan genel popülsyondaki inme riskinden yaklaşık onbeş kat fazladır. İnme sonrası ilk yıldan sonra tekrar inme geçirme riski yılda %5 civarındadır. Bu oran ise genel popülasyondaki inme riskinden yaklaşık dokuz kat fazladır42. İnme rekürensi riskini belirleyen en önemli faktör inme etyolojisidir. Hemorajik inmeler içinde arteriovenöz malformasyona ve amiloid anjiyopatiye bağlı olanların tekrarlama riski daha yüksekken, hipertansif hemorajilerin kan basıncı kontrolü sağlandığı taktirde tekrarlama riski düşüktür. İskemik inmeler arasında ise rekürens riski, kısmi anterior sirkülasyon infarktı (Oxfordshire Community Stroke Project sınıflamasına göre) ya da kardiyoembolik inmesi olan hastalarda en yüksek (bu hastalarda aktif bir tekrarlayan emboli odağının varlığını destekler), laküner infarktlı hastalarda ise en düşüktür42. 15 2.5. İnme Risk Faktörleri Bir hastalığın oluşmasında yatkınlık yaratan etmenler risk faktörü olarak tanımlanır28. İnme görülme sıklığında artışa neden olan risk faktörleri değiştirilemeyen ve değiştirilebilen risk faktörleri olarak sınıflandırılmaktadır (Tablo 1). Tablo 1: İnme Risk Faktörleri19,28,43,44 I– Değiştirilemeyen Risk Faktörleri - Yaş II– Değiştirilebilen Risk Faktörleri A. Kesinleşmiş faktörler - Cinsiyet - Hipertansiyon - Irk - Diabetes Mellitus - Aile Öyküsü - Kardiyovasküler Hastalıklar - Dislipidemi - Sigara - Geçici İskemik Atak B. Kesinleşmemiş faktörler - Diyet ve Beslenme Alışkanlığı - Obezite - Fiziksel İnaktivite * 19,28,43,44 nolu kaynaklardan - Alkol Kullanımı değiştirilerek alınmıştır. - Oral Kontraseptif Kullanımı 16 2.5.1. Değiştirilemeyen Risk Faktörleri Değiştirilemeyen risk faktörlerine sahip hastalar, en yüksek riske sahip olmakla birlikte, değiştirilebilir risk faktörlerinden korunma ve bu faktörlerin tedavisinden yarar görebilirler45. 2.5.1.1. Yaş İnmeyle ilişkili en güçlü belirleyici unsur yaştır27. Yaş ilerledikçe inme riskinin arttığı bilinmektedir. 55 yaşından sonraki her dekatta bu risk iki kat artmaktadır39,20. İnme geçirenlerin yaklaşık %70’i 65 yaşın üzerindedir28. 2.5.1.2. Cinsiyet İnme erkeklerde kadınlara göre daha fazla görülmektedir. Ancak 35-44 yaş arası ve ≥85 yaşındaki kadınlarda inme insidansı erkeklere göre daha yüksek oranlardadır. Gebelik ve oral kontraseptif kullanımı genç kadınlarda riski attırırken, ileri yaşta ise erkeklerin kardiyovasküler hastalıklar nedeni ile daha erken yaşta ölümü neden olarak gösterilmektedir46,47,48. 2.5.1.3. Irk Afrika ve Hispanik kökenli Amerikalılarda, Avrupa kökenli Amerikalılara göre inme insidansı ve ölüm oranı daha yüksek oranda 17 bulunmaktadır49,50,51,52. Toplum tabanlı ateroskleroz risk çalışmasında, siyah ırkta beyazlara göre inme insidansı daha yüksek oranda saptanmıştır53. Siyah ırkta hipertansiyon, obezite ve diyabetin daha yaygın oranda bulunması da olası faktörler arasındadır54. Bazı Asya gruplarında da inme insidans hızı yüksek oranlara ulaşmaktadır. Sonuç olarak siyah ve sarı ırkta, beyaz ırka göre inme insidansı daha fazladır55. 2.5.1.4. Aile öyküsü Ailede, anne ya da babada inme öyküsünün bulunması, artmış inme riski ile paralellik taşımaktadır56,57. Aile öyküsünün risk faktörü oluşunda çeşitli etmenler rol oynamaktadır. Bunlar, benzer yaşam tarzları, beslenme alışkanlıkları ve bazı herediter özellikler olabilir. Monozigot ikizlerde inme riski, dizigot ikizlere göre daha yüksektir. Yapılan toplum temelli bir çalışmada, kardiyoembolik inme dışındaki inme subtiplerinde, birinci derece yakınlarda inme öyküsünün anlamlı derecede yüksek olduğu, bu bulgunun genç inmeli vakalarda ve hipertansiyon öyküsünün varlığında anlam kazandığını göstermiş olup, özellikle bu vakalarda moleküler genetik çalışmaların yapılmasının önemli olduğu belirtilmektedir39,58. 18 2.5.2. Değiştirilebilen Risk Faktörleri A. Kesinleşmiş Faktörler 2.5.2.1. Hipertansiyon Hipertansiyon, hem iskemik, hem de hemorajik inme için major risk faktörü oluşturmaktadır61,62. İnmelerin yaklaşık %60’ı hipertansiyona bağlanabilir28. Kan basıncı ne kadar yüksekse, inme riski de o kadar artmaktadır63,27. Kan basıncı, hipertansif bireylerde olduğu kadar hipertansiyonu olmayanlarda da inme risk faktörlerinden biridir56. Framingham çalışmasında 55 yaşında normotansif olan kişilerde, hipertansiyon gelişme riskinin yaşam boyunca %90 olduğu belirtilmiştir64. Kan basıncının kontrol altına alınması, inme riskinden korunmanın yanında diğer hedef organların (konjestif kalp yetmezliği, böbrek yetmezliği) zarar görmesini de önlemektedir64. Tüm antihipertansif tedavilerin inme insidansını %35-44 oranında azalttığı saptanmıştır. Son tedavi rehberlerinde kan basınının <140/90 mmHg olması vurgulanmaktadır65. Ancak DM (Diabetes Mellitus) gibi diğer risk faktörü de olan hastalarda daha azaltılması gerektiği belirtilmektedir64. Hipertansiyon tedavisinin inmenin birincil korunmasındaki yararı açıktır66. Antihipertansif tedavilerle yapılan birçok çalışma sonunda (SHEP-Systolic Hypertension in the Elderly Program/Yaşlılarda Sistolik Hipertansiyon, Syst-Eur-The Systolic Hypertension in Europe/Avrupa’da Sistolik Hipertansiyon, HOT-Hypertension Optimal Treatment/Hipertansiyon Optimal Tedavi, ALLHAT-Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial/Kalp Krizini Önlemek için Antihipertansif ve Lipid Düşürücü Tedavi, LIFE-Cardiovascular Morbidity and Mortality in the 19 Losartan Intervention For Endpoint Reduction/Son Nokta Azalması İçin Losartan Müdahalesinde Kardivasküler Morbidite ve Mortalite), farklı antihipertansifler kullanılmış olsa da, her birinde inme riskini azaltma sağladığı sonucuna varılmıştır66,67,68,69,70. Antihipertansif tedavinin etkisine rağmen, toplumun büyük bir bölümü hipertansiyon açısından ya tanısız ya da yetersiz tedavi almaktadır67. Normotansif bireylerde de inme riskini azaltmak için yaşam stili değişiklikleri ve ilaç dışı tedaviler önerilmektedir71. 2.5.2.1.1. Hipertansiyonda Yaşam Tarzı Değişiklikleri Hipertansiyonun önlenmesi, geciktirilmesi ve tedavisinde yaşam tarzı değişikliğinin çok önemli yeri vardır. Kan basıncı normal olup diğer risk faktörleri olanlar, sınırda yüksek kan basıncına sahip olanlar ile ilaç tedavisi gerekenler de dâhil tüm hastalara yaşam tarzı değişikliği uygulanmalıdır72. Türkiye'de 2003 yılında yapılan prevalans çalışmasında erişkin nüfusumuzun %14,7’sinin yüksek normal grupta olduğunu ve dört yıl sonra yapılan insidans çalışmasında bu grubun %40,7’sinde hipertansiyon saptandığını düşünürsek özellikle bu gruba uygulanacak yaşam tarzı değişikliği girişimlerinin hipertansiyonun önlenmesi ve geciktirilmesi açısından çok önemli olduğunu söyleyebiliriz73,74. Hastaların yaşam tarzı değişikliğine uyum oranları oldukça düşüktür ve kan basıncı yanıtları da çok değişken olabilmektedir. Bu nedenle yaşam tarzı değişikliği önerilen hastalar yakından izlenmelidir72. Kan basıncını veya kardiyovasküler riski azalttığı kabul gören yaşam tarzı değişikliği girişimleri ve kan basıncı üzerine etkileri Tablo 2’de özetlenmiştir. ESH/ESC (the European Society of Hypertension and the European Society of Cardiology) 2007 kılavuzuna göre altı ve JNC 7 (The Seventh Report of the 20 Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure) kılavuzuna göre beş temel alanda yaşam tarzı değişikliği uygulanması HT (hipertansiyon) tedavisi açısından olumlu sonuçlar vermektedir. ESH/ESC kılavuzunda yaşam tarzı değişikliği önerileri arasında yer alan sigara bırakma JNC 7 önerileri içerisinde ilk sırada yer almamaktadır. Ancak sigara bırakmanın tüm hastalarda önerilmesinin gerekliliği her iki kılavuzda da vurgulanmaktadır75. Tablo 2: Hipertansiyon Tedavisinde Önerilen Yaşam Tarzı Değişiklikleri ve Kan Basıncına Etkileri65 Yaklaşık Sistolik Kan Basıncı Yaşam Tarzı Değişikliği Kilo Verilmesi Öneriler Azalması Normal beden kitle indeksinin 5-20 mmHg/10kg sağlanması Diyette Sodyum Tuz tüketiminin 6 gr’ın (NaCI) Kısıtlaması altında olması Fizik Aktivite Haftanın hemen her günü 30 2-8 mmHg 4-9 mmHg dk hızlı tempoda yürüyüş Alkol Tüketiminin Erkek: 2 birim/gün veya daha Kısıtlanması az alkol alımı, Kadın: 1 birim/ 2-4 mmHg gün veya daha az alkol alımı DASH Diyeti Sebze ve meyveden zengin, 8-14 mmHg yağ içeriği az bir diyet 21 2.5.2.2. Diabetes Mellitus (DM) Tip II DM (diabetes mellitus) olan kişilerde, ateroskleroza artmış bir duyarlılık, arterojenik risk faktörlerinde örn; hipertansiyon, obezite ve anormal lipid düzeylerinde artmış prevalans söz konusudur60. Olgu-kontrol ve prospektif epidemiyolojik çalışmalar iskemik inmede, DM’un bağımsız bir etkisinin olduğunu ve rölatif risk artışının 1.8 ile 6 kat arasında değiştiğini ortaya koymaktadır76,56. “Honolulu Heart çalışması”nda diyabeti olanlarda olmayanlara göre tromboembolik inme riskinin 2 kat arttığı bulunmuştur77. Hipertansiyon ve hiperglisemi kombinasyonunun inmeyi de içine alan DM’ye bağlı komplikasyonları arttırdığına inanılmaktadır. Birçok çalışmada sıkı şeker ve kan basıncı kontrolünün daha liberal kontrole göre inme ve diğer kardiovasküler hastalıklara olan etkisi karşılaştırılmış, sıkı kan basıncı kontrolünün fatal ve nonfatal inmede %44 rölatif risk azalması yaptığı bulunmuştur78. Diabetik hastalarda sıkı hipertansiyon kontrolünün, inme insidansını belirgin şekilde azaltmasına karşı, sıkı glisemik kontrolün 9 yıllık takipte inmede anlamlı azaltma yapmadığı saptanmıştır78,79. Yeni tanı konmuş tip I DM hastalarda sıkı hiperglisemik kontrolü sağlamak için uygulanan yoğun tedavilerin nefropati, retinopati ve periferik nöropati gibi hastalığın mikrovasküler komplikasyonlarını önlediği görülmüştür80. 22 2.5.2.2.1. Diyabetes Mellitusta Yaşam Tarzı Değişiklikleri Obezite ve sedanter yaşam diyabetin en güçlü belirleyicileri olduğu için bu hastalığın önlenmesinde en mantıklı yaklaşım yaşam tarzı değişikliğidir. Bu konuda hazırlanmış kılavuzlar öncelikle yoğun yaşam tarzı değişikliği (fizik aktivitenin artırılması, diyetin modifiye edilmesi ve orta derecede kilo kaybı) önerisinde bulunmaktadır81. Dayanıklılık ve güç antrenmanları insülin duyarlılığını düzeltebilmekte, visseral yağlanmayı azaltabilmekte, kan basıncını düşürebilmekte ve dislipidemiyi 82 düzeltebilmektedir . Glikoz toleransı bozulmuş bireylerde, yaşam tarzı değişikliğinin diyabet progresyonu üzerine olumlu etkisini gösteren en önemli çalışmalar Çin’nin Da Qing Şehri’nde yapılan “Da Qing Bozulmuş Glikoz Toleransı ve Diyabet Çalışması (the Da Qing IGT and Diabetes Study)”, “Finlandiya Diyabeti Önleme Çalışması (Finnish Diabetes Prevention Study)” ve “Diyabeti Önleme Programı (Diabetes Prevention Program)” dır83,84,85. Da Qing Bozulmuş Glikoz Toleransı ve Diyabet Çalışması’nda 577 bozulmuş glikoz toleransı (BGT) olan birey kontrol, diyet, egzersiz ve diyet+egzersiz grubuna randomize edilmiştir. Beden kitle indeksi (BKI)>25 kg/m2 olanlarda hedef BKI<23 kg/m2 olarak belirlenmiş ve ayda 0.5-1.0 kg, kilo kaybı sağlayacak diyet verilmiştir. BKI<25 kg/m2 olan katılımcılara da 25-30 kkal/kg’lik diyet önerilmiştir. Egzersiz grubundakiler boş zamanlarında yaptıkları egzersizi artırmaları konusunda teşvik edilmiş, günlük aktivite düzeyi ve süresi belirlenmiştir. Altı yıl sonunda yalnız diyet uygulanan grupta diyabet gelişme riski, kontrol grubuna kıyasla %31, egzersiz grubunda %46, diyet+egzersiz grubunda %42’lik azalma göstermiştir83. 23 Finlandiya Diyabeti Önleme Çalışması (Finnish Diabetes Prevention Study) 532 BGT’li birey ile yapılmıştır. Bireyler normal bakım ve yoğun diyet+egzersiz programına randomize edilmişler ve ortalama 3.2 yıllık takip sonucunda diyabet gelişme oranları karşılaştırılmıştır. Diyet ile en az %5 kilo kaybı hedeflenmiştir. Diyette total yağ miktarının <%30, satüre yağ tüketiminin <%10 olması ve 15gr/1000 kalori lifli yiyecek tüketilmesi istenmiştir. Diyet ile birlikte her gün 30 dakika hafif egzersiz önerisinde bulunulmuştur. Çalışmanın sonunda diyet ve egzersiz uygulanan grupta diyabet gelişme olasılığında kontrol grubuna kıyasla %58’lik azalma saptanmıştır. Katılımcılar ayrıca 3 yıl daha aktif diyet ve egzersiz programı uygulanmadan izlenmiş, toplam 7 yıl sonunda diyet ve egzersiz uygulanan grupta, diyabet gelişme sıklığı 100 kişi/yıl için %4.3, kontrol grubunda %7.4 olarak bulunmuş ve %43’lük azalma olduğu ifade edilmiştir84. Diyabeti Önleme Programı (Diabetes Prevention Program) en geniş katılımlı çalışmadır. 3234 katılımcı normal tedavi+Plasebo, Metformin veya yaşam tarzı değişikliğine randomize edilmiştir. Ortalama takip süresi 2.8 yıldır. Yaşam tarzı değişikliğinde hedef ≥%7 kilo kaybı, yağ alımının azaltılması (<%25) ve haftada 150 dakikalık fizik aktivite olarak belirlenmiştir. Yirmi dördüncü haftada katılımcıların %50’si, son kontrolde de %38’i hedeflenen kilo kaybına, ayrıca %74’ü yine 24. haftada ve %38’i de son kontrolde hedeflenen fizik aktivite düzeyine ulaşmıştır. Diyabet insidansı kontrol grubuna kıyasla yaşam tarzı değişikliği grubunda %58, metformin grubunda %31 oranında azalmıştır85. Bu üç geniş katılımlı, randomize çalışma BGT bulunan yüksek riskli kişilerde yaşam tarzı değişikliğinin diyabetin ortaya çıkışını önemli ölçüde azalttığını, diyabetin önlenmesinde en etkin yöntem olduğunu göstermiştir. Özellikle Diyabeti Önleme Programı’nda 24 yaşam tarzı değişikliği bire bir farmakolojik tedavi ile karşılaştırılmış ve üstünlüğü kanıtlanmıştır82. 2.5.2.3. Kardiyovasküler Hastalıklar Kardiyovasküler hastalıklar arasında dilate kardiyomiyopati, valvüler kalp hastalıkları (örn; mitral kapak prolapsusu, endokardit, prostetik kalp kapakları), intrakardiyak konjenital defektler (örn; patent foramen ovale, atrial septal defekt, atrial septal anevrizma) yer almaktadır60. Bazı yayınlarda genç popülasyonda kriptojenik inmelerin %40’ını kardiyak kaynaklı embolilerin oluşturduğu bildirilmektedir86,87. Semptomatik ve asemptomatik kardiyak hastalıklar, serbrovasküler hastalıklarla güçlü bir ilişki içinde bulunmuştur88,89,90. Miyokard infarktüsü (MI), atrial fibrilasyon gelişmesi açısından risk oluşturmakta ve kardiyojenik emboli kaynağı olabilmektedir91. Orta yaş ve üzerinde, en sık görülen kardiyoemboli nedeni MI’dır. MI’dan sonra inme gelişme riski ilk iki hafta içerisinde yüksek olup ön duvar infarktüslerinde ve düşük ejeksiyon fraksiyonu bulunan hastalarda risk artmaktadır. Fragmingham Kalp Çalışması’nda akut MI’dan sonra altı yıl içerisinde inme gelişme riski erkeklerde %8, kadınlarda %11 olarak bulunmuştur. İskemik kalp hastalığı nedeniyle koroner arter by-pass greft (CABG) uygulanan hastalarda perioperatif inme riski ise %1-7 olup, bireyin daha önce inme geçirmiş olması, yaş, diyabet ve AF (atrial fibrilasyon) bu riski arttırmaktadır. Operasyon süresi ve aortik ateroskleroz da riski arttıran diğer nedenlerdir39 İleri yaşta en önemli kardiyojenik emboli riski taşıyan hastalık nonvalvüler atrial fibrilasyondur (NVAF). Yaş arttıkça görülme sıklığı da artan 25 bu hastalığın prevelansı 80-89 yaşlarında %8.8’dir. NVAF’da yıllık inme görülme hızı ortalama %2-12 olup, daha önce geçirilen GİA ya da inme, sistolik hipertansiyon ve sol ventrikül fonksiyonlarında azalma, ileri yaş, diyabet bu riski arttırmaktadır39. Oral antikoagülan kullanımı ile AF’ye bağlı inmelerin %70’i önlenebilmektedir28. 2.5.2.3.1. Kardiyovasküler Hastalıklardan Primer Korunma Esasları Primer korunma, hastalık belirti ve bulgularının olmadığı bireylerde yaşam tarzı değişiklikleri ve/veya risk faktörlerinin değiştirilmesi ya da düzeltilmesiyle hastalık oluşumunun engellenmesidir. Kardiyovasküler hastalıklardan korunma, son yılların en fazla tartışılan konularındandır. Farklı ülkeler arasında mortalite oranlarında ciddi farklılıklar görülmesi, bazı çalışmalarda kardiyovasküler hastalık için risk faktörleri bulunmayan kişilerde kardiyovasküler hastalık insidansının az olduğunun gösterilmesi ve sadece yaşam tarzı değişiklikleriyle bile kardiyovasküler hastalık insidansının azaltılabildiğinin gösterilmesi bu konunun halen gündemde olmasını sağlamıştır92,93,94,95. Kardiyovasküler hastalıklar için primer korunma stratejilerinin yararları, büyük çaplı prospektif kohort çalışmalardan gelen verilerle kanıtlanmıştır. Geniş bir çalışma olan “Nurses’ Health Study”de ideal kilosunu koruyan, sağlıklı diyet tüketen, düzenli egzersiz yapan ve sigara içmeyen bir kadının kardiyovasküler olay riskinde %84 azalma olduğu gösterilmiştir95. Benzer olarak “Women’s Health Study”de kadınlarda sağlıklı bir yaşam tarzı ile inme riskinde %55’lik bir azalma sağlandığı ifade edilmiştir96. 26 Kardiyovasküler hastalıkların etyopatogenezinde birçok risk faktörü yer almaktadır. Genellikle risk faktörleri bir arada bulunur. Kardiyovasküler olay geçiren kişilerin büyük bir çoğunluğunda (>%90) en az bir risk faktörü mevcuttur97,98. Risk faktörleri bir arada bulunduklarında sanıldığının üzerinde, bazen ek bir yük getirerek bazen de birlikte oluşturdukları etkiyle kardiyovasküler hastalıklar için büyük bir risk oluşturmaktadır. Uzun sureli bir izlem çalışmasında; sigara içme, serum kolesterol (>200 mg/dL) veya kan basıncı (≥120/80 mmHg) yüksekliğinden herhangi ikisinin ya da tamamının bulunmasının, bu risk faktörlerini bulundurmayanlara göre koroner kalp hastalığı (yaklaşık 5.5), kardiyovasküler hastalık (yaklaşık 4.5) riskinde ve tüm nedenlere bağlı mortalitede (yaklaşık üc kat) ciddi artışa neden olduğu gösterilmiştir99. Başka bir çalışmada da total kolesterol ve sistolik kan basıncı yüksekliğinin birlikte olduğu hastalarda, her ikisi yönünden de düşük riskli tarafta olan hastalara göre inme riskinde sekiz, koroner kalp hastalığında yedi kat artış saptanmıştır100. 2007 Avrupa Kardiyovasküler Korunma Kılavuzu’nda sağlıklı kalmak için sağlanması gereken belli başlı kriterler sigara içmemek, sağlıklı yiyecek tüketmek, fiziksel aktivitede bulunmak, obeziteden kaçınmak, dislipideminin ve kan şekerinin kontrolünü iyi sağlamak olarak sayılmaktadır101. 2.5.2.4. Dislipidemi Epidemiyolojik çalışmalar ilkin kolesterol seviyesi ile inme hızı arasında tutarlı bir ilişki gösterememişse de, daha sonraki geniş popülasyonlu çalışmalarda farklı sonuçlar elde edilmiştir102,103. Erkek cinsiyetini içeren üç prospektif çalışmada yüksek total kolesterol seviyeleri ile (240 ile 270 mg/dl seviyelerinde) iskemik inme hızında artış gösterilmiştir102,103,104. “The Asia 27 Pasific Cohort Studies Collaboration” çalışmasında, total kolesterolde her 1 mmol/L lik (38.7 mg/dl) artış iskemik inme hızında %25’lik bir artışa yol açmıştır105. “The Eurostroke Project” te ise bu artış %6 oranında bulunmuştur106. The US Women’s Pooling Project çalışmasına 30 ile 54 yaşları arasında kadın hastalar katılmış ve total kolesterolde her 1 mmol/L’lik artışın, fatal iskemik inme riskinde %25’lik bir artışa neden olduğu saptanmıştır107. Bu veriler doğrultusunda hem erkek hem de kadın cinsiyette dislipidemi ile iskemik inme riski arasında açık bir ilişki gözükmektedir. Üç prospektif çalışmada, düşük HDL seviyesi ile (<30-35 mg/dl) erkeklerde iskemik inme riskinde artış saptanmıştır. “The Eurostroke project”te düşük LDL’si olan erkek hastalarda daha az iskemik inmeye rastlanırken, kadınlar da bu oran daha yüksek bulunmuştur ki bu cinsiyet farkı Japon ve Amerika çalışmalarında da benzer şekilde sonuçlanmıştır108,109. Yüksek trigliserid (TG) seviyelerinin metabolik sendromun bir parçası olduğu ve yüksek TG seviyelerinin de risk teşkil edeceğine dikkat çekmektedir110. Statinlerin (HMG-CoA redüktaz inhibitörleri) iskemik inme korumasında etkisi onaylanmıştır. Başka bir çalışmada statinlerin geçirilmiş iskemik atakları %25 oranında azalttığı bulunmuştur108. 2.5.2.4.1. Dislipideminin Önlenmesi, Beslenme ve Yaşam Tarzı Değişiklikleri Dislipideminin düzeltilmesi ya da önlenmesinde en temel basamağı yaşam tarzı değişiklikleri, özellikle sağlıklı beslenme ile düzenli fiziksel aktivite oluşturmaktadır. Ancak yaşam tarzı değişikliklerinin yetersiz olduğu ya da riskin yüksek olduğu durumlarda farmakolojik ilaç tedavilerinden 28 yardım alınmalıdır. LDL kolesterolün etkilerini en aza indirgeyecek ilaç sınıfı statinlerdir. Statinler epidemiyolojik çalışmalarda hem koroner hem de serebrovasküler olayları önlemede etkili bulunmuştur111,112,113. Dislipidemi tedavisinin her aşamasında tıbbi beslenme tedavisi ve yaşam tarzı değişiklikleri en başta yer almaktadır. Ulusal Kolesterol Eğitim Programı Erişkin Tedavi Paneli III (NCEP ATP III) kılavuzu, tedavi edici yaşam tarzı değişiklikleri içinde yer alan diyette, trans yağ asitleri de dahil olmak üzere doymuş yağların günlük kalorinin %7’sini geçmemesini ve yemekle alınan günlük kolesterol miktarının 200 mg’ın altında tutulmasını önermektedir. Trans yağ asitleri, ticari kızartmalarda, unlu mamullerde ve margarinlerde kullanılan kısmen hidrojenize edilmiş bitkisel yağlar içerisinde bulunmaktadır. Bunlar, kökenleri olan çoklu doymamış yağlar ile karşılaştırıldıklarında LDL kolesterolü artırmakta, HDL kolesterolü ise düşürmektedirler. Kilo verdirilmesi için 800 kkal ve altındaki çok düşük kalorili diyetlerin bir çok olumsuz yan etkisi olabilmektedir, bu tip aşırı diyetler genellikle başarısızdır. Alkol hem trigliserid hem de HDL kolesterol düzeylerini artırmaktadır. Bu noktada hipertrigliseridemi ve karaciğer hastalığı gibi durumların göz önünde tutulması gerekmektedir. Margarine benzer formdaki bitkisel sterollerin günde 2 gramı geçmeyen miktarlarda alınması ile LDL kolesterolün %10 civarında düşürülebildiği gösterilmiştir. Balık yağındaki omega-3 yağ asitlerinin yararlı etkileri bulunmaktadır, ancak aşırı miktarda omega-6 yağ asidi alımı bazı hayvan çalışmalarında artmış kanser sıklığına yol açmıştır114,115,116. İdeal kiloya inilmesi ve kilo alımını engelleyecek şekilde fiziksel aktivite ile günlük en az 200 kkal harcanması önemlidir. Haftada 4-6 kez 30-60 dakika tempolu yürüyüş, yüzme, bisiklet ya da hastanın tıbbi kapasitesine göre koşu gibi aktivitelerin düzenli ve sürekli olarak yapılması ve hasta aktiviteye alıştıkça şiddetinin artırılması önerilmektedir115,117,118, 119,120. 29 2.5.2.5. Sigara Hemen hemen tüm inme risk faktörlerinin incelendiği geniş ölçekli çalışmalarda (Framingham, Cardiovascular Health Study, The Honolulu Heart Study) sigara içiminin iskemik inme için kuvvetli bir risk faktörü olduğu, diğer risk faktörlerine göre düzetme yapıldıktan sonra riski yaklaşık 2 kat arttırdığı ortaya konulmuştur136,137. Ayrıca sigaranın hemorajik inme riskini de 2 ile 4 kat arttırdığı belirlenmiştir138. 32 çalışmanın meta-analizi sonunda sigara içenlerde içmeyenlere göre, iskemik inme için relatif risk (RR) 1.9 (%95), subaraknoid kanama için 2.9 (%95) olarak bulunmuştur139. Sigara aynı zamanda diğer inme risk faktörlerinin de etkisini potansiyelize edebilir. Sigara ve oral kontraseptifler arasında sinerjistik etki bulunmaktadır ve birlikte bulunduklarında iskemik inme riski 7.2, hemorajik inme riski 3.7 kata çıkmaktadır60. Kabul gören diğer bir görüş de pasif sigara içicilerde kalp hastalığı riskinin bulunmasıdır140. Birçok çalışmada pasif sigara içiminin de inme için bir risk oluşturduğu ancak bunun aktif içicilere göre daha az olduğu saptanmıştır141. Sigaranın daralmış damarda trombüs oluşumu üzerine akut, ateroskleroz yükünü arttırıcı olarak da kronik etkisi bulunmaktadır142. Tek bir sigaranın bile kalp hızını, ortalama arter basıncını arttırıcı etkisi vardır. Aktif ve pasif sigara içiminin ateroskleroz gelişmesi ile ilişkisi bulunmaktadır143. En etkili koruma yöntemi sigara içilmemesi ve pasif içiciliğin önlenmesidir. Sigaranın kesilmesi ile inme riskinde hızlı bir azalma olmakla birlikte bu hiç sigara içmeyenlerin oranına ulaşmamaktadır142,144. Sigarayı 30 bırakma ve bunu devamlı kılma zor ulaşılan bir konudur. Nikotin bağımlıları için davranış terapisi, farmokolojik tedaviler, sosyal destek ve sigarayı bırakma kampanyaları etkili tedavi yöntemleri arasında yer almaktadır145. 2.5.2.6. Geçici İskemik Atak (GİA) Geçici iskemik atak bir vasküler sistemin iskemisine bağlı olarak meydana gelen ve yirmi dört saatten daha kısa süren fokal beyin disfonksiyonuna bağlı gelişen belirti ve bulgulardır. Sık tekrarlayan geçici iskemik ataklar yüksek inme riski taşır. Bir önceki inme, ikinci bir inme için tek başına bir risk faktörüdür59. GİA, inme gelişimi ve ölüm için önemli bir öngörücüdür. İskemik inme olgularının yaklaşık %15’i inme öncesi GİA geçirmektedir. GİA sonrası 90 günlük inme riski %3-17.3’tür ve bu oran ilk 30 gün içerisinde en yüksektir. GİA geçiren olgularda 10 yıllık inme riski %18.8 ve kombine inme, miyokard infarktı ya da vasküler kaynaklı ölüm riski %42.8’dir. GİA geçiren her 4 olgudan yaklaşık biri bir yıl içerisinde ölmektedir4. İnmedeki risk faktörleri, kardiyovasküler hastalıklardaki risk faktörleri ile örtüşmektedir. Bu ortak risk faktörlerinin kontrolü vasküler hastalıkların genel olarak azalmasını sağlayacaktır. Nonserebrovasküler aterosklerotik vasküler hastalığı (koroner arter hastalığı, kalp yetmezliği, periferik damar hastalığı gibi) bulunan bireylerde artmış inme riski bulunmaktadır. Bu durumların tedavisinin, inme riskini de azaltacağı unutulmamalıdır60. 31 B. Kesinleşmemiş Faktörler 2.5.2.7. Diyet ve Beslenme Alışkanlığı Artmış meyve ve sebze, düşük yağ tüketimi, inme riskinde azalma ile ilişkilendirilmiştir121. Hemşirelerin Sağlık Çalışması (NHS:Nurses’ Health Study) ve Sağlık Profesyonelleri Takip Çalışması’nda (HPFS:Health Prefessionls Follow-up), en fazla sebze ve meyve tüketen grupta relatif inme riski 0.69 olarak bulunmuştur39. Ekolojik analizlerde, Framingham çalışmasında ve İngiltere’de vejeteryanlarla yapılan bir çalışmada meyvesebze tüketiminin arttığı gruplarda aterosklerotik inme oranının düşük olduğu bildirilmektedir56. Bazı prospektif çalışmalarda yüksek sodyum alımının inme riskini arttırdığı, yüksek potasyumun ise azalttığı görülmüştür122,123. Özellikle bu elektrolitlerin kan basıncında değişime yol açarak buna neden olduğu düşünülmektedir. Günlük Na+ alımı ≤2.3 g/gün (100 mmol/gün), K+ alımı ≥4.7 g/gün (120 mmol/gün) olarak önerilmektedir60. 1960’lı yıllardan başlayarak yapılan çalışmalarda diyetteki doymuş ve doymamış yağın lipoprotein metabolizması üzerindeki etkileri araştırılmıştır. Bu çalışmalarda doymuş yağ asitlerinin hem total ve düşük dansiteli lipoprotein (LDL) kolesterol hem de HDL kolesterolü artırdığı; doymamış yağların ise HDL kolesterolü artırırken total ve LDL kolesterolü azalttıkları gösterilmiştir. Hatta doymuş yağların HDL kolesterolü doymamış yağlara göre daha çok artırdığı gösterilmiş, ancak LDL kolesterolü de benzer şekilde daha çok artırdıklarından, net etki LDL/HDL oranında artış şeklinde 32 olmuştur124. Ayrıca doymuş yağ asitleri yerine karbonhidratların konması hem LDL hem de HDL kolesterolde düşüşe neden olurken, trigliserit düzeylerinde artışa neden olmakta bu nedenle de LDL/HDL oranında sağlanan düşüşle kardiyovasküler riskte beklenen azalma karşılanamamaktadır124. Bu nedenlerle alınan diyetteki yağ oranlarında değişme yapılmadan doymamış yağ oranını artırmak bu konuda daha mantıklı görünmektedir ki çalışmalarla da desteklenmiştir125,126,127,128. Geniş çaplı “Nurses’ Health Study” kohortunda doymuş yağ alımı ile kardiyovasküler riskin arttığı, tekli ya da çoklu doymamış yağlarla azaldığı gösterilmiştir129. Omega-3 yağ asitleri de kardiyak aritmileri engelleyerek, trigliserit düzeylerini düşürerek, endotel disfonksiyonunu iyileştirerek ve tromboza yatkınlığı azaltarak koroner kalp hastalığı riskini azaltmaktadır130,131. Bir meta-analizde de omega-3 yönünden zengin bir besin olan balık tüketiminin artırılmasıyla koroner kalp hastalığı mortalitesinde azalma olduğu gösterilmiştir132. 2.5.2.8. Obezite Dünya Sağlık Örgütü tarafından obezite ölçütü olarak kullanılan beden kitle indeksi (BKİ=vücut ağılığı (kilo)/[boy (m)])2 ile yapılan sınıflamada 18.8-24.9 normal, 25-29.9 kilo fazlalığı, >30 obezite, >40 ileri derecede obezite olarak tanımlanmaktadır133. Son dönemlerde abdominal obezite kavramı önem kazanmaktadır. Abdominal obezitede, ya bel-kalça oranı ya da bel çevresi ölçümü kullanılmaktadır. Erkeklerde bel çevresi >102 cm, kadınlarda >88 cm’in üzerinde olma abdominal obezite olarak kabul edilmektedir. Geniş çaplı prospektif çalışmalarda artmış kilo ve abdominal yağ dokusu inme riskinde artmaya yol açmaktadır134. Kilo vermenin, inme riskini azaltmadaki etkisi klinik gözlemlerle kanıtlanmamış olmakla birlikte, kan 33 basıncını düşürdüğü ve indirekt olarak inme riski üzerine etkisinin olduğunu belirtilmektedir60. 2.5.2.8.1. Obezitenin Önlenmesi Obezite toplumumuzda sıklığı giderek artan bir risk faktörüdür. Gerek çocukluk, gerekse erişkin yaşlarda fazla kilo alımının önlenmesi önemli bir hedeftir. Fazla kilolu ve obez kişiler mutlaka kalori kısıtlaması ve düzenli fizik egzersiz ile kilolarını verme yönünde teşvik edilmelidir. Kalori kısıtlaması yapılarak sağlanan %5-10 oranındaki kilo kaybı kardiyovasküler hastalık ve inme riskinde azalma sağlamaktadır133. Kilo kaybını sağlamak ve kaybedilen kilonun geri alımını önlemek için düzenli fiziksel aktivitenin arttırılması gerekmektedir. Sedanter yaşayan kişilerde öncelikle 30-45 dakika yürüme önerilerek aktivitenin arttırılması sağlanmalıdır. Genel olarak 100-200 kcal’lik enerji harcanması sağlanmalıdır. Kişilerin kendi özel yaşantılarına uygun bir şekilde kontrollerini kendilerinin yapması sağlanarak, yiyecek tüketiminin azaltılması ve fiziksel aktivitenin arttırılması önerilmektedir135. 2.5.2.9. Fiziksel İnaktivite Fiziksel aktivitenin inmenin önlenmesi üzerindeki olumlu etkilerini destekleyen bir çok gösterge bulunmaktadır. Kuzey Manhattan İnme Çalışması’nda, boş zamanlarda yapılan fiziksel aktivitenin erkek ve kadınlar, genç ve yaşlılar, beyaz, siyah ve hispanikler arasında azalan inme riski ile 34 yakından ilişkili olduğu görülmüştür27. Framingham, Honolulu Kalp Programı ve Oslo çalışmaları erkeklerde fiziksel aktivitenin koruyucu etkisini göstermiştir. Hemşirelerin Sağlık Çalışması (Nurses’ Health Study) ve Copenhagen City Kalp çalışması kadınlarda fiziksel aktivitenin seviyesi ile inme insidansı arasında ters bir ilişki bulunmuştur56. Fiziksel yönden sağlıklı olmak, vasküler lezyonların gelişimi üzerine direkt etkilere sahip olduğu gibi LDL kolesterolü ve trigliseritleri düşürerek, HDL kolesterolü artırarak, kilo verilmesine ve kan basıncı düşüşüne katkı sağlayarak dolaylı yollardan da etkilidir. Bu nedenle tüm erişkinlere hatta çocukluk çağından başlayarak tüm kişilere düzenli fiziksel aktiviteleri günlük yaşamın bir parçası olarak kabul etmeleri ve uygulamaları önerilmelidir146. Kardiyovasküler riski en düşük düzeyde tutacak fiziksel aktiviteler haftada dört-beş gün, en az 30-45 dakika ve maksimal kalp hızının %60-75’ine ulaşılacak şekilde olmalıdır. Bu ise; büyük kas gruplarının çalışmasını sağlayan yürüyüş, jogging, bisiklet ve yüzme gibi egzersizlerle mümkün olmaktadır118. Koruyucu fiziksel aktivitenin sıklığı ve süresi tam olarak belirlenmemiş olmakla birlikte, “National Institute of Health” tarafından her gün 30 dakikalık egzersiz önerilmektedir39. Kuzey Manhattan İnme Çalışması, yoğun ve uzun süre fiziksel aktivite yapanların, hafif-orta yapanlara göre daha az risk taşıdıklarını göstermiştir56. Ancak, yaşlı popülasyonda ağır ve uzun egzersizler yapan insan sayısı az olduğundan, fiziksel aktivitenin etkinliğini değerlendirmek zordur. Fiziksel egzersiz, ayrıca hipertansiyon, hiperlipidemi, diyabetes mellitus, vücut ağırlığı gibi diğer risk faktörleri üzerine etkiyerek de korunma sağlayabilir. Bunlara ek olarak, plazma fibrinojeni, trombosit 35 aktivitesi, plazma doku plazminojen aktivatör aktivitesi ve HDL konsantrasyonları da, egzersizlerle azalmaktadır56. 2.5.2.10. Alkol İnme açısından bir risk faktörü olarak alkolün rolü inme alt tipi ve alınan alkol dozuna bağımlıdır. Aşırı alkol kullanımının intraserebral ve subaraknoid kanama açısından risk faktörü olduğu gösterilmiştir, ancak alkol ile serebral infarkt arasındaki ilişki tartışmalı bir konudur. Elde edilen çalışma sonuçları; alkolün hem erkek hem de kadınlarda kesin, bağımsız bir etkisi olduğu; yalnızca erkeklerde etkili olduğu; karışıklığa neden olabilecek diğer risk faktörlerin kontrol edilmesinden sonra, sigara kullanımında olduğu gibi bir etkisi olmadığı şeklinde çelişkilidir. Az sayıda epidemiyolojik çalışmada, alkol ile iskemik inme arasında J-biçimli bir ilişki dikkati çekmiştir27. Hafif ya da orta oranda alkol tüketiminin iskemik inmeden koruyucu yönü olurken, çok fazla tüketenlerde bu risk artmaktadır147. Honolulu Kalp Çalışması ve Finlandiya çalışmasında, sürekli ve fazla miktarda alkol tüketen kişilerde, anevrizmal ve nonanevrizmal intraserebral kanamalarda en az 3 kat artış olduğu saptanmıştır39. Bu nedenle koruyucu miktar ile riskli miktar arasındaki çizginin belirlenmesi önemlidir. Günlük aşılmaması gereken miktarlar kadınlar için bir kadeh, erkekler için ise iki kadehtir148. Avrupa 2007 Hipertansiyon kılavuzu’nda erkeklerin 20-30 g, kadınların ise 10-20 g etanolu aşmamaları önerilmektedir149. 36 2.5.2.11. Oral Kontraseptif Kullanımı Oral kontraseptiflerin inme riski, içeriklerindeki estradiol miktarı ile ilişkili olup, 50 mikrogram’dan fazla estradiol içeren ilk jenerasyon ilaçlarda bu risk yüksektir. Son zamanlarda kullanılan düşük estradiollü ve kombine preparatlarla yapılan çalışmalarda (WHO çalışması ve Transnational Case Control) ise, iskemik ve hemorajik inme riskinde hafif bir artış gözlenmiştir. Bu nedenle, özellikle 35 yaşın üzerinde olan, ailede subaraknoid kanama öyküsü bulunan, sigara içen, migren ya da hipertansiyonu bulunan kadınlara diğer kontrasepsiyon yöntemleri önerilmektedir39. 2.5.3. Birincil Korunmada Vasküler Risk Faktörlerine Yaklaşım150 Birincil korumanın amacı asemptomatik kişilerde inme riskini azaltmaktır. Öneriler Kan basıncı düzenli olarak ölçülmelidir. Yüksek tansiyona müdahelede, hayat tarzı değişiklikleri ve kişiye özgün olarak düzenlenen medikasyon ile, normal değerler olan 120/80 mmHg hedeflenmelidir. Kalp yetmezliği, MI, diyabet veya kronik böbrek yetmezliği olan prehipertansif (120139/80-90 mmHg) hastalarda, ilaç tedavisi endikedir. 37 Kan şekeri düzenli olarak ölçülmelidir. Diyabetin, hayat tarzı değişiklikleri ve kişiye özgün olarak düzenlenen medikasyon ile tedavi edilmesi önerilir. Diyabetik hastalarda hipertansiyon, kan basıncı <130/80 mmHg olacak şekilde, agresif olarak tedavi edilmelidir. Mümkünse medikasyon, anjiyotensin konverting enzim inhibitörü veya anjiyotensin reseptör blokörünü içermelidir. Kan kolesterol düzeyleri düzenli olarak ölçülmelidir. Yüksek kolesterol düzeyinin (ör. 150 mg/dl; 3.9 mmol/l) yaşam tarzı değişiklikleri ve bir statin ile tedavi edilmesi önerilir. Sigaranın bırakılması önerilir. Yoğun alkol kullanımının bırakılması önerilir. Düzenli fiziksel aktivite önerilir. Tuz ve satüre yağ asitlerinden fakir, meyve ve sebze içeriği yüksek, lifli besinlerden zengin diyet önerilir. Artmış BKİ olan hastaların kilo azaltıcı diyete başlaması önerilir. Sigarasız, düşük-normal beden kitle endeksi, ılımlı alkol tüketimi, düzenli egzersiz ve sağlıklı diyeti içeren bir yaşam tarzı iskemik inme riskinde azalmayı sağlar96. 38 2.6. İnmenin Önlenmesinin Önemi ve Hemşirenin Rolü 2.6.1. İnmenin Önlenmesinin Önemi İnme riski, bireylerin sahip olduğu risk faktörü sayısı ve bu faktörlerin bağımsız ve birbirlerine göre rölatif risklerine bağlı olarak kişiden kişiye değişmektedir. Günümüzde inme risk faktörlerinin büyük çoğunluğunun tanımlanmış ve tedavi edilebilir oldukları gösterilmiştir. Ancak halen gerekli ve etkin önleme yöntemleri yeterince uygulanmamaktadır. Yüksek ölüm riskinin olması, uzun süreli özürlülüğe yol açması ve ilk inmeden sonra tekrarlama olasılığı nedeniyle serebrovasküler hastalıkların toplumsal sağlık üzerine etkilerinin azaltılmasında en etkili yöntem risk faktörlerinin önlenmesi olarak görünmektedir23. SVH’ın önlenmesi, ölüm ve sakatlığı azaltmada tıbbi ve cerrahi tedaviden daha etkilidir. Önleyici tedavi, risk faktörlerinin belirlenmesine ve bunların düzeltilmesine bağlıdır151. Son yıllarda SVH’lara bağlı mortalitede belirgin azalma görülmesinde risk faktörleri ile mücadelenin önemli rol oynadığı bildirilmektedir22. Bu nedenle bilinen risk faktörlerinin belirlenmesi ve henüz bilinmeyen risk faktörlerinin ortaya konması, koruyucu tedavi açısından önemlidir22,151. İnme vakalarının önlenmesinde en önemli nokta, artmış risk faktörlerini taşıyan kişilerin belirlenmesi ve bu risk faktörlerinin en aza indirilmeye çalışılmasıdır. Her ne kadar risk faktörleri azaltılabilse de yaş, cinsiyet, ırk, aile öyküsü ve etnik köken gibi risk faktörlerini değiştirmek olası değildir. Bu faktörler değiştirilebilir olmasalar da, varlıkları halinde 39 değiştirilebilen risk faktörlerinin daha sıkı takip ve tedavisinin sağlanması ile inme riskinin azaltılmasına yardımcı olabilirler152. Randomize klinik çalışmalar değiştirilebilir risk faktörlerinin tedavi ve modifikasyonunun inme riskini azaltabildiğini göstermiştir153,154. İnmeyi tamamen ortadan kaldırma olasılığı olmaması nedeniyle, inmenin kötü sonuçlarını azaltmaya yönelik eğitim ve hasta tarama programları geliştirilmeli ve risk faktörü taşıyan bireylerin yakın takibi ve tedavisi gerçekleştirilmelidir23. 2.6.2. Sağlık Eğitimi ve Sağlığın Yükseltilmesinde Hemşirenin Rolü İnsan sağlığındaki ilerlemeler sağlık bilimlerindeki geIişmelerin yanı sıra, insanların bu gelişmeler doğrultusunda yaşam biçimlerini değiştirmelerine bağlıdır. Bu değişmeyi sağlamada, sağlığın korunmasında ve geliştirilmesinde en önemli yöntemlerden birisi "sağlık eğitimi"dir155. Dünya Sağlık Örgütü sağlık eğitimini şöyle tanımlamıştır: “Sağlık eğitimi kişilere, sağlıklı yaşam için alınması gerekli önlemleri benimsetmeye ve uygulamaya inandırmak, kendilerine sunulan sağlık hizmetlerini doğru olarak kullanmaya alıştırmak, sağlık durumlarını ve çevrelerini iyileştirmek amacı ile, birey olarak veya topluca karar aldırmaktır”. Sağlık eğitiminin amacı; bireyin toplumun ve gereksinimlerini karşılayacak, sağlıklı yaşam için kişilerin sağlıklarını korumalarını ve geliştirmelerini, tedavi olanaklarından yararlanmaları ve olumlu bir çevre yaratmalarını sağlayacak davranış değişikliği oluşturmaktır155. Sağlık eğitimi uygulamaları eğitilen kişilere göre 40 üç grupta toplanabilir: Ailede sağlık eğitimi, okullarda sağlık eğitimi ve toplumda yetişkinlerin eğitimi. Hastalıkların erken tanısı için dünyanın hemen her ülkesinde yaygın olarak kullanılan yöntem halkın eğitimidir. Hastalıkların erken belirtisi olabilecek bazı bulgular çeşitli eğitim yöntemleri ile kişilere öğretilmekte, bu belirtileri kendisinde fark eden bireylerin bir sağlık kuruluşuna başvurması istenmektedir156. Bireylerin ortaya çıkan durumla baş edebilmesi için, yani uyumu kolaylaştırmada yeni duruma yönelik eğitimi çok önemlidir. Kendi kendine kontrollerini yapabilen, anlayabilen ve gereken önlemleri alabilen kişilerin sağlığı daha az zedelenebilir25. Toplumda önemli bir sağlık sorunu oluşturan bir hastalığın etkin ve kaliteli bir bakım alabilmesinde, hemşirenin hizmet verdiği toplumun yapısını, sosyo-kültürel özellikleri, sağlık alışkanlıklarını ve sağlıklarını olumsuz etkileyebilecek davranışlarını bilmesi verilecek hizmetin kalitesini ve etkinliğini artırmasında çok önemlidir. Bu nedenle hizmet götürülecek toplumun, herhangi bir hastalığa ilişkin, hastalığa bakış açısı, tedaviye uyumu ve risk faktörlerine ilişkin tutumlarının ortaya çıkarılması gerekmektedir. Ayrıca risk faktörlerinin belirlenip bireyin bu konularda bilinçlendirilmesi, durumuyla baş edebilecek duruma gelmesi ve oluşabilecek komplikasyonların önlenmesi açısından son derece önemlidir25. Sağlığın yükseltilmesinde birey ve ailelerdeki potansiyel riski saptamak hemşirelik işlevlerinin ilk adımını oluşturmaktır. Birey ve ailenin 41 sağlığının yükseltilmesi hizmetlerinin koordine edilmesi önemli bir diğer hemşirelik işlevidir. Danışmanlık hizmetinde hemşirenin rolü önemlidir. Hemşireler özel bilgi ve becerileriyle sorunları çözmede danışmanlık hizmeti sunabilirler. Birey ve toplumun kendi bakımlarından (self-care) sorumlu olmalarını sağlamada hemşirelerin katkısı büyüktür. Tüm sağlık bakımının beklide %85’ini bireylerinin kendilerinin sağlayabileceği tahmin edilmektedir. Sağlığın yükseltilmesinde sağlık eğitiminin önemi yadsınamaz. Hemşirelerin hasta ya da sağlıklı bireyin eğitiminde önemli görevleri vardır156. İnme risk faktörleri incelendiğinde başta hipertansiyon olmak üzere önemli bir bölümünün kontrol altına alınabileceği görülmektedir. Risk faktörleri konusunda halkımızı bilinçlendirmek ve risk faktörlerinin önemi açısından periyodik olarak gerekli eğitimi vermek gerekli ve önemlidir. 42 3. GEREÇ ve YÖNTEM 3.1. Araştırmanın Şekli Bireylerin inme risk faktörlerini bilme durumları ve aldıkları önlemlerin belirlenmesi amacıyla tanımlayıcı olarak yapılmıştır. 3.2. Araştırmanın Yapıldığı Yer ve Özellikleri Araştırma, Çankırı İl Sağlık Müdürlüğü’ne bağlı ve Çankırı il merkezinde bulunan toplam 7 Aile Sağlığı Merkezi’nden biri olan Cumhuriyet Aile Sağlığı Merkezi’nin hizmet alanında yer alan bölgelerde yapılmıştır. 2009 verilerine göre Cumhuriyet Aile Sağlığı Merkezi toplam nüfusu 27153 olup toplam erkek nüfusu 13254, kadın nüfusu 13899’dur. Bölgenin 15 ve üzeri yaş nüfusu ise toplam 21730’dir. Cumhuriyet Aile Sağlığı Merkezi’nde yedi hekim, altı hemşire, iki ebe, bir sağlık memuru, bir laborant, iki röntgen teknisyeni görev yapmaktadır. Merkez’de hasta muayenesi, bebek-gebe-çocuk izlemleri, bebek ve gebe aşıları, aile planlaması danışmanlığı ve aile planlaması yöntemlerinin dağıtımı, enjeksiyon, pansuman, röntgen ve laboratuar hizmetleri olmak üzere birinci basamak sağlık hizmetleri verilmektedir. Hastalar sağlık merkezine kendileri başvuruda bulunmakta olup sadece 43 yatağa bağımlı hastalara ev ziyaretleri yapılmaktadır. Ayrıca hekim ve hemşireler tarafından ayda bir köy ziyaretleri yapılmaktadır. Cumhuriyet Aile Sağlığı Merkezi’nin Seçilme Nedeni: İl merkezinde bulunan en geniş nüfusa sahip aile sağlığı merkezi olması, Trigliserit, total kolesterol, HDL, LDL, VLDL, HbA1c, hematokrit değerlerinin bakıldığı ve kayıt edildiği bir laboratuarın bulunması, Hekimlerin ve diğer sağlık personelinin araştırmaya destek vermeleri uygulama alanı olarak seçiminde belirleyici olmuştur. 3.3. 3.3.1. Araştırmanın Evreni ve Örneklemi Araştırmanın Evreni Araştırmanın evrenini, Haziran-Ağustos 2010 tarihleri arasında Cumhuriyet Aile Sağlığı Merkezi’nin hizmet alanında yer alan bölgelerden merkeze başvuran ve araştırmamıza katılmayı kabul eden 15 yaş ve üzeri toplam 21730 birey oluşturmuştur. Araştırmaya katılanların alt yaş sınırı 15’tir. Çalışmalarda genç inme yaş aralığı genellikle 15-45 yaş olarak çalışılmıştır157,158,159,160,161. Bununla beraber bazı çalışmalarda 55 yaş grubu da bu sınıfa dahil edilmiştir162. The National Survey of Stroke’a göre tüm inmelerin %3.7’si 45 yaş altında olmaktadır163. Bazı çalışmalarda ise genç erişkindeki yıllık 44 insidans oranı 6-20/100.000 olarak verilmiştir164,165,166. Bir başka çalışmada bu oran 5/100.000 kişidir167. 55 yaşından sonra erkeklerde ve kadınlarda her 10 yılda inme riski ikiye katlanmaktadır28,168,169. Bu nedenle gruplama 10 yaş aralıklarla yapılmıştır. Demografik veri olarak alınan yaş, aynı zamanda inmenin değiştirilemeyen risk faktörlerinden biridir. 3.3.2. Araştırmanın Örneklemi İlk olarak NCSS PASS 2008 programı ile toplam örneklem sayısı tespit edilmiştir. Daha sonra 7 hekime düşen kişi sayısı 7 tabaka olarak ele alınıp, her bir tabakadan kaç örneklem alınacağı orantı yoluyla elde edilmiş ve sonuçlar tablo halinde verilmiştir (Tablo 3). 45 Tablo 3: Tabakalı Örneklem Sonuçları Tabaka 1. Tabaka 2. Tabaka 3. Tabaka 4. Tabaka 5. Tabaka 6. Tabaka 7. Tabaka Hekim 1 2 3 4 5 6 7 Toplam Kriter Erkek Kadın Toplam N 1627 1696 3323 P 0,075 0,078 n 22 23 46 N 1469 1607 3076 P 0,068 0,074 n 20 22 42 N 1472 1912 3384 P 0,068 0,088 n 20 26 47 N 1456 1590 3046 P 0,067 0,073 n 20 22 42 N 1394 1445 2839 P 0,064 0,066 n 19 20 39 N 1600 1571 3171 P 0,074 0,072 n 22 22 44 N 1465 1428 2893 P 0,067 0,066 n 20 20 N 10483 11249 n 145 155 40 21732 300 46 Belirlenen kriterlere (15 yaş ve üzeri) göre yapılan örneklem genişliği hesabında minimum 300 katılımcı seçildiği takdirde araştırmanın gücü % 93 olarak bulunmuştur. Yapılan hesaplamalarda toplumda inme risk faktörlerinin bilinme oranı 0.55 olarak alınmıştır. Koçer, A. ve ark. nın (2001) yapmış olduğu çalışmada da risk faktörlerini bilen katılımcıların oranı 357 (%58.3) olarak bulunmuştur170. Araştırmanın gücünü artırmak amacıyla örnekleme, Cumhuriyet Aile Sağlığı Merkezi’ne bu merkeze bağlı bölgelerden başvuran 15 yaş ve üzeri 330 birey alınmıştır. 3.4. Verilerin Toplanması Veri toplamada, araştırmacı tarafından literatür incelenerek17,19,39,45,170 hazırlanan Soru Formu (Ek 2) kullanılmıştır. 3.4.1. Veri Toplama Aracı Soru Formu dört bölümden oluşmaktadır; - Birinci bölümde; bireylerin demografik özelliklerini (cinsiyet, yaş, medeni durum, çocuk sayısı, eğitim durumu, çalışma statüsü, aylık geliri) tanımlamaya yönelik sorular yer almaktadır. 47 - İkinci bölümde; tıbbi öyküye ilişkin (daha önce inme geçirme durumu, ailede inme öyküsü, kan basıncı, kalp hastalığı, şeker hastalığı, sigara ve alkol kullanma, diyeti olma, egzersiz yapma ve doğum kontrol hapı kullanma durumu) sorular bulunmaktadır. - Üçüncü bölümde; inme risk faktörlerini ve bu risk faktörlerine ilişkin önlemleri bilme durumları ile aldıkları önlemlere yönelik sorular bulunmaktadır. Risk faktörlerinin sıralaması (hipertansiyon, obezite, fiziksel aktivite, diyabet, dislipidemi, sigara, diyet ve beslenme alışkanlıkları, alkol kullanımı, kardiyovasküler hastalıklar ve oral kontraseptif kullanma durumu) bireylerin risk faktörlerini bilme durumlarına göre yapılmıştır. - Dördüncü bölümde ise; bireyin, boy, ağırlık, beden kitle indeksi, kan basıncı, kan lipit düzeyleri (trigiliserit, total kolesterol, HDL, LDL, VLDL), kan glikoz düzeyi ile ilgili laboratuvar ölçümlerinin kayıt edildiği bölüm bulunmaktadır. 3.4.2. Veri Toplama Aracının Ön Uygulaması Soru formunun ön uygulaması, Cumhuriyet Aile Sağlığı Merkezi’ne başvuran 25 kişi ile gerçekleştirilmiş ve soru formunda gerekli düzenlemeler yapılmıştır. Ön uygulama yapılan 25 birey araştırma örneklemine alınmamıştır. 48 3.4.3. Veri Toplama Aracının Uygulanması Soru formu haziran-ağustos 2010 tarihleri arasında bireylerle yüz yüze görüşülerek doldurulmuş ve uygulama üç ay sürmüştür. Dördüncü bölüme bireyler ile ilgili kilo, boy ve kan basıncı ölçümleri araştırmacı tarafından ölçülüp kayıt edilmiştir. Kan lipit ve kan glikoz düzeylerine ilişkin diğer ölçümler (trigliserit, total kolesterol, HDL, LDL, VLDL, hematokrit,) ise kayıtlardan elde edilmiş ve araştırmamızın yürütüldüğü dönemde yapılmış olan en son tetkik sonuçları alınmıştır. 3.4.4. Ölçüm Yöntemleri Bireylerin boy, ağırlık ve kan basıncı ölçümleri uygulama merkezinde bulunan taşınabilir tartı aleti (baskül), standart mezura ve standart civalı sfingomanometre kullanılarak yapılmıştır. Kan basıncı ölçümü: Bireylerin, ölçümden en az 30 dk. öncesine kadar çay, kahve ve sigara içmemiş olmasına dikkat edilmiştir. En az 5 dakika dinlenmeyi takiben oturur pozisyonda 5 dakika aralarla sağ ve sol koldan 2 kez ölçüm yapılıp, sistolik ve diyastolik değerlerin ortalamaları alınmıştır65,171. Boy ve kilo ölçümleri: Bireylerin, ayakkabı ve ağır dış giysileri (palto, pardesü, çanta, ayakkabı, vs.) çıkartılmıştır. Sonuçlara göre beden kitle indeksi (BKI) hesaplanmıştır. BKI = Ağırlık/Boyun karesi (kg/m2). 49 3.5. Verilerin Değerlendirilmesi Araştırmadan elde edilen veriler SPSS 11.5 istatistik paket programı kullanılarak değerlendirilmiştir. Araştırmanın bağımsız değişkenlerini, cinsiyet, yaş, medeni durum, çocuk sayısı, eğitim durumu, çalışma statüsü, aylık geliri düzeyi gibi demografik değişkenler; daha önce inme geçirme durumu, ailede inme öyküsü, kan basıncı, kalp hastalığı, şeker hastalığı, sigara ve alkol kullanma, diyeti olma, egzersiz yapma ve doğum kontrol hapı kullanma durumu oluşturmuştur. Bireylerin inme risk faktörlerini ve bu risk faktörlerine ilişkin önlemleri bilme durumları bilen ve bilmeyen olarak değerlendirilmiş ve araştırmanın bağımlı değişkenini oluşturmuştur. Verilerin değerlendirilmesinde yüzdelik hesapları ve kikare testi kullanılmıştır. 3.6. Araştırmanın Etik Yönü Araştırma öncesinde Ankara Üniversitesi Tıp Fakültesi Etik Kurulu’ndan onay alınmıştır (EK 3). Çankırı İl Sağlık Müdürlüğü’nden yazılı izin alınmıştır (EK 4). Çankırı Cumhuriyet Aile Sağlığı Merkezi’nde çalışmakta olan personel sözlü ve yazılı olarak bilgilendirilmiştir (Ek 5). Hastalara araştırmanın amacı, verilerin nasıl kullanılacağı konularında bilgi verilip, gönüllü onam formu okunarak yazılı izinleri alınmıştır (EK 1). 50 4. BULGULAR Bu bölümde, araştırma kapsamına alınan 330 hastaya ilişkin demografik özellikler, hastalık durumları, risk faktörlerini bilme durumları ve aldıkları önlemleri içeren bulgular yer almaktadır. Tablo 4.1: Bireylerin Demografik Özelliklerine Göre Dağılım (n=330) Cinsiyet Sayı % Erkek 165 50.0 Kadın 165 50.0 35 ve altı 66 20.0 36-45 66 20.0 46-55 66 20.0 56-65 67 20.3 66 ve üzeri 65 19.7 Evli 247 74.8 Bekar 38 11.5 Boşanmış-dul 45 13.6 ഥ =49.75) Yaş grupları (ࢄ Medeni Durum 51 Tablo 4.1’in devamı Çocuk Sayısı Yok 48 14.5 1 24 7.3 2 87 26.4 3 ve üzeri 171 51.8 Okur - yazar değil 43 13.0 Okur - yazar 23 7.0 İlkokul 102 30.9 Ortaokul 43 13.0 Lise 74 22.4 Yüksekokul 45 13.6 Ev hanımı 137 41.5 Emekli 55 16.7 Memur 53 16.1 Serbest meslek 43 13.0 Öğrenci 20 6.1 Sağlık personeli 19 5.8 Yönetici 3 0.9 Karşılıyor 102 30.9 Kısmen karşılıyor 146 44.2 Karşılamıyor 82 24.8 Eğitim Çalışma statüsü Ekonomik durum 52 Tablo 4.1’de araştırmaya katılan bireylerin demografik özellikleri verilmiştir. Araştırmaya katılan bireylerin %50’si kadın, yaş ortalaması 49.75±16.496’dır. Bireylerin %74.8’i evli, %51.8’i üç ve daha fazla sayıda çocuk sahibi, %30.9’u ilkokul mezunu, %41.5’i ev hanımıdır. Bireylerin %30.9’u aylık gelirlerinin aylık giderlerini karşıladığını belirtmiştir. 53 Tablo 4.2: Bireylerin Hastalık Durumlarına Göre Dağılım (n=330) Olan Hastalık durumu Olmayan Sayı % Sayı % İnme 13 3.9 317 96.1 Hipertansiyon 114 34.5 216 65.5 Kalp damar hastalığı 42 12.7 288 87.3 Kalp ritm bozukluğu 29 8.8 301 91.2 Kalp kapak hastalığı 8 2.4 322 97.6 Miyokard infarktüsü geçirme 22 6.7 308 93.3 Diyabetes mellitus 104 31.5 226 68.5 Tablo 4.2’de araştırmaya katılan bireylerin hastalık durumları yer almaktadır. Bireylerin %3.9’u daha önce inme geçirmiştir. Bireylerin %34.5’inde hipertansiyon bulunmaktadır. Hipertansiyon hastası olan bireylerin %39.5’i 1-5 yıldır hipertansiyon hastası olup %93.9’u hipertansiyon ilacı kullanmaktadır. Bireylerin %12.7’sinde kalp damar hastalığı bulunmaktadır. Kalp damar hastalığı olan bireylerin %45.2’sinin 1-5 yıldır kalp damar hastalığı olup %81.0’ı ilaç kullanmaktadır. Bireylerin %8.8’inde kalp ritim bozukluğu bulunmaktadır. Kalp ritm bozukluğu bulunan bireylerin 54 %41.4’ünde 1-5 yıldır kalp ritim bozukluğu olup %41.4’ü ilaç kullanmaktadır. Bireylerin %2.4’ünde kalp kapak hastalığı bulunmaktadır. Kalp kapak hastalığı bulunan bireylerin %50.0’sinde 6-10 yıldır kalp kapak hastalığı olup %12.5’i ilaç kullanmaktadır. Bireylerin %6.7’si daha önce miyokard infarktüsü (MI) geçirmiş olup, bir kez MI geçirenlerin oranı %63.6, iki kez geçirenlerin oranı %22.7 ve üç kez geçirenlerin oranı da %13.6’dır. Bireylerin %31.5’inde diyabet bulunmaktadır. Diyabeti olan bireylerin %46.2’si 1-5 yıldır diyabet hastası olup %76.9’u ilaç kullanmakta, %32.7’si perhiz yapmakta, %12.3’ü insülin kullanmakta iken %7.7’si ise hiçbir şey yapmadığını belirtmiştir (Ek Tablo 2). 55 Tablo 4.3: Bireylerin Sigara ve Alkol Kullanma Durumlarına Göre Dağılım Sigara kullanma durumu (n=330) Sayı % Kullanan 66 20.0 Kullanmayan 206 62.4 Bırakan 58 17.6 1-5 9 13.6 6-10 10 15.2 11-15 8 12.1 16 ve üzeri 39 59.1 1-10 38 57.6 11-20 24 36.3 21 ve üzeri 4 6.1 Kullanan 21 6.4 Kullanmayan 309 93.6 Yalnız özel günlerde 13 61.9 Yaklaşık ayda bir 3 14.3 Haftada en az bir 5 21.8 ഥ =20.85) Süresi (yıl) (n=66) (ࢄ ഥ =12.62) Sayısı (tane/gün) (n=66) (ࢄ Alkol kullanma durumu (n=330) Alkol kullanma sıklığı (n=21) 56 Tablo 4.3’de araştırmaya katılan bireylerin sigara ve alkol kullanma durumlarına göre dağılımı yer almaktadır. Sigara kullanan bireylerin (%20.0), %59.1’i 16 yıl ve üzerinde, %57.6’sı günde 1-10 adet sigara kullanmaktadır. Alkol kullanan bireylerin (%6.4) %61.9’u yalnız özel günlerde, 21.8’i de haftada en az bir defa alkol kullanmaktadır. 57 Tablo 4.4: Bireylerin Özel Bir Diyeti Olma, Egzersiz Yapma ve Oral Kontraseptif Kullanma Durumlarına Göre Dağılım Diyeti olma durumu (n=330) Sayı % Olan 101 30.6 Olmayan 229 69.4 Yapan 97 29.4 Yapmayan 233 70.6 1 3 3.1 2 12 12.4 3 ve üzeri 82 84.5 5 3.0 160 97.0 Egzersiz yapma durumu (n=330) Egzersiz sıklığı (gün/hafta) (n=97) Oral kontraseptif kullanma durumu (n=165) Kullanan Kullanmayan Tablo 4.4’te bireylerin özel bir diyeti olma, egzersiz yapma ve oral kontraseptif kullanma durumlarına göre dağılımları verilmiştir. Araştırmaya katılan bireylerin %30.6’sı özel bir diyeti olduğunu, %29.4’ü egzersiz yaptığını belirtmiştir. Egzersiz yapan bireylerin %84.5’i haftada 3 gün ve daha fazla egzersiz yaptıklarını ifade etmişlerdir. Araştırmaya katılan kadınların sadece %3.’ü oral kontraseptif kullanmaktadır. 58 Tablo 4.5: Bireylerin İnmeye Neden Olan Risk Faktörlerini Bilme Durumlarına Göre Dağılım (n:330) Risk Faktörleri Bilen Bilmeyen Değiştirilebilen Sayı % Sayı % Hipertansiyon 290 87.9 40 12.1 Obezite 197 59.7 103 40.3 Fiziksel inaktivite 168 50.9 162 49.1 Diabetes mellitus 167 50.6 163 49.4 Dislipidemi 165 50.0 165 50.0 Sigara 163 49.4 167 50.6 Beslenme alışkanlıkları 161 58.8 169 41.2 Alkol 154 46.7 176 53.3 Kalp hastalığı 149 45.2 181 54.8 5 1.5 325 98.5 Aile öyküsü 92 27.9 238 72.1 Yaş 81 24.5 249 75.5 Cinsiyet 17 5.2 313 94.8 Irk 3 0.9 327 99.1 Oral kontraseptif kullanımı Değiştirilemeyen n katlanmıştır 59 Tablo 4.5’te bireylerin inmeye neden olan risk faktörlerini bilme durumlarına göre dağılımları yer almaktadır. Bireylerin inmeye neden olan risk faktörlerini bilme durumlarına bakıldığında, değiştirilebilen risk faktörleri arasında en çok bilinen risk faktörlerinin hipertansiyon (%87.9), obezite (%59.7), fiziksel inaktivite (%50.9), diabetes mellitus (%50.6) ve dislipideminin (%50.0) olduğu görülmektedir. Değiştirilemeyen risk faktörleri arasında ise en çok bilinen risk faktörleri aile öyküsü (%27.9) ve yaş (%24.5) tır. 60 Tablo 4.6: Bireylerin Hipertansiyona İlişkin Önlemleri Bilme Durumlarına ve Aldıkları Önlemlere Göre Dağılım (n:330) Bilme Durumu Önlemler Diyette sodyum kısıtlaması (<6gr/gün) Az yağlı besinler tüketmek Fiziksel aktivite (en az 30 dk/gün) Bilen Önlem Alanlar Bilmeyen Sayı % Sayı % Sayı % 297 90.0 33 10.0 175 53.0 166 50.3 164 49.7 114 34.5 87 26.4 243 73.6 36 10.9 33 10.0 297 90.0 18.5 5.61 31 9.4 299 90.6 14 4.2 25 7.6 325 92.4 18 5.5 13 3.9 317 96.1 4 1.2 15 4.5 DASH diyeti (sebzemeyveden zengin, yağ içeriği zayıf) Sigaranın bırakılması Alkol tüketiminin bırakılması ya da kısıtlanması (26 gr etanol/gün) Kilo vermek (normal BKİ’nin sağlanması) Düzenli ilaç kullanma n katlanmıştır 61 Tablo 4.6’da bireylerin hipertansiyona ilişkin önlemleri bilme durumları ve aldıkları önlemlere göre dağılım yer almaktadır. Bireylerin hipertansiyona ilişkin önlemleri bilme durumları ve aldıkları önlemlere bakıldığında; en çok bilinen önlemin diyette sodyum kısıtlaması (%90.0) olduğu ve bireylerin %53’ünün bunu uyguladığı, bireylerin yarısının az yağlı besinler tüketmek dediği ve %34.5’inin bunu uyguladığı, bireylerin %26.4’ünün de fiziksel aktiviteyi belirttiği bunu da ancak %10.9’unun uyguladığı saptanmıştır. 62 Tablo 4.7: Bireylerin Obeziteye İlişkin Önlemleri Bilme Durumları ve Aldıkları Önlemlere Göre Dağılım (n=330) Bilme Durumu Önlemler Bilen Fiziksel aktivite (en az 30 dk/gün) Kilo vermek (Normal BKİ’nin sağlanması) Az yağ tüketmek Düzenli ve sağlıklı beslenme Önlem Alanlar Bilmeyen Sayı % Sayı % Sayı % 307 93.3 23 0.7 79 24.0 78 24 252 76 42 12.8 59 17.9 271 82.1 28 8.5 35 10.7 295 89.3 9 2.7 24 7.3 306 92.7 13 4 DASH diyeti (sebzemeyveden zengin, yağ içeriği zayıf) n katlanmıştır Tablo 4.7’de bireylerin obezite için alınması gereken önlemleri bilme durumları ve aldıkları önlemlere göre dağılım yer almaktadır. Bireylerin obezite için alınması gereken önlemleri bilme durumları ve aldıkları önlemlere bakıldığında, en çok bilinen önlemin fiziksel aktivite (%93.3) olduğu ancak bireylerin %24’ünün bunu uyguladığı, %24’ünün kilo vermek olduğu ve bireylerin %12.8’inin bunu uyguladığı saptanmıştır. 63 Tablo 4.8: Bireylerin Hareket Azlığı İçin Alınması Gereken Önlemleri Bilme Durumları ve Aldıkları Önlemlere Göre Dağılım (n=330) Bilme Durumu Önlemler Bilen Önlem Alanlar Bilmeyen Sayı % Sayı % Sayı % Yürüyüş 305 92.4 25 7.6 73 22.1 Hareketi artırmak 69 20.9 261 79.1 32 9.7 Kilo vermek 24 7.3 306 92.7 10 3.0 n katlanmıştır Tablo 4.8’de bireylerin hareket azlığını önlemek için alınması gereken önlemleri bilme durumları ve aldıkları önlemlere göre dağılım yer almaktadır. Bireylerin hareket azlığını önlemek için alınması gereken önlemleri bilme durumları ve aldıkları önlemlere bakıldığında, en çok bilinen önlemin yürüyüş yapmak (%92.4) olduğu ancak bireylerin %22.1’inin bunu uyguladığı saptanmıştır. 64 Tablo 4.9: Bireylerin Diabete İlişkin Önlemleri Bilme Durumları ve Aldıkları Önlemlere Göre Dağılım (n=330) Bilme Durumu Bilen Önlemler Önlem Alanlar Bilmeyen Sayı % Sayı % Sayı % 111 33.6 219 66.4 49.2 59.7 41 12.5 289 87.5 21 6.4 41 12.5 289 87.5 24 7.2 40 12.1 290 87.9 16 4.8 24 7.3 306 92.7 16 4.8 20 6.1 310 93.9 8 2.4 17 5.2 313 94.8 6 1.8 8 2.4 322 97.6 3 0.9 Şeker, tatlı, şeker içeren besinleri az tüketmek Fiziksel aktivite (en az 30 dk/gün) DASH diyeti (sebzemeyveden zengin, yağ içeriği zayıf) Diyette doymuş yağ (hayvansal) ve kolesterol tüketimini azaltma Az tuz tüketmek Kilo vermek (Normal BKİ’nin sağlanması) Düzenli ilaç kullanma Kan şekerini sık kontrol etmek n katlanmıştır 65 Tablo 4.9’da bireylerin diabete ilişkin alınması gereken önlemleri bilme durumları ve aldıkları önlemlere göre dağılım yer almaktadır. Bireylerin diyabete ilişkin alınması gereken önlemleri bilme durumları ve aldıkları önlemlere bakıldığında, en çok bilinen önlemler arasında; şeker içeren besinleri az tüketmek (%33.6) olduğu ve bireylerin %59.7’sinin bu önlemi uyguladıkları, fiziksel aktivite (%12.5) olduğu ancak bireylerin %6.4’ünün bunu uyguladığı, DASH diyeti (sebze-meyveden zengin, yağ içeriği zayıf) (%12.5) olduğu ve bireylerin %7.2’sinin bunu uyguladığı saptanmıştır. 66 Tablo 4.10: Bireylerin Dislipidemiye İlişkin Önlemleri Bilme Durumları ve Aldıkları Önlemlere Göre Dağılım (n:330) Bilme Durumu Önlemler Bilen Önlem Alanlar Bilmeyen Sayı % Sayı % Sayı % 283 85.8 47 14.2 163 49.4 108 32.7 222 67.3 40 12.1 58 17.6 272 82.4 41.6 12.7 44 13.2 286 86.8 27 8.26 Düzenli ilaç kullanma 20 6.1 310 93.9 8 2.4 Sigarayı bırakmak 12 3.6 318 96.4 6 1.8 8 2.4 322 97.6 4 1.2 Az yağ tüketmek Fiziksel aktivite (en az 30 dk/gün) Diyette doymuş yağ (hayvansal) ve kolesterol tüketimini azaltma DASH diyeti (sebzemeyveden zengin, yağ içeriği zayıf) Kilo vermek (Normal BKİ’nin sağlanması) n katlanmıştır 67 Tablo 4.10’da Bireylerin dislipidemiye ilişkin önlemleri bilme durumları ve aldıkları önlemlere göre dağılım yer almaktadır. Bireylerin dislipidemiye ilişkin önlemleri bilme durumları ve aldıkları önlemlere bakıldığında; en çok bilinen önlemin az yağ tüketmek (%85.8) olduğu ancak bireylerin %49.4’ünün bunu uyguladığı, %32.7’sinin fiziksel aktivite olduğu ve bireylerin %12.1’inin bunu uyguladığı saptanmıştır. 68 Tablo 4.11: Bireylerin Kardiyovasküler Hastalıklara İlişkin Önlemleri Bilme Durumları ve Aldıkları Önlemlere Göre Dağılım (n:330) Bilme Durumu Önlemler Bilen Önlem Alanlar Bilmeyen Sayı % Sayı % Sayı % Az yağ tüketmek 206 62.4 124 37.6 129 39.1 Fiziksel aktivite (en az 30 dk/gün) 134 40.6 196 59.4 46 13.9 Sigarayı bırakmak 112 34 218 66 64 19.4 Az tuz tüketmek 86 26.1 244 73.9 64 19.4 Alkol tüketiminin bırakılması ya da kısıtlanması (26 gr etanol/gün) 79 24 251 76 61 18.5 Diyette doymuş yağ (hayvansal) ve kolesterol tüketimini azaltma 49 15 281 85 36 11 Kilo vermek (Normal BKİ’nin sağlanması) 28 8.5 302 91.5 10 3.0 DASH diyeti (sebzemeyveden zengin, yağ içeriği zayıf) 21 6.4 309 93.6 14 4.2 Düzenli ilaç kullanma 8 2.4 322 97.6 2 0.6 n katlanmıştır 69 Tablo 4.11’de bireylerin kardivasküler hastalıklara için alınması gereken önlemleri bilme durumları ve aldıkları önlemlere göre dağılım yer almaktadır. Bireylerin kardiyovasküler hastalıklar için alınması gereken önlemleri bilme durumları ve aldıkları önlemlere bakıldığında, en çok bilinen önlemlerin sırasıyla; az yağ tüketmek (%62.4) olduğu ve bireylerin %39.1’inin bunu uyguladığı, fiziksel aktivite (%40.6) olduğu ve bireylerin ancak %13.9’unun bunu uyguladığı, sigarayı bırakmak (%34) olduğu bireylerin %19.4’ünün bunu uyguladığı saptanmıştır. 70 Tablo 4.12: Bireylerin Bilgi Kaynaklarına Göre Dağılım (n=330) Bilgi kaynakları Sayı % Televizyon, radyo, internet 192 58.2 Doktor 184 55.8 Çevredeki hastalardan 127 38.5 Hemşire 39 11.8 n katlanmıştır Tablo 4.12’de bireylerin bilgi kaynaklarına göre dağılım yer almaktadır. Bireylere bilgi kaynakları sorulduğunda %58.2’si televizyon, radyo, internet gibi kaynaklardan, %55.8’i ise doktordan bilgi edindiklerini ifade etmişlerdir. Hemşirelerin sadece %11.8’i hemşireden bilgi aldığını belirtmiştir. 71 Tablo 4.13: Bireylere Göre Sağlıklarının Kontrol Altında Olma, İnme Riski Taşıma Durumlarını İfade Etme ve Sağlıklarını Kontrol Altında Tutmak İçin Yaptıkları Uygulamalara Göre Dağılım Sağlığın kontrol altında olma durumu (n=330) Sayı % Olan 174 52.7 Olmayan 156 47.3 Evet 242 73.3 Hayır 88 26.7 Yapılan uygulamalar* Sayı % Düzenli doktor kontrolü 86 49.4 Beslenme alışkanlığına dikkat 53 30.5 İlaç kullanımı 42 24.1 Egzersiz yapma 19 10.9 Hastalanınca doktora gitmek 10 5.7 Kan basıncı takibi 4 2.3 Kilo vermek 3 1.7 Sigara-alkol kullanmama 2 1.1 İnme riski taşıma (n=330) *n katlanmıştır 72 Tablo 4.13’te bireylere göre sağlıklarının kontrol altında olma ve inme riski taşıma durumlarını ifade etme ve sağlıklarını kontrol altında tutmak için yaptıkları uygulamalara göre dağılım yer almaktadır. Araştırmaya katılan bireylerin %47.3’ü sağlıklarının kontrol altında olmadığını, %73.3’ü inme riski taşıdığını düşünmektedir. Bireylere sağlıklarını kontrol altında tutmak için genel olarak yaptıkları uygulamalar sorulduğunda; %49.4’ü düzenli doktor kontrolüne gittiğini, %30.5’i beslenme alışkanlığına dikkat ettiğini, %24.1’i ilaçlarını düzenli olarak kullandığını ifade etmiştir. Bireylere sorulduğunda, oldukça az oranda egzersiz (%10.9), kan basıncı takibi (%2.3), kilo verme (%1.7), sigara-alkol kullanmama (%1.1) uygulamalarını yaptıkları belirlenmiş olup, %5.7’si ancak hastalandıklarında doktora gittiklerini belirtmişlerdir. 73 Tablo 4.14: Bireylerin Cinsiyete Göre Kendilerinde İnme Riski Olduğunu İfade Etme Durumlarına Göre Dağılım İnme Riski Var Cinsiyet Toplam Yok Sayı % Sayı % Sayı % X2 P Erkek 31 35.2 134 55.4 165 100.0 10.475 0.001 Kadın 57 64.8 108 44.6 165 100.0 Toplam 88 100.0 242 100.0 330 165 Tablo 4.14’te bireylerin cinsiyete göre kendilerinde inme riski olduğunu ifade etme durumları yer almaktadır. Araştırmaya katılan kadınların (%64.8) erkeklere (%35.2) göre daha yüksek oranda kendilerinde inme riski olduğunu ifade ettikleri belirlenmiş olup, istatistiksel olarak anlamlı bulunmuştur (p<0.05). Araştırmamıza katılan bireylerin çoğunluğunu %41.5 oranla ev hanımları oluşturmuştur. (Tablo 4.1). Ev hanımları daha yüksek oranda (%51.1) kendilerinde inme riski olduğunu ifade etmişlerdir (Tablo 4.17). Kadınların daha yüksek oranda kendilerinde inme riski olduğunu ifade etmelerinde, çoğunluğun ev hanımı olmasının ve bu nedenle sık düzenlenen ev toplantılarında yediklerine dikkat edemedikleri, düşük düzeyde fiziksel aktiveye sahip oldukları ve kilo aldıkları özetle yaşam tarzı değişikliklerini uygulayamamalarının etkili olduğunu belirttikleri görülmüştür. 74 Tablo 4.15: Bireylerin Yaşa Göre Kendilerinde İnme Riski Olduğunu İfade Etme Durumlarına Göre Dağılım İnme Riski Yaş Var Toplam Yok Sayı % Sayı % Sayı % X2 P 35 ve altı 10 11.4 56 23.1 66 20.0 16.935 0.002 36-45 yaş 19 21.6 47 19.4 66 20.0 46-55 yaş 29 33.0 37 15.3 66 20.0 56-65 yaş 18 20.5 49 20.2 67 20.3 66 ve üzeri 12 13.6 53 21.9 65 19.7 Toplam 88 100.0 242 100.0 330 100.0 Tablo 4.15’te bireylerin yaşa göre kendilerinde inme riski olduğunu ifade etme durumlarına göre dağılım yer almaktadır. Araştırmaya katılan 46-55 yaş arasındaki bireylerin daha yüksek oranda (%33.0) kendilerinde inme riski olduğunu ifade ettikleri belirlenmiş olup, istatistiksel olarak anlamlı bulunmuştur (p<0.05). Ancak 56-65 yaş (%20.5) ile 65 yaş üzerindeki (%13.6) bireylerin daha düşük oranda kendilerinde inme riski olduğunu ifade etmeleri dikkat çekicidir. 75 Tablo 4.16: Bireylerin Eğitim Düzeylerine Göre Kendilerinde İnme Riski Olduğunu İfade Etme Durumları İnme Riski Eğitim Var Toplam Yok düzeyi Sayı % Sayı % Sayı % X2 P 10 11.4 33 13.6 43 7.0 16.956 0.005 Okur - yazar 4 4.5 19 7.9 23 13.0 İlkokul 42 47.7 60 24.8 102 30.9 Ortaokul 7 8.0 36 14.9 43 13.0 Lise 17 19.3 57 23.6 74 22.4 Yüksekokul 8 9.1 37 15.3 45 13.6 Toplam 88 100.0 242 100.0 330 100.0 Okur - yazar değil Tablo 4.16’da bireylerin eğitim düzeylerine göre kendilerinde inme riski olduğunu ifade etme durumları yer almaktadır. Bireylerin eğitim düzeylerine göre kendilerinde inme riski olduğunu ifade etme durumlarına bakıldığında, ilkokul mezunu olan bireylerin daha yüksek (%47.7) oranda kendilerinde inme riski olduğunu ifade ettikleri belirlenmiş olup, istatistiksel olarak anlamlı bulunmuştur (p<0.05). 76 Tablo 4.17: Bireylerin Çalışma Statülerine Göre Kendilerinde İnme Riski Olduğunu İfade Etme Durumlarına Göre Dağılım İnme Riski Çalışma Var Toplam Yok statüsü Sayı % Sayı % Sayı % Ev hanımı 45 51.1 92 38.0 137 41.5 Memur 11 12.5 42 17.4 53 16.1 Serbest meslek 11 12.5 32 13.2 43 13.0 Sağlık 2 2.3 17 7.0 19 5.8 Yönetici 2 2.3 1 0.4 3 0.9 Emekli 15 17.0 40 16.5 55 16.7 Öğrenci 2 2.3 18 7.4 20 6.1 Toplam 88 100.0 242 100.0 X2 P 11.486 0.074 personeli 330 100.0 Tablo 4.17’de bireylerin çalışma statülerine göre kendilerinde inme riski olduğunu ifade etme durumları yer almaktadır. Bireylerin çalışma statülerine göre kendilerinde inme riski olduğunu ifade etme durumlarına bakıldığında, ev hanımlarının daha yüksek (%51.1) oranda kendilerinde inme riski olduğunu ifade ettikleri belirlenmiş ancak istatistiksel olarak anlamlı bulunmamıştır (p>0.05). 77 Tablo 4.18: Bireylerin Medeni Durumlarına Göre Kendilerinde İnme Riski Olduğunu İfade Etme Durumlarına Göre Dağılım İnme Riski Medeni Var Toplam Yok durum Sayı % Sayı % Sayı % X2 P Evli 75 85.2 85.2 71.1 247 74.8 9.029 0.011 Bekar 3 3.4 3.4 14.5 38 11.5 Boşanmış-dul 10 11.0 11.0 14.5 45 13.6 Toplam 88 100.0 242 100.0 330 100.0 Tablo 4.18’de bireylerin medeni durumlarına göre kendilerinde inme riski olduğunu ifade etme durumları yer almaktadır. Evli bireylerin daha yüksek (%85.2) oranda kendilerinde inme riski olduğunu ifade ettikleri belirlenmiş olup istatistiksel olarak anlamlı bulunmuştur (p<0.05). 78 5. TARTIŞMA İnme, yüksek mortalite ve morbidite riski taşıması ve tedavisinin yüksek maliyetli olması nedeniyle toplum sağlığı açısından büyük önem taşımaktadır15. İnme geçiren hastaların yaklaşık üçte biri kalıcı olarak fiziksel fonksiyon eksikliği yaşamaktadır15. Patel ve arkadaşlarının yaptığı çalışmada, inme sonrası birinci yılda özürlülük oranı %26.1, engellilik oranı %55 olarak bildirilmektedir172. Bu durum hastanın ve ailesinin ekonomik, sosyal, psikolojik hayatı ve genel yaşam kalitesi üzerine olumsuz etki oluşturmaktadır15. Önemli ilerlemeler kaydedilmesine karşın inme tedavisi günümüzde halen yetersizdir. Bu nedenle, inme oluşmadan gereken önlemleri almak mücadelede en etkin yol olarak kabul edilmektedir12,173,174. Bireyler tarafından İnme riskinin, risk faktörlerinin ve önleyici girişimlerin bilinmesi önem taşımaktadır15. İnme vakalarının önlenmesinde, risk grubunda yer alan bireylerin belirlenmesi ve bu risk faktörlerinin en aza indirilmesi önemlidir176. İnme, birbirinden bağımsız birçok risk faktöründen etkilenerek gelişmektedir. İnmede; yaş, cinsiyet, ırk ve aile öyküsü gibi değiştirilemeyen risk faktörleri ile hipertansiyon, diabetes mellitus, kardiyovasküler hastalıklar (kalp yetmezliği, sol ventriküler hipertrofi, atrial fibrilasyon), dislipidemi, diyet ve beslenme alışkanlığı, obezite, sigara kullanımı, fiziksel inaktivite, alkol kullanımı, oral kontraseptif kullanımı gibi değiştirilebilir risk faktörleri de bulunmaktadır19. Yaş, cinsiyet, ırk, aile öyküsü ve etnik köken gibi risk faktörlerini değiştirmek olası değildir176. Bu faktörler değiştirilebilir olmasalar da, varlıkları halinde değiştirilebilen risk faktörlerinin daha sıkı takip ve tedavisinin sağlanması ile inme riskinin azaltılmasına yardımcı olabilirler176. Randomize klinik çalışmalar 79 değiştirilebilir risk faktörlerinin tedavi ve modifikasyonunun inme riskini azaltabildiğini göstermiştir153,154. Hem paternal hem maternal inme öyküsü, kişide inme riskinin artması ile ilişkili bulunmuştur22,38,150. Aile öyküsünün risk faktörü oluşunda çeşitli etmenler rol oynamaktadır. Bunlar aile bireylerinin benzer kültürel/çevresel ve yaşam stili faktörlerini paylaşması, bazı genetik özellikleri taşımasından kaynaklanıyor olabilmektedir38,150. Araştırmamızda, bireylerin %19.7’sinin birinci derece akrabalarında (anne, baba, kardeş) inme öyküsü bulunduğu belirlenmiştir (Ek Tablo 1). İnmeyle ilişkili en güçlü belirleyici unsur yaştır27. Yaş ilerledikçe inme riskinin arttığı bilinmektedir20,45. 55 yaşından sonraki her dekatta bu risk iki kat artmaktadır28,182. İnme geçirenlerin %70’i 65 yaşın üzerindedir28. İnme, 40 yaş öncesinde daha az görülmesine rağmen, genç erişkinlerde inme, erken yeti kaybına yol açması nedeniyle büyüyen bir sorun halini almıştır27. Yıllık inme insidansı 55-64 yaşında 1,3-3,6/1.000, 65-74 yaşında 4,98,9/1.000, 75 yaş üzerinde 13,5-17,9/1.000’dir5. Ülkemizde inme ile ilgili yapılmış ve 2000 hastanın verilerinin derlendiği Ege inme Veri Tabanı’nda ortalama yaş 62.3±12 olarak belirtilmiştir34. Araştırma kapsamına alınan 330 bireyin yaş ortalaması 49.75±16.496 olup %20.3’ü 56-65 yaş grubunda ve %19.7’si 65 yaş üzerindedir ve toplam %40’ı inme açısından risk altında bulunmaktadır (Tablo 4.1). Oysa, bireylerin ancak %24.5’i yaşın inme için risk faktörü olduğunu belirtmiştir (Tablo 4.5). İnme erkeklerde kadınlara göre daha sık görülmektedir179. İnme insidans hızı erkeklerde kadınlara göre 1.25 kez fazladır28. Ancak kadınların yaşam süresi erkeklerden uzun olduğu için inme nedenli mutlak ölüm sayısı 80 kadınlarda daha yüksektir28. Ülkemizde yapılan birçok çalışmada tüm yaş gruplarında akut inmenin erkeklerde daha sık görüldüğü bulunmuştur175,180,181. Ancak Ege ve Laussanne inme çalışmalarında özellikle 40 yaş altı ve 75 yaş üstü inmenin kadın hastalarda daha sık görüldüğü saptanmıştır34,177. Araştırmamıza katılan kadınların (%64.8) erkeklere (%35.2) göre daha yüksek oranda kendilerinde inme riski olduğunu ifade ettikleri belirlenmiş olup, istatistiksel olarak anlamlı bulunmuştur (p<0.05) (Tablo 4.14). Araştırmamıza katılan bireylerin çoğunluğunu %41.5 oranla ev hanımları oluşturmuştur. (Tablo 4.1). Ev hanımları daha yüksek oranda kendilerinde inme riski olduğunu ifade etmişlerdir (Tablo 4.17). Kadınların daha yüksek oranda kendilerinde inme riski olduğunu ifade etmelerinde, çoğunluğun ev hanımı olmasının ve bu nedenle sık düzenlenen ev toplantılarında yediklerine dikkat edemedikleri, düşük düzeyde fiziksel aktiveye sahip oldukları ve kilo aldıkları özetle yaşam tarzı değişikliklerini uygulayamamalarının etkili olduğunu belirttikleri görülmüştür. İnmede; hipertansiyon, diabetes mellitus, kardiyovasküler hastalıklar (kalp yetmezliği, sol ventriküler hipertrofi, atrial fibrilasyon), dislipidemi, diyet ve beslenme alışkanlığı, obezite, sigara kullanımı, fiziksel inaktivite, değiştirilebilir risk faktörleridir. Oral kontraseptif kullanımı, alkol, ilaç kullanımı ise diğer değiştirilebilir potansiyel risk faktörleridir19. Hipertansiyon, toplumda prevelansı en yüksek olan, hem serebral infarkt hem de intraserebral hemoraji için en önemli risk faktörüdür182. 2000 yılı itibariyle dünyada erişkin nüfusun %26.4’ünün hipertansiyonu olduğu ve bu oranın 2025 yılında %29.2’ye çıkacağı öngörülmüştür183. Ülkemizde yapılan çalışmalardan Ege İnme Veri Tabanında hastaların %63’ünde hipertansiyon tespit edilmiştir34. Ülkemizde yapılan diğer 81 inme çalışmalarında değişmektedir170,184,185,186. hipertansiyon Türk sıklığı Hipertansiyon %58.8-75 ve Böbrek arasında Hastalıkları Derneği’nin 2003-2004 yılları arasında, Türkiye’de 18 yaş üzeri 4910 kişi ile yaptıkları araştırma sonucuna göre hipertansiyon prevalansı %31.8 olmasına karşın 60 yaş üzeri nüfusta %72.2 olarak saptanmıştır187. Kan basıncı yüksekliği ile kalp-damar, inme ve böbrek hastalığı riski doğrusal bir ilişki göstermektedir. Risk, kan basıncının 140/90 mmHg’nın üzerinde olması ile değil, çok daha düşük ama optimal olmayan kan basıncı değerlerinden başlamakta ve kan basıncının artışı ile yükselmektedir188. JNCVII’de, sistolik ya da diastolik basınçta 115/75’in üzerinde her 10 mmHg’lık artışın koroner arter hastalığı, inme ve periferik vasküler hastalığın oluşumu açısından vasküler risklerde %10’luk bir artışa karşılık geldiği ifade edilmektedir27. Hipertansif bireylerde normotansif bireylere göre inme riskinin 3 kat artmış olduğu gösterilmiştir23. Hipertansiyon hastalarının %83'ü, ilk 10 yıllık süreç için %5'ten fazla inme riski taşımaktadır188. Framingham çalışmasında, inmeyle ilişkili bilinen diğer risk faktörlerinin kontrol altına alınmasını takiben, sistolik kan basıncındaki 10 mmHg’lik artışa karşılık gelen rölatif inme riski erkekler için 1.9, kadınlar için 1.7 olarak belirlenmiştir. Yükselen sistolik ya da diastolik kan basıncı (ya da her ikisi birden), aterosklerozun progresyonunu hızlandırarak ve hastayı küçük damar hastalığına yatkın hale getirerek inme riskini artırmaktadır27. Kabakçı ve arkadaşlarının15 çalışmasında; hastaların %65.3’ünde sistolik kan basıncı 140 mmHg’den, %50’sinde ise diyastolik kan basıncı 90 mmHg’den büyük bulunmuştur. İnme riskinin azalmasında hangi değerlerin optimal değer olduğu tartışmalı olmakla birlikte, “Hipertansiyon Optimal Tedavi” (HOT: Hypertension Optimal Treatment) çalışmasında, 140/85 mmHg ve altındaki 82 değerlerin yararı ortaya konmuştur68. THINK çalışmasında, Türk hipertansiyon hastalarında 10 yıllık inme geçirme riski ortalaması %17 bulunmuştur15. Mancia ve ark.189 tarafından yaklaşık 13 bin İtalyan hipertansif hasta üzerinde yapılan epidemiyolojik çalışmada 10 yıllık inme riski %17 bulunmuştur ve göz ardı edilemeyecek yükseklikteki inme riski, uygulanan antihipertansif tedavi yaklaşımları ile hastaların kan basıncı düzeylerinin kontrol altına alınma oranlarının düşüklüğüne bağlanmıştır. Antihipertansif tedavinin inme insidansını %35-40, kalp krizi insidansını %20-25 ve kalp yetmezliği insidansını %50’den fazla azalttığı gösterilmiştir190,191,192. 14 randomize çalışmanın meta-analizinde, diastolik kan basıncında 5-6 mmHg azalmanın inme riskini %42 azalttığı saptanmıştır182. Avrupa’da Sistolik Hipertansiyon (Systolic Hypertension in Europe) çalışmasında da 60 yaş üzerinde izole sistolik hipertansiyonu bulunan hastalarda tedavi ile inme insidansında azalma %42 olarak bulunmuştur182. Framingham çalışmasında 55 yaşında normotansif olan bir kişide yaşam boyu hipertansiyon gelişme riski %90 olarak bildirilmiştir64. Bu nedenle hipertansif olmayan bireylerde, yaşam stili değişiklikleri ve ilaç dışı yöntemler gibi yaklaşımlarla inme riskinin azaltılmaya çalışılması önerilmektedir60,193. JNC-VII raporunda da özellikle prehipertansif bireylerde başka risk faktörü yoksa yaşam biçimi değişiklikleri ile kan basıncının düşürülebileceği, yaşlanma nedeniyle ileride hipertansiyon oluşma riski azaltılabileceği ve kan basıncı yüksekliği önlenebileceği bildirilmiştir65. JNC-VI Raporunda Hipertansiyonu Durdurmak üzere Besinsel Yaklaşımlar (DASH: Dietary Approaches to Stop Hypertension) çalışmasının çok cesaret verici sonuçları yer almaktadır. Bu, sekiz hafta süren ve belirli bir 83 beslenmenin uygulandığı çalışmada, meyve ve sebzeden zengin, yağsız ve az yağlı süt ürünleri içeren, yağdan ve kolesterolden yoksun, proteini hafif artırılmış bir diyetle, erişkinlerde kan basıncının 5.5/3.0 mmHg düşürüldüğü görülmüştür. Tansiyonu yüksek olmayan bireylerde de bu diyetin kan basıncını 3.5/2.1 mmHg düşürdüğü saptanmıştır178. Sağlık Bakanlığı, Türkiye Hastalık Yükü Çalışmasında hipertansiyonun kontrol altına alınması ile önlenen ölüm sayıları iskemik kalp hastalıklarında 50.717, serebrovasküler hastalıklarda 39.731 olarak belirtilmiştir. Bu sayılar tüm ölümlerin %25.2’sini oluşturmaktadır194. Araştırmamızda, bireylerin %34.5’inde hipertansiyon bulunmaktadır (Tablo 4.2). Hastaların %87.9’unun hipertansiyonun inmeye neden olan risk faktörlerinden biri olduğunu bildikleri belirlenmiştir (Tablo 4.5). Ancak önlemleri bilme ve uygulama durumlarına bakıldığında ise en sık bilinen önlemler arasında; diyette sodyum kısıtlaması (%90.0) olduğu ancak bireylerin %53’ünün uyguladığı, az yağlı besinler tüketmek (%50.3) olduğu ve bireylerin %34.5’inin uyguladığı, diğer bilinen önlemlerin ise %50’nin altında olduğu saptanmıştır (Tablo 4.6). Hipertansif bireylerin büyük bölümü (%93.9) antihipertansif tedavi altında olmasına karşın (Ek Tablo 2) %40.9’unun sistolik (≥140), %56.1’inin diastolik kan basıncı düzeyleri (≥90) ESC sınıflamasına göre yüksek bulunmuştur (Ek Tablo 6). Bu durum araştırma kapsamına alınan hipertansif bireylerin inme riski taşıdıklarını düşündürmektedir. Beden kitle indeksindeki artışa paralel olarak, özellikle beden kitle indeksinin 30 kg/m2’nin üzerinde olması ve sıklıkla erkeklerde görülen abdominal obezitenin inme riskini 1.75-2.37 kat arttırdığı saptanmıştır. Sağlık Profesyonelleri Takip Çalışması’nda (Health Professionals Follow-Up Study) 84 bel çevresinde artış olan erkeklerde inme riski 2.3 defa yüksektir. Kadınlarda da BKİ artmasının iskemik inme riskini yükselttiği görülmüştür. Kadınlarda BKİ≥32 kg/m2 olanlarda risk 2.7 defa artmaktadır. Erkeklerde abdominal obezite ve kadınlarda obezite ve kilo alımı inme için bağımsız faktörlerdir56. Kabakçı ve arkadaşlarının (2006) çalışmasında15; inme olasılığı ortalamaları, obezlerde, normal ve kilolulara göre anlamlı olarak daha yüksek bulunmuştur (p=0.009). TEKHARF çalışmasında beden kitle indeksine göre 1990 yılında ülkemizde 30 yaş üzerinde obezite prevalansı erkeklerde %12.5 kadınlarda %32 olarak belirlenmiştir207. 2000 yılında, obezite prevalansının yaklaşık %90 oranında artarak erkeklerde %25.3 kadınlarda ise %44.2’ye ulaştığı görülmüştür. Halen 3.2 milyon erkek ve 5.5 milyon kadında obezite bulunduğu tahmin edilmektedir. Bu veriler, obezitenin giderek artmakta olduğunu göstermektedir. Türk Hipertansiyon Prevalans Çalışması’nda beden kitle indeksi kadınlarda ortalama 27.70 kg/m2 iken, erkeklerde 25.51 kg/m2 bulunmuştur. Benzer şekilde kadınlarda obezite (beden kitle indeksi>30 kg/m2) sıklığı % 31.5, erkeklerde ise % 15.3’tür188. Dünya Sağlık Örgütü (DSÖ) tarafından başlatılan MONICA (Monitoring of Trends and Determinants in Cardiovascular Diseases) çalışması sonuçları214 avrupa ülkelerinin çoğunda son on yılda obezite prevalansının %10-40 oranlarında arttığını göstermiştir. Amerika Birleşik Devletleri’nde olduğu gibi ülkemizde de artan yaşam süresi ile birlikte özellikle şehirlerde sedanter yaşam oranı ve obezite hızla artmaktadır215. Sedanter yaşam tarzı, yüksek yağ içerikli beslenme obezite sıklığındaki artışın en önemli nedenlerindendir216,217. Araştırma kapsamına alınan bireylerin %59.7’si obezitenin inmeye neden olan risk faktörlerinden biri olduğunu ifade etmiştir (Tablo 4.5). 85 Bireylerin BKİ ölçümlerinde; %44.8’inin pre-obez (25,00-29,99) ve %31.2’sinin de obez (≥30) olduğu belirlenmiştir (Ek Tablo 7). Bireylerin obezite için alınması gereken önlemleri bilme durumları ve aldıkları önlemlere bakıldığında, en çok bilinen önlemler arasında; fiziksel aktivite (%93.3) olduğu ancak bireylerin %24’ünün bunu uyguladığı, kilo vermek (%24) olduğu ve bireylerin %12.8’inin bunu uyguladığı saptanmıştır (Tablo 4.7). Fiziksel aktivitenin inmenin önlenmesi üzerindeki olumlu etkilerini destekleyen pek çok gösterge bulunmaktadır183. Ancak, koruyucu fiziksel aktivitenin sıklığı ve süresi tam olarak belirlenmemiş olmakla birlikte, “Hastalıkları Kontrol ve Önleme Merkezleri ve Ulusal Sağlık Enstitüsü” (Centers for Disease Control and Prevention and the National Institute of Health) tarafından hergün 30 dakikalık egzersiz önerilmektedir64,201. İnme açısından özellikle yürüme gibi hafif-orta derecede aktivite gösterilmesinin yararlı olduğu bildirilmektedir201. Fiziksel inaktivite ve yaşlanma, organizmadaki pek çok sistemi etkileyen bir süreçtir203. Bu nedenle sağlığı korumak ve aktif yaşam biçimini sağlamak için fiziksel aktivite ve egzersizin rolü gittikçe daha büyük önem kazanmaktadır206. Kuzey Manhattan İnme Çalışmasında (Northern Manhattan Stroke Study), yapılan fiziksel aktivitenin azalan inme riskiyle yakından ilişkili olduğu görülmüştür. Daha yoğun ve daha uzun süreli aktivitenin daha faydalı olduğu izlenmiş, ancak yaşlı bireylerin yapabileceği yürüyüş gibi hafif aktivitelerin daha anlamlı bir koruyucu etki oluşturduğu bulunmuştur183. Araştırma kapsamına alınan bireylerin %50.9’ünün fiziksel inaktivitenin inmeye neden olan risk faktörlerinden biri olduğunu bildikleri belirlenmiştir (Tablo 4.5). Bireylerin sadece %29.4’ü egzersiz yaptığını, 86 egzersiz yapanların da %84.5’i haftada 3 gün ve daha fazla egzersiz yaptıklarını ifade etmiştir (Tablo 4.4). Diabetes mellitus, inme için bağımsız bir risk faktörüdür. Framingham çalışmasında, glikoz intoleransı olan kişilerde iskemik inme riskinin diabetik olmayan kişilere göre iki kat fazla olduğu gösterilmiştir. Glikoz seviyesinin yanı sıra özellikle insülin direnci ve hiperinsülineminin iskemik inme gelişiminde önemli rol oynadığı bildirilmektedir176. Kabakçı ve arkadaşlarının15 yaptığı çalışmada; kan şekeri düzeyi arttıkça inme olasılığının da arttığı izlenmiştir. Kan şekeri 99 mg/dl’nin altında olanlarda ortalama inme olasılığı %15±13 iken 126 mg/dl’den yüksek olan bireylerde %22±17’ye çıktığı belirlenmiştir (p<0.001). Honolulu Kalp Programı’nda (Honolulu Heart Program) DM’ta iskemik inme riski 2.45 olarak belirtilmiştir182. Yapılan çalışmalar (Da Qing, Diabetes Prevention Program: Diyabet Önleme Programı, Diabetes Prevention Study: Diyabet Önleme Çalışması), diyabetin yalnızca sağlıklı yaşam tarzı değişiklikleri ile %44-58 oranında risk azalması sağlanarak önlenebileceğini veya en kötümser tahminle geciktirilebileceğini göstermiştir84,199,200. Türkiye Diyabeti Önleme ve Kontrol Programı’nda da belirtilen, Çin’de yapılmış Da Qing çalışmasında ortalama 45 yaşındaki 577 BGT’li (Bozulmuş Glikoz Toleransı) kişide 6 yıllık diyet ve egzersiz programlarının, tip 2 diyabete dönüşme riski üzerindeki etkileri araştırılmıştır. Bu çalışmada 6 yıl sonunda tip 2 diyabet riski, yalnızca diyet programı uygulayan grupta %31, buna karşılık yalnızca egzersiz programı uygulayan grupta %46 oranında azalmıştır. Hem diyet hem de 87 egzersiz programı uygulayan grupta ise tip 2 diyabet riskindeki azalma benzer olarak %42 bulunmuştur199. Finlandiya’da yapılan diyabet önleme çalışmasında, 522 BGT’li kişi yoğun yaşam değişikliği programı uygulanan grup ve kontrol grubu olarak iki gruba ayrılmış ve 3.2 yıl izlenmiştir84. İzlem suresi sonunda yaşam değişikliği programı uygulanan grupta tip 2 diyabet insidansı %58 oranında daha düşük bulunmuştur. Yoğun yaşam tarzı programında kilonun %5 azaltılması, yağlardan alınan kalorinin %30’un altına ve doymuş yağlardan alınan kalorinin %10’un altına çekilmesi, günlük alınan her 1000 kcal için en azından 15 g posa tüketilmesi ve günde 30 dk egzersiz yapılması hedeflenmiştir. Aynı çalışmanın 7 yıllık medyan takibinde tip 2 diyabet insidansındaki azalmanın devam ettiği (100 hasta yılı için; aktif grupta 4.3, kontrol grubunda 7.4 yeni tip 2 diyabet vakası) ve kontrol grubuna göre göreceli riskteki azalmanın %36 olduğu gösterilmiştir201. Araştırmamızda da, bireylerde bulunan risk faktörleri içinde diyabet %31.5 oran ile hipertansiyondan sonra ikinci en sık gözlenen risk faktörüdür (Tablo 4.2). Bu sonuç ülkemizdeki diğer birçok çalışma15,34,202 sonuçlarıyla benzerdir. Bireylerin yarıya yakınının (%50.6) diyabetin inmeye neden olan risk faktörlerinden biri olduğunu bildikleri belirlenmiştir (Tablo 4.5). Bireylerin tümünün HbA1c değerlerinin 6.5’in (%) altında olduğu bulunmuştur (Ek Tablo 7). Araştırmamızda 173 bireyde hipertansiyon ve diyabet birlikte bulunmaktadır. Bu bireylerin inmeye neden olan risk faktörlerini bilme durumlarına bakıldığında da yine birinci sırada hipertansiyonun (%87.3) ve ikinci sırada da diyabetin (%51.4) bulunduğu saptanmıştır (Ek Tablo 4). Araştırmaya katılan bireylerin önlemleri bilme ve uygulama durumlarına bakıldığında ise en çok bilinen (%33.6) ve uygulanan (%59.7) önlemin şeker 88 içeren besinleri az tüketmek olduğu diğer uygulanan önlemlerin ise %50’nin altında olduğu saptanmıştır (Tablo 4.9). Dislipidemi koroner kalp hastalığı için önemli ve değiştirilebilir risk faktörü olmakla birlikte28 serum total ve LDL kolesterol düzeyleri ile inme riski arasında literatürde çelişkili bilgiler bulunmaktadır103. Serum lipit düzeylerindeki anormallikler (trigliserit, kolesterol, HDL, LDL) serebrovasküler hastalıktan çok koroner arter hastalığı açısından daha anlamlı risk faktörleri olarak kabul edilmektedir27. MRFIT (Multiple Risk Factor Intervention Trial) çalışmasında, 35-57 yaş arasındaki 351 bin erkekte hemorajik olmayan inmeye bağlı ölüm riski kolesterol düzeylerindeki artma ile orantılı bulunmuştur103. Copenhagen City Kalp Çalışması’nda da total kolesterol düzeyinin 320 mg/dl’nin üzerinde olması iskemik inme riski ile ilişkili bulunmuştur110. Buna karşın 450 bin kişinin ortalama 16 yıllık izlemini (toplam 7.3 milyon hasta-yılı) inceleyen ve 45 prospektif kohort çalışmayı gözden geçiren bir meta-analizde, 102 bulunamamıştır total kolesterol ile inme arasında ilişki . İtalya'da 3.120 kişinin 12 yıllık izleminde de inme mortalitesi ile LDL arasında anlamlı ilişki saptanmamıştır203. Bazı statin çalışmalarında, LDL azalmasına rağmen özellikle yaşlı hastalarda inme riskinin azalmaması bu çelişkili durumun özellikle vurgulanmasına neden olmuş ve ek çalışmaların gerektiği belirtilmiştir204. Honolulu Kalp Programı’nda (HHP: Honululu Heart Pragram) ise, kolesterol seviyesindeki artışın, hem koroner arter hastalığı hem de tromboembolik inme riskini artırdığı gösterilmiştir56,182. Oxfordshire Toplum Çalışması (Oxfordshire Community Study) ve Kuzey Manhattan İnme Çalışması’nda (Northern Manhattan Stroke Study) HDL azalmasının inme riskini arttırdığı görülmüştür56. Serum kolesterol düzeyi 240-279 mg/dl değerlerinde inme riski 1.8, 280 mg/dl üzerinde ise 2.6 olarak bulunmuştur56. Kabakçı ve 89 arkadaşlarının (2006) yaptığı çalışmada; HDL yükseldikçe hesaplanan inme riskinin azaldığı (p<0.001), LDL düzeyi düştükçe inme olasılığının arttığı (p<0.001), trigliserid düzeyinin ise inme riskini etkilemediği görülmüştür15. Türk Kalp Çalışmasında ortalama LDL-K düzeyleri erkeklerde 136, kadınlarda 111 mg/dl bulunmuştur188. 40 yaş ve üstü bireylerde bu değerler sırası ile 148 ve 142 mg/dl’dir188. TEKHARF Çalışması 2002 yılında ortalama LDL-K değerlerini erkeklerde 114.6, kadınlarda 122.4 mg/dl olarak bulmuştur188. Yine aynı çalışmaya göre 30 yaş ve üstü ortalama LDL-K seviyeleri kadınlarda erkeklere kıyasla daha fazladır188. Yüksek LDL-K düzeyi (>130 mg/dl) erkeklerde %31, kadınlarda %38 oranında bulunmuştur188. Türk erişkinlerinde ortalama HDL-kolesterol düzeyi erkeklerde 37,2 mg/dl, kadınlarda ise 44.9 mg/dl’dir188. HDL-K düzeylerinin batı toplumlarına göre Türk toplumunda daha düşük olduğu bildirilmektedir188. HDL-K’ün 40 mg/dl’nin altında olması düşük HDL-K olarak kabul edilmektedir188. Türk Kalp Çalışması’nda erkeklerde %74, kadınlarda %53 oranında; TEKHARF’te ise erkeklerde %64, kadınlarda %35.5 oranında düşük HDL-K saptanmştır188. Bu da yaklaşık olarak 23 milyon kişide düşük HDL-K olduğunu göstermektedir188. İnmeli veya geçici iskemik atak geçirmiş yüksek plazma kolesterol düzeyine sahip hastaların; yaşam stili değişiklikleri, diyet düzenlenmesi ve medikal tedaviyi içeren yaklaşımlarla tedavi edilmeleri önerilmektedir193. Hiperlipidemi tedavisinin her aşamasında tıbbi beslenme tedavisi ve yaşam tarzı değişiklikleri en başta yer almaktadır205. NCEP ATP III kılavuzu, tedavi edici yaşam tarzı değişiklikleri içinde yer alan diyette, trans yağ asitleri de dahil olmak üzere doymuş yağların günlük kalorinin %7’sini geçmemesini ve yemekle alınan günlük kolesterol miktarının 200 mg’ın altında tutulmasını önermektedir114. 90 Araştırma kapsamına alınan bireylerin yarısının (%50) dislipideminin inmeye neden olan risk faktörlerinden biri olduğunu bildikleri belirlenmiştir (Tablo 4.5). Bireylerin %13.9’unun total kolesterol düzeyleri 200 mg/dl ve üzerinde, %41,8’inin trigliserit düzeyleri 150 mg/dl ve üzerinde, %11.5’inin LDL düzeyleri 130 mg/dl ve üzerinde, %59.1’unun HDL düzeyleri 40 mg/dl’nin altında ve %41.2’sinin VLDL düzeyleri 30 mg/dl ve üzerinde bulunmuştur (Ek Tablo 7). Önlemleri bilme ve uygulama durumlarına bakıldığında ise en çok bilinen önlemler arasında; az yağ tüketmek (%85.8) olduğu ancak bireylerin %49.4’ünün bunu uyguladığı ve diğer önlemlerin ise bilinme oranının daha düşük olduğu saptanmıştır (Tablo 4.10). Koroner arter hastalığı, konjestif kalp yetmezliği, hipertansif kalp hastalığı, atrial fibrilasyon ve kapak problemleri inme ile ilişkisi ispatlanan önemli risk faktörleridir170. Framingham çalışmasına göre koroner kalp hastalığı, inme riskini 2 kat, elektrokardiyografi ile saptanan sol ventrikül hipertrofisi 3 kat ve kardiyak yetmezlik 3-4 kat arttırmaktadır195. Bogousslavsky ve ark.177 tarafından 1000 inme hastasının değerlendirildiği çalışmada, hastaların %21.7’sinde kronik kalp hastalığı bulunduğu bildirilmiştir. Karatepe G.A ve ark.’nın176 100 inmeli hasta ile yaptıkları çalışmada hastaların %18’inde konjestif kalp yetmezliği, %24’ünde iskemik kalp hastalığı, %18’inde koroner kalp hastalığı ve %7’sinde kalp kapak hastalığı bulunduğu belirlenmiştir. Ege İnme Veri Tabanında34 iskemik kalp hastalığı sıklığı %23, ülkemizde yapılan diğer inme çalışmalarında kardiyak hastalık sıklığı %25-33.8 olarak bildirilmiştir170,184,185,186. Akut iskemik inme nedeniyle başvuran hastaların yaklaşık %20’sinde nedenin kardiyak kökenli olduğu gösterilmiştir. Genç yaşta görülen inmelerde bu oran %40’lara kadar yükselmektedir196,197. Orta yaş ve üzerinde ise en sık görülen neden miyokard infarktüsüdür182. Framingham çalışmasında akut MI sonrası 6 yıl içerisinde 91 inme gelişme riski erkeklerde %8, kadınlarda %11 olarak bulunmuştur182. İskemik kalp hastalığı nedeniyle koroner arter by-pass greft (CABG) uygulanan hastalarda perioperatif inme riski ise %1-7 olup, hastanın daha önce inme geçirmiş olması, yaş, diyabet ve atriyal fibrillasyon bu riski artırmaktadır182. Framingham çalışmasında, atrial fibrilasyon inmenin güçlü bir öncülü olarak belirlenmiş, valvüler olmayan atrial fibrilasyon hastalarında inme riski, yaklaşık 5 kat daha fazla izlenmiştir27. Koroner kalp hastalığı ya da kardiyak yetmezliği olan kişilerde, atrial fibrilasyon inme riskini erkeklerde ikiye katlamış, kadınlarda ise üç katına çıkarmıştır27. İnme riski daha önce koroner arter hastalığı olanlarda ikiye katlanmakta, kardiyak yetmezliği olan hastalarda ise nerdeyse dört katına çıkmaktadır27. Araştırmamızda, bireylerin %12.7’sinde kalp damar hastalığı, %8.8’inde kalp ritim bozukluğu, %2.4’ünde kalp kapak hastalığı olup, %6.7’si daha önce kalp krizi geçirmiştir (Tablo 4.2). Bireylere sorulduğunda yarıya yakını (%45.2) kalp hastalıklarının inmeye neden olan risk faktörlerinden biri olduğunu bildikleri belirlenmiştir (Tablo 4.5). Yapılan çalışmalar, kardiyovasküler hastalıklarla diyet alışkanlığı arasında kuvvetli bir ilişki olduğunu ortaya koymuştur. Kardiyovasküler hastalık riski diyette satüre yağ asitlerinin fazla tüketildiği (günlük kalorinin %15' den fazlası), kolesterolün fazla alındığı ve karbonhidratın az tüketildiği (%50'den az) popülasyonlarda yüksek, satüre yağ asitlerinin az tüketildiği (%10'dan az), karbonhidrat alımının fazla olduğu popülasyonlarda ise düşüktür198. Araştırmamıza katılan bireylerin kardiyovasküler hastalıklara ilişkin önlemleri bilme ve uygulama durumlarına bakıldığında ise en çok bilinen önlemin az yağ tüketmek (%62.4) olduğu fakat bireylerin %39.1’inin 92 bunu uyguladığı, diğer önlemlerin bilinme durumlarının ise %50’nin altında olduğu saptanmıştır (Tablo 4.11). Sigara kullanımı, önemli bir risk faktörü olup 1980’li yılardan bu yana yapılan çalışmalarda, iskemik inme için relatif (göreceli) riski 1.8-6 olarak bulunmuştur. Framingham Kalp Çalışması’nda (Framingham Heart Study) bu risk 1.8 olarak bulunmuş olup, sigara bırakıldıktan 5 yıl sonra içmeyenlerin düzeyine indiği saptanmıştır182,56. Önceden sigara kullananlarda, bir ölçüde artmış inme risklerinin olduğu bu nedenle sigaranın her yaş dönemi için önemli bir faktör olduğu bilinmektedir. Hemşirelerin Sağlığı Çalışması’nda (Nurses’ Health Study) önceden sigara içenlerin içmeyenlere göre rölatif inme riski 1.34 olup, bu oran Doktor Sağlığı Çalışması’nda (Physician’s Health Study) 1.26’dır. Hastalıkları Kontrol ve Önleme Merkezleri ve Ulusal Sağlık Enstitüsü” (Centers for Disease Control and Prevention and the National Institute of Health) nün yaptığı çalışma, erişkin populasyonun %23’ünün önceden sigara kullandığı ve bu populasyonunda %6’sında inme riski olduğunu göstermektedir. Aktif sigara içenlerdeki populasyonun %18’i, daha önceden içmiş olanların %6’sı ve pasif sigara içenlerinde %12’si risk altında olduğu belirtilmektedir56. Kings County, Washington’da yürütülen, toplum temelli bir vaka kontrol çalışmasında, sigara içmeyenlerle karşılaştırıldığında inme olasılık oranı yoğun sigara içicileri için 11.1 (günde bir paketten fazla sigara tüketenler), az içenler içinse (günde bir paketten az sigara içenler) 4.1 olarak belirlenmiştir27. En önemli önlenebilir risk faktörlerinden biri olan sigara, ülkemizdeki yaygın kullanımı nedeniyle özel bir önem taşımaktadır. TEKHARF çalışmasına göre Türk erkeklerinin %60’ı, kadınlarının %20’si sigara kullanmaktadır178. İnmeli hastalarda sigara kullanım oranı, Ege İnme 93 Veri Tabanında34 %17, yapılan diğer bir çalışmada207 ise %30.4 olarak belirtilmiştir. Sigara içme iskemik inme riskini iki kat, hemorajik inme riskini 2-4 kat artırmaktadır60,193. Koçer ve ark (2002) nın çalışmasında özellikle erkeklerde sigara içiminin fazla (%50) ve inme açısından anlamlı risk faktörü olduğu bulunmuştur186. Yurtdışında yapılmış çalışmalarda ise sigara tüm yaş ve cinsiyet gruplarında inme için önemli risk faktörü olarak tespit edilmiştir 44,208,209 . Ruth ve arkadaşları sigara içenlerle sigara içmeyen kadın ve erkekleri karşılaştırdığı çalışmalarında, hem aktif hemde pasif sigara içenlerde inme riskinin arttığını bulmuşlardır141. Sigaranın bırakılması inme riskinde belirgin bir düşmeye neden olur34,210. Çin’de yapılan bir çalışmada ise bir yıldan uzun süreli sigara bırakmayla inme rekürrens oranının 1.71'den 1.39'a gerilediği gösterilmiştir211. Araştırmamızda risk faktörü olarak sigara incelendiğinde, bireylerin %49.4’ünün sigara kullanımının inmeye neden olan risk faktörlerinden biri olduğunu bildiği belirlenmiştir (Tablo 4.5). Bireylerin %20.0’si sigara kullanmaktadır. Sigara kullanan bireylerin %59.1’i 16 yıl ve üzerinde ve %57.6’sı günde 1-10 adet sigara kullanmaktadır (Tablo 4.3). Erkekler arasında sigara içme oranının (%27.9) anlamlı olarak kadınlardan (%12.1) daha fazla olduğu saptanmıştır (p<0.05) (Ek Tablo 3). Beslenme alışkanlıkları, kanda bazı değerlerin değişmesine ve kalp-damar hastalıkları başta olmak üzere pek çok hastalığa neden olmaktadır218. Çeşitli toplumlardaki kalp-damar hastalıklarının görülme sıklıkları incelendiğinde, Kuzey Avrupa ülkelerinde daha fazla görülmesi, Asya ve Akdeniz ülkelerinde daha az sıklıkta görülmesi beslenme kültürlerine bağlanmıştır219. Diyetle kırmızı et, rafinerize gıda ve doymuş yağ asitlerinin fazla alınımı kalp-damar hastalıkları riskini artırmaktadır218. ”Hemşirelerin 94 Sağlığı Çalışması” (Nurses’ Health Study) ve “Sağlık Profesyonelleri Takip Çalışması” nda (Health Professionals Follow-Up Study) , en fazla sebze ve meyve tüketen grupta relatif inme riski 0.69 olarak bulunmuştur182. Ekolojik analizlerde, yapılan çalışmalarda da meyve-sebze tüketiminin arttığı gruplarda inme oranının düşük olduğu bildirilmektedir56,220. Araştırma kapsamına alınan bireylerin %58.8’i beslenme alışkanlıklarının inmeye neden olan risk faktörlerinden biri olduğunu ifade etmiştir (Tablo 4.5). Alkol kullanımı ile iskemik inme ilişkisi tartışmalıdır. Yapılan bir çalışmada alkol kullanan ve hiç kullanmayan hastalar arasında her iki cinsiyette de iskemik inme bakımından bir fark bulunmamıştır. Ancak geçmişte alkol kullanmış hastalarda hiç kullanmayanlara göre inme riskinde artma olduğu görülmüştür212. Elde edilen çalışma sonuçları; alkolün hem erkek hem de kadınlarda kesin, bağımsız bir etkisi olduğu; yalnızca erkeklerde etkili olduğu; karışıklığa neden olabilecek diğer faktörlerin kontrol edilmesinden sonra, sigara kullanımında olduğu gibi bir etkisi olmadığı şeklinde çeşitlidir. Alkol tüketimi ile inme arasındaki ilişki oldukça kompleks olup, bu risk profili iskemik inme için “J” şeklinde kabul edilmektedir182 Rölatif inme riski, alkol kullanmayanlarla karşılaştırıldığında yoğun alkol tüketimiyle (günde beş ve daha fazla bardak) artmış, orta düzeyde ya da az içki tüketenlerde düşmüştür27. Ayrıca Honolulu Kalp Programı’nda (Honolulu Heart Program), sürekli ve fazla miktarda alkol tüketen kişilerde, anevrizmal ve nonanevrizmal intraserebral kanamalarda en az 3 kat artış olduğu tespit edilmiştir213. Araştırma kapsamına alınan bireylerin %46.7’si alkol kullanımının inmeye neden olan risk faktörlerinden biri olduğunu bildiği belirlenmiştir (Tablo 4.5). Bireylerin sadece %6.4’ü alkol kullanmaktadır. Alkol 95 kullanan bireylerin %61.9’u yalnız özel günlerde, 21.8’i de haftada en az bir defa alkol kullanmaktadır (Tablo 4.3). Genel olarak bireylerin inme risk faktörlerini ve önlemleri bilme durumlarının düşük olmasının yanı sıra önlemleri uygulama durumlarının da daha düşük oranda olduğu belirlenmiştir. Araştırmaya katılan bireylerin %47.3’ü sağlıklarının kontrol altında olmadığını, %73.3’ü inme riski taşıdığını düşünmektedir (Tablo 4.13). Kadınlar (%64.8), 46-55 yaş arasındaki bireyler (%33), ilkokul mezunu olanlar (%47.7), ev hanımları (%51.1) ve evli bireyler (%85,2) daha çok inme riski taşıdıklarını düşündüklerini ifade etmişlerdir (Tablo 4.14, 4.15, 4.16, 4.17, 4.18). Bireylere sağlıklarını kontrol altında tutmak için genel olarak yaptıkları uygulamalar sorulduğunda; %49.4’ü düzenli doktor kontrolüne gittiğini, %30.5’i beslenme alışkanlığına dikkat ettiğini, %24.1’i ilaçlarını düzenli olarak kullandığını ifade etmiştir. Bireylerin oldukça az oranda; kilo verme (%1.7), sigara-alkol kullanmama (%1.1), kan basıncı takibi (%2.3), egzersiz (%10.9) uygulamalarını yaptıkları belirlenmiştir (Tablo 4.13). Bireylerin inmenin önlenebilir risk faktörlerini en aza indirilebilmesi için alınabilecek önlemleri bilme durumları literatürde 5-10 arasında bulunan önlemler ile karşılaştırıldığında, bireylerin bildikleri önlemlerin 2 ya da 3 ile sınırlı kaldığı görülmüştür. Araştırmamızda bireylerin bilgi edindikleri kaynaklar arasında; çevre %38.5, doktor %55.8, hemşire %11.8, yazılı ve sözlü basın %58.2 oranlarla yer almaktadır (Tablo 4.12). İnmede risklerin en aza indirilebilmesi için alınacak önlemlerin bilinmesi ve aynı zamanda yaşam tarzı haline getirilerek uygulanmasının 96 sağlanması gerekmektedir. Sağlıklı yaşam alışkanlığı kazandırılmasının hem risk faktörlerinin önlenmesinde hem de risk faktörleri bulunan bireylerin kontrolünde önemi büyüktür. Günümüzde inmenin tedavisinden çok, insanların yaşam stillerini değiştirmesi; sigara bırakma, egzersiz ve kolesterol tedavileri, hipertansiyonun kontrol altında tutulması ve koruyucu tedavi önem kazanmıştır. Sonuç olarak, inmenin, halen genç bir nüfusa sahip olmamıza karşın yaşlı nüfusumuzun giderek artması nedeniyle gelecekte daha da önemli bir halk sağlığı sorunu olacağı öngörülmektedir. Ayrıca, günümüzde önemli ilerlemeler kaydedilmesine rağmen inme tedavisi halen yetersizdir. Bu nedenle, inmenin hem birey hem de aile ve toplum üzerindeki zararlarının önlenmesi için risk faktörlerinin ve önlemlerin bilinmesi ve risk faktörlerinin en aza indirilebilmesi önemlidir. Risk faktörlerinin bilinmesiyle inme insidansı azaltılabilecek ve tedavi yaklaşımı değişecek, koruyucu önlemlerin alınması açısından yol gösterici olacaktır. 97 6. SONUÇ ve ÖNERİLER 6.1. Sonuçlar Bireylerin inme risk faktörlerini bilme durumları ve aldıkları önlemlerin belirlenmesi amacıyla yapılan araştırma sonucunda elde edilen veriler aşağıda yer almaktadır; Araştırmaya katılan 330 bireyin %50’si kadın, yaş ortalaması 49.75±16.496’dır. Bireylerin %74.8’i evli, %51.8’i üç ve daha fazla sayıda çocuk sahibi, %30.9’u ilkokul mezunu, %41.5’i ev hanımıdır. %30.9’u aylık gelirlerinin aylık giderlerini karşıladığını belirtmiştir (Tablo 4.1). 6.1.1. Araştırmaya katılan bireylerin hastalık durumlarına bakıldığında; %3.9’u daha önce inme geçirmiş, %34.5’inde hipertansiyon bulunmakta, hipertansiyon hastası olan bireylerin %39.5’i 1-5 yıldır hipertansiyon hastası olup %93.9’u hipertansiyon ilacı kullanmaktadır. Bireylerin %12.7’sinde kalp damar hastalığı bulunmaktadır, kalp damar hastalığı olan bireylerin %45.2’sinde 1-5 yıldır kalp damar hastalığı olup %81’i ilaç kullanmaktadır. Bireylerin %8.8’inde kalp ritim bozukluğu bulunmaktadır, kalp ritm bozukluğu bulunan bireylerin %41.4’ünde 1-5 yıldır kalp ritim bozukluğu olup %41.4’ü ilaç kullanmaktadır. Bireylerin %2.4’ünde kalp kapak hastalığı bulunmaktadır, kalp kapak hastalığı bulunan bireylerin %50.0’sinde 6-10 yıldır kalp kapak hastalığı olup %12.5’i ilaç kullanmaktadır. Bireylerin %6.7’si daha önce MI geçirmiş olup, bir kez MI geçirenlerin oranı %63.6, iki kez geçirenlerin oranı %22.7 ve üç kez geçirenlerin oranı da %13.6’dır. Bireylerin %31.5’inde diyabet bulunmaktadır, diyabeti olan bireylerin %46.2’si 1-5 yıldır diyabet 98 hastası olup %76.9’u ilaç kullanmakta, %32.7’si perhiz yapmakta, %12.3’ü insülin kullanmakta iken %7.7’si ise hiçbir şey yapmadığını belirtmiştir (Tablo 4.2, Ek Tablo 2). 6.1.2. Araştırmaya katılan bireylerin sigara ve alkol kullanma durumlarına bakıldığında; sigara kullanan bireylerin (%20.0) %59.1’i 16 yıl ve üzerinde, %57.6’sı günde 1-10 adet sigara kullanmaktadır (Tablo 4.3). Erkekler arasında sigara içme oranının (%27.9) anlamlı olarak kadınlardan (%12.1) daha fazla olduğu saptanmıştır (p<0.05) (Ek Tablo 3). Alkol kullanan bireylerin (%6.4) %61.9’u yalnız özel günlerde, 21.8’i de haftada en az bir defa alkol kullanmaktadır (Tablo 4.3). 6.1.3. Bireylerin özel bir diyeti olma, egzersiz yapma ve oral kontraseptif kullanma durumları incelendiğinde, bireylerin %30.6’sının özel bir diyeti olduğu, %29.4’ünün egzersiz yaptığı ve egzersiz yapan bireylerin %84.5’inin haftada 3 gün ve daha fazla egzersiz yaptıkları belirlenmiştir. Çalışmaya katılan kadınların sadece %3.1’i oral kontraseptif kullanmaktadır (Tablo 4.4). 6.1.4. Bireylerin inmeye neden olan değiştirilemeyen risk faktörlerini bilme durumlarına ilişkin sonuçlar şöyledir (Tablo 4.5); 6.1.4.1. Bireylerin %27.9’u aile öyküsünün inme için risk faktörü olduğu konusunda bilgi sahibiydi (Tablo 4.5). Bireylerin %19.7’sinin birinci derece akrabalarında (anne, baba, kardeş) inme öyküsü bulunduğu belirlenmiştir (Ek Tablo 1). 99 6.1.4.2. Bireylerin %24.5’i, yaşın inme için risk faktörü olduğu konusunda bilgi sahibiydi (Tablo 4.5). Araştırma kapsamına alınan 330 bireyin yaş ortalaması 49.75±16.496 dır (Tablo 4.1). 6.1.5. Bireylerin inmeye neden olan değiştirilebilen risk faktörlerini bilme durumlarına ilişkin sonuçlar şöyledir (Tablo 4.5); 6.1.5.1. Bireylerin %87.9’unun hipertansiyonun inmeye neden olan risk faktörlerinden biri olduğunu bildikleri belirlenmiştir (Tablo 4.5). Araştırmamıza katılan hipertansif bireylerin büyük bölümü (%34.5) antihipertansif tedavi altında olmasına karşın (Ek Tablo 2) %40.9’unun sistolik (≥140), %56.1’inin diastolik kan basıncı düzeyleri (≥90) ESC sınıflamasına göre yüksek bulunmuştur (Ek Tablo 6). 6.1.5.2. Araştırma kapsamına alınan bireylerin %59.7’si obezitenin inmeye neden olan risk faktörlerinden biri olduğunu ifade etmiştir (Tablo 4.5). Bireylerin BKİ ölçümlerinde; %44.8’inin pre-obez (25,00-29,99) ve %31.2’sinin de obez (≥30) olduğu belirlenmiştir (Ek Tablo 7). 6.1.5.3. Bireylerin %50.9’ünün fiziksel inaktivitenin inmeye neden olan risk faktörlerinden biri olduğunu bildikleri belirlenmiştir (Tablo 4.5). 6.1.5.4. Diyabet %31.5 oran ile hipertansiyondan sonra bireylerde ikinci en sık bulunan risk faktörüdür (Tablo 4.2). Araştırmada hastaların %50.6’sının diyabetin inmeye neden olan risk faktörlerinden biri olduğunu bildikleri belirlenmiştir (Tablo 4.5). Araştırmamızda 173 bireyde hipertansiyon ve diyabet birlikte bulunmaktadır. Bu bireylerin inmeye neden olan 100 değiştirilebilen risk faktörlerini bilme durumlarına bakıldığında da yine birinci sırada hipertansiyonun (%87.3) ve ikinci sırada da diyabetin (%51.4) bulunduğu saptanmıştır (Ek Tablo 4). 6.1.5.5. Bireylerin %50’sinin dislipideminin inmeye neden olan risk faktörlerinden biri olduğunu bildikleri belirlenmiştir (Tablo 4.5). Bireylerin %13.9’unun total kolesterol düzeyleri 200 mg/dl ve üzerinde, %41,8’inin trigliserit düzeyleri 150 mg/dl ve üzerinde, %11.5’inin LDL düzeyleri 130 mg/dl ve üzerinde, %59.1’unun HDL düzeyleri 40 mg/dl’nin altında ve %41.2’sinin VLDL düzeyleri 30 mg/dl ve üzerinde bulunmuştur (Ek Tablo 7). 6.1.5.6. Araştırmamızda risk faktörü olarak sigara incelendiğinde, bireylerin %49.4’ünün sigara kullanımının inmeye neden olan risk faktörlerinden biri olduğunu bildikleri belirlenmiştir (Tablo 4.5). 6.1.5.7. Araştırma kapsamına alınan bireylerin %58.8’i beslenme alışkanlıklarının inmeye neden olan risk faktörlerinden biri olduğunu ifade etmiştir (Tablo 4.5). 6.1.5.8. Bireylerin %46.7’si alkol kullanımının inmeye neden olan risk faktörlerinden biri olduğunu bildiği belirlenmiştir (Tablo 4.5). 6.1.5.9. Bireylere sorulduğunda %45.2’sinin kardiyovasküler hastalıkların inmeye neden olan risk faktörlerinden biri olduğunu bildikleri belirlenmiştir (Tablo 4.5). 101 6.1.6. Bireylerin inme risk faktörlerine ilişkin alınması gereken önlemleri bilme durumları ve aldıkları önlemlere ilişkin sonuçlar şöyledir; 6.1.6.1. Bireylerin hipertansiyona ilişkin alınması gereken önlemleri bilme durumları ve aldıkları önlemler incelendiğinde, en çok bilinen önlemler arasında; diyette sodyum kısıtlaması (%90.0) olduğu ve bireylerin %53’ünün bunu uyguladığı, az yağlı besinler tüketmek (%50.3) olduğu ve bireylerin %34.5’inin bunu uyguladığı, fiziksel aktivite (%26.4) olduğu ancak bireylerin %10.9’unun bunu uyguladığı saptanmıştır (Tablo 4.6). 6.1.6.2. Bireylerin obezite için alınması gereken önlemleri bilme durumları ve aldıkları önlemler incelendiğinde, en çok bilinen önlemler arasında; fiziksel aktivite (%93.3) olduğu ancak bireylerin %24’ünün bunu uyguladığı, kilo vermek (%24) olduğu ve bireylerin %12.8’inin bunu uyguladığı saptanmıştır (Tablo 4.7). 6.1.6.3. Bireylerin hareket azlığını önlemek için alınması gereken önlemleri bilme durumları ve aldıkları önlemler incelendiğinde, en çok bilinen önlemin yürüyüş yapmak (%92.4) olduğu ancak bireylerin %22.1’inin bunu uyguladığı saptanmıştır (Tablo 4.8). 6.1.6.4. Bireylerin diyabete ilişkin alınması gereken önlemleri bilme durumları ve aldıkları önlemler incelendiğinde, en çok bilinen (%33.6) ve uygulanan (%59.7) önlemin şeker içeren besinleri az tüketmek olduğu diğer uygulanan önlemlerin ise %50’nin altında olduğu saptanmıştır (Tablo 4.9). 102 6.1.6.5. Bireylerin dislipidemi için alınması gereken önlemleri bilme durumları ve aldıkları önlemler incelendiğinde, en çok bilinen önlemler arasında; az yağ tüketmek (%85.8) olduğu ancak bireylerin %49.4’ünün bunu uyguladığı ve diğer önlemlerin ise bilinme oranının daha düşük olduğu saptanmıştır (Tablo 4.10). 6.1.6.6. Bireylerin kardiyovasküler hastalıklar için alınması gereken önlemleri bilme durumları ve aldıkları önlemler incelendiğinde, en çok bilinen önlemin az yağ tüketmek (%62.4) olduğu fakat bireylerin %39.1’inin bunu uyguladığı, diğer önlemlerin bilinme durumlarının ise %50’nin altında olduğu saptanmıştır (Tablo 4.11). 6.1.7. Araştırmamızda bireylerin bilgi edindikleri kaynaklardan; yazılı ve sözlü basın %58.2, doktor %55.8, çevre %38.5, hemşire %11.8 oranlarla gözlenmiştir (Tablo 4.12). 6.1.8. Bireylerin, sağlıklarının kontrol altında olma, inme riski taşıma durumlarına ve sağlıklarını kontrol altında tutmak için yaptıkları uygulamalara ilişkin ifadelerinde, %47.3’ü sağlıklarının kontrol altında olmadığını, %73.3’ü inme riski taşıdığını düşünmektedir (Tablo 4.13). Kadınlar (%64.8) (p<0.05), 46-55 yaş arasındaki bireyler (%33) (p<0.05), ilkokul mezunu olanlar (%47.7) (p<0.05), ev hanımları (%51.1) (p>0.05) ve evli bireyler (%85,2) (p<0.05) daha çok inme riski taşıdıklarını düşündüklerini ifade etmişlerdir (Tablo 4.14, 4.15, 4.16, 4.17, 4.18). Bireylere sağlıklarını kontrol altında tutmak için genel olarak yaptıkları uygulamalar sorulduğunda; %49.4’ü düzenli doktor kontrolüne gittiğini, %30.5’i beslenme alışkanlığına dikkat ettiğini, %24.1’i ilaçlarını düzenli olarak kullandığını ifade etmiştir. Bireylerin oldukça az 103 oranda; kilo verme (%1.7), sigara-alkol kullanmama (%1.1), kan basıncı takibi (%2.3), egzersiz (%10.9) uygulamalarını yaptıkları belirlenmiştir (Tablo 4.13). 6.1.9. Bireylerin inmenin değiştirilebilen risk faktörlerini bilme durumlarının 4 ya da 5 risk faktörü ile, değiştirilemeyen risk faktörlerini bilme durumlarının ise 1-2 risk faktörü ile sınırlı kaldığı, bireylerin, inmenin önlenebilir risk faktörlerinin en aza indirilebilmesi için alınabilecek önlemleri bilme durumları ise, literatürde 5-10 arasında bulunan önlemler ile karşılaştırıldığında, 2 ya da 3 ile sınırlı kaldığı görülmüştür (Tablo 4.5, 4.6-4.11). Sonuç olarak araştırmamızdan elde edilen veriler, genel olarak bireylerin inme risk faktörlerini ve önlemleri bilme durumlarının düşük olmasının yanı sıra önlemleri uygulama durumlarının da daha düşük oranda olduğunu göstermektedir. 104 6.2. Öneriler Araştırmamızdan elde edilen sonuçlar doğrultusunda şu öneriler sunulmuştur: İnme, risk faktörleri ve korunmaya yönelik önlemler konusunda bilinçlenmenin çalışmaları sağlanması kapsamında için eğitim birinci basamak programları sağlık düzenlenmeli hizmetlerinin ve inme konusundaki bilincin sürekliliğinin sağlanması için eğitimin devamlı olması, Birinci basamak sağlık hizmetleri kapsamında eğitimle birlikte tarama çalışmaları yapılması, sağlık ocağına herhangi bir nedenle başvuran herkesin rutin olarak risk faktörleri sorgulanması ve tarama programları ile toplumdaki risk grupları saptanması. Henüz inme geçirmemiş kişilerin inmeden korunması ve değiştirilebilir risk faktörlerinin düzeltilmesi, sağlıklı kişilerin inme risk faktörleri açısından taranması ve uygun yaşam tarzı değişiklikleri için eğitim, danışmanlık hizmetlerinin verilmesi, sağlıklı yaşam anlayışı çerçevesinde bireylerin bilinçli, yeterli ve dengeli beslenme, düzenli egzersiz yapma gibi önlemlere ilişkin konularda teşvik edilmesi, Öncelikle risk grupları başta olmak üzere toplum sağlıklı beslenme, düzenli fiziksel aktivitede bulunma ve ideal kiloyu koruma konularında bilinçlendirilmesi, özendirilmesi. İdeal kiloyu korumanın yanı sıra lipid profilini de normal sınırlar içinde tutmak açısından sağlıklı diyet eğitimi verilmesi, 105 Birinci basamak sağlık çalışanlarının yaptığı ev ziyaretleri sırasında dağıtılmak üzere bu konuda öneriler içeren beslenme kitapçıkları hazırlanması; hekim, hemşire ve ebe eğitimleri planlanması, Sağlıklı beslenme konusunda halka açık seminerler düzenlenmesi önerilmektedir. 106 7. ÖZET Urvaylıoğlu AE. Bireylerin İnme Risk Faktörlerini Bilme Durumları ve Aldıkları Önlemlerin Belirlenmesi. Yüksek Lisans Tezi. Ankara: Gazi Üniversitesi; 2011 Bu araştırma, bireylerin inme risk faktörlerini bilme durumları ve aldıkları önlemlerin belirlenmesi amacıyla tanımlayıcı olarak yapılmıştır. Örnekleme, haziran-ağustos 2010 tarihleri arasında Cumhuriyet Aile Sağlığı Merkezi’ne, bu merkeze bağlı bölgelerden başvuran 15 yaş ve üzeri 330 birey alınmıştır. Araştırmacı tarafından literatür incelenerek hazırlanan soru formu, yüz yüze görüşme tekniği ile uygulanmıştır. Elde edilen veriler; istatistik SPSS programı kullanılarak yüzdelikler ve kikare testi ile değerlendirilmiştir. Araştırmaya katılan bireylerin %50’si kadın, yaş ortalaması 49,75 idi. Bireylerde en sık bulunan risk faktörlerinin hipertansiyon (%34.5), diyabet (%31.5) ve kalp damar hastalığı (%12.7) olduğu belirlenmiştir. Sonuçlara göre, inmenin değiştirilebilen risk faktörleri arasında en çok bilinenler hipertansiyon (%87.9), obezite (%59.7), beslenme alışkanlıkları (%58.8), fiziksel inaktivite (%50.9), DM (%50.6) ve hiperlipidemi (%50.0), değiştirilemeyen risk faktörleri arasında ise en çok bilinenler aile öyküsü (%27.9) ve yaş (%24.5) tır. Risk faktörlerine ilişkin olarak en çok uygulanan önlemler; hipertansiyon için diyette sodyum kısıtlaması (%53), yüksek kolesterol için az yağ tüketmek (%49.4), kalp hastalığı için az yağ tüketmek (%39.1), diyabet için şeker içeren besinleri az tüketmek (%59.7), obezite için fiziksel aktivite (%24), hareket azlığı için yürüyüş yapmak (%22.1) dır. İnmenin önlenmesine düzenlenerek yönelik toplumun risk sağlık eğitimi faktörleri ve tarama hakkında programları bilinçlendirilmesi önerilmektedir. Anahtar Kelimeler: Hemşirelik, inme, risk faktörleri, önlemler, eğitim 107 8. SUMMARY Urvaylıoğlu AE. Individials’ Awareness of Stroke Risk Factors and Determining The Precautions Taken. Master Thesis. Ankara: Gazi University; 2011 This study was conducted as a definitive research aiming to determine individuals’ awareness of stroke risk factors and the precautions they take. The research sample is comprised of 330 individuals over the age of 15 who applied from regions in the vicinity of Cumhuriyet Family Health Center during June-July, 2010. The questionnaire, prepared by the researcher by scanning the literature, was implemented using the face-toface interview technique. The data was assessed with statistic SPSS program using percentages and chi square test. 50% of the participants of the research were female, with an average age of 49.75. Its found that the most common risk factors are hypertension (34.5%), diabetes (31.5%), and cardiovascular diseases (12.7%). According to the results, the most widely recognized of the variable risk factors of stroke are hypertension (87.9%), obesity (59.7%), nutritional behaviors (58.8%), physical inactivity (50.9%) and diabetes (50.6%), hyperlipidemia (50.0%). While the most widely recognized invariable factors of stroke are family history (27.9%) and age (24.5%). The most commonly utilized precautions are sodium limitation for hypertension (53%), reduced fat consumption due to cholesterol (49.4%), reduced fat consumption due to cardiac diseases (39.1%), reduced consumption of sucrose-rich foods due to diabetes (59.7%), physical activities for obesity (24%) and jogging for physical inactivity (22.1%). Its recommended that medical training and scanning programs should be organized to promote public awareness regarding risk factors in order to prevent cases of stroke. Keywords: Nursing, stroke, risk factors, precautions, training 108 9. KAYNAKLAR 1. Şenocak Ö, El Ö, Söylev GÖ, ve ark. İnme Sonrasında Yaşam Kalitesini Etkileyen Faktörler. J.Neurol.Sci.[Turk] 2008;25(3):169-175. 2. Lopez AD, Mathers CD, Ezzati M, Jamison DT, Murray CJ. Global and Regional Burden Of Disease and Risk Factors, 2001: Systematic Analysis of Population Health Data. Lancet 2006;367:1747-1757. 3. Onat A., Keleş İ, Çetinkaya A, ve ark. On Yıllık TEKHARF Çalışması Verilerine Göre Türk Erişkinlerinde Koroner Kökenli Ölüm ve Olayların Prevalansı Yüksek. Türk Kardiyol Dern Arş 2001;29:8-19. 4. Kumral E. Serebrovasküler hastalıkların epidemiyolojisi. İçinde: Balkan S, editör. Serebrovasküler Hastalıklar. Üçüncü Baskı. İstanbul: Güneş Kitabevleri; 2009. s. 37-46. 5. Kumral E, Balkır K. İnme epidemiyolojisi. İçinde: Balkan S, editör. Serebrovasküler Hastalıklar. İkinci. Baskı. İstanbul: Güneş Kitabevi; 2002. s. 38-47. 6. World Health Organization [Homepage on the Internet]. Facts and Figures. The World Health Report 2003 - Shaping the Future. [Cited 2011 May 7]. Available from: http://www.who.int/entity/whr/2003/en/Facts_and_Figures-en.pdf. 109 7. Kutluk K. Risk faktörleri ve korunma. İçinde: Kutluk K, editör. İskemik İnme. Nobel tıp kitabevleri; 2004. s. 1-48. 8. Know the Facts, Get the Stats: Our Guide to Heart Disease, Stroke and Risks. Dallas, Tex: American Heart Association; 2002. Publication No. 55-0576 2002-04. 9. American Heart Association. Heart Disease and Stroke Statistics2006 Update. Dallas, Tex: American Heart Association. 10. Oğul E. Klinik nöroloji. İçinde: Oğul E, editör. Beyin Damar Hastalıkları. 1. baskı. Nobel & Güneş Kitabevi; 2002. s 1–3. 11. Hankey GJ. Stroke: How Large A Public Health Problem and How Can the Neurologist Help? Arch Neurol 1999;56:748-54. 12. Helgason CM, Wolf PA. American Heart Association Prevention Conference IV: Prevention and Rehabilitation of Stroke: Executive Summary. Circulation 1997;96:701-7. 13. Robinson RG. Neuropsychiatric Consequences of Stroke. Annu Rev Med 1997;48:217-29. 14. Mancia G. Prevention and Treatment of Stroke in Patients with Hypertension. Clin Ther 2004;26:631-48. 110 15. Kabakçı G, Abacı A, Ertaş FS, Özerkan F, Erol Ç, Oto A. Türkiye’de Hipertansif Hastalarda İnme Riski ve İnme Riski Açısından Bölgesel Farklılıkların Belirlenmesi: Hastane Tabanlı, Kesitsel, Epidemiyolojik Anket (THİNK) Çalışması. Türk Kardiyoloji Derneği Araştırması-Arch Turk Soc Cardiol 2006;34(7):395-405. 16. Perez J. The Relationship Between Depression and Cerebrovascular Disease: Clinical and Biological Aspects. Vertex 2005;15:259-263. 17. Eser MD. İnmeli Hastalarda Risk Faktörleri: Bir Vaka Kontrol Çalışması. Uzmanlık. İstanbul: İstanbul Üniversitesi; 1999. 18. Boşnak M. İnme Hastalarındaki Depresyonun Yaşam Kalitesi ve Günlük Yaşam Aktivitelerine Etkilerinin Araştırılması. Uzmanlık. Ankara: Hacettepe Üniversitesi; 2003. 19. Goldstein LB. A Primer on Stroke Prevention Treatment: An Overview Based on AHA/ASA Guidelines. Wiley-Blackwell publication; 2009. p. 5-7. 20. Öztürk ZE. İlk İnme Sonrası Saptanan Risk Faktörlerinin Morbidite ve Mortalite Üzerine Etkisi. Uzmanlık. İstanbul: T.C Sağlık Bakanlığı Dr.Lütfi Kırdar Kartal Eğitim ve Araştırma Hastanesi; 2004. 21. Leys D, Deplanque D, Mounier-Vehier C, Mackowiak-Cordoliani MA, Lucas C, Bordet R. Stroke Prevention: Management of Modifiable Vascular Risk Factors. J Neurol 2002;249:507–17. 111 22. Jamrgozik K, Broodhurst RJ, Anderson CS, Stewart-Wynne EG. The Role of Lifestyle Facctors in the Etiyology of Stroke. Stroke 1994;25:9-51. 23. Sacco RL, Wolf PA, Gorelick PB. Risk Factors and Their Management for Stroke Prevention: Outlook for 1999 and Beyond. Neurology 1999;53(7 Suppl 4):15–24. 24. Coşansu G. Erişkinlerde Diyabet Risk Faktörlerinin Belirlenmesi. Yüksek lisans. İstanbul: İstanbul Üniversitesi; 2001. 25. Beşer A. Hipertansiyon Tanısı Konmuş Hastalarda Risk Faktörlerinin Saptanması ve Hemşirelik Bakımında Yer Alacak Temel İlkelerin Belirlenmesi. Uzmanlık. Ankara: Hacettepe Üniversitesi; 1995. 26. Anonim. Türkiye Kalp ve Damar Hastalıklarını Önleme ve Kontrol Programı. Sağlık Bakanlığı Temel Sağlık Hizmetleri Genel Müdürlüğü; 2008. s. 1-2. 27. Sacco RL. Serebrovasküler Hastalığın Patogenezi, Sınıflandırılması ve Epidemiyolojisi. İçinde: Rowland LP, editör. Merritt’s Neurology. Baslo B, Gürses C, (Çev), 11. Baskı. Güneş Tıp Kitabevleri; Lippincott Williams&Wilkins, 2008. s. 275-290. ISBN:0-7817-5311-2. 28. Çoban O. Beyin damar hastalıklarında tanımlar, sınıflama, epidemiyoloji ve risk faktörleri. İçinde: Öge EA, editor. Nöroloji. Nobel Tıp Kitabevleri; 2004. s 193-99. 112 29. Neurological disorders; a public health approach. In Neurological disorders: A Public Health Approach. WHO Press Switzerland; 2006. chap. 3, p 151-163. 30. Feigin VL, Lawes CM, Bennettt DA, Anderson CS. Stroke Epidemiology: A Review of Population-Based Studies of İncidence, Prevalence and Case-Fatality in the Late 20th Century. Lancet Neurology 2003;2:43-53. 31. Pleis JR, Lethbridge-Cejku M. Summary Health Statistics for U.S. Adults: National Health Interview Survey, 2005. Vital Health Stat 10. 2006;(232):1-153. 32. Centers for Disease Control and Prevention. Prevalence of Stroke: United States, 2005. MMWR Morb Mortal Wkly Rep. 2007;56:469474. 33. Rosamond W, Flegal K, Furie K, et al. Heart Disease and Stroke Statistics-2008 Update A Report From the American Heart Association Statistics Committee and Stroke Statistics Subcommittee. Circulation 2008;117:e25-e146. 34. Kumral E, Özkaya B, Sağduyu A, Şirin H, Vardarlı E, Pehlivan M. The Ege Stroke Registry: A Hospital-Based Study in the Aegean Region, Izmir, Turkey; Analysis of 2,000 Stroke Patients. Cerebrovasc Dis. 1998 Sep-Oct;8(5):278-88. 113 35. Sağlık Bakanlığı, RSHMB, Hıfzıssıhha Mektebi Müdürlüğü, Ulusal Hastalık Yükü ve Maliyet Etkililik Çalışması (Hastalık Yükü Final Raporu). Ankara; 2004. s 138-152. http://www.tusak.saglik.gov.tr/pdf/nbd/raporlar/hastalikyukuTR.pdf Erişim: Şubat 2011. 36. Türkiye hastalık yükü Çalışması 2004. Ünivar N, Mollahaliloğlu S, Yardım N, Editörler. RSHMB Hıfzısıhha Mektebi Müdürlüğü, Sağlık Bakanlığı, Ankara: Aydoğdu Ofset Matbaacılık; 2006. s 24-41. 37. Ay S, Koldaş DŞ, Evcik D. İnmeli Hastalarda Risk Faktörleri ve Fonksiyonel İyileşme Üzerine Etkileri. Yeni Tıp Dergisi 2009;26:3741. 38. Balkan S: Serebrovasküler Hastalıklar. Güneş Kitabevi Yayınları; 2005:1-430. 39. Utku U, Çelik Y. İnmede etyoloji, sınıflandırma ve risk faktörleri. İçinde: Balkan S, editör. Serebrovasküler Hastalıklar. 2. Baskı. Güneş Kitabevleri; 2009. s 51-59. 40. Bamford J, Sandercock P, Dennis M, Burn J, Warlow C, Classification and Natural History of Clinical Subtypes of Cerebral Infarction. Lancet 1991;337:1521-1526. 41. Adams HP Jr, Bendixen BH, Kappelle LJ, Biller J, Love BB, Gordon DL, et al. Classification of subtype of acute ischemic stroke. 114 Definitions for use in a multicenter clinical trial. TOAST. Trial of Org 10172 in Acute Stroke Treatment. Stroke 1993;24:35-41. 42. Işıkay CT, Mutluer N. İnme komplikasyonları. Balkan S, editör. Serebrovasküler Hastalıklar. 2. Baskı. Güneş Kitabevleri; 2009. s 271-75. 43. Hankey GJ. Potential New Risk Factors for İschemic Stroke What Is Their Potential? Stroke 2006;37:2181-8. 44. Rokey R, Rolak LA. Epidemiology and risk factors for stroke and myocardial infarctions. In: Rolak La, Rokey R, editors. Coronary and Cerebral Vascular Disease. Mt. Kisko, NY, Futura, 1990:82-117. 45. Midi İ, Afşar N. İnme Risk Faktörleri. Klinik Gelişim 2010;23(1):1-14. 46. Brown RD, Whisnant JP, Sicks JD, et al. Stroke Incidence, Prevalence and Survival: Secular Trends in Rochester, Minnesota, Through 1989. Stroke. 1996;27:373–380. 47. Kittner SJ, Stern BJ, Feeser BR, et al. Pregnancy and the Risk of Stroke. N Engl J Med 1996;335:768–774. 48. Qureshi AI, Giles WH, Croft JB, Stern BJ. Number of Pregnancies and Risk for Stroke and Stroke Subtypes. Arch Neurol. 1997;54:203206. 115 49. Broderick J, Brott T, Kothari R,et al. The Greater Cincinnati/Northern Kentucky Stroke Study: Preliminary First-Ever and Total Incidence Rates of Stroke Among Blacks. Stroke 1998;29:415-421. 50. Gorelick PB. Cerebrovascular Disease in African Americans. Stroke 1998;29: 2656-2664. 51. Howard G, Anderson R, Sorlie P, et al. Ethnic Differences in Stroke Mortality Between Non-Hispanic Whites, Hispanic Whites and Blacks: the National Longitudinal Mortality Study. Stroke 1994;25:2120-2125. 52. Sheinart KF, Tuhrim S, Horowitz DR, et al. Stroke Recurrence Is More Frequent In Blacks And Hispanics. Neuroepidemiology 1998;17:188-198. 53. Rosamond WD, Folsom AR, Chambless LE, et al. Stroke Incidence and Survival Among Middle-Aged Adults: 9-Year Follow-Up of The Atherosclerosis Risk In Communities (ARIC) Cohort. Stroke 1999;30(4):736-743. 54. Gillum RF. Risk Factors for Stroke In Blacks: A Critical Review. Am J Epidemiol 1999;150:1266-1274. 55. He J, Klag MJ, Wu Z, Whelton PK. Stroke In The People’s Republic of China: I. Geographic Variations In Incidence and Risk Factors. Stroke 1995;26:2222-2227. 116 56. Kumral E. Serebrovasküler hastalıklarda yüksek vasküler risk faktörleri. Kumral E, editör. Yüksek Vasküler Risk. Güneş Tıp Kitabevleri; 2007. s. 243-269. 57. Kiely DK, Wolf PA, Cupples LA, Beiser AS, Myers RH. Famial Aggregation of Stroke: The Framingham Study. Stroke 1993;24:13661371. 58. Jerard Dunne P, Cloud G, Hassan A, Markus HS. Evaluating The Genetic Component of Ischemic Stroke Subtypes: A Family History Study. Stroke 2003;34:1364-1369. 59. Kumral E. İnme epidemiyolojisi. İçinde: Balkan S, editör. Serebrovasküler Hastalıklar. 2.Baskı. Antalya: Öncü Basımevi; 2005. s. 39-45. 60. Goldstein LB, Adams R, Alberts MJ, et al. Primary Prevention of Ischemic Stroke: A Association/American Guideline Stroke From The Association American Stroke Heart Council: Cosponsored by The Atherosclerotic Peripheral Vascular Disease Interdisciplinary Working Group; Cardiovascular Nursing Council; Clinical Cardiology Council; Nutrition, Physical Activity, and Metabolism Council; and The Quality of Care and Outcomes Research Interdisciplinary Working Group: The American Academy of Neurology Affirms The Value of This Guideline. Stroke 2006;37:15831633. 117 61. Wolf PA. Cerebrovascular risk. In: Izzo JLJ, Black HR, editors. Hypertension Primer: The Essentials of High Blood Pressure. Baltimore: Md: Lippincott, Williams&Wilkins; 1999. p.239. 62. Fields LE, Burt VL, Cutler JA, Hughes J, Roccella EJ and Sorlie P. The Burden of Adult Hypertension In The United States 1999 to 2000: A Rising Tide. Hypertension 2004;44:398-404. 63. Primer: The Essentials of High Blood Pressure. Baltimore: Md: Lippincott, Williams & Wilkins; 1999:239. 64. Vasan RS, Beiser A, Seshadri S, et al. “Residual Lifetime Risk for Developing Hypertension In Middle-Aged Women and Men: The Framingham Heart Study”. JAMA 2002;287:1003-10. 65. Chobanian AV, Bakris GL, Black HR, et al. National Heart, Lung, and Blood Institute Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure; National High Blood Pressure Education Program Coordinating Committee. The Seventh Report of The Joint National Committee On Prevention, Detection, Evaluation, and Treatment of High Blood Pressure: The JNC 7 Report [published correction appears in JAMA.] 2003;290:197]. JAMA 2003;289:2560-2572. 66. Staessen JA, Fagard R, Thijs L, et al. Randomised Double-Blind Comparison of Placebo and Active Treatment for Older Patients with 118 Isolated Systolic Hypertension: The Systolic Hypertension In Europe (Syst-Eur) Trial Investigators. Lancet 1997;350:757-764. 67. SHEP Cooperative Research Group. Prevention of Stroke by Antihypertensive Drug Treatment In Older Persons with Isolated Systolic Hypertension: Final Results Of The Systolic Hypertension In The Elderly Program (SHEP). JAMA 1991;265:3255-3264. 68. Kjeldsen SE, Hedner T, Jamerson K, et al. Hypertension Optimal Treatment (HOT) Study: Home Blood Pressure In Treated Hypertensive Subjects. Hypertension 1998,31:1014-1020. 69. ALLHAT Officers and Coordinators for the ALLHAT Collaborative Research Group. Major Outcomes In High-Risk Hypertensive Patients Randomized to Angiotensin-Converting Enzyme Inhibitor or Calcium Channel Blocker vs Diuretic: The Antihypertensive and LipidLowering Treatment to Prevent Heart Attack Trial (ALLHAT) [published corrections appear in JAMA. 2003;289:178 and JAMA. 2004;18:2196]. JAMA 2002;288:2981-2997. 70. Dahlof B, Devereux RB, Kjeldsen SE, et al. LIFE Study Group. Cardiovascular Morbidity and Mortality In The Losartan Intervention for Endpoint Reduction In Hypertension Study (LIFE): A Randomised Trial Against Atenolol. Lancet 2002;359:995-1003. 119 71. Hyman DJ, Pavlik VN. Characteristics of Patients with Uncontrolled Hypertension in the United States [published correction appears in N Engl J Med. 2002;346:544]. N Engl J Med 2001;345:479-486. 72. Gemalmaz A. Hipertansiyon ve Tedavisi. Sağlıklı Yaşam Tarzı Dergisi 2009;1:66-83. 73. Altun B, Arıcı M, Nergisoğlu G, et al. Prevalence, Awareness, Treatment and Control of Hypertension in Turkey (the Patent study) In 2003. J Hypertens 2005;23:1817-1823. 74. Türk Hipertansiyon ve Böbrek Hastalıkları Derneği, http://www.turkhipertansiyon.org/insidans_160608.php. Erişim: 15.02.2011. 75. Gürel S. Hipertansiyon ve Sağlıklı Yaşam. Sağlıklı Yaşam Tarzı Dergisi 2009;1:1-5. 76. US Preventive Services Task Force. Guide to Clinical Preventive Services. 2nd edition. Baltimore: Md: Williams&Wilkins; 1996. 77. Burchfiel CM, Curb JD, Rodriguez BL, et al. Glucose Intolerance and 22-Year Stroke Incidence: the Honolulu Heart Program. Stroke 1994;25:951-957. 120 78. Effect of Intensive Blood-Glucose Control with Metformin on Complications In Overweight Patients with Type 2 Diabetes (UKPDS 34). UK Prospective Diabetes Study (UKPDS) Group [published correction appears in Lancet. 1998;352:1558]. Lancet 1998;352:854865. 79. Tuomilehto J, Rastenyte D. Diabetes and Glucose Intolerance As Risk Factors for Stroke. J Cardiovasc Risk 1999;6:241-249. 80. Implementation of Treatment Protocols in the Diabetes Control and Complications Trial. Diabetes Care 1995;18:361-376. 81. Grundy SM, Cleeman JI, Daniels SR, et al. Diagnosis and Management of the Metabolic Syndrome. An American Heart Association/National Heart, Lung, and Blood Institute Scientific Statement. Circulation 2005;112:2735-52. 82. Yüksel H. Bozulmuş Açlık Glikozu ve/veya Glikoz Toleransının Tedavisi. İ.Ü. Cerrahpaşa Tıp Fakültesi Sürekli Tıp Eğitimi Etkinlikleri. Kardiyoloji Gündemi Sempozyum Dizisi No: 64 Nisan 2008. s. 53-58. 83. Pan XR, Li GW, Hu YH, Wang JX, Yang WY, AN ZX, et al. Effects of Diet and Exercise In Preventing NIDDM In People with Impaired Glucose Tolerance: The Da Qing IGT and Diabetes Study. Diabetes Care 1997;20:537-44. 121 84. Tuomilehto J, Lindstrom J, Eriksson JG, Valle TT, Hamalainen H, Ilanne-Parikka P, et al. The Finnish Diabetes Prevention Study group: Prevention of Type 2 Diabetes Mellitus by Changes In Lifestyle Among Subjects with Impaired Glucose Tolerance. N Engl J Med 2001;344:1343-50. 85. Knowler WC, Barrett-Conner E, Fowler SE, Hammon RF, Lachin JM, Walker EA, Nathan DM. The Diabetes Prevention Program Research Group: Reduction in The Incidence of Type 2 Diabetes with Lifestyle Intervention or Metformin. N Engl J Med 2002;346:393-403. 86. Di Pasquale G, Urbinati S, Pinelli G. Cardiac Investigation in Patients with Cerebrovascular Disease. In: Ginsberg M, Bogousslavsky J, editors. Cerebrovascular Disease: Pathophysiology, Diagnosis, and Management. Malden, Mass: Blackwell Science; 1998. 87. Benjamin EJ, Wolf PA, D'Agostino RB, Silbershatz H, Kannel WB, Levy D. Impact of Atrial Fibrillation on the Risk of Death: The Framingham Heart Study. Circulation 1998 Sep 8;98(10):946-52. 88. Chimowitz MI, Mancini GB. Asymptomatic Coronary Artery Disease In Patients with Stroke. Prevalence, Prognosis, Diagnosis and Treatment. Stroke 1992;23:433-436. 89. Chimowitz MI, Poole RM, Starling MR, et al. Frequency and Severity of Asymptomatic Coronary Disease In Patients with Different Causes of Stroke. Stroke 1997;28:941-945. 122 90. Sen S, Oppenheimer SM. Cardiac Disorders and Stroke. Curr Opin Neurol 1998;11:51-56. 91. Effects of Tissue Plasminogen Activator and A Comparison of Early Invasive and Conservative Strategies In Unstable Angina and Non-QWave Myocardial Infarction. Results of the TIMI IIIB Trial. Thrombolysis in Myocardial Ischemia. Circulation 1994;89:1545-1556. 92. Mackay J, Mensah GA. The Atlas of Heart Disease and Stroke (Geneva:World Health Organization).2004. 93. Rosengren A, Dotevall A, Eriksson H, Wilhelmsen L. Optimal Risk Factors In the Population: Prognosis, Prevalence and Secular Trends; Data From Goteborg Population Studies. Eur Heart J 2001;22:136-44. 94. Stamler J, Stamler R, Neaton JD, Wentworth D, Daviglus ML, Garside D, et al. Low Risk-Factor Profile and Long-Term Cardiovascular and Noncardiovascular Mortality and Life Expectancy: Findings for 5 Large Cohorts of Young Adult and Middle-Aged Men and Women. JAMA 1999;282:2012-8. 95. Stampfer MJ, Hu FB, Manson JE, Rimm EB, Willett WC. Primary prevention of Coronary Heart Disease In Women Through Diet and Lifestyle. N Engl J Med 2000;343:16-22. 123 96. Kurth T, Moore SC, Gaziano JM, Kase CS, Stampfer MJ, Berger K, et al. Healthy Lifestyle and the Risk of Stroke In Women. Arch Intern Med 2006;166:1403-9. 97. Yusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanans F, et al. Effect of Potentially Modifiable Risk Factors Associated with Myocardial Infarction In 52 countries (the INTERHEART study): Case-Control Study. Lancet 2004;364:937-52. 98. Vasan RS, Sullivan LM, Wilson PW, Sempos CT, Sundstrom J, Kannel WB, et al. Relative Importance of Borderline and Elevated Levels of Coronary Heart Disease Risk Factors. Ann Intern Med 2005;142:393-402. 99. Lowe LP, Greenland P, Ruth KJ, Dyer AR, Stamler R, Stamler J. Impact of Major Cardiovascular Disease Risk Factors, Particularly In Combination, On 22-Year Mortality In Women and Men. Arch Intern Med 1998;158:2007-14. 100. Asia Pacific Cohort Studies Collaboration. Joint effects of Systolic Blood Pressure and Serum Cholesterol on Cardiovascular Disease In The Asia Pacific Region. Circulation 2005;112:3384-90. 101. European Guidelines on Cardiovascular Disease Prevention In Clinical Practice: Executive Summary. Fourth Joint Task Force of The European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention In Clinical Practice (constituted by 124 representatives of nine societies and by invited experts). Eur J Cardiovasc Prev Rehabil 2007;14(Suppl 2):1-40. 102. Cholesterol, Diastolic Blood Pressure, and Stroke: 13,000 Strokes In 450,000 People In 45 Prospective Cohorts: Prospective Studies Collaboration. Lancet 1995;346:1647-1653. 103. Iso H, Jacobs DR Jr, Wentworth D, et al. Serum Cholesterol Levels and Six-Year Mortality from Stroke In 350,977 Men Screened for The Multiple Risk Factor Intervention Trial. N Engl J Med 1989;320:904910. 104. Leppala JM, Virtamo J, Fogelholm R, et al. Different Risk Factors for Different Stroke Subtypes: Association of Blood Pressure, Cholesterol and Antioxidants. Stroke. 1999;30:2535-2540. 105. Zhang X, Patel A, Horibe H, et al. Asia Pacific Cohort Studies Collaboration. Cholesterol, Coronary Heart Disease, and Stroke In the Asia Pacific Region. Int J Epidemiol 2003;32:563-572. 106. Bots ML, Elwood PC, Nikitin Y, et al. Total and HDL Cholesterol and Risk of Stroke. EUROSTROKE: A Collaborative Study Among Research Centres In Europe. J Epidemiol Community Health 2002;56(suppl 1):i19–i24. 125 107. Horenstein RB, Smith DE, Mosca L. Cholesterol Predicts Stroke Mortality In The Women’s Pooling Project. Stroke. 2002;33:18631868. 108. Shahar E, Chambless LE, Rosamond WD, et al. Atherosclerosis Risk In Communities Study. Plasma Lipid Profile and Incident Ischemic Stroke: The Atherosclerosis Risk In Communities (ARIC) Study. Stroke 2003;34:623-631. 109. Soyama Y, Miura K, Morikawa Y, et al. Oyabe Study. High-density Lipoprotein Cholesterol and Risk of Stroke In Japanese Men and Women: The Oyabe Study. Stroke 2003;34:863-868. 110. Lindenstrom E, Boysen G, Nyboe J. Influence of Total Cholesterol, High Density Lipoprotein Cholesterol and Triglycerides on Risk of Cerebrovascular Disease: The Copenhagen City Heart Study [Published Correction Appears in BMJ. 1994;309:1619]. BMJ 1994;309:11-15. 111. Gotto AM, Jr. Review of Primary and Secondary Prevention Trials with Lovastatin, Pravastatin and Simvastatin. Am J Cardiol 2005;96:34-8. 112. Clearfield M. Statins and the Primary Prevention of Cardiovascular Events. Curr Atheroscler Rep 2006;8:390-6. 126 113. Thavendiranathan P, Bagai A, Brookhart MA, Choudhry NK. Primary Prevention of Cardiovascular Diseases with Statin Therapy: A MetaAnalysis of Randomized Controlled Trials. Arch Intern Med 2006;166:2307-13. 114. National Cholesterol Education Program Expert Panel. Executive Summary of The Third Report of The National Cholesterol Education Program Expert Panel on Detection, Evaluation and Treatment of High Blood Cholesterol In Adults (Adult Treatment Panel III). JAMA 2001;285:2486-2497. 115. Grundy SM, Cleeman JI, Merz CN, Brewer Jr HB, Clark LT et al. Implications of Recent Clinical Trials For The National Cholesterol Education Program Adult Treatment Panel III Guidelines, Circulation 2004;110:227-239. 116. Harris WS. Fish Oils and Plasma Lipid and Lipoprotein Metabolism In Humans: A Critical Review. J Lipid Res 1989;30:785-807. 117. Aral Y (çeviri ed) et al. Endokrinoloji ve Metabolizma El Kitabı. Güneş Kitabevi; 2006. 118. Türkmen E, Güven GS. Kardiyovasküler Hastalıklardan Primer Korunma Esasları. Hacettepe Tıp Dergisi 2010;41(3):179-185. 119. American College of Sports Medicine Position Stand, “Exercise and Hypertension”. Med Sci Sports Exerc 2004;36(3):533-552. 127 120. Pate RR, Pratt M, Blair SN, et al. Physical Activity and Public Health: A Recommendation From The Centers for Disease Control and Prevention and the American College of Sports Medicine. JAMA 1995;273:402-407. 121. Johnsen SP, Overvad K, Stripp C, et al. Intake of Fruit and Vegetables and The Risk of İschemic Stroke In A Cohort of Danish Men and Women. Am J Clin Nutr 2003;78:57-64. 122. Nagata C, Takatsuka N, Shimizu N, Shimizu H. Sodium Intake and Risk of Death from Stroke In Japanese Men and Women. Stroke 2004;35:1543-1547. 123. Ascherio A, Rimm EB, Hernan MA, et al. Intake of Potassium, Magnesium, Calcium and Fiber and Risk of Stroke Among US Men. Circulation 1998;98:1198-1204. 124. Mensink RP, Katan MB. Effect of Dietary Fatty Acids on Serum Lipids and Lipoproteins. A Meta-Analysis of 27 Trials. Arterioscler Thromb 1992;12:911-9. 125. Willett WC, Stampfer MJ, Manson JE, Colditz GA, Speizer FE, Rosner BA, et al. Intake of Trans Fatty Acids and Risk of Coronary Heart Disease Among Women. Lancet 1993;341:581-5. 128 126. Trans Fatty Acids and Coronary Heart Disease Risk. Report of The Expert Panel on Trans Fatty Acids and Coronary Heart Disease. Am J Clin Nutr 1995;62:655-708. 127. Ascherio A, Hennekens CH, Buring JE, Master C, Stampfer MJ, Willet WC. Trans Fatty Acids İntake and Risk of Myocardial İnfarction. Circulation 1994;89:94-101. 128. Turpeinen O, Karvonen MJ, Pekkarinen M, Miettinen M, Elosuo R, Paavilainen E. Dietary Prevention of Coronary Heart Disease: The Finnish Mental Hospital Study. Int J Epidemiol 1979;8:99-118. 129. Hu FB, Stampfer MJ, Manson JE, Rimm E, Colditz GA, Rosner BA, et al. Dietary Fat İntake and the Risk of Coronary Heart Disease In Women. N Eng J Med 1997;337:1491-9. 130. Kang JX, Leaf A. Antiarrhythmic Effects of Polyunsaturated Fatty Acids. Recent studies. Circulation 1996;94:1774-80. 131. Connor SL, Connor WE. Are Fish Oils Beneficial In The Prevention and Treatment of Coronary Artery Disease? Am J Clin Nutr 1997;66(Suppl 4):1020-31. 132. He K, Song Y, Daviglus ML, Liu K, Van Horn L, Dyer AR, et al. Accumulated Evidence on Fish Consumption and Coronary Heart 129 Disease Mortality: A Meta-Analysis of Cohort Studies. Circulation 2004;109:2705-11. 133. National Institutes of Health. Clinical Guidelines on the İdentification, Evaluation and the Treatment of Overweight and Obesity In Adults: The Evidence Report. Obes Res 1998;6(supp2):51-209. 134. Novak K. NIH Increase Efforts to Tackle Obesity. Nat Med 1998;4:752-753. 135. Fletcher GF. Balady G, Blair SN, et al. Statement On Exercise: Benefits and Recommendations for Physical Activity Programs for All Americans. Astatement for Health Professionals by the Committee on Exercise and Cardiac Rehabilitation of the Council on Clinical Cardiology, American Heart Association. Circulation. 1996;94:857862. 136. Whelton PK, He J, Appel LJ, et al. Primary Prevention of Hypertension: Clinical and Public Health Advisory From The National High Blood Pressure Education Program. JAMA 2002;288:18821888. 137. Manolio TA, Kronmal RA, Burke GL, et al. Short-Term Predictors of İncident Stroke In Older Adults: The Cardiovascular Health Study. Stroke 1996;27:1479-1486. 130 138. Rodriguez BL, D’Agostino R, Abbott RD, et al. Risk of Hospitalized Stroke In Men Enrolled In The Honolulu Heart Program and The Framingham Study: A Comparison of Incidence and Risk Factor Effects. Stroke 2002;33:230-236. 139. Kurth T, Kase CS, Berger K, et al. Smoking and Risk of Hemorrhagic Stroke In Women. Stroke 2003;34:2792-2795. 140. Barnoya J, Glantz SA. Secondhand Smoke: the Evidence of Danger Keeps Growing. Am J Med 2004;116:201-202. 141. Bonita R, Duncan J, Truelsen T, et al. Passive Smoking As Well As Active Smoking Increases the Risk of Acute Stroke. Tob Control 1999;8:156-160. 142. Burns DM. Epidemiology of Smoking-Induced Cardiovascular Disease. Prog Cardiovasc Dis 2003;46:11-29. 143. Silvestrini M, Troisi E, Matteis M, et al. Effect of Smoking On Cerebrovascular Reactivity. J Cereb Blood Flow Metab 1996;16:746749. 144. Robbins AS, Manson JE, Lee IM, et al. Cigarette Smoking and Stroke In a Cohort of US Male Physicians. Ann Intern Med 1994;120:458462. 131 145. Silagy C, Lancaster T, Stead L, et al. Nicotine Replacement Therapy for Smoking Cessation. Cochrane Database Syst Rev 2004;(3):CD000146. 146. Franco OH, de Laet C, Peeters A, Jonker J, Mackenbach J, Nusselder W. The Effects of Physical Activity on Life Expectancy with Cardiovascular Disease. Arch Intern Med 2005;165:2355-60. 147. Djousse L, Ellison RC, Beiser A, et al. Alcohol Consumption and Risk of Ischemic Stroke: The Framingham Study. Stroke. 2002;33:907912. 148. U.S. Department of Agriculture, U. S. Department of Health and Human Services. Nutrition and Your Health: Dietary Guidelines for Americans. Washington, DC: U.S. Government Printing Office; 1995. Report No: Home and Garden Bulletin No. 232. 149. Mansia G, De Backer G, Dominiczak A, Cifkova R, Fagard R, Germano G, et al; European Society of Hypertension; European Society of Cardiology. 2007 ESH-ESC Guidelines for the Management of Arterial Hypertension: the Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). Blood Press 2007;16:135-232. 150. Durukan A, Emre U, Tatlısumak T. (Çev). The European Stroke Organization (ESO) Executive Committee and the ESO Writing 132 Committee. İskemik İnme ve Geçici İskemik Atağa Yaklaşım Rehberi 2008;31-32. 151. Bozbuğa N. Serebrovasküler Hastalıklar. İçinde: Lindsay, Bone, Callander. Bozbuğa M, (Çev). Resimli Açıklamaları ile Nöroloji ve Nöroşirurji. 2000;236-268. 152. Sacco RL, Benjamin EJ, Broderick JP, Dyken M, Easton JD, Feinberg WM, et al. Risk Factors. Stroke 1997;28:1507-17. 153. Wolf PA, Belanger AJ, D’Agostino RB: Management of Risk Factors. Neurologic Clinics 1992;10:177-191 154. Thompson DW, Furlan AJ. Clinical Epidemiology of Stroke. Neurol Clin 1996;14:309-15. 155. Gökkoca ZU. Sağlık Eğitimi Açısından Temel İlkeler. Sted 2001;10(10):371-374. 156. Özsoy AS. Soyağacı Yöntemiyle Lise Öğrencilerinde Kronik Hastalık Risklerinin Belirlenmesi ve Korunmaya Yönelik Sağlık Eğitimi Programlarının Düzenlenmesi. Doktora tezi. İzmir: Ege Üniversitesi; 1994. 133 157. Kristensen B, Malm J, Carlberg B, et al. Epidemiology and Etiology of Ischemic Stroke In Young Adults Aged 18 to 44 Years In Northern Sweden. Stroke 1997;28:1702-1709. 158. Leys D, Bandu L, Henon H, et al. Clinical Outcome In 287 Consecutive Young Adults (15 to 45 Years) with Ischemic Stroke. Neurology 2002;59:26-33. 159. Munts AG, Van Genderen PJJ, Dippel DWJ, et al. Coagulation Disorders in Young Adults with Acute Cerebral İschemia. J Neurol 1998;245:21-25. 160. Adams HP, Kappelle JL, Biller J, et al. Ischemic Stroke In Young Adults: Experience In 329 Patients Enrolled In Iowa Registry of Stroke In Young Adults. Arch Neurol 1995;52:491-495. 161. Nedeltchev K, Maur TA, Georgiadis D, et al. Ischemic Stroke In Young Adults: Predictors of Outcome and Recurrence. J Neurol Neurosurg Psychiatry 2005;76:191-195. 162. Mettinger KL, Soderstrom CE, Neiman J. Stroke Before 55 Years of Age at Karolinska Hospital 1973-77. A Study of 399 Well-Defined Cases. Risk Indicators and Etiological Considerations. Acta Neurol Scand 1984;70:415-422. 163. Walker AE, Robins M, Weinfeld FD. The National Survey of Stroke: Clinical Findings. Stroke 1981;12:113-44. 134 164. Giroud M, Milan C, Beuriat P, et al. Incidence and Survival Rates During A Two-Year Period of Intracerebral and Subarachnoid Haemorrhages, Cortical Infarcts, Lacunes and Transient Ischemic Attacks. The Stroke Registry of Dijon. Int J Epidemiol 1991;20:892899. 165. Carolei A, Marini C, Di Napoli M, et al. High Stroke Incidence In The Prospective Communitybased L’Aquila Registry (1994-1998): First Year Results. Stroke 1997;28:2500-2506. 166. Bonita R. Epidemiology of stroke. Lancet 1992:339;342-344. 167. Adams H, Butler M, Biller J, Gilbert J. Nonhemorrhagic Cerebral Infarction In Young Adults. Arch Neurol 1986;43:793-796. 168. Özdemir G, Gücüyener D. Strok’ta Risk Faktörleri. Türk Beyin Damar Hastalıkları Dergisi 2001;7(2):67-70. 169. Lewis P. Rowland. Merritt’s Neurology. Tenth edition. Philadelphia; 2000. 170. Koçer A, İnce N, Taşçı A, Özyurt Z. İnme Risk Faktörlerinin Risk Altındaki Olgular Değerlendirilmesi. Tarafından İstanbul Bilinmesi Üniversitesi ve Tıp Alınan Önlemlerin Fakültesi Dergisi 2001;64(1):82-89. 135 171. Uluçam MZ, Müderrisoğlu H, “Current Therapeutic Methods for Hypertension In The Elderly”. Turkish Journal of Geriatrics 2008;11(4):208-216. 172. Patel MD, Tilling K, Lawrence E, Rudd AG, Wolfe CDA, McKevitt C. Relationships Between Long-Term Stroke Disability, Handicap and Health-Related Quality of Life. Age and Ageing 2006;35:273-279. 173. Haring HP. Cognitive Impairment After Stroke. Curr Opin Neurol 2002;15:79-84. 174. Kuller LH. Epidemiology and Prevention of Stroke, Now and In the Future. Epidemiol Rev 2000;22:14-7. 175. Hakbilir O, Çete Y, Göksu E, Akyol C, Kılıçaslan İ. İnme Popülasyonun Demografik Özellikleri ve Geç Acil Servis Başvurularının Yeni Tedavi Yaklaşımları Üzerine Etkisi. Türkiye Acil Tıp Dergisi 2006;6(3):132-138. 176. Karatepe AG, Kaya T, Şen N, Günaydın R, Gedizlioğlu M. İnmeli Hastalarda Risk Faktörleri ve Fonksiyonel Bağımsızlık ile İlişkisi. Türk Fizik Tıp Rehabilitasyon Dergisi 2007;53:89-93. 177. Bogousslavsky J, Van Melle G, Regli F. The Lausssane Stroke Registry: Analysis of 1000 Consecutive Patients with First Stroke. Stroke 1988;19:1083-92. 136 178. Joint National Committee on Detection, Evaluation and Treatment of High Blood Pressure. The Sixth Report of the Joint National Committee on Prevention, Detection and Treatment of High Blood Pressure (JNC VI). Arch Intern Med 1997;157:2413-46. 179. Brandstater ME. İnme rehabilitasyonu İçinde: Delisa AJ (Arasıl T. Çeviri editörü) Fiziksel Tıp ve Rehabilitasyon İlkeler ve Uygulamalar. Ankara: Güneş Tıp Kitabevleri; 2007. S. 1655-76. 180. Keskin Ö, Kalemoğlu M, Deniz T. Akut İnmeli Olgularda Acil Müdahaleyi Etkileyen Faktörlerin İrdelenmesi. Türkiye Acil Tıp Dergisi 2004;4(4):160-64. 181. Keskin Ö, Kalemoğlu M, Ulusoy E, Uzun H, Yıldırım İ. Akut İnmeli Olgularda Hastane Öncesi Gecikme Nedenlerinin İrdelenmesi. Nobel Medicus Dergisi 2005;1(1):14-17. 182. Balkan S. Serebrovasküler Hastalıklar. 2. Baskı. Güneş Kitabevleri; 2009. s 53-57. 183. Kearney PM, Whelton M, Reynolds K, et al. Global Burden of Hypertension: Analysis of Worldwide Data. Lancet 2005;365:217-223. 184. Kıyan S, Özsaraç M, Ersel M, ve ark. Acil Servise Başvuran Akut İskemik İnmeli 124 Hastanın Geriye Yönelik Bir Yıllık İncelenmesi. Akademik Acil Tıp Dergisi 2009:(8)3;15-20. 137 185. Varlıbaş F, Örken C, Çelik G, Tireli H. Hastane Temelli Bir Çalışmada İskemik İnme Alt Tiplerinin Demografik Özellikleri ve Risk Faktörleri. Türk Serebrovasküler Hastalıklar Dergisi 2004;10:2:75-80. 186. İlhan S, Alp R, Koçer A, Börü ÜT. Serebrovasküler Hastalıklarda Majör Risk Faktörleri, SVH Tipi ve Cinsiyet İlişkisi. Kartal Eğitim ve Araştırma Hastanesi Tıp Dergisi 2002:(13)3;170-172. 187. Altun B, Arıcı M, Nergizoğlu G, Derici Ü, Karatan O, Turgan Ç, et al. Prevalance, Awareness, Treatment and Control of Hypertension In Turkey (The Patent Study) In 2003. Journal of Hypertension 2005;23(10):1817-23. 188. Türk Kardiyoloji Derneği. Ulusal Kalp Sağlığı Politikası. Bölüm 2. http://www.tkd.org.tr/pages.asp?pg=276 Erişim tarihi:24.07.2011. s.23-28. 189. Mancia G, Ambrosioni E, Rosei EA, Leonetti G, Trimarco B, Volpe M, et al. Blood Pressure Control and Risk of Stroke In Untreated and Treated Hypertensive Patients Screened From Clinical Practice: Results of The Forlife Study. J Hypertens 2005;23:1575-81. 190. Neal B, MacMahon S, Chapman N. Effects of ACE İnhibitors, Calcium Antagonists, And Other Blood-Pressure Lowering Drugs. Lancet 2000;356:1955-1964. 138 191. Wright JT Jr, Bakris G, Grene T, et al: Effect of Blood Pressure Lowering and Antihypertensive Drug Class on Progression of Hypertensive Kidney Disease. Results From The AASK Trial. JAMA 2002;288:2421-2431. 192. Williams GH. Hypertensive Vascular Disease. In: Harrison’s Principles of Internal Medicine. In: Braunwald E, Fauci AS, Kasper DL, Hauser SL, Longo DL, Jameson JL, editors. 15th edition. McGraw Hill; 2001; 2:1414-1430. 193. Sacco RL, Adams R, Albers G, Alberts MJ, Benavente O, Furie K, et al. Guidelines for Prevention of Stroke In Patients with İschemic Stroke or Transient İschemic Attack: A Statement for Healthcare Professionals From The American Heart Association/American Stroke Association Council on Stroke. Stroke 2006;37:57-617. 194. Anonim, Türkiye Cumhuriyeti Sağlık Bakanlığı, Türkiye Hastalık Yükü Çalışması, Sağlık Bakanlığı. Yayın No: 701, Ankara: 2004. s. 33-35. 195. Kannel WB, Wolf PA, Verter J. Manifestions of Coronary Disease Predisposing to Stroke. The Framingham Study. JAMA 1983;250:2942–2946. 196. Streifler YL, Furlan AJ, Barnett HJ, Mohr JP, Stein BM, Yatsu FM. Cardiyojenik Brain Embolism: Incidance, Varietes, Treatment. Second edition. New York: Churchill Livingstone; 1992. p 967-94. 139 197. Kılıç S. Akut İskemik İnmeli Hastalarda Geçici Hipergliseminin İnme Prognozu Üzerine Etkileri. Uzmanlık. Kayseri: Erciyes Üniversitesi; 2007. 198. Maxcy-Rosenau-Last, Public Health and Preventive Medicine. Wallace R.B, editor. 14th Edition. Appleton-Lange; 1998:930-931. 199. Anonim. Türkiye Diyabet Önleme ve Kontrol Programı Eylem Planı (2011-2014). Ankara: Sağlık Bakanlığı Temel Sağlık Hizmetleri Genel Müdürlüğü; 2011. p. 1-5. 200. Diabetes Prevention Program Research Group. Reduction in the Incidence of Type 2 Diabetes with Lifestyle Intervention or Metformin. N Engl J Med 2002;346:393-403. 201. Lindstrom J, Ilanne-Parikka P, Peltonen M, et al. Sustained Reduction In the Incidence of Type 2 Diabetes by Lifestyle Intervention: The Follow-Upresults of the Finnish Diabetes Prevention Study. Lancet 2006;368:1673-9. 202. Yalçın E, Yalçın M, Çelik Y, Ekuklu G. Risk Factors for Recurrent Ischemic Stroke In Turkey. Trakya Univ Tıp Fak Derg 2008;25(2):117-123. 203. Tikhonoff V, Casiglia E, Mazza A, Scarpa R, Thijs L, Pessina AC, et al. Low-Density Lipoprotein Cholesterol and Mortality In Older People. J Am Geriatr Soc 2005;53:2159-64. 140 204. Amarenco P, Lavallee P, Touboul PJ. Stroke Prevention, Blood Cholesterol, And Statins. Lancet Neurol 2004;3:271-8. 205. Tamer İ, Dabak R, Tamer G, ve ark. Gücel Kılavuzlar Işığında Hiperlipidemi. Aile Hekimliği Dergisi 2008;2(3):6-10. 206. Arık N, Klinik Hipertansiyon. Ankara: Hekimler Yayın Birliği; 1996. s. 28-9. 207. Truelsen T, Prescott E, Gronbaek M, Schnohr P, Boysen G. Trends In Stroke Incidence. The Copenhagen City Heart Study. Stroke 1997;28:1903-7. 208. Bak S, Bak L, Sorensen JS. Prevalence of Risk Factors In Cerebral Ischemia. Ugeskr Laeger 1995;157(4):444-6. 209. Wolf PA, D’Agostino RB, Kanel WB, et al. Cigarette Smoking As A Risk Factor for Stroke: The Framingham Study. JMA 1988;259:10259. 210. Kawachi I, Colditz GA, Stampfer MJ, Willett WC, Manson JE, Rosner B, Speizer FE, Hennekens CH. Smoking Cessation and Decreased Risk of Stroke In Women. JAMA 1993;269:232-6. 141 211. Xu G, Liu X, Wu W, Zhang R, Yin Q. Recurrence After İschemic Stroke In Chinese Patients: Impact of Uncontrolled Modifiable Risk Factors. Cerebrovasc Dis 2007;23:117-20. 212. Djousse L, Ellison RC, Beiser A, et al. Alcohol Consumption and Risk of İschemic Stroke: The Framingham Study. Stroke 2002;33(4):907912. 213. Donahue RP, Abbott RD, Reed DM et al. Alcohol and Hemorrhagic Stroke: The Honolulu Heart Program. JAMA 1986;255:2311-2314. 214. WHO MONICA Project: Risk Factors. Int J Epidemiol 1989;18(suppl.1):46-55. 215. Kayıhan G, Ersöz G. Hipertansiyon ve Egzersiz. Beden Eğitimi ve Spor Bilimleri Dergisi 2009;7(3):93-101. 216. WHO. Diet, Nutrition and The Prevention of Chronic Disease. WHO Technical Report Series: 916 WHO. Geneva; 2003:54-9. 217. Filozof C, Gonzalez C. Predictors of Weight Gain: The BiologicalBehavioural Debate. Obes Rev 2000;1:21-6. 218. Yeşildal N, Aslan D. Kardiyovasküler Hastalıkların Önlenmesinde Beslenme Önerileri. Sted 2003;12(7):248-249. 142 219. Hu FB. Dietary Pattern Analysis: A New Direction In Nutritional Epidemiology. Current Opinion in Lipidology 2002;13:3-9. 220. Johnsen SP, Overvad K, Stripp C, et al. Intake of Fruit and Vegetables and the Risk of Ischemic Stroke In A Cohort of Danish Men and Women. Am J Clin Nutr 2003;78:57-64. 143 10. EKLER EK. 1 BİLGİLENDİRİLMİŞ GÖNÜLLÜ OLUR FORMU Araştırmanın Adı: Bireylerin İnme Risk Faktörlerini Bilme Durumları ve Aldıkları Önlemlerin Belirlenmesi İnme hayatın tüm alanlarını etkileyen kronik, önemli bir sağlık sorunudur. İnme sonrası birçok sorun ortaya çıkmaktadır. Bu sorunlar hem hastanın hem de ailesinin ekonomik, sosyal, psikolojik hayatı ve genel yaşam kalitesi üzerine olumsuz etkiler oluşturmaktadır. İnmenin yüksek ölüm riskinin olması, bireylerde uzun süreli fonksiyonel ve nörolojik kayıplara yol açması ve bir kez inme geçirdikten sonra tekrarlama olasılığı olması nedeniyle toplum sağlığı üzerine olumsuz etkilerinin azaltılmasında en etkili yöntem risk faktörlerinin önlenmesi olarak görünmektedir. İnme birbirinden bağımsız birçok risk faktöründen etkilenerek gelişmektedir. Bu risk faktörlerinin bazılarının değiştirilmesi mümkün değildir fakat bazıları koruyucu önlemlerle kolaylıkla kontrol altına alınabilmektedir. İnmeyi tamamen ortadan kaldırma olasılığı olmaması nedeniyle, inmenin kötü sonuçlarını azaltmaya yönelik eğitim ve tarama programları geliştirilmeli ve risk faktörü taşıyan bireylerin yakın takibi ve tedavisi gerçekleştirilmelidir. Bu nedenle sağlık ocakları ve aile sağlığı merkezleri tarafından yapılan risk belirleme ve özel tarama programları, toplum grupları ve yüksek risk taşıyan 144 bireyler için önemlidir. Risk faktörlerinin belirlenip bireyin bu konularda bilinçlendirilmesi, durumuyla baş edebilecek duruma gelmesi ve oluşabilecek komplikasyonların önlenmesi açısından son derece önemlidir. Araştırmanın Amacı: Bu araştırma, bireylerin inme risk faktörlerini bilme durumları ve aldıkları önlemlerin belirlenmesi amacıyla yapılacaktır. Araştırmada İzlenecek Yöntem: Çankırı Cumhuriyet Aile Sağlığı Merkezi’ne bağlı bölgelerde yaşayan 15 yaş ve üzeri 300 birey gönüllük esasına göre araştırmaya alınacaktır. Bu çalışma için boyunuz, kilonuz ve tansiyonunuz ölçülecek, kurumda bakılan kan lipit ve kan glikoz düzeyleriniz soru formuna kayıt edilecektir. Hazırlanmış anket formunu doldurmak ve boyunuz, kilonuz ve tansiyonunuzun ölçülmesi için 30 dk zaman ayırmanız yeterlidir. Araştırma sonuçlarına en geç 30 Aralık 210 tarihine kadar araştırmacının tezinden ve daha sonra bu konu ile ilgili yapılan yayınından ulaşabilirsiniz. Kişisel bilgilerim nasıl kullanılacak? Çalışmada araştırmacı kişisel bilgilerinizi, araştırmayı ve istatiksel analizleri yürütmek için kullanacaktır ancak kimlik bilgileriniz çalışma boyunca araştırmacı tarafından gizli tutulacaktır. Çalışmanın sonunda, bu bilgiler hakkında bilgi istemeye hakkınız vardır. Çalışma sonuçları çalışma bitiminde tıbbi literatürde yayınlanabilecektir ancak kimliğiniz açıklanmayacaktır. 145 Araştırma Sırasında Karşılaşılabilecek Riskler: Bu tür bir riskiniz yok. Çalışmada yer almamın yararları nelerdir? İnmeye yol açan risklerin saptanması, sağlıklı kişilerde birincil korunmada oldukça önemlidir. Toplumda önemli bir sağlık sorunu oluşturan inmede verilecek hizmetin kalitesini ve etkinliğini artırmasında ayrıca bireyin risk faktörleri ve önlemler konusunda bilinçlendirilmesi, durumuyla baş edebilecek duruma gelmesi ve oluşabilecek komplikasyonların önlenmesi açısından son derece önemlidir. Kendi kendine kontrollerini yapabilen, anlayabilen ve gereken önlemleri alabilen kişilerin sağlığı daha az zedelenebilir. Böylece elde edilecek verilerin birinci basamak sağlık kurumlarında inmenin önlenmesine yönelik sağlık eğitimi ve tarama programlarına temel oluşturacağı da düşünülmektedir. Bu çalışmaya katılmamın maliyeti nedir? Çalışmaya katılmakla parasal yük altına girmeyeceksiniz ve size de herhangi bir ödeme yapılmayacaktır. Bu çalışmaya katılmalı mıyım? Bu çalışmada yer alıp almamak tamamen size bağlıdır. Eğer katılmaya karar verirseniz bu yazılı bilgilendirilmiş olur formu imzalanmak için size verilecektir. Şu anda bu formu imzalasanız bile istediğiniz herhangi bir zamanda bir neden göstermeksizin çalışmayı bırakmakta özgürsünüz. Eğer katılmak istemez 146 iseniz veya çalışmadan ayrılırsanız, kurumunuz ya da araştırmacı tarafından hiçbir yaptırım gücü yoktur. Araştırma Süresince 24 Saat Ulaşılabilecek Kişi Adı/Soyadı/Telefonu: Aydan Eda Urvaylıoğlu Görevi: Gazi Üniversitesi Sağlık Bilimleri Enstitüsü Hemşirelik Programı Yüksek Lisans Öğrencisi Telefon : 0530-2897811 0376-2128879 Bilgilendirilmiş Gönüllü Olur Formundaki tüm açıklamaları okudum. Bana, yukarıda konusu ve amacı belirtilen araştırma ile ilgili yazılı ve sözlü açıklama Gazi Üniversitesi Sağlık Bilimleri Enstitüsü Hemşirelik Programı Yüksek Lisans Öğrencisi Aydan Eda Urvaylıoğlu tarafından yapıldı. Araştırmaya gönüllü olarak katıldığımı, istediğim zaman gerekçeli veya gerekçesiz olarak araştırmadan ayrılabileceğimi ve kendi isteğime bakılmaksızın araştırmacı tarafından araştırma dışı bırakılabileceğimi biliyorum. Söz konusu araştırmaya, kendi rızamla katılmayı kabul ediyorum. Gönüllünün Adı / Soyadı / İmzası / Tarih Açıklamaları Yapan Kişinin Adı / Soyadı / İmzası / Tarih 147 EK. 2 SORU FORMU I. BÖLÜM: TANITICI BİLGİLER 1. Cinsiyet a. Kadın ( ) b. Erkek ( ) 2. Yaşınız …………………………. 3. Medeni durumunuz a) Evli c) Boşanmış b) Bekar d) Dul 4. Çocuk sayısı a) Yok b) 1 çocuk c) 2 çocuk d) 3 ve üzeri 5. Eğitim durumunuz a) Okur-yazar değil d) Ortaokul b) Okur-yazar e) Lise c) İlkokul f) Yüksekokul/fakülte 6. Çalışma Statüsü a) Ev hanımı d) Sağlık çalışanı (……………………) b) Memur e) Yönetici c) Serbest meslek f) Emekli (…………………..) 148 7. Gelir düzeyiniz giderlerinizi karşılıyor mu? a) Karşılıyor b) Kısmen karşılıyor c)Karşılamıyor II. BÖLÜM : TIBBİ ÖYKÜ (HASTALIĞA İLİŞKİN BİLGİLER) 8. Felç atağı geçirdiniz mi? a) Hayır b) Evet 9. Birinci derece akrabalarınızda inme (felç) geçiren var mı? a) Hayır b) Evet (- anne …., - baba …., - kardeş ….) 10. Yüksek tansiyonunuz var mı? a) Hayır b) Evet 10 a. Kaç yıldır var?...................................... 10 b. Yüksek tansiyonunuz için bir ilaç kullanıyor musunuz? a) Hayır b) Evet 11. Kalp damar (koroner arter) hastalığınız var mı? a) Hayır b) Evet 11 a. Kaç yıldır var?...................................... 11 b. Kalp damar hastalığınız için bir ilaç kullanıyor musunuz? a) Hayır b) Evet 149 12. Kalp ritm bozukluğu var mı? a) Hayır b) Evet 12 a. Kaç yıldır var?...................................... 12 b. Kalp ritim bozukluğu için bir ilaç kullanıyor musunuz? a) Hayır b) Evet 13. Kalp kapak hastalığınız var mı? a) Hayır b) Evet 13 a. Kaç yıldır var?...................................... 13 b. Kalp kapak hastalığınız için bir ilaç kullanıyor musunuz? a) Hayır b) Evet 14. Kalp krizi geçirdiniz mi? a) Hayır b) Evet 14 a. Kaç kez geçirdiniz?............................ 15. Şeker hastalığınız var mı? a) Hayır b) Evet 15 a. Kaç ay/yıldır şeker hastasısınız?................................. 15 b. Evet, sadece perhiz yapıyorum 15 c. Evet, ilaç kullanıyorum (oral antidiyabetik) 15 d. Evet, insülin iğnesi kullanıyorum 15 e. Diğer 150 16. Sigara kullanıyor musunuz? a) Hayır b) Evet 16 a. Kaç yıldır sigara içiyorsunuz?.................................. 16 b. Günde yaklaşık kaç tane içiyorsunuz?................... 17. Alkol kullanıyor musunuz? a) Hayır b) Evet 17 a. Ne sıklıkta alkol alırsınız? a) Yalnız özel günlerde b) Yaklaşık ayda bir c) Haftada en az bir 18. Özel bir diyet programı uyguluyor musunuz? a) Hayır b) Evet 18 a. Ne tür bir diyet uyguluyorsunuz?.............................. 18 b. Diyeti size kim önerdi?............................................. 19. Egzersiz yapıyor musunuz? a) Hayır b) Evet 19 a. Haftada kaç gün yapıyorsunuz?.................... 19 b. Haftada kaç saat yapıyorsunuz?.................... 20. Doğum kontrol hapı kullanıyor musunuz? a) Hayır b) Evet 151 III. BÖLÜM : RİSK FAKTÖRLERİ ve ALINAN/ALINABİLECEK ÖNLEMLER 21. Sizce aşağıda yer alan seçeneklerden hangisi/hangileri inmeye (felç) neden olan durumlar arasındadır? (Birden fazla seçenek işaretleyebilirsiniz) a) Hipertansiyon ı) Alkol b) Şeker hastalığı k) Doğurganlık hapı kullanımı c) Kalp hastalıkları l) Yaş d) Yüksek kolesterol m) Cinsiyet e) Sigara n) Irk (beyaz ırk, siyah ırk, sarı ırk) f) Beslenme hataları o) Aile öyküsü g) Şişmanlık (obezite) ö) Diğer…………………… h) Hareket azlığı 22. Aşağıda yer alan durum/sorunlardan korunmak, olumsuz etkilerini en aza indirmek, önlemek için alınması gereken önlemleri ve sizin aldığınız önlemleri açıklayınız. Risk faktörleri Alınması gereken Kişinin aldığı önlemler önlemler a) Yüksek tansiyon a. a. b. b. c. c. d. d. e. e. 152 a. a. b. b. c. c. d. d. e. e. a. a. b. b. c. c. d. d. e. e. d) yüksek a. a. kolesterol b. b. c. c. d. d. e. e. a. a. b. b. c. c. d. d. e. e. a. a. b. b. c. c. d. d. e. e. a. a. b. b. c. c. b) Şeker hastalığı c) Kalp hastalıkları g) Şişmanlık h) Hareket azlığı ı) Diğer…………… 153 23. Bu bilgileri nereden öğrendiniz? a) Doktor b) Hemşire c) Televizyon, radyo, vb d) Diğer…………………………….. 24. Sağlığınızın kontrol altında olduğunu düşünüyor musunuz? a) Hayır b) Evet 25 a. Sağlığınızı nasıl kontrol altında tutuyorsunuz? ………………………………………………... ………………………………………………... ………………………………………………... 25. İnme riski taşıdığınızı düşünüyor musunuz? a) Hayır b) Evet Neden? ……………………………… 26. İnme bireyin/ailenin hayatını, yaşamını nasıl etkiler? a) Zihinsel b) Psikolojik c) Sosyal (iş, aile, eş, vb.) d) Ekonomik 154 IV. Bölüm : Ölçümler 1. Boy: ……………….cm (Standart mezura) 2. Ağırlık: ……………..kg (Taşınabilir baskül) 3. Beden kitle indeksi: …………………….kg/m2 4. Kan basıncı: 1. ölçüm: …………………./……………….mmHg 2. ölçüm: …………………./……………….mmHg Ortalama: …………………./……………….mmHg 5. Hematokrit (Htc): ..................% 6. HbA1c: ………………… mg/dl 7. Kan lipit düzeyleri: Total kolesterol : …………… mg/dl Trigiliserit : ……………. mg/dl LDL : ……………. mg/dl HDL : ……………. mg/dl VLDL : ………….…. mg/dl (Bu bölümde yer alan bilgiler kayıtlardan alınmıştır) 155 EK. 3 ANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ ETİK KURULU ONAYI 163 156 EK. 4 ARAŞTIRMA İZİN YAZISI 157 164 EK. 5 ARAŞTIRMAYA KATILAN TÜM BİRİMLERİN VE ELEMANLARIN ARAŞTIRMA HAKKINDA BİLGİLENDİRİLDİĞİNE DAİR BELGE 158 165 EK. 6 EK TABLOLAR Ekle Tablo 1: Bireylerin Birinci Derece Akrabalarının Felç Geçirme Durumlarına Göre Dağılım Birinci derece akrabalarda Sayı % Hayır 265 80.3 Evet 65 19.7 Toplam 330 100.0 159 Ek Tablo 2: Bireylerin Hastalıklarının Süresi ve İlaç Kullanma Durumuna Göre Dağılım Hipertansiyon (n=114) Sayı % Süresi (yıl) X 8.42 1-5 yıldır 45 39.5 6-10 yıldır 42 36.8 11-15 yıldır 14 12.3 16 yıl ve üzeri 13 11.4 Evet 107 93.9 Hayır 7 6.1 İlaç kullanma durumu Kalp damar hastalığı (n=42) Süresi (yıl) 7.04 1-5 yıldır 19 45.2 6-10 yıldır 16 38.1 11-15 yıldır 6 14.3 16 yıl ve üzeri 1 2.4 Evet 34 81.0 Hayır 8 19.0 İlaç kullanma durumu Kalp ritm bozukluğu (n=29) Süresi (yıl) 7.94 1-5 yıldır 12 41.4 6-10 yıldır 11 37.9 11-15 yıldır 3 10.3 16 yıl ve üzeri 3 10.3 Evet 12 41.4 Hayır 17 58.6 İlaç kullanma durumu 160 Ek Tablo 2’nin devamı Kalp kapak hastalığı (n=8) Süresi (yıl) 5.88 1-5 yıl 3 37.5 6-10 yıl 4 50.0 11-15 yıl 1 12.5 Evet 1 12.5 Hayır 7 87.5 İlaç kullanma durumu Kalp krizi (n=22) Sayısı 1.50 1 kez 14 63.6 2 kez 5 22.7 3 kez 3 13.6 1-5 yıldır 48 46.2 6-10 yıldır 31 29.8 11-15 yıldır 9 8.7 16 yıl ve üzeri 16 15.4 İlaç kullanan 80 76.9 Perhiz yapan 34 32.7 İnsülin kullanan 13 12.5 Hiçbir şey yapmayan 8 7.7 Diyabet (n=104) Süresi (yıl) Diyabetin kontrolü için 161 Ek Tablo 3: Bireylerin Cinsiyete Göre Sigara Kullanma Durumlarına Göre Dağılım Cinsiyet Erkek Sigara Kadın Toplam Sayı % Sayı % Sayı % X2 P Kullanan 46 27.9 20 12.1 66 20.0 67.408 0.000 Kullanmayan 68 41.2 138 83.6 206 62.4 Bırakan 51 30.9 7 4.2 58 17.6 Toplam 165 100.0 165 100.0 330 100.0 162 Ek Tablo 4: Hipertansiyon ve Diabet Birlikte Bulunan Bireylerin İnmeye Neden Olan Risk Faktörlerini Bilme Durumlarına Göre Dağılım (n:173) Bilen Değiştirilebilen Risk Faktörleri Bilmeyen Sayı % Sayı % Hipertansiyon 151 87.3 22 12.7 Diyabetes mellitus 89 51.4 84 48.6 Obezite 87 50.3 86 49.7 Sigara 84 48.6 89 51.4 Fiziksel inaktivite 83 48.0 90 52.0 Alkol 82 47.4 91 52.6 Dislipidemi 81 46.8 91 53.2 Kalp hastalığı 80 46.2 93 53.8 Beslenme alışkanlıkları 72 41.6 101 58.4 Oral kontraseptif kullanımı 3 1.7 170 98.3 Aile öyküsü 50 28.9 123 71.1 Yaş 45 26.0 128 74.0 Cinsiyet 12 6.9 161 93.1 Irk 2 1.2 171 98.8 Değiştirilemeyen Risk Faktörleri 163 Ek Tablo 5: Bireylerin Kan Basıncı Ölçümleri Kan basıncı ölçümleri Sayı % Normal <130/80 175 53.0 Yüksek normal 130-139/80-89 68 20.6 Evre I 140-159/90-99 71 21.5 Evre II 160-179/100-109 15 4.5 1 0.3 Normal < 130/80 141 42.7 Yüksek normal 130-139/80-89 87 26.4 Evre I 140-159/90-99 72 21.8 Evre II 160-179/100-109 25 7.6 5 1.5 Normal <130/80 195 59.1 Yüksek normal 130-139/80-89 71 21.5 Evre I 140-159/90-99 61 18.5 Evre II 160-179/100-109 2 0.6 1 0.3 Normal < 130/80 145 43.9 Yüksek normal 130-139/80-89 102 30.9 Evre I 140-159/90-99 61 18.5 Evre II 160-179/100-109 18 5.5 4 1.2 Sistolik 1. ölçüm Evre III ≥180/110 Diyastolik 1.ölçüm Evre III ≥ 180/110 Sistolik 2. ölçüm Evre III ≥ 180/110 Diyastolik 2. ölçüm Evre III ≥ 180/110 164 Ek Tablo 6: Bireylerin Kan Basıncı Ölçümlerinin Ortalamalarına Göre Dağılım Kan basıncı ölçümleri Sayı % Normal <130 195 59.1 Yüksek ≥140 135 40.9 Normal <80 145 43.9 Yüksek ≥90 185 56.1 Sistolik Diyastolik 165 Ek Tablo 7: Bireylerin Beden Kitle İndeksi (BKİ) Ölçümleri ve Laboratuar Bulguları Laboratuar bulguları Sayı % BKİ (kg/m2) Zayıf (>18.50) 5 1.5 Normal (18.50-24.99) 74 22.4 Pre-obez (25,00-29,99) 148 44,8 Obez (≥30) 103 31,2 Total Kolesterol (mg/dl) <200 284 86.1 ≥200 46 13.9 Trigliserit (mg/dl) <150 192 58.2 ≥150 138 41.8 LDL (mg/dl) <100 168 50.9 100-129 124 37.6 ≥130 38 11.5 Min. Max. ഥ) Mean (ࢄ 16.4 43.8 28.103 74 384 167.32 34 877 149.19 28 190 98.97 166 Ek Tablo 7’nin devamı Laboratuar Sayı % Min. Max. Mean ( ഥ ) 18 60 38.52 7 175 29.61 2.3 2.9 2.657 bulguları HDL (mg/dl) <40 195 59.1 40-60 132 40.0 3 0.9 ≥60 VLDL <30 194 58.8 ≥30 136 41.2 HbA1c (%) <6.5 330 100.0 167 11. TEŞEKKÜRLER Çalışmamın her aşamasında ve yüksek lisans eğitimim süresünce değerli bilgi ve tecrübeleriyle beni sabır ve anlayışla yönlendiren, bilgi, öneri ve yardımlarını hiçbir zaman esirgemeyen, daima teşvik ve özveride bulunan değerli hocam ve tez danışmanım Prof. Dr. Hatice BOSTANOĞLU’na çok teşekkür ederim. Çalışmam ve yüksek lisans eğitimim boyunca değerli bilgi, öneri ve sonsuz desteğini benden esirgemeyen, geri bildirimleri ile her zaman yanımda olan hocam Yard. Doç. Dr. Sevinç KUTLUTÜRKAN’a çok teşekkür ederim. İstatistik çalışmalarımda bilgi ve yardımlarını esirgemeyen hocam Yrd. Doç. Dr. Bülent ÇELİK’e teşekkür ederim. Çankırı Sağlık İl Müdürlüğü’ne araştırmama izin verdikleri için, Çankırı Cumhuriyet Aile Sağlığı Merkezi çalışanlarına bireylerle birebir görüşmelerimde uygulama alanı verdikleri için, hoşgörüleri ve yardımları için teşekkür ederim. Araştırmamız süresince maddi-manevi desteklerini hiçbir zaman esirgemeyen ve büyük fedakarlıklarla bugünlere gelmemi sağlayan, beni yalnız bırakmayan aileme de ayrıca teşekkür ederim. Saygılarımla; Aydan Eda Urvaylıoğlu 168 12. ÖZGEÇMİŞ Adı: Aydan Eda Soyadı: Urvaylıoğlu Doğum Yeri ve Tarihi: Çankırı 17.04.1984 Yabancı Dili: İngilizce Eğitimi 2008-2011 2004-2008 1999-2002 Y.Lisans - Gazi Üniversitesi Sağlık Bilimleri Enstitüsü Lisans - Ankara Üniversitesi Lise - Çankırı Anadolu Lisesi İş Deneyimi Temmuz 2008-Eylül 2008 Özel Karatekin Hastanesi Genel Cerrahi Servisi Araştırmacı Olarak Katıldığı Klinik Araştırmalar 2007-2008 2006-2007 Lisans Tezi: Urvaylıoğlu, AE, Çiçekoğlu, P. Yaşlılarda İlaç Kullanımı ve Hemşirenin Rolü. Araştırma Tezi: Urvaylıoğlu, AE, Sürmeli, C. Engelli Çocuğu Olan Ebeveynlerin Özüre Bakışı ve Kaygı Düzeylerinin İncelenmesi. Katıldığı Kongreler 25–27 Haziran 2008 20–21 Nisan 2006 26–29 Haziran 2007 VII. Ulusal Hemşirelik Öğrencileri Kongresi, Marmara Ün. Yaşlılarda İlaç kullanımı ve Hemşirenin Rolü, poster sunu V. Ulusal Hemşirelik Öğrencileri Kongresi, Harran Ün. VI. Ulusal Hemşirelik Öğrencileri Kongresi Uluslararası Katılımlı, İstanbul Ün. Florance Nightingale Hemşirelik Yüksekokulu. Engelli Çocuğu Olan Ebeveynlerin Özüre Bakışı ve Kaygı Düzeylerinin Belirlenmesi, poster sunum. E-Posta Adresi: edaaydan84@hotmail.com 169