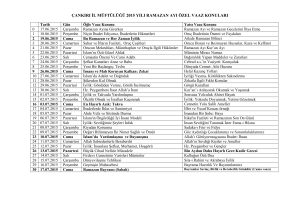
Diyabet Ajandası 2011 - Diyabet Hemşireliği Derneği
advertisement

Proje: EOS AJANS YAYINCILIK Ajanda İçerik Bilgileri Yazarlar Prof. Dr. Sevgi OKTAY Prof. Dr. Semra ERDOĞAN Prof. Dr. Nermin OLGUN Yard. Doç. Dr. Şeyda ÖZCAN Uzm. Hem. Gülhan COŞANSU Uzm. Hem. Selda ÇELİK Uzm. Hem. Belgin BEKTAŞ Hem. Nurdan YILDIRIM DÖKECEK Katkıda Bulunanlar Prof. Dr. Nezihe KIZILKAYA BEJİ Yard. Doç. Nevin HOTUN ŞAHİN Hem. Şengül IŞIK Hem. Yeter ERBİL Hem. Çağrı ÇÖVENER Tasarım Uygulama ve Yayına Hazırlık EOS AJANS Görsel Yönetmen Ali ERDOĞDU EOS AJANS Tel: 0216 346 21 47 Tel&Fax: 0216 346 10 93 E-mail: eos@eosajans.com Web: www.eosajans.com Baskı Mart Matbaa Sistemleri ISBN No: 978-975-98323-3-9 ] Her hakkı saklıdır. EOS AJANS ve Yayıncılığın yazılı izni olmaksızın hiçbir yolla ve amaçla çoğaltılamaz ve kullanılamaz. Ocak 2011 ] NVF-012-0909 NovoFine® 31G ‹¤ne (0.25 x 6 mm) NovoFine® 30G ‹¤ne (0.3 x 8 mm) NovoFine®, NovoPen® 3, FlexPen®, NordiPen® 5, NordiPen® 10, NordiPen® 15 adlı enjeksiyon sistemleri ile kullanıma mahsus tek kullanımlık steril i¤nelerdir. NovoFine® i¤nelerinin kullanımı için NovoPen® 3, FlexPen®, NordiPen® 5, NordiPen® 10, NordiPen® 15 kullanım kılavuzlarına bakınız. ‹¤nelerin koruyucu kılıfı hasara u¤ramadı¤ı takdirde sterilitesi garanti altındadır. Kullanım öncesi i¤neyi bükmeyiniz veya hasar vermeyiniz. ‹thal ‹zni Sahibi: Novo Nordisk Sa¤lık Ürünleri Tic. Ltd. fiti. Nispetiye Cad. Akmerkez E3 Blok Kat 7 34335 Etiler-‹stanbul ‹zin Tarihi ve No.: 21.05.1993-1993/28 Üretici: Novo Nordisk A/S 2880 Bagsvaerd, Danimarka KDV Dahil PSF: NovoFine i¤ne ucu 100 adet (31G-6 mm), (30 G-8 mm): 27,00 TL (01.01.2010). Referans: * Medical Rationels for the single use of insulin needles, data on file, Novo Nordisk. NovoFine® 31G 6 mm ‹¤ne ucu NovoFine® 30G 8 mm ‹¤ne ucu NNTL/NTW/14/June2010/1/R1 Tak Çevir Hastalar taraf›ndan tercih edilmektedir. Her 4 hastadan 3’ü NovoTwist®’i tercih etmektedir.1 Kolay ‘Tak çevir’ i¤ne ucu insülin enjeksiyonunu kolaylaflt›r›yor. Güvenilir ‹¤ne ucunun do¤ru takıldı¤ını duyarak ve hissederek emin olma imkanı sa¤lıyor. NovoFine® 30G ‹¤ne 0.3 x 8 mm NovoTwist® 30G ‹¤ne 0.3 x 8 mm NovoTwist® 32G ‹¤ne 0.25 x 5 mm NovoTwist® K›sa Ürün Bilgisi Novo Nordisk önceden doldurulmufl enjeksiyon cihazlar› ile kullan›lmak üzere dizayn edilmifl, tek kullan›ml›k enjeksiyon i¤nesidir. NovoTwist® i¤ne uçlar›n›n kullan›m› için i¤ne kutusunun kapak içine bak›n›z. ‹¤nelerin koruyucu k›l›f› hasara u¤ramad›¤› takdirde sterilitesi garanti alt›ndad›r. Kullan›m öncesi i¤neyi bükmeyiniz veya hasar vermeyiniz. ‹thal ‹zni Sahibi: Novo Nordisk Sa¤l›k Ürünleri Tic. Ltd. fiti. Nispetiye Cad. Akmerkez E3 Blok Kat:7 34335 Etiler-‹stanbul Üretici: Novo Nordisk A/S 2800 Bagsværd, Danimarka KDV Dahil PSF: NovoTwist® i¤ne ucu 100 adet (32 G-5 mm), (30 G-8 mm): 27,00 TL Referans: 1. Sommavilla B et al. Safety, simplicity and convenience of a modified prefilled insulin pen compared with an established prefilled pen. Expert Opin Pharmacother 2008; 9 (13): 2223-32. NovoFine® 31G ‹¤ne 0.25 x 6 mm NovoFine® K›sa Ürün Bilgisi NovoFine®, NovoPen® 3, FlexPen®, NordiPen® 5, NordiPen® 10, NordiPen® 15 adlı enjeksiyon sistemleri ile kullanıma mahsus tek kullanımlık steril i¤nelerdir. NovoFine® i¤nelerinin kullanımı için NovoPen® 3, FlexPen®, NordiPen® 5, NordiPen® 10, NordiPen® 15 kullanım kılavuzlarına bakınız. ‹¤nelerin koruyucu kılıfı hasara u¤ramadı¤ı takdirde sterilitesi garanti altındadır. Kullanım öncesi i¤neyi bükmeyiniz veya hasar vermeyiniz. ‹thal ‹zni Sahibi: Novo Nordisk Sa¤lık Ürünleri Tic. Ltd. fiti. Nispetiye Cad. Akmerkez E3 Blok Kat 7 34335 Etiler-‹stanbul ‹zin Tarihi ve No.: 21.05.1993-1993/28 Üretici: Novo Nordisk A/S 2880 Bagsvaerd, Danimarka KDV Dahil PSF: NovoFine i¤ne ucu 100 adet (31G-6 mm), (30 G-8 mm): 27,00 TL (01.01.2010) www.novonordisk.com.tr 2011 Yılı Takvimi - Year Calendar 2011 Ocak - January 2011 Şubat - February P SÇ PC CP P SÇ PC CP P SÇ PC CP M TWT F S S M TWT F S S M TWT F S S 1 2 345678 9 10111213141516 17 18 24/31 19 20 2122 23 25 26 27 282930 12345 6 8 9 10 1415 16 17 181920 7 12345 6 8 9 10 111213 1415 16 17 181920 2122 23 24 2526 27 2122 23 24 2526 27 28 28 2011 Nisan - April 2011 Mayıs - May P SÇ PC CP P SÇ PC CP M TWT F S S 111213 M TWT F S S 12 3 1 4567 8 910 234567 8 9 10 11121314 151617 18 19 20 21 2223 24 161718 19202122 25 26 27 28 2930 23/30 24/31 11 12 29 30 31 2011 Haziran - June 131415 252627 2829 P SÇ PC CP M TWT F S S 12345 6789 101112 1314 15 16 171819 2021 22 23 2425 26 27 28 29 30 2011 Temmuz - July 2011 Ağustos - August P SÇ PC CP P SÇ PC CP P SÇ PC CP M TWT F S S M TWT F S S M TWT F S S 12 3 1 4567 8 910 8 23456 7 9 10 11 2011 Eylül - September 121314 123 4 567891011 11121314 151617 1516 17 18 1920 21 18 19 20 21 2223 24 2223 24 25 262728 1920 21 22 232425 25 26 27 28 2930 31 29 30 26 31 1213 14 15 161718 27 28 29 30 2011 Ekim - October 2011 Kasım - November P SÇ PC CP P SÇ PC CP P SÇ PC CP M TWT F S S M TWT F S S M TWT F S S 1 2 345678 9 7 12345 6 8 9 10 111213 2011 Aralık - December 123 4 567891011 10111213141516 1415 16 17 181920 17 2122 23 24 2526 27 1920 21 22 232425 28 26 24/31 4 7 2011 Mart - March 18 19 20 2122 23 25 26 27 282930 29 30 1213 14 15 161718 27 28 29 30 31 2012 Yılı Takvimi - Year Calendar 2012 Ocak - January 2012 Şubat - February P SÇ PC CP P SÇ PC CP P SÇ PC CP M TWT F S S M TWT F S S M TWT F S S 1 234567 8 9 10 11 12 131415 161718 19202122 23/30 24/31 252627 2829 12345 1314 15 16 171819 1920 21 22 232425 29 P SÇ PC CP 9 10 11 12 131415 161718 19202122 23/30 24 25 26 27 2829 1213 14 15 161718 26 28 2012 Mayıs - May 1 123 4 27 P SÇ PC CP 567891011 2021 22 23 2425 26 2012 Nisan - April M TWT F S S 6789 101112 28 29 30 31 2012 Haziran - June M TWT F S S 27 P SÇ PC CP M TWT F S S 12345 6 8 4567 8 910 1415 16 17 181920 11121314 151617 2122 23 24 2526 27 18 19 20 21 2223 24 28 25 26 27 28 2930 234567 8 2012 Mart - March 7 29 9 30 10 111213 31 12 3 2012 Temmuz - July 2012 Ağustos - August P SÇ PC CP P SÇ PC CP P SÇ PC CP M TWT F S S M TWT F S S M TWT F S S 1 234567 8 9 10 11 12 131415 161718 19202122 23/30 24/31 252627 2829 12345 2012 Eylül - September 1 2 6789 101112 345678 9 1314 15 16 171819 10111213141516 2021 22 23 2425 26 17 27 28 29 30 31 18 19 20 2122 23 2425 26 27 282930 2012 Ekim - October 2012 Kasım - November P SÇ PC CP P SÇ PC CP P SÇ PC CP M TWT F S S M TWT F S S M TWT F S S 1 8 23456 7 9 10 121314 123 4 1 2 567891011 345678 9 1516 17 18 1920 21 1213 14 15 161718 10111213141516 2223 24 25 262728 1920 21 22 232425 17 29 30 26 24/31 31 11 2012 Aralık - December 27 28 29 30 18 19 20 2122 23 25 26 27 282930 5 2011 Yıllık Plan - Year Planner Ocak - January Yeni Yıl Mart - March Nisan - April 01 Cumartesi 01 Salı 01 Salı 01 Cuma 02 Pazar 02 Çarşamba 02 Çarşamba 02 Cumartesi 03 Pazartesi 03 Perşembe 03 Perşembe 03 Pazar 04 Salı 04 Cuma 04 Cuma 04 Pazartesi 05 Çarşamba 05 Cumartesi 05 Cumartesi 05 Salı 06 Perşembe 06 Pazar 06 Pazar 07 Cuma 07 Pazartesi 07 Pazartesi 08 Cumartesi 08 Salı Dünya Kadınlar Günü 06 Çarşamba Dünya Sağlık Günü 07 Perşembe 08 Salı 08 Cuma 09 Çarşamba 09 Çarşamba 09 Cumartesi 10 Pazartesi 10 Perşembe 10 Perşembe 10 Pazar 11 Salı 11 Cuma 11 Cuma 11 Pazartesi 12 Çarşamba 12 Cumartesi 12 Cumartesi 12 Salı 13 Perşembe 13 Pazar 13 Pazar 13 Çarşamba 14 Cuma 14 Pazartesi Tıp Bayramı 14 Pazartesi 14 Perşembe 15 Cumartesi 15 Salı Tüketiciler Günü 15 Salı 15 Cuma 16 Pazar 16 Çarşamba 16 Çarşamba 17 Pazartesi 17 Perşembe 17 Perşembe 18 Salı 18 Cuma 18 Cuma 18 Pazartesi 19 Çarşamba 19 Cumartesi 19 Cumartesi 19 Salı 20 Perşembe 20 Pazar 20 Pazar 20 Çarşamba 21 Cuma 21 Pazartesi 21 Pazartesi 21 Perşembe 22 Cumartesi 22 Salı 22 Salı 23 Pazar 23 Çarşamba 23 Çarşamba 24 Pazartesi 24 Perşembe 24 Perşembe 24 Pazar 25 Salı 25 Cuma 25 Cuma 25 Pazartesi 26 Çarşamba 26 Cumartesi 26 Cumartesi 26 Salı 27 Perşembe 27 Pazar 27 Pazar 27 Çarşamba 28 Cuma 28 Pazartesi 28 Pazartesi 28 Perşembe 29 Cumartesi 29 Salı 29 Cuma 30 Pazar 30 Çarşamba 30 Cumartesi 31 Pazartesi 31 Perşembe 09 Pazar Önemli Haftalar 3 - 5 Aralık 2010 8. Ulusal Cinsellik Ve Cinsel Tedaviler Kongresi 16 - 22 Ocak 2011 ESIM 2011 Kış Okulları 6 Şubat - February Sigarayı Boykot Günü Önemli Haftalar 11 - 13 Şubat 2. Ulusal Hücresel Tedavi ve Rejeneratif Tıp Kongresi Önemli Haftalar 2 - 6 Mart 10. Uludağ Jinekoloji ve Obstetri Kış Kongresi 6 - 9 Mart 7. Uludağ Pediatri Kış Kongresi 10 - 13 Mart 6.Uludağ Nöroloji Günleri 24-27 Mart 2. Türkiye Endokrinoloji ve Metabolizma Hastalıkları Mezuniyet Sonrası Kursu 16 Cumartesi Dünya Hemofili Günü 17 Pazar 22 Cuma Ulusal Egemenlik ve Çocuk Bayramı 23 Cumartesi Önemli Haftalar 27 Nisan - 1 Mayıs 7. Ulusal Çocuk Enfeksiyon Hastalıkları Kongresi 30 Nisan - 4 Mayıs 2011 3th ECE 2011 2011 Yıllık Plan - Year Planner Mayıs - May 01 Pazar 01 Cuma 01 Pazartesi 02 Cumartesi 02 Salı 03 Salı 03 Cuma 03 Pazar 03 Çarşamba 04 Çarşamba 04 Cumartesi 04 Pazartesi 04 Perşembe 05 Pazar 05 Salı 05 Cuma 06 Pazartesi 06 Çarşamba 06 Cumartesi 07 Cumartesi 07 Salı 07 Perşembe 07 Pazar 08 Pazar 08 Çarşamba 08 Cuma 08 Pazartesi 09 Pazartesi 09 Perşembe 09 Cumartesi 09 Salı 10 Salı 10 Cuma 10 Pazar 10 Çarşamba 11 Çarşamba 11 Cumartesi 11 Pazartesi 11 Perşembe 12 Pazar 12 Salı 12 Cuma Perşembe 06 Cuma Hemşireler Günü 12 Perşembe Dünya Çevre Günü Diyetisyenler Günü Babalar Günü 13 Cuma Eczacılık Günü Atatürk’ü Anma Gençlik ve Spor Bayramı Dünya Nüfus Günü 13 Çarşamba 13 Cumartesi 14 Salı 14 Perşembe 14 Pazar 15 Pazar 15 Çarşamba 15 Cuma 15 Pazartesi 16 Pazartesi 16 Perşembe 16 Cumartesi 16 Salı 17 Salı 17 Cuma 17 Pazar 17 Çarşamba 18 Çarşamba 18 Cumartesi 18 Pazartesi 18 Perşembe 19 Perşembe 19 Pazar 19 Salı 19 Cuma 20 Cuma 20 Pazartesi 20 Çarşamba 20 Cumartesi 21 Cumartesi 21 Salı 21 Perşembe 21 Pazar 22 Pazar 22 Çarşamba 22 Cuma 22 Pazartesi 23 Pazartesi 23 Perşembe 23 Cumartesi 23 Salı 24 Salı 24 Cuma 24 Pazar 24 Çarşamba 25 Çarşamba 25 Cumartesi 25 Pazartesi 25 Perşembe 14 Cumartesi 13 Pazartesi Gönüllü Kan Bağışı Günü Gazeteciler Günü ve Basın Bayramı 26 26 Perşembe 26 Pazar 27 Cuma 27 Pazartesi 27 Çarşamba 27 Cumartesi 28 Cumartesi 28 Salı 28 Perşembe 28 Pazar 29 Pazar 29 Çarşamba 29 Cuma 30 Pazartesi Dünya Tütünsüz Günü Ağustos - August 02 Perşembe Dünya Ebeler Günü 05 Sakatlar Günü Anneler Günü Ulusal Fenilketenuri Günü Temmuz - July 01 Çarşamba 02 Pazartesi Dünya Astımlılar Günü Haziran - June 30 Perşembe 31 Salı Önemli Haftalar 11 - 15 Mayıs 2011 47. Ulusal Diyabet Kongresi Önemli Haftalar Salı 26 Cuma 29 Pazartesi 30 Cumartesi Zafer Bayramı Ramazan Bayramı 30 Salı 31 Pazar Ramazan Bayramı 31 Çarşamba Önemli Haftalar Önemli Haftalar 4 - 7 Haziran 2011 ENDO 2011 18 - 22 Mayıs ANKEM’2011 Kongresi 18 - 22 Mayıs 13. Ulusal Hipertansiyon ve Böbrek Hastalıkları Kongresi 7 2011 Yıllık Plan - Year Planner Eylül - September Ramazan Bayramı Ekim - October Dünya AIDS Günü 01 Salı 02 Cuma 02 Pazar 02 Çarşamba 03 Cumartesi 03 Pazartesi 03 Perşembe 04 Pazar 04 Salı 04 Cuma 04 Pazar 05 Pazartesi 05 Çarşamba 05 Cumartesi 05 Pazartesi 06 Salı 06 Perşembe Kurban Bayramı 06 Pazar 06 Salı 07 Çarşamba 07 Cuma Kurban Bayramı 07 Pazartesi 07 Çarşamba 08 Perşembe 08 Cumartesi Kurban Bayramı 08 Salı 08 Perşembe 09 Cuma 09 Pazar Kurban Bayramı 09 Çarşamba Yaşlılar Günü 01 Perşembe 02 Cuma Dünya Özürlüler Günü 03 Cumartesi 09 Cuma İnsan Hakları Günü 10 Cumartesi 10 Pazartesi 10 Perşembe 11 Pazar 11 Salı 11 Cuma 11 Pazar 12 Pazartesi 12 Çarşamba 12 Cumartesi 12 Pazartesi 13 Perşembe 13 Pazar 13 Salı BM Diyabet Günü 10 Cumartesi 14 Çarşamba 14 Cuma 14 Pazartesi 14 Çarşamba 15 Perşembe 15 Cumartesi 15 Salı 15 Perşembe 16 Pazar 16 Çarşamba 16 Cuma 17 Cumartesi 17 Pazartesi 17 Perşembe 17 Cumartesi 18 Pazar 18 Salı 18 Cuma 18 Pazar 19 Pazartesi 19 Çarşamba 19 Cumartesi 19 Pazartesi 20 Salı 20 Perşembe 20 Pazar 20 Salı 21 Çarşamba 21 Cuma 21 Pazartesi 21 Çarşamba 22 Perşembe 22 Cumartesi 22 Salı 22 Perşembe 23 Cuma 23 Pazar 23 Çarşamba 23 Cuma 24 Cumartesi 24 Pazartesi 24 Perşembe 24 Cumartesi 25 Pazar 25 Salı 25 Cuma 25 Pazar 16 Cuma Dünya Gıda Günü Hasta Hakları Günü 26 Çarşamba 26 Cumartesi 26 Pazartesi 27 Salı 27 Perşembe 27 Pazar 27 Salı 28 Çarşamba 28 Cuma 28 Pazartesi 28 Çarşamba 29 Cumartesi 29 Salı 29 Perşembe 30 Pazar 30 Çarşamba 30 Cuma 26 Pazartesi 29 Perşembe 30 Cuma Cumhuriyet Bayramı 31 Cumartesi 31 Pazartesi Önemli Haftalar 9 - 10 Eylül 16. FEND Kongresi 12 - 16 Eylül 47. EASD Kongresi 8 Aralık - December 01 Cumartesi 01 Perşembe 13 Salı Dünya Alzheimer Günü Kasım - November Önemli Haftalar Önemli Haftalar Önemli Haftalar 4 - 8 Aralık Dünya Diyabet Kongresi TÜRKİYE DİYABET EPİDEMİYOLOJİ (TURDEP II) ÇALIŞMASI GENEL SONUÇLARI 20 YAŞ ÜSTÜ Diyabet %13.7 Yeni DM %45 Bilinen DM %55 Türkiye’de 1997 yılında “Türkiye Diyabet Epidemiyoloji Araştırma Projesi (TURDEP-I)” gerçekleştirilmiş ülke genelinde 540 merkezden (270 mahalle ve 270 köy) rastgele seçilen 20 yaş ve üzeri 24.788 kişi incelenmiştir. Çalışma sonuçlarına göre diyabet prevalansı %7.2, IGT %6.7, hipertansiyon %30 ve obezite %22 bulunmuştur (Satman I, TURDEP Group. D Care 2002). Ocak 2010 - Haziran 2010 tarihleri arasında TURDEP-I çalışmasının tekrarı niteliğinde TURDEP-II çalışması planlanmış, aynı yöntem kullanılarak aynı merkezlerde çalışma gerçekleştirilmiştir. TURDEP-II çalışması sonuçlarına göre, TURDEP-I’den itibaren geçen 12 yıllık süreçte Türkiye’de diyabet sıklığı %90, obezite sıklığı ise %44 oranında artmış ve Türk erişkin toplumunda diyabet sıklığının %13.7 ye ulaştığı görülmüştür. Kaynak: İlhan Satman ve TURDEP-II Çalışma grubu. 32. Türkiye Endokrinoloji ve Metabolizma Hastalıkları Kongresi, TURDEP Paneli, 13-17 Ekim 2010, Susesi Otel Antalya. TURDEP-II sonuçlarına göre: • Diyabet sıklığı %90, obezite sıklığı ise %44 oranında artmıştır. • Diyabet sıklığının %13.7 ye ulaştığı görülmüştür. • Kadınlarda ağırlık 6 kg, bel çevresi 6 cm, kalça çevresi 7 cm artmıştır. • Erkeklerde ağırlık 8 kg, bel çevresi 7 cm, kalça çevresi 2 cm artmıştır. • Ortalama kadın ve erkek boyu 1’er cm artmıştır. • Bilinen diyabet ve yeni diyabet oranları birbirine yakındır (%45 ve %55). • Bölgesel diyabet prevelansı Kuzey Anadolu’da %14.5 ile en az, Doğu Anadolu’da ise %18.2 ile en fazladır. • Erişkin nüfusumuzun yaş ortalaması 4 yıl artmıştır. 9 SUNUŞ Sayın Yöneticilerimiz, Değerli Diyabet Eğitimcilerimiz- Diyabet Hemşirelerimiz, Poliklinik ortamında, bir rehber/ tıbbi sekreter /halkla ilişkiler görevlisi yoksa, hasta ve ailesinin fiziki, psiko- sosyal hazırlığına hemşirenin destek olması olağandır. Hemşirenin rolü “hastanın mahremiyetinin korunması, emosyonel baskı hissinin azaltılması böylece hekim, hemşire vd sağlık personeli ile hasta ve yakınlarının iletişiminin kolaylaştırılmasına sınırlı değildir. Başvuran bireyin (hastaneden kaçma arzusu duymadan), öz-bakımına, tanı ve tedavisine katılımını sağlayacak ortamı oluşturmak; kaynakları/ fırsatları açıklamak, sorularını yanıtlamak ve işbirliği yapmaya isteklendirmek; hastalar için hazırlanmış rehber vb basılı belgeleri ve ölçüm cihazlarını vermek, öğrenme- kullanma isteğini teşvik etmek, hastalığa uyum sağlamak üzere sürekli eğitime hazırlamaktır. Hastaya ve ailesine “uzun vadeli/süreli ortak bakım planını” açıklayarak, bu uzun soluklu problem çözme sürecine katılımlarını sağlamaktır. Ayaktan tanı- tedavi ortamında hastaya ayırılabilen sürenin kısalığı dikkate alınırsa basit ölçüm ve kayıtlar için hemşirenin zamanının harcanmaması önemlidir. Hemşirenin varlık nedeni, muayeneye davet ve sadece tansiyon – beden ağırlığı- boy ölçümü yapmak değil; doğrudan/ dolaysız hemşirelik bakımı vermek üzere hastayı tanımak, bilgilenme- iletişim kanalını açarak eğitimdanışmanlık yoluyla hastayı güçlendirmek, yetkilendirmek amaçlıdır. Son yıllarda diyabetlilerin eğitimi için geliştirilmiş bazı görsel materyali (masaüstü eğitim kılavuzları, posterler, sohbet haritaları…) başarıyla kullanan, mesleki uygulamalarını takdir ettiğimiz diyabet hemşirelerimizin yüksek motivasyonlarını kıran, engelleyen olaylara tanık olmaktayız. Hastalarının onlardan nasıl mahrum bırakıldığını hayretle, dehşetle izliyoruz. Diğer taraftan, “hastalık yönetimi”nde diyabet hemşiresinin rolünü zenginleştiren, bakım kalitesini, hasta ve çalışan memnuniyetini iyileştiren, hemşirelerimizin şevkle çalışmasını sağlayacak (görev tanımına uygun) görevlendirmeler yapan, bireysel gelişim fırsatı veren, işlerini saflaştıran yönetici hemşireleri takdir ediyoruz: 2010 Diyabet Kongresinde Şükran Plaketi sunduğumuz Süleyman Demirel Üniversite Hastanesi Başhemşiresi Sayın Halime hacmmetoğlu ile Yıldırım Beyazıt Eğitim ve Araştırma Hastanesi Başhemşiresi Sayın Nevbahar Dönmez’e diyabetle mücadelede verdiği değerli destek için, Diyabette Bakım Dostu bir yönetici olduğu için teşekkür ediyoruz. DİYABETin YÖNETİMİne katılan tüm yöneticilerin ve hekimlerin istikrarlı bir şekilde, sürekli desteğini diliyoruz.“ Diyabet eğitimcilerinin bilgisini güncellemek üzere altıncı kez yenilenen 2011 DİYABET AJANDASINI gözden geçiren meslektaşlarıma, EOS Ajansa ve Ajanda’nın basılıp size ulaştırılmasına destek veren NOVA Nordisk Türkiye Yetkililerine pek çok teşekkür ediyor, Ajandayı severek kullanmanızı ve iyi bir yıl geçirmenizi diliyorum. Prof. Dr. Sevgi OKTAY Diyabet Hemşireliği Derneği Kurucu Başkanı 10 KİŞİSEL BİLGİLER Personal Information Adı Soyadı / Name Surname: ............................................ Ev Adresi / Home Address: ............................................ İş Adresi / Business Address: ............................................ Ev Tel / Home Phone: ............................................ İş Tel / Business Phone: ............................................ Cep Tel / GSM: ............................................ Araç Plaka No / Car Registration No: ............................................ Ehliyet No / Driving License No: ............................................ Kan Grubu / Blood Group: ............................................ Pasaport No / Passport No: ............................................ TC Kimlik No / Republic of Turkey Identification Number: ............................................ 11 Diyabet Hemşireliği Derneği 2010 Yılı Faaliyetleri Eğitim ve Sertifika Programları Eğitsel Materyal Hazırlama Üstü Hasta Eğitimi Araçları • Masa Diyabet Eğitim Setleri • Diyabet Sohbetleri Eğitim CD’si • Ulusal ve uluslararası “Diyabet Eğitimi Komitesi” çalışmaları FEND Danışma Kurulu Üyeliği (Şeyda ÖZCAN) IDF Diyabet Eğitimi Danışma Kurulu Üyeliği ve Avrupa Bölgesi Temsilciliği (Şeyda ÖZCAN) FEND Yönetim Kurulu Üyeliği (Selda Çelik) Journal of European Diabetes Nursing, Yayın Kurulu Üyeliği (Şeyda ÖZCAN) • • • • Ulusal ve uluslararası kurs, kongre, sempozyum faaliyetleri (Organizasyon ve katılım) 46. Ulusal Diyabet Kongresi, 12. Ulusal Diyabet Hemşireliği Sempozyumu, 14 Mayıs 2010, Antalya / Belek. 14. FEND Yıllık Konferansı, Eylül 2010 / Stockholmİsveç. 46. EASD Yıllık Konferansı, Eylül 2010 / Stockholmİsveç 14. Ulusal Pediatrik Endokrin & Diyabet Kongresi, 9. Çocuk Diyabet Hemşireliği Kursu, 5-6 Ekim 2010, Sarıgerme/Muğla. Ege Diyabet Günleri Kursu Hemşire Sempozyumu, 3-5 Kasım 2010, İzmir. • • • • • Diyabet Hemşireliği Mevzuatı SB Hemşirelik Hizmetleri Rehberi Taslağına Görev Tanımları Önerme, SB Temel Sağlık Hizm.Gn.Md. Çalıştaylarına Katılım, 15-20 Şubat 2010 /Ankara DHD Merkez‘e bağlı Bölge Çalışma Gruplarının (Ankara, İzmir ve Diyarbakır) ve Çocuk Diyabet Hemşireleri Çalışma Grubunun Oluşturulması Sertifika Yönetmeliği Hazırlığı ve SB’na Önerme, Kasım 2010. • • • Araştırmalar, projeler ve yayınlar IDF Uluslar arası Diyabet Eğitim Standartları. (İngilizce baskı editörü ve Türkçe çeviri: Şeyda Özcan), 2010. EADV Diyabet Bakım Profesyonelleri Derneği İnsülin Kalemiyle İnsülin Uygulama Rehberi (Türkçe Çeviri Editörü: Selda Çelik), 2010. IDF Küresel Eğitim Aktiviteleri, Ulusal İnsülin Eğitim Programı (UİEP) (2007-2010). T.C. Sağlık Bakanlığı, Diyabet Hemşireliği Derneği ve Uluslararası Diyabet Federasyonu Ortak Projesi Tip 1 ve Tip 2 Diyabetlilerin Kendi Kendine Kan Şekeri İzleme Durumu, Etkileyen Faktörler ve Diyabetin kontrolü ile ilişkisi: Diyabet Hemşireliği Derneği Projesi (2007-2008) Diyabetlilerin insülin uygulama becerilerini iyileştirmek için bir girişim örneği: “SMS ile anımsatma” (2010). Diyabet Hemşireliği Derneği Projesi Türkiye’de Diyabette Çözüm Yolları ve 2020 Yılına Yönelik Hedef ve Stratejiler Çalıştayları, İstanbul 2010. Diyabetle uçuyoruz, Diyabet Eğitimi Teşvik Projesi, 2010. Sağlık Bakanlığı Türkiye Diyabet Kontrol Programı Okulda Diyabet Programı, 2010 (Nurdan Yıldırım, Hatice Bilgili ve Zehra Doğan’ın katılımı ile) Proje kapsamında Altındağ Bölgesi’ndeki öğretmenlere Diyabet Farkındalık Eğitimi 9,11,12 Kasım 2010 (Nurdan Yıldırım, Hatice Bilgili) • • • • • • • • • 12 Örgütlenme, ulusal ve uluslararası temsil • IDF Diyabet Eğitimi Kurulu (IDF DECS) • FEND Danışmanlık • FEND Yönetim Kurulu üyeliği • FEND Dergisinde yayın kurulu üyeliği • Türkiye Diyabet Vakfı Üyeliği “Dünya Diyabet Günü” etkinlikleri Avrasya Maratonu ve Diyabet Yürüyüşü, 24 Ekim 2010, İstanbul. Dünya Diyabet Günü kapsamında düzenlenen paneller ve hasta yürüyüşü Halk ile Diyabet Sohbetleri,İstanbul Cevahir ve Optimum, Ankara Ankamall, İzmir Alışveriş Merkesleri, 3-4-5 Kasım 2010 (SB ve TDV işbirliği ile halk için diyabet eğitim ve bilgilendirme toplantıları) Halk Eğitimi, Dokuz Eylül Üniversitesi Hastanesi Diyabet Hemşireleri ve Hemşirelik Hizmetleri Müdürlüğü işbirliği ( 26 Kasım 2010 Çiğli KİPA/İZMİR) Diyabetli Çocuklar ve Voleybol Federasyonu Spor Okulu Genç Takımı Dostluk Maçı (SB Sami Ulus Eğitim Araştırma Hastanesi, Lionslularla işbirliği ile, DHD’den Nurdan Yıldırım ve Hatice Bilgili), 7 Kasım 2010, Ankara. • • • • • “Diyabette Bakım Dostu Hastane Ödülü” ve diğer motivasyon çalışmaları 12. Diyabet Hemşireliği Sempozyumunda Süleyman Demirel Üniversitesi Hastanesi Başhemşiresi Sayın Halime Hacimmetoğlu’na “Diyabette Bakım Dostu Hastane” plaketi verilmesi 10 yıldan uzun süre diyabetlilerin bakımında çalışan diyabet hemşireleri Emel Baran ve Yıldız Özbey’e şükran plaketi sunumu. • • Diyabet hemşireleri ile mesleki ve sosyal toplantılar Diyabet Eğitiminde Terapötik Anlayış ve Yaklaşım (DETAY) Projesi, 1.Aşama; erişkin ve çocuk diyabet hemşireleri ile 18 odak grup toplantısı, Ocak-Haziran 2010 (Türkiye’nin tüm bölgeleri). Diyabet Hemşireliği Derneği Ege Bölge Toplantısı, Şubat 2010, İzmir. Diyabet Hemşireliği Derneği Doğu-Güneydoğu Anadolu Bölge Toplantısı, Şubat 2010, Diyarbakır. Çocuk Diyabet Hemşireleri Toplantısı, 30 Ocak 2010, İstanbul. Diyabet Hemşireliği Derneği Ankara Bölge Toplantısı (Haziran 2010, Ankara) “Kronik hastalıklar, sorunlar ve çözümleri “ toplantısı, Türk Hemşireler Derneği, 12 Mayıs 2010 (DHD’yi temsilen Nurdan Yıldırım ve Emine Türkmen) Obezite ve Yaşam Kalitesi Toplantısı, Konuşmacı Ronnie Kolotkin, 14 Eylül 2010, İstanbul. • • • • • • • Diğer hizmetler İletişim Kanalları web sitesi yahoogroups Facebook İnternetten danışmanlık • • • • 13 14 15 D-NET: Uluslararası Diyabet Eğitimcileri Ağı (The International Diabetes Educators Network) Uluslararası Diyabet Eğitimcileri Ağı (The International Diabetes Educators Network, D-NET) tüm dünyada diyabet eğitimi ve yönetimi ile ilgili ağ oluşturmayı amaçlayan ilk uluslararası forumdur. Bu ağ sağlık profesyonellerinin iletişim kurması, destek bulması, en iyi uygulamaları paylaşması ve öğrenme fırsatlarını keşfetmesi için hazırlanmıştır. D-NET aynı zamanda üyelere diyabet eğitimi ile ilgili son kaynakları ve kanıtları sağlamak için tasarlanmıştır. Uluslararası Diyabet Federasyonu (IDF) tarafından hazırlanmış olan D-NET Avrupa Diyabet Kongresi sırasında 21 Eylül 2010 tarihinde aktif olarak başladı. Şu anda İngilizce ve İspanyolca olmak üzere 2 dilde faaliyette olan web sayfasına kısa sure içinde diğer diller de eklenecektir. D-NET’te tabloda da görüldüğü şekilde, belirli tarihler arasında IDF Diyabet Eğitimi Danışma Kurulu (DECS) Üyelerinden oluşan uzman diyabet eğitimcilerinin yönetiminde, belirlenmiş olan konular ile ilgili aktif forumlar yapılacaktır. Ayrıca diyabet eğitimi ile ilgili kaynaklara web sayfasından ücretsiz olarak ulaşılabilecektir. Diyabet eğitimcileri veya diyabet eğitimi ile ilgili olan sağlık profesyonelleri web sayfasına üye olarak bu ağa dahil olabilir ve tüm aktivitelere katılabilir. (http://www.idf.org/d-net) Uzmanlarla Tartışma Üyeler belirlenmiş özel konularda uzmanlarla tartışabilecek. Gelecek haftalardaki tartışma konuları aşağıdaki takvimde görülebilir. Tarih Uzmanın Adı 11/10/2010 - 25/10/2010 Anne Belton 08/11/2010 - 22/11/2010 Martin Gillis 22/11/2010 - 29/12/2010 María Ruiz 06/12/2010 - 20/12/2010 Eva Kan 20/12/2010 - 03/01/2011 Buyelwa Majikela-Dlangamandla 03/01/2011 - 17/01/2011 Rutu Dave 17/01/2011 - 31/01/2011 Martha Funnell 31/01/2011 - 14/02/2011 Şeyda Özcan 14/02/2011 - 28/02/2011 Trisha Dunning 16 Konu Başlığı Grup eğitimi Ağız sağlığı Hasta eğitiminde yeni araçlar. Sohbet Haritaları ile deneyim. Diyabette bireysel izlem Değişim ajanı olarak sağlık bakım profesyonelleri Diyabette Aşırı Yüklenme Diabetes Burnout Grup eğitiminde hasta merkezli, bireyselleştirilmiş yaklaşım Yeni tanılanmış hastada ilk eğitim oturumu Tamamlayıcı ve alternatif tedaviler 2011 Diyabet Ajandasi Diyabet Nedir? Diabetes Mellitus insülin sekresyonunun ve / veya insülinin etkisinin mutlak ve göreceli azlığı sonucu karbonhidrat, protein ve yağ metabolizmasında bozukluklara yol açan, kronik bir metabolizma hastalığıdır. Diyabet hem diyabetik ketoasidoz, nonketotik hiperozmolar koma gibi akut komplikasyonlar hem de kronik makrovasküler ve mikrovasküler komplikasyonlar nedeni ile sakatlık ve ölümlere yol açabilir. Dünyada giderek artmakta olan diyabetin görülme sıklığı yaş, cinsiyet, ırk, beslenme alışkanlıkları, genetik özellikler ve çevresel etkenlere bağlı olarak toplumdan topluma farklılık gösterir. Dünyada 1985 yılında 30 milyon olan diyabetli sayısı 2003 yılında 194 milyona, 2007 yılında 246 milyona ulaşmıştır. 2025 yılında bu sayının 380 milyon olacağı tahmin edilmektedir. Uluslararası Diyabet Federasyonu’na (IDF) üye ülkelerde 20-79 yaş arası erişkinlerde yaklaşık diyabet prevelansı %6’dır. Dünyada diyabet görülme sıklığı en yüksek olan bölge %9,2 ile Kuzey Amerika bölgesidir. Bunu %8,4 ile Türkiye’nin de içinde bulunduğu Avrupa bölgesi izlemektedir1,2. Türkiye’de diyabet görülme sıklığı 20-80 yaş grubunda %7.2, Bozulmuş Glukoz Toleransı (IGT) ise %6.7’dir3. 1. Diabetes Prevalence (http://www.idf.org/home/index.cfm?node=264) 2). Diabetes facts (http://www.worlddiabetesfoundation.org/composite-35.htm) 3. Satman İ, Yılmaz T, Şengül A, Salman S, Salman F, Uygur S, bastar İ, Tütüncü Y, Sargın M, Dinççağ N, Karşıdağ K, Kalaça S, Özcan C, King H and The TURDEP Group. Population- Based Study of Diabetes and Risk Characteristics in Turkey Result of the Turkish Diabetes Epidemiology Study (TURDEP). Diabetes Care 2002 25(9):1551-1556. Diyabetin Önemi Diyabet dünyada en sık görülen kronik hastalıktır1,2. Günümüzde 250 milyona yakın olan diyabetli • sayısının, 2025 yılında 380 milyona ulaşacağı tahmin edilmektedir. • Her yıl 7 milyon kişi diyabet tanısı almaktadır. Diyabet ağır organ hasarlarına ve erken ölümlere sebep olabilir1,2,3,4. Her yıl 3,8 milyon kişi diyabete bağlı nedenlerle • hayatını kaybetmektedir. Her 10 saniyede 2 kişi diyabet tanısı almakta, 1 • kişi diyabet nedeni ile hayatını kaybetmektedir, gelecek yıllarda bu sayının %25 artacağı düşünülmektedir. Diyabetlilerde kardiyovasküler hastalıklar en önemli • ölüm nedenidir. Diyabetlilerde kalp krizi ve inme geçirme riski diyabetli olmayanlara göre 2 kat daha fazladır. Gelişmiş ülkelerdeki böbrek yetmezliği • vakalarının ve buna bağlı büyük oranlardaki diyaliz harcamalarının en önemli nedeni diyabettir. Tüm diyabetlilerin %10-20’si böbrek yetmezliği • sonucu hayatını kaybetmektedir. Diyabetik retinopati gelişmiş ülkelerde erişkinlerde • görme kaybının en önemli nedenidir. Dünya üzerinde yaklaşık 2.5 milyon insan diyabetik • retinopatiden etkilenmektedir. Diyabet tanısından yaklaşık 15 yıl sonra • diyabetlilerin %2’sinde körlük, %10’unda ciddi görme kaybı gelişmektedir. Alt ekstremite ampütasyonlarının %40-70’inden • diyabet sorumludur. Dünya üzerinde her 30 saniyede bir 1 diyabetli ayağını kaybetmektedir. Diyabet maliyeti çok yüksek bir hastalıktır5. Diyabetin kişi başı yıllık maliyeti 1100-1200 dolar • civarındadır. Bu miktarın yaklaşık yarısı tedavi için yapılan harcamalardan kaynaklanmaktadır. Türkiye’de diyabet için yapılan toplam harcama • yıllık 1.1- 2.5 milyar dolar arasındadır. Komplikasyon varlığında doğrudan toplam maliyet • 3 kat artmaktadır. Bir hasta herhangi bir nedenle hastaneye • yatırıldığında maliyet 6.5 misli artmaktadır. 1. Diabetes Prevalence (http://www.idf.org/home/index.cfm?node=264) 2. Diabetes facts (http://www.worlddiabetesfoundation.org/composite-35.htm) 3. Diabetes fact sheet (http://www.who.int/mediacentre/factsheets/fs312/ en/index.html) 4. The diabetic foot: amputations are preventable ( http://www.idf.org/home/ index.cfm?unode=F2E52CF1-7C7D-40D8-821B-46C9A815F086) 5. Şeker hastalığı ( http://www.tavsiyeediyorum.com/makale_265.htm) 2011 Ocak - January P S Ç P C CP M TW T F S S 12 345678 9 101112131415 16 171819202122 23 2 4/312526272829 30 01 Cumartesi - Saturday 02 Pazar - Sunday 2011 OCAK January Diyabetin Sınıflaması1 Tip 1 Diyabet • İmmun nedenli • Nedeni bilinmeyen Tip 2 Diyabet • Periferik insülin direncinin ön planda olduğu • İnsülin sekresyon yetmezliğinin ön planda 03 Pazartesi - Monday olduğu Diğer Tipler • İnsülin fonksiyonunda genetik bozukluklar • Beta hücre fonksiyonunda genetik bozukluklar • Pankreas hastalıkları • Endokrin hastalıklar • İlaçlar ve diğer kimyasal maddeler • Enfeksiyonlar • Diğer genetik sendromlar Gestasyonel Diyabet Pre-Diyabet 1. Diagnosis and Classification of Diabetes Mellitus, American Diabetes Association Diabetes Care 2009, 32 (Supplement I): 62-67. 2. ADA, 2010 06 Perşembe - Thursday 07 Cuma - Friday 1. hafta 2011 Ocak - January P S Ç P C Dünya Sağlık Örgütü, açlık kan şekerinin 110-125 mg/dl arasındaki değerlerini Bozulmuş Açlık Glukozu, 126 mg/dl ve üzerini ise diyabet olarak tanımlamıştır. 75 gram glukoz alımından 2 saat sonra ölçülen tokluk değerinin 140 mg/dl’nin üzerinde olmasını Bozulmuş Glukoz Toleransı (IGT) olarak belirlemiştir. CP M TW T F S S 12 345678 9 101112131415 16 171819202122 23 2 4/312526272829 30 04 05 08 09 Salı - Tuesday Çarşamba - Wednesday Cumartesi - Saturday Pazar - Sunday 1. hafta Diyabet Tanı Kriterleri1 Semptomlar + Rasgele Plazma Glukozu ≥200 mg/dl 10 • Diyabete özgü semptomların (poliüri, polidipsi, polifaji ve açıklanamayan kilo kaybı vb.) varlığına ek olarak günün herhangi bir saatinde ölçülen plazma glukozunun ≥ 200 mg/dl olması. Pazartesi - Monday veya Açlık Plazma Glukozu ≥ 126 mg/dl (En az 8 saatlik açlık sonrası) Bu değer başka bir zaman diliminde aynı koşullarda doğrulanmalıdır. • veya Oral Glukoz Tolerans Testi (OGTT) 2. saat değeri ≥200 mg/dl 75 gr glukoz ile yapılan OGTT’de 2. saat plazma glukoz değerinin ≥ 200 mg/dl olması. • Bozulmuş Glukoz Toleransı (IGT) Oral Glukoz Tolerans Testi’ne göre 2. saatte plazma glukozunun 140-199 mg/dl olmasıdır. Bozulmuş Açlık Glukozu (IFG) Açlık plazma glukozunun 100-125 mg/dl 13 Perşembe - Thursday olmasıdır. IGT ve IFG pre-diyabet olarak adlandırılır. Diyabetin ve kardiyovasküler hastalık riskinin artmış olduğunu gösterir. Bu durumda diyabetin ortaya çıkmasını engelleyecek ya da geciktirecek yaşam tarzı değişiklikleri (kilo kontrolü, fizik egzersiz vb) önerilmelidir1,2. 1. Diagnosis and Classification of Diabetes Mellitus, American Diabetes Association Diabetes Care 2009,32(Supplement I): 62-67. 2. Standards of Medical Care in Diabetes American Diabetes Association. Diabetes Care 2009,32 (Supplement I):13-61. 2. hafta 2011 Ocak - January P S Ç P C CP 12 Ocak İnsülinin Keşfinin 89. Yılı M TW T F S S 12 345678 9 101112131415 16 171819202122 23 2 4/312526272829 30 11 12 14 15 Salı - Tuesday Çarşamba - Wednesday Cumartesi - Saturday Cuma - Friday 16 Pazar - Sunday 2. hafta Gebelik Diyabeti (Gestasyonel Diyabet) İçin Tanı Kriterleri1 Tüm gebelere ilk görüşmede risk değerlendirmesi yapılır. Yüksek riskli (obezite, polikistik over sendromu tanısı, daha önceki gebelikte diyabet öyküsü, glukozüri, ailede diyabet öyküsü) gebelerde en kısa sürede kan şekeri testi yapılmalıdır. Bu testin sonucu diyabeti düşündürürse, test farklı bir günde tekrarlanarak tanı doğrulanmalıdır. Bu testin sonucu normal çıksa bile yüksek riskli gebelere 24-28 haftalar arasında tekrar tanı testi uygulanır. Taramada iki temel yaklaşım vardır. 17 Pazartesi - Monday 1. Tek aşamalı yaklaşım (çok yüksek riskli gebelerde maliyet etkin olabilir) 24-28 haftalar arasında 75 ya da 100 gr glukoz ile OGTT yapılır. 8- 14 saatlik açlıktan sonra sabah saatlerinde 75 ya da 100 gr glukoz ile yapılan OGTT’de aşağıda belirtilen bulgulardan en az ikisi varsa Gebelik Diyabeti tanısı konur. 2. İki aşamalı yaklaşım 24-28 haftalar arasında günün herhangi bir saatinde 50 gr glukoz verildikten sonra 1. saat plazma glukozu ≥ 140 mg/dl ise test başka bir günde 75 ya da 100 gr glukoz ile tekrarlanır. 20 Perşembe - Thursday 75 gr glukoz ile yapılan OGTT 100 gr glukoz ile yapılan OGTT AKŞ ≥ 95 mg/dl 1.st KŞ ≥ 180 mg/dl 2.st KŞ ≥ 155 mg/dl AKŞ ≥ 1.st KŞ ≥ 2.st KŞ ≥ 3. st KŞ≥ 95 mg/dl 180 mg/dl 155 mg/dl 140 mg/dl * Gestasyonel diyabet tanısı alan kadınlara doğumdan 6-12 hafta sonra tekrar tarama testinin (OGTT) yapılması önerilir. 1. Diagnosis and Classification of Diabetes Mellitus, American Diabetes Association Diabetes Care 2009,32 (Supplement I):62-67. 3. hafta 2011 Ocak - January P S Ç P C CP M TW T F S S 2011 12 345678 9 101112131415 16 171819202122 23 2 4/312526272829 30 OCAK January 18 19 21 22 Salı - Tuesday Çarşamba - Wednesday Cuma - Friday Cumartesi - Saturday 23 Pazar - Sunday 3. hafta Tanı Testleri Nelerdir? Kan glukoz ölçümü Glukoz ölçümünün venöz kan örneğinden yapılması önerilir. Kan plazma ve serumunda ölçülen glukoz , tam kan glukozundan yaklaşık %5 daha fazladır. Tam kan glukoz değeri 1.15 ile çarpılarak plazma değeri bulunabilir. Ölçüm yapılacak kan örneği uzun süre bekletilirse sonuç olduğundan daha düşük çıkabilir. Bu nedenle alınan örnekler en kısa zamanda labaratuvara gönderilmeli bekletilecek ise serin bir yerde tutulmalıdır ( buzdolabının kapağında ya da rafında). 24 Pazartesi - Monday • Açlık kan glukozu Açlık kan glukozunun normal değeri 80-110 mg/dl’dir. Açlık kan glukoz değeri plazmada ≥ 126 mg/dl, tam kanda (glukometre ile) ≥ 110 mg/dl’ise diyabet tanısı için bu değerler başka bir zaman diliminde doğrulanmalıdır. • Tokluk kan glukozu Yemekten 2 saat sonra plazma glukozu ≥ 200 mg/dl ise diyabeti düşündürür. Tek ölçüm yeterli değildir. Günün herhangi bir saatinde kan şekeri 200 mg ve üstünde bulunmuşsa OGTT yapılmaz. Ölçüm aç olarak venöz plazmada doğrulanmalıdır. 27 Perşembe - Thursday 28 Cuma - Friday 4. hafta 2011 Ocak - January P S Ç P C CP M TW T F S S 2011 12 345678 9 101112131415 16 171819202122 23 2 4/312526272829 30 OCAK January 25 26 29 30 Salı - Tuesday Çarşamba - Wednesday Cumartesi - Saturday Pazar - Sunday 4. hafta Tanı Testleri Nelerdir? (Devam) Oral Glukoz Tolerans Testi (OGTT) OGTT diyabet tanısı için kullanılan en duyarlı testtir. Test öncesi en az 3 gün karbonhidrat kısıtlaması olmayan (en az 150 gr/gün karbonhidrat) diyet uygulanır. Test 8 saat açlıktan sonra uygulanır. Açlık kan şekeri ölçümünden sonra 300 ml su içine 75 gr glukoz eklenerek bu karışım 3-5 dakika içinde bireye içirilir. Tanı için 2. saatteki plazma glukozunun değerlendirilmesi önerilir. Sonucun ≥ 200 mg/dl olması diyabet tanısı için yeterlidir. 31 Ocak Pazartesi - Monday OGTT sırasında sigara, kahve vb. içilmesine izin verilmez. Glukoz toleransını bozabilecek ilaçlar (oral hipoglisemikler, dilantin, betablokerler, tiazid grubu diüretikler, nikotinik asit türevleri) kullanılıyorsa OGTT ‘den 1 hafta önce kesilir. Enfeksiyonlar, akut ve ağır stresler, travma, büyük cerrahi girişimlerden sonra ve akut kardiyovasküler ve serebral olaylar sırasında OGTT yapılmaz. Açlık plazma glukoz değeri en az iki kez 126 mg/dl ve üstünde ise diyabet tanısı için OGTT gerekmez. 03 Perşembe - Thursday • Glukozillenmiş hemoglobin (HbA1C / A1C) ve fruktozamin Glukoz hemoglobine bağlandığında HbA, proteinlere bağlandığında Fruktozamin olarak adlandırılır. HbA1C bireylerin son 2-3 aylık ortalama kan glukoz değerini, fruktozamin ise 3-4 haftanın ortalama glukoz değerini gösterir. HbA1C ve Fruktozamin düzeylerinin yüksek olması kişinin glukoz düzeyi hakkında fikir verebilir ancak tanı testi olarak kullanılması tavsiye edilmez. • İdrarda glukoz ölçümü İdrarda glukoz ölçümü uygulama kolaylığı nedeni ile diyabet tanısı sırasında kullanılabilir ancak tek başına tanısal bir değeri yoktur. 5. hafta 2011 Şubat - February P S Ç P C CP M TW T F S S 2011 12345 6 7 8 9101112 13 141516171819 20 212223242526 27 28 ŞUBAT February 01 02 04 05 Salı - Tuesday Çarşamba - Wednesday Cuma - Friday Cumartesi - Saturday 06 Pazar - Sunday 5. hafta Asemptomatik Erişkin Bireylerde Tip 2 Diyabet Taraması İçin Öneriler1 • Tarama için AKŞ veya OGTT (75 gr. glukozla) kullanılabilir. Yüksek riskli bireylere OGTT ile tarama tavsiye edilir. • Tarama için temel kriterlerden biri fazla tartı ya da obezitedir. Yaşı kaç olursa olsun erişkin bir bireyin Beden Kitle İndeksi ≥ 25 kg/m2 ise ve birey tablo 1’de belirtilen risk faktörlerinden en az birini taşıyorsa mutlaka kan şekerine bakılmalıdır. 07 Pazartesi - Monday • Başka risk faktörünün varlığı aranmaksızın taramaya 45 yaşında başlanmalıdır. • Tarama testleri normal çıkarsa bu testlerin ne sıklıkla tekrarlanacağı konusunda bir fikir birliği olmamakla birlikte 3 yılda bir tekrarlanması önerilir. • Toplum temelli taramalar yeterince etkin olmayabilir. Tablo 1. Diyabet risk faktörleri • Fiziksel aktivite yetersizliği • Birinci derece akrabalarda diyabet öyküsü • Gestasyonel diyabet tanısı almış olmak ya da 4 kilonun üstünde bebek doğurmak • Hipertansif olmak (≥ 140/90 mmHg) 10 Perşembe - Thursday • HDL kolesterol düzeyinin ≥ 35 mg/dl ,ve / veya trigliserid düzeyinin ≥ 250 mg/dl olması • Polikistik Over Sendromu • Daha önceden IGT ya da IFG tanısı almış olmak (Pre-diyabet) • İnsülin direnci ile ilişkili diğer klinik durumlar (acanthosis nigricans) • Vasküler hastalık öyküsü 1. Standards of Medical Care in Diabetes American Diabetes Association. Diabetes Care 2009,32(Supplement I:13-62. 6. hafta 2011 Şubat - February P S Ç P C CP M TW T F S S 2011 12345 6 7 8 9101112 13 141516171819 20 212223242526 27 28 ŞUBAT February 08 09 11 12 Salı - Tuesday Çarşamba - Wednesday Cuma - Friday Cumartesi - Saturday 13 Pazar - Sunday 6. hafta Çocuklarda Tip 2 Diyabet Taraması İçin Öneriler1 Kriter • Fazla kilolu (yaş ve cinsiyete göre BKİ 85. persentilin üstünde, boya göre ağırlığı 85. persentilin üstünde ya da boya göre ağırlığı %120’nin üstünde) olan çocuklar İlave olarak aşağıda belirtilen risk faktörlerinden en az 2’sinin bulunması 14 Pazartesi - Monday • Birinci ya da ikinci derece akrabalarda Tip 2 diyabet öyküsü, • İnsülin direnci belirtileri ya da insülin direnci ile ilişkili durumlar (acanthosis nigricans, polikistik over sendromu, hipertansiyon, dislipidemi, düşük doğum tartısı), Annede diyabet öyküsü ya da gestasyonel diyabet • Tarama için önerilen yaş: 10 yaş ya da puberte 10 yaşından önce başlamışsa puberte başlangıcı Tarama sıklığı: Her 2 yılda bir Önerilen Test: Açlık Plazma Glukozu 1. Standards of Medical Care in Diabetes American Diabetes Association. Diabetes Care 2009,32(Supplement I):13-62. 17 Perşembe - Thursday 18 Cuma - Friday 7. hafta 2011 Şubat - February P S Ç P C CP M TW T F S S 2011 12345 6 7 8 9101112 13 141516171819 20 212223242526 27 28 ŞUBAT February 15 16 19 20 Salı - Tuesday Çarşamba - Wednesday Cumartesi - Saturday Pazar - Sunday 7. hafta Tip 2 Diyabetin Önlenmesi / Geciktirilmesi1 Günümüzde diyabetin tedavi ile ortadan kaldırılması mümkün değildir, ancak yaşam tarzı değişiklikleri ile Tip 2 diyabetin büyük ölçüde önlenebildiği bildirilmektedir. Öneriler IGT ve IFG’li bireyler vücut ağırlığında %5-10 • kayıp sağlayacak şekilde etkili, sürekli ve haftada 21 Pazartesi - Monday en az 150 dakika süreli bir egzersiz programına yönlendirilmelidir. Başarıya ulaşmak için danışmanlık sürekli • olmalıdır. Yaşam tarzı değişikliklerine ilave olarak yüksek • riskli bireylere (IGT ve IFG, A1c’nin 6’nın üstünde olması, düşük HDL ve yüksek trigliserid düzeyi, hipertansiyon ve birinci derece akrabada diyabet öyküsü) ve 60 yaşın altındaki obez bireylere Metformin önerilebilir. Pre-diyabetli bireyler diyabet gelişimi açısından • yılda bir kez izlenmelidir. 1. Standards of Medical Care in Diabetes American Diabetes Association. Diabetes Care 2009,32 (Supplement I):13-62. 24 Perşembe - Thursday 25 Cuma - Friday 8. hafta 2011 Şubat - February P S Ç P C CP M TW T F S S 2011 12345 6 7 8 9101112 13 141516171819 20 212223242526 27 28 ŞUBAT February 22 23 26 27 Salı - Tuesday Çarşamba - Wednesday Cumartesi - Saturday Pazar - Sunday 8. hafta Diyabette Tıbbi Beslenme Tedavisi Diyabetliler için beslenme önerileri sağlıklı yaşam için önerilenlerle benzerdir. Beslenme ile ilgili amaçlara ulaşmak için; diyabetli birey ve ekip üyelerinin işbirliği yapması gerekir. Tıbbi beslenme tedavisini diyetisyen yapar. Ancak tüm ekip üyelerinin beslenme tedavisi hakkında bilgili olmaları ve diyabetli bireyin gereksinimi olan yaşam biçimi değişikliklerini yapmada onu desteklemeleri gerekir. • Şeker ve tatlı tüketimini en aza indirmek, • Günde 5 porsiyon meyve - sebze tüketimini sağlamak olabilir. Bu küçük değişimlerin diyabet üzerindeki olumlu etkisi kan şekeri takibi yapılarak hastaya farkettirilirse motivasyon artacaktır. Tokluk şekerlerinin ölçümü diyabetlinin beslenme eğitiminde besin - kan şekeri ilişkisini açıklamak için etkili bir yöntemdir. Amaç Alkol alımı • • Tıbbi beslenme tedavisinin temel amacı bireyin yaşam kalitesini ve psikososyal iyiliğini arttırarak sağlıklı beslenmesini sağlamak, bunların sonucu olarak da metabolik kontrolü iyileştirmek ve akut ve kronik komplikasyonları önlemektir. Bu doğrultuda diyabetlide; İstenen vücut ağırlığını sağlamak ve sürdürmek Besin gereksinimlerini bireysel olarak belirlemek Tip 1 diyabetlilerde, büyüme-gelişme için yeterli enerji sağlamak Kilolu / obez olan Tip 2 diyabetlilerde kilo kontrolünü sağlamak Gebe ve emziren kadınlarda, yeterli besin ve enerji gereksinimini sağlamak Yaşlılarda, bireyin yaşına uygun besin gereksinimlerini sağlamak • • • • • • Alkolün kan şekeri düzeyine etkisi sadece alınan alkolün miktarına bağlı değil besin alımı ile ilişkisi de önemlidir. İnsülin veya oral hipoglisemik ilaç alanlarla aç karnına alkol tüketirlerse, hipoglisemi gelişebilir. Diyabet iyi kontrollü olduğunda, besinlerle ve orta düzeyde alkol kullanımı, kan glukoz düzeyini etkilemez. Yetişkin kadınlar için 1 ölçü, erkekler için 2 ölçü (1 ölçü=350cc bira, 140 cc şarap ) dengeli yemek öğünü ile alınabilir. Pankreatit, dislipidemi, özellikle hipertrigliseridemisi olanlar veya nöropati gibi sağlık sorunları olanlarda alkolden uzak durulmalıdır. • • • • • Öneriler • Diyabetli bireyler, tedavi amacına ulaşılacak bireyselleştirilmiş tıbbi beslenme tedavisi almalıdır. Karbonhidratların miktarı (gram), karbonhidratın tipi kadar kan glukozunu etkiler. Karbonhidrat sayımı ya da değişimler glisemik kontrolü sağlamada anahtardır. Glisemik indeks kullanımı ilave yarar sağlar. Düşük karbonhidratlı beslenme (≥ 130g/gün) diyabet yönetiminde önerilmemelidir. Kilolu (BMI 25.0 - 29.9 kg/m2) ya da obez olan (BMI ≥ 30.0 kg/m2) tüm bireylerde kilo verme önerilir. Kilo vermeyi başarmada ilk yaklaşım, enerji alımının azaltıldığı ve fiziksel aktivitenin arttırıldığı yaşam biçimi değişikliğidir. Davranış değişimi zordur, küçük ve kolay hedeflerle ilerlenmelidir. Örneğin diyabetlide beslenme tedavisi planlanırken ilk basit adımlar; • Sağlıklı karbonhidrat tüketimini arttırmak, • 02 Çarşamba - Wednesday • • • • 9. hafta Sağlıklı Beslenme Piramidi 2011 Mart - March P S Ç P C CP M TW T F S S 12345 6 7 8 9101112 13 141516171819 20 212223242526 27 28293031 28 Şubat 01 03 05 04 06 Pazartesi - Monday Salı - Tuesday Perşembe - Thursday Cumartesi - Saturday Cuma - Friday Pazar - Sunday 9. hafta Diyabet Tedavisinde Fiziksel Aktivite Düzenli fiziksel aktivitenin kan glukoz kontrolünde, kardiyovasküler risk faktörlerini azaltmada, kilo vermede ve iyilik duygusunu artırmada etkili olduğu görülmüştür. Fiziksel aktivite programına başlamadan önce ayrıntılı tıbbi muayene yapılmalıdır. Fiziksel aktivite komplikasyonları ağırlaşacağından makro ve mikrovasküler komplikasyonlar taranmalıdır. Riskli olan diyabetlilerde fiziksel aktivite azaltılmalıdır. Bireye özgü planlanmalıdır. 07 Pazartesi - Monday Diyabette fiziksel aktivitenin yararları gereksinimini azaltır ve etkisini artırır. • İnsülin Kan glukoz düzeyini düşürür ve metabolik kontrolü • sağlar. azaltır. • Ketonemiyi kontrolünü ve kilo vermeyi sağlar. • Kilo Periferal insülin duyarlılığını artırarak insülin direncini • ve hiperinsülinemiyi azaltır. basıncını düzenler. • Kan Kan lipid profilini düzenler (Total kolesterolü, LDL • kolesterolü, trigliseridi düşürür; HDL kolesterolü yükseltir). kontrolünü sağlar. • Kilo Eklem hareketlerini artırır. • Kas kütlesi gücünü artırır. • İyilik hissinivearttırır ve yaşam kalitesini yükseltir. • Öneriler Düzenli fiziksel aktivite programı bütün diyabetlilere • önerilmektedir. Fiziksel aktivite bireyin yaşam biçimi, genel sağlık • durumu ve diyabet komplikasyonlarının varlığı dikkate alınarak diyabetli ve diyabet ekibi tarafından birlikte planlanmalıdır. Fiziksel aktivite diyabetlinin isteğine ve yeteneğine uygun olmalıdır. Aerobik egzersizler önerilir (örneğin yüzme veya yürüyüş gibi). Ortalama olarak haftada toplam 150 dakika orta derecede veya yoğun egzersiz önerilir. Günde 4000 adım ile başlayıp 6 ay içinde 10.000 adıma çıkarılacak bir yürüyüş de diyabet kontrolü için önerilen bir başka örnektir. Diyabetlinin aktivitesini arttıracak her fırsattan yararlanılmalıdır. Egzersiz kısa ve az yoğun programlarla başlanıp kademeli olarak arttırılmalıdır. Örneğin; haftada 3 gün 5-10’ar dakikalık yürüyüşlerle başlayıp hedef miktar ve sıklığa ulaşılabilir. • • • 10 Perşembe - Thursday • American Diabetes Association:Clinical Practice Recommendations 2006: Position Statements, Diabetes Care, 2006; 29: Supplement 1. Childs B, Kruger D et al. Complete Nurse’s Guide to Diabetes Care, Eds.Childs B, Cypress M, Spolett G, USA, 2005. 10. hafta 2011 Mart - March P S Ç P C CP M TW T F S S 14 Mart Tıp Bayramı 12345 6 7 8 9101112 13 141516171819 20 212223242526 27 28293031 08 09 11 12 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 13 Pazar - Sunday 10. hafta Diyabet Tedavisinde Oral Antidiyabetik (OAD) Kullanımı Oral antidiyabetik ilaçlar (OAD) Diyet ve Egzersiz ile regülasyon sağlanamayan Tip 2 diyabetli bireylerde kullanılır. Başlıca insülin salgılatıcı (sekretogog), insülin duyarlılaştırıcı (sensitizer) ve a - glukozidaz inhibitörleri olarak üç grup OAD vardır. 14 Pazartesi - Monday İnsülin salgılatıcı (sekretogog) ilaçlar Bu grupta pankreas b hücrelerinden insülin salınımını artıran sulfonilüreler (SU) ile etki mekanizması benzer, ancak etki süresi daha kısa olan glinidler yer alır. Sekretogogların yan etkileri • Hipoglisemi • Alerji • Deri döküntüleri • Alkol flushing (klorpropamid) • Hepatotoksisite • Hematolojik toksisite (agranlositoz, kemik iliği aplazisi) Sekretagog hipoglisemisini önleme • Yüksek riskli hastayı tanımak • Yaşlı (>70 yaş) • Renal veya hepatik yetersizlikli bireyler • En küçük dozda başlamak • Dozları yavaş bir şekilde 7–10 günlük aralarla değiştirmek Uzun etkililerden kaçınıp, genellikle kısa etkili preparat vermek Renal fonksiyon bozukluğunda düşük doz kullanmak İlaç etkileşimlerini ihmal etmemek Öğün atlamamak, ilaç alımından sonra beslenme şarttır 17 Perşembe - Thursday • • • • Sülfonilüreler ile etkileşen ilaçlar Hipoglisemi riskini artıranlar: Aspirin, Fibrat, Trimetoprim, Alkol, Antikoagulanlar, H–2 reseptör blokerleri, Allopurinol. Hiperglisemi riskini artıranlar: Barbitürat, Rifampin, b-blokerler, Diüretikler, Kortikosteroid, Östrogen, Fenitoin. 11. hafta 2011 Mart - March P S Ç P C CP M TW T F S S 12345 6 7 8 9101112 13 141516171819 20 212223242526 27 28293031 15 16 18 19 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 20 Pazar - Sunday 11. hafta Diyabet Tedavisinde Oral Antidiyabetik (OAD) Kullanımı (Devam) Oral antidiyabetik ilaçlar etki mekanizmalarına göre dört ana grupta toplanabilir: İnsülin salgılatıcı ajanlar (sekretogog) İnsülin duyarlaştırıcı ajanlar (sensitizer) Alfa glukozidaz inhibitörleri İnsülinomimetik ajanlar • • • • 21 İnsülin duyarlılaştırıcı (sensitizer) ilaçlar Pazartesi - Monday Bu grupta biguanid (metformin) ve tiazolidinedion (glitazon) olmak üzere iki alt grup ilaç yer alır. Metformin karaciğer düzeyinde, glitazonlar ise daha çok yağ dokusu düzeyinde insülin duyarlılığını artırıcı etki gösterirler. Metforminin endikasyonları • Tip 2 obezlerde ilk tercih • Sendrom X (hipertansiyon, DM, hiperürisemi, obezite) • Tip 1’lerde insüline ilave olarak • SU’lerle kombine olarak Metforminin yan etkileri • Gastrointestinal iritasyon (gaz, şişkinlik gibi yan etkiler genellikle geçicidir) • Kramplar • Diyare • Ağızda metalik tat • B 12 vitamin eksikliği • Laktik asidoz (%0.03) Metforminin kontrendikasyonları • Renal fonksiyon bozukluğu (serum kreatinin>1.4mg/dl) • Hepatik fonksiyon bozukluğu • Laktik asidoz öyküsü • Kronik alkolizm • Kardiyovasküler kollaps, akutmiyokard infarktüsü • Ketonemi ve ketonüri • Konjestif kalp yetmezliği • Kronik pulmoner hastalık (kronik obstrüktif akciğer hastalığı) • Periferik damar hastalığı • Major cerrahi girişim • Gebelik ve emzirme dönemi 24 Perşembe - Thursday Glitazonların yan etkileri • Ödem • Anemi • Konjestif kalp yetmezliği (özellikle yoğun insülin tedavisi ile birlikte kullanıldığında) • Sıvı retansiyonu • Kilo artışı • LDL kolesterol artışı (özellikle rosiglitazonda) • Transaminazlarda yükselme 12. hafta 2011 Mart - March P S Ç P C CP OAD’ler İNSÜLİN değildir. İnsülin yerine kullanılmazlar. Çoğu karaciğer ve böbrek yoluyla atılırlar. Başarılı etki gösterebilmeleri için yenilen gıdalara dikkat edilmesi gereklidir. OAD’ler gebelikte kontrendikedir. M TW T F S S 12345 6 7 8 9101112 13 141516171819 20 212223242526 27 28293031 22 23 25 26 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 27 Pazar - Sunday 12. hafta Diyabet Tedavisinde Oral Antidiyabetik (OAD) Kullanımı (Devam) Glitazonların kontrendikasyonları • Alanin amino transferaz (ALT) > 2.5 X normal üst sınır Konjestif kalp yetmezliği Kronik ağır böbrek yetersizliği Tip 1 diyabet Major cerrahi girişim Gebelik Adölesan ve çocuklarda glitazon grubu ilaçlar kullanılmamalıdır. • • • • • • 28 Mart 31 Mart Pazartesi - Monday a - glukozidaz inhibitörleri Barsaktan glukoz absorpsiyonunu geciktirirler. a - glukozidaz inhibitörlerinin endikasyonları Primer tedavi: Hafif veya orta derecede hiperglisemili Tip 2 DM’lilerde tek başına veya SU ve metforminle kombine olarak Yardımcı tedavi: İnsülin veya SU kullanan Tip 2 DM’lilerde daha iyi postprandiyal glisemik kontrol sağlamak için, yüksek doz insülin kullanan Tip 1 DM’li hastalarda insülin dozunun azaltılması veya postprandiyal glukoz yükselmelerinin düşürülmesi için kullanılabilir. a - glukozidaz inhibitörlerinin yan etkileri Perşembe - Thursday • Şişkinlik, hazımsızlık, diyare • Karaciğer enzimlerinde reversible artış • Nadiren demir eksikliği anemisi a - glukozidaz inhibitörlerinin kontrendikasyonları • Enflamatuar barsak hastalığı • Kronik ülserasyon • Malabsorbsiyon • Parsiyel barsak obstrüksiyonu • Siroz • Gebelik ve emzirme dönemi • 18 yaş altı diyabetliler 13. hafta 2011 Nisan - April P S Ç P C CP M TW T F S S 2011 12 3 45678910 111213141516 17 181920212223 24 252627282930 29 Mart Salı - Tuesday 01 Cuma - Friday NİSAN April 30 Mart Çarşamba - Wednesday 02 Cumartesi - Saturday 03 Pazar - Sunday 13. hafta Diyabet Tedavisinde Oral Antidiyabetik (OAD) Kullanımı (Devam) Kombine tedavi Tip 2 DM’li hastaların yaklaşık 2/3’ü sulfonilüre kullandıkları için genellikle maksimum sulfonilüre dozuna karşın glisemik kontrol sağlanamadığında diğer OAD’ler eklenmelidir. 04 Pazartesi - Monday • Sulfonilüre + metformin: Bu kombinasyon Tip 2 DM’nin patogenezi göz önünde tutulursa faydalı ve en sık kullanılan bir yöntemdir. Bu şekilde kullanımında belirgin kilo alma olmadığı gibi glisemik kontrol de düzelmektedir. • Sulfonilüre + tiazolidinedion: Sulfonilüre ile birlikte rosiglitazon veya pioglitazon kullanan hastalarda sulfonilüre monoterapisine göre AKŞ de ortalama 25–45 mg/dl’ lik, A1C’ de %0,6–1,0 ‘lık bir azalma, HDL-K ve LDK-K ‘ da artma olduğu saptanmıştır. • Sulfonilüre + alfa-glukozidaz inhibitörü: Sulfonilürelere akarboz eklendiğinde özellikle post prandiyal hiperglisemide belirgin azalma olduğu gösterilmiştir. Metforminle başlayan kombinasyonlar ise; a. Metformin + Sulfonilüre b. Metformin + Tiazolidinedion c. Metformin + Meglitinid d. Metformin + Alfa-glukosidaz inhibitörleri Benzer etki mekanizması olan OAD’ler birlikte kullanılmamalıdır. Tip 2 DM’li hastalarda tedavi algoritmi hastaya ve klinik deneyimlere bağlı olarak değişiklikler gösterir. 07 Perşembe - Thursday Oral Antidiyabetiklerin Klinik Özellikleri Antidiyabetik Ajan HbA1c’de Azalma % AKŞ’ de Azalma (mg/dl) Sulfonilüreler 0.8 - 2.0 60 - 70 Meglitinidler 0.5 - 2.0 65 - 75 Biguanidler 1.5 - 2.0 50 - 70 Thiazolidinedionlar 0.5 - 1.5 25 - 50 Alfa-glukozidaz inhibitörleri 0.7 - 1.0 35 - 40 14. hafta 2011 Nisan - April P S Ç P C CP M TW T F S S 7 Nisan Dünya Sağlık Günü 12 3 45678910 111213141516 17 181920212223 24 252627282930 05 06 08 09 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 10 Pazar - Sunday 14. hafta OAD Alan Hastaların Eğitimi (Devam) OAD alan hastaların eğitimi • Hastalar beslenme programları ile ilgili ne biliyorlar? Neden OAD almaları gerekiyor? İnsülinden ne farkı var? Rezidüel insülinin önemi nedir? İlaç hakkında hastanın bilmesi gerekenler: İlacın adı? Ne zaman ve kaç tablet alınmalı? Oral ilaçlar ve beslenme ilişkisi? Gibi sorular yanıtlanmalıdır. Sülfonilüre alan hastalara hipoglisemi olasılığından söz edilmeli, belirti ve bulguları açıklanmalıdır. Alkol hem kilo almaya hem de hipoglisemi riskine katkıda bulunur. Çok arzu edilirse beyaz ya da kırmızı şarap veya alkolsüz bira gibi şeker ve kalori değerleri daha az olan içkiler özellikle tok karnına önerilebilir. Bazı tıbbi testlere hazırlık olarak hastanın aç kalması gerekiyorsa, OAD’lerin kesilmesi gerekebilir. Bazı hipertansiyon ilaçları (b blokerler, diüretikler), kortikosteroidler metabolik kontrolü bozabilir. Hasta kendisine önerilen ilaç dışında başka bir OAD ilaç almaması gerektiği konusunda uyarılmalı. Yaşlılarda iştah azalabilir, bellek zayıflayabilir, öğün atlamamaları ve tabletlerini unutmamaları konusunda çaba sarf edilmelidir. Hasta tedavinin uzun süreceği konusunda uyarılmalı ve kendisine ilacın alınmaması söylenene kadar ilacını kesmemelidir. • • • • • • • Diyabet eğitimcilerinin ekip içerisinde tartışmaları gereken konular • Hastanın ilacını alması nasıl sağlanır? • Her hasta beslenmesi ile ilgili yeterli bilgiye sahip mi? Öğün planlamasının uygulandığından emin olmak için neleri değerlendirmek gerekir? Kendi kendine izleme hastanın ilacın etkisini değerlendirmesini sağlayacak mı? Hasta için tercih edilen tedavi nedir? Hangi alternatifler önerilebilir? • • • 1. Nathan DM, et al. Managementof hyperglycemia in type 2 diabetes: A consensensus statement fromthe ADA and EASD. Diabetes Care 2006; 29: 1963-72. 2. Feld S. Endocr Pract. 2002:8 (suppl.1):41-82. 3. Fuchtenbusch M, Sandl E, Schatz H. Clincal efficacy of new thiazolidinediones and glinides in the treatment of type 2 diabetes mellitus. Exp Clin Endocrinol Diabetes 2000; 108: 151-163. 4. Lebovitz HE, Melander A: Sulfonylureas: Basic aspect and clinical uses. İn : Alberti KG, De Fronzo RA, Zimmet P,eds. İnternational textbook of diabetes mellitus. Chichester, England ; John Wiley 1997, 802-817 5. Standards of Medical Care in Diabetes, American Diabetes Association.Diabetes Care 28:(supp 1) s4-s36, 2005. 6. UKPDS Group : İntensive blood-glucose control with sulfonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes. Lancet 1998; 352: 837-53 7. Wallce TM, Matthhews DR. The drug treatment of type 2 diabetes. Turin: Blackwell Publishing, 2005. 8. Wood MJ, Bailey CJ. Making a case for inclusion of new oral antidiabetic agents in drug formularies. Pract Diab İnt 2000; 17: 141-146. • • 13 Çarşamba - Wednesday • Hasta eğitiminde unutulmaması gereken noktalar • Hastanın anlayabileceği basit sözcükleri kullanın (örneğin; hiperglisemi yerine yüksek kan şekeri gibi). Hipogliseminin belirtileri gibi anksiyeteye yol açabilecek bilgileri verirken korkularını yatıştırın. Bir defada çok fazla açıklamada bulunmayın. Mesajları iki ya da üç temel bilgiyle sınırlandırın. Her görüşmede temel mesajları tekrarlayın. • • 15. hafta 2011 Nisan - April P S Ç P C CP M TW T F S S 2011 12 3 45678910 111213141516 17 181920212223 24 252627282930 NİSAN April 11 12 14 16 15 17 Pazartesi - Monday Perşembe - Thursday Cuma - Friday Salı - Tuesday Cumartesi - Saturday Pazar - Sunday 15. hafta Yeni Kullanıma Giren / Girecek Olan Antidiyabetikler • GLP-1 Agonistleri: Eksenatid • DPP-4 İnhibitörleri: Vildagliptin Sitagliptin • GLP-1 Analogları: Liraglutid* 18 İnkretinler: GIP ve GLP-1 dominant inkretinlerdir, yemek alımına yanıt olarak barsaklardan salgılanan hormonlardır. Glukoz varlığında insülin salgılanmasını sağlarlar. Pazartesi - Monday İnkretinler yemek sonrası insülin salgılanmasının %60’ı kadarından sorumlu olabilirler. İnkretinomimetikler diyabet tedavisinde ne kadar etkili olabilir? Diyabetin erken veya orta dönem evresinde olan hastalar faydalanabilir. Erken evrede tek başına veya metformin tedavisinin yetersiz kaldığı durumlarda ikinci olarak eklenecek ilaç olabilir İnkretinomimetikler+Metformin+SU veya İnkr etinomimetikler+Metformin+TZD birlikte kombine edilebilir. • • • * Türkiye’de henüz ruhsat aşamasındadır. 21 Perşembe - Thursday 22 Cuma - Friday 16. hafta 2011 Nisan - April P S Ç P C CP M TW T F S S 2011 12 3 45678910 111213141516 17 181920212223 24 252627282930 NİSAN April 19 20 23 24 Salı - Tuesday Cumartesi - Saturday Çarşamba - Wednesday Pazar - Sunday 16. hafta Tip 2 Diyabette Tedavi Algoritması 25 Pazartesi - Monday 28 Perşembe - Thursday 17. hafta 2011 Nisan - April P S Ç P C CP M TW T F S S 2011 12 3 45678910 111213141516 17 181920212223 24 252627282930 NİSAN April 26 27 29 30 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 01 Mayıs Pazar - Sunday 17. hafta İnsülin Tedavisi ve Uygulaması İnsülinin fizyolojik özellikleri • İnsülin, pankreasın Langerhans adacıklarındaki beta hücrelerinden salgılanan ve kan glukozunu düşüren bir hormondur. Sağlıklı bireylerde (gebe ve obez olmayan) günlük insülin salınımı 0.5–0.7 Ünite/kg (~30–50 Ünite/kg)dir. Endojen insülinin dolaşımda yarılanma ömrü 3–5 (5.2 ±0.7) dakikadır. Diyabetli bireyde bu süre artabilir. İnsülin salgılanması iki aşamalıdır. • Bazal insülin - Devamlı salgılanır, 24 saat sabit düzeydedir. - Öğünler arasında, gece boyunca ve açlıkta salınımı sürer ve beyin için gerekli olan karaciğer glukoz üretimini engellemez. - Bazal insülin düzeyi 1 Ünite/saattir. - Günlük gereksiniminin % 40-50’sini karşılar. • Bolus insülin - Öğün zamanı salgılanır, değişkendir - Öğün sonrası hiperglisemiyi sınırlandırır. - Postprandiyal büyük insülin dalgasıdır. - Gıda alımını takiben salgılanması başlar, bazal insülinin 5–10 katına hızla yükselen insülin düzeyi 1/2–1 saatte pik yapar ve 2–4 saatte bazal düzeye düşer. - Her bir öğünde toplam günlük insülin gereksiniminin % 10-20’sini karşılar. • 02 Pazartesi - Monday • • İnsülin tedavisinin amacı • Normal insülin fizyolojisini güvenilir bir biçimde taklit ederek öglisemeyi sağlamak Kan glukozunu normal ya da normale yakın düzeyde tutmak Hiperglisemi ve glukozüriye bağlı gelişen semptomları en aza indirmek/ortadan kaldırmak Diyabetik ketoasidoz ve hiperosmolar komayı önlemek/düzeltmek Mikro-makrovasküler komplikasyonları önlemek/ geciktirmek Enfeksiyonları önlemek/azaltmak Tip 1 diyabetlilerde büyüme ve gelişmeyi sağlamak Gebe diyabetlilerde doğumsal malformasyon, fetal ve maternal morbidite ve mortaliteyi önlemek/ azaltmak İyilik hissini artırmak Yaşam süresini ve kalitesini artırmak 05 Perşembe - Thursday • • • • • • • • • 18. hafta 2011 Mayıs - May P S Ç P C İnsülin, 1921 yılında Banting ve Best tarafından keşfedilmiş, tıp dünyasındaki en önemli gelişmelerden biridir. 15 Kasım 1922 yılında ilk olarak 14 yaşında Leonard Thampson adındaki çocuğa uygulanmış, 11 Nobel Ödülü verilmiş, 1980’de rekombinant insan insülinleri ve 2000’de insülin analogları geliştirilmiştir. CP M TW T F S S 1 234567 8 9 1011121314 15 161718192021 22 232425262728 29 3031 03 04 06 07 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 08 Pazar - Sunday 18. hafta İnsülin Tedavisi ve Uygulaması (Devam) İnsülin tedavisini gerektiren durumlar • Tip 1 diyabet • Tedavi gerektiren Gestasyonel Diyabet • Oral antidiyabetiklerle yanıt alınamayan Tip 2 diyabet • Akut komplikasyonlar • Kronik komplikasyonlar • Cerrahi girişim, travma, ağır enfeksiyon, stres • Pankreatektomi yapılmış tüm hastalar 09 Pazartesi - Monday Diyabetlilerde insülin bir yerine koyma tedavisi olduğundan, beta hücresinin endojen salınım dinamiği ve ritmine uygun olmalıdır. İnsülin tipleri ve etki süreleri * Etkinin Başlaması Etkinin Başlaması Etkinin Başlaması Etkinin Başlaması Etkinin Başlaması Etkinin Başlaması Çok kısa Etkili Analog İnsülin (Aspart: NovoRapid lispro: humolog) 5 - 15 dk. 0,5 - 1,5 saat 3,5 - 4,5 saat Berrak Yemekten hemen önce Kısa Etkili İnsülin (Regüler) (Actrapid, Humulin R) 0,5 - 1 saat 2 - 4 saat 4 - 6 saat Berrak Yemekten 20 - 30 dk önce Orta Etkili İnsülin (NPH) (Insulotard, Humulin N) 1 - 4 saat 4 - 12 saat 12 - 24 saat Bulanık Yemekten 30 dk önce Karışım 0,5 - 1 saat İnsan İnsülini (Mixtard 30, Humulin M) Değişken 12 - 16 saat Bulanık Yemekten 30 dk önce Karışım 10 - 20 dk İnsülini Analoğu (NovoMix 30, Humalog Mix 25/ 50) 1 - 4 saat 24 saate kadar Bulanık Yemekten hemen önce Uzun Etkili Analog İnsülin (Detemir: levemir, Glargin: lantus) 3 - 14 saat 18 - 24 saat Berrak Yemekten hemen önce, yatarken, sabah 1 - 3saat 12 Perşembe - Thursday McGill M et al. Diabetes Education Modules, International Diabetes Federation, Brussels, 2006. Diabetes Forecast, Diabetes Resource Guide 2007. * Tabloda yer alan süreler sadece rehber niteliğindedir. Bu bilgiler bireyden bireye veya aynı bireyde farklı zamanlarda değişebilir. 19. hafta 2011 Mayıs - May P S Ç P C CP M TW T F S S 12 Mayıs Hemşireler Günü 1 234567 8 9 1011121314 15 161718192021 22 232425262728 29 3031 10 11 13 14 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 15 Pazar - Sunday 19. hafta İnsülin Tedavisi ve Uygulaması (Devam) İnsülin dozu İnsülin tedavisine başlamak veya • tedaviyi yeniden düzenlemek için; Tedavi başlangıç dozu genel olarak 0.5–1 ünite/kg olarak hesaplanır. • İhtiyaç duyulan insülin dozu belirlenirken diyabetlinin, - Yaş - Kilo - Diyabetin tipi ve süresi - İnsülin direnci / duyarlılığı - Glisemik hedefler ve Tip 2 diyabette, en son kullanılan oral antidiyabetik ilaç dozu dikkate alınır. - Özellikle, yeni tanılanmış çocuk ve adölesan Tip 1 diyabetlilerde ketoasidoz da varsa insülin ihtiyacı fazladır. Bu nedenle, dozlar genellikle başlangıçta yüksek olabilir. Fakat, insülin intravenöz verilirse dozun azalacağı unutulmamalıdır. • Tip 1 diyabette balayı dönemi olursa ihtiyaç • Uygun bir plan ile kan şekeri (öğün öncesi ve/veya sonrası) ölçülür. • 2–3 günde bir kan şekeri değişimi izlenir. • Önce gece küçük dozda orta etkili insülin başlanabilir. • İlk açlık şekerini ayarlamak hedeflenmelidir. • Dozlar 2-4 ünite ya da %10 değiştirilmelidir. • İkinci enjeksiyon sadece açlık hedefine ulaşıldığında eklenmelidir. • Rebound hiperglisemi konusunda Tip 1 0.1–0.3 ünite/kg’a kadar azalabilir. Yakın takip ile doz ayarı yapılmalıdır. diyabetlide dikkatli olunmalıdır. İnsülin tedavi yöntemleri • Günde tek veya iki doz insülin: 18 OAD tedavisine ek olarak veya bazen Tip 1 diyabette balayı döneminde orta etkili veya uzun etkili insülinler günde tek doz olarak kullanılabilmektedir. İnsülin ihtiyacı fazla olan diyabetlide öğün sonrası insülin gereksinimini karşılamakta yetersiz kalabilir. Orta etkili insülinler kullanıldığında maksimum etki zamanında hipoglisemiye karşı dikkatli olunmalıdır. Çarşamba - Wednesday • Çoklu insülin tedavisi: Günde üç veya daha fazla insülin enjeksiyonu ile uygulanır. Bazal ve bolus insülin gereksinimini karşılar. Hızlı veya kısa etkili insülinler ile orta veya uzun etkili insülinler birlikte kullanılır. Karışım insülinler de tercih edilebilir. Diyabetlinin ve diyabet ekibinin tercihine göre her öğün öncesi üç kez veya ilave olarak gece yatmadan önce olmak üzere dört kez insülin enjeksiyonu yapılır. 20. hafta 2011 Mayıs - May P S Ç P C CP M TW T F S S 2011 1 234567 8 9 1011121314 15 161718192021 22 232425262728 29 3031 MAYIS May 16 17 19 21 20 22 Pazartesi - Monday Perşembe - Thursday Cuma - Friday Salı - Tuesday Cumartesi - Saturday Pazar - Sunday 20. hafta İnsülin Tedavisi ve Uygulaması (Devam) İnsülin uygulama zamanı • • Kısa ve orta etkili insülin: Öğünden 30–45 dakika önce Kısa etkili insülin analogları (Hızlı etkililer): Öğünden en fazla 15 dakika önce ve öğünden sonra verilebilir Orta etkili ya da uzun etkili insülinler yemekle ilişkili verilmek zorunda değil (fakat her gün aynı saatte verilmelidir) 23 Pazartesi - Monday • McGill M et al. Diabetes Education Modules, International Diabetes Federation, Brussels, 2006. Yukarıdaki şekil, bir hastanın CGMS ile yapılan 3 günlük izlem sonuçlarını göstermektedir. Hasta 3 gün boyunca aynı dozda insülini aynı şekilde uygulamış, aynı yiyeceklerle beslenmiş ve aynı egzersiz programını sürdürmüştür. Grafik, insülin tedavisi etkinliğinin ve kan şekeri sonucunun aynı koşullar sürdürülmesine karşın nasıl değişebileceğini göstermektedir. İnsülin emilimini etkileyen faktörler: • Lipohipertrofi dozu (doz arttıkça emilim yavaşlar) • Enjeksiyon bölgesi ve derinliği • Enjeksiyon • Egzersiz ve vücut ısısı (ısı azaldıkça emilim yavaşlar) • Çevre tipi ve dozu • İnsülin Yeterince karıştırmama • 26 Perşembe - Thursday Enjeksiyon bölgeleri Karın • - Hızlı emilim - Aktivitelerden etkilenmez - Kolay uygulama - - - - Bacak (uyluk ön ve yan yüzleri) • - Yavaş emilim Kollar (üst kol lateral yüzleri) • - Bacaklara göre daha hızlı emilim Büyük çocuklarda uygun Kalça (üst dış kadran) En yavaş emilim Küçük çocuklarda uygun 21. hafta 2011 Mayıs - May P S Ç P C CP M TW T F S S 1 234567 8 9 1011121314 15 161718192021 22 232425262728 29 3031 İnsülin enjektör, kalem veya pompa ile uygulanabilir. İnsülin tedavisi başlanan erişkin, çocuk veya adölesan her diyabetli birey, kendi kendine insülin enjeksiyonu yapabilmelidir. Çocukların ebeveynleri de enjeksiyon yapmayı bilmelidirler. 24 25 27 28 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 29 Pazar - Sunday 21. hafta İnsülin Tedavisi ve Uygulaması (Devam) İnsülinin saklanması • Açıldıktan sonra dolapta veya oda ısısında 28 gün saklanabilir. Asla dondurulmaz. Isı kaynağından uzak tutulmalıdır. Direkt güneş ışığı veya şiddetli çalkalama sonucunda bozulabilir. 30 Mayıs • • • Pazartesi - Monday İnsülin uygulayan diyabetli bireyin eğitimi Diyabetli bireyler; Kullandığı insülin tipleri ve isimleri Doğru insülin dozlarının uygulanması İnsülin emilimini etkileyen faktörler Evde kan glukozunun ölçümü ve yorumu İnsülin uygulama tekniği İnsülin-egzersiz-beslenme ilişkisi Özel durumlarda (hastalık, seyahat gibi) insülin tedavi ilkeleri İnsülin komplikasyonları, korunma ve tedavi ilkeleri Acil durumlarda kendisi ya da yakınlarının bilmesi gereken konular ve başvuracağı yerler İnsülin tedavisini bildiren kimliği taşıma İnsülin tedavisini kaydetme ve günlük tutma İnsülinin saklanması ve taşınması konularında eğitilmelidir. • • • • • • • • • • • • Aiello LP, Cavallerano JD, et al. Medical Management of Type 1 Diabetes, 4th Edition, American Diabetes Association, USA, 2004. American Diabetes Association:Clinical Practice Recommendations 2006: Position Statements, Diabetes Care, 2006; 29: Supplement 1. Childs B, Kruger D et al. Complete Nurse’s Guide to Diabetes Care, Eds. Childs B, Cypress M, Spolett G, USA, 2005. 02 Perşembe - Thursday İnsülin pompa tedavisi • Günümüzde insülin tedavisi ile taklit edilmeye çalışılan sağlıklı bireylerdeki endojen insülin salınımıdır. Bunu en iyi taklit edebilen mevcut araç ise insülin pompasıdır. Pompa tedavisi insülin uygulamaları içinde alternatif bir yöntemdir. Tip 1 diyabetlilerin %5-10’unun, Tip 2 diyabetlilerin ise biraz daha azının insülin pompa tedavisine (sürekli cilt altı insülin infüzyonu – CSII) ihtiyaç duyduğu tahmin edilmektedir. Kullanımını sınırlayan en önemli iki faktör maliyeti ve iyi düzeyde hasta eğitim ve uyumunu gerektirmesidir. • • • 22. hafta 2011 Haziran - June P S Ç P C CP M TW T F S S 2011 1234 5 6 7 8 9 10 11 12 131415161718 19 202122232425 26 27282930 HAZİRAN June 31 Mayıs 01 03 04 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 05 Pazar - Sunday 22. hafta İnsülin Tedavisi ve Uygulaması (Devam) Amerikan Diyabet Birliği tarafından tanımlanan Tip 1 diyabette insülin pompası endikasyonları 06 • Yetersiz diyabet kontrolü göstergeleri Pazartesi - Monday - Yüksek HbA1c > %7 • Kadınlarda > %6,5 gebeliğe hazırlanan > %5,5 gebe - Dawn fenomeni: (açlık glukozu >%140 mg/dL) - Günden güne çok değişken olan glukoz dalgalanlamaları Farkına varılmadan gelişen veya yardım gerektiren hipoglisemilerin olması Yaşam biçimine esneklik getirme gereksinimi (vardiyalı çalışma, iş seyahatleri gibi) Düşük dozda insülin gereksinimi (<20 U/gün) • • • Kaynak: Aiello LP, Cavallerano JD, et al. Medical Management of Type 1 Diabetes, 4th Edition, American Diabetes Association, USA, 2004. İnsülin pompa tedavisinin avantajları Diyabetliler için insülin pompa tedavisinin avantajları; serbest bir yaşam, • Daha düzeyinde düzelme sağlama, • HbA1c iyi kan şekeri kontrolü, • Daha • Öğün zamanı ve miktarında esneklik kazanma (yeni yıl yemeği, öğün atlama gibi özel durumlarda), • Daha hafif ve az insülin reaksiyonu (hipoglisemi) yaşama, • Kontrolünü kaybetmeden egzersiz yapma yeterliliği, • Seyahat ederken veya çalışırken değişen programlara uyum sağlayabilme, • Kendisiyle barışık olma şeklinde sıralanabilir. 09 Perşembe - Thursday Sağlık çalışanları için pompa tedavisinin avantajları; fenomenini tedavi etme, • Dawn azaltma, • Hipoglisemiyi varılmayan hipoglisemilerin önlenmesi, • Farkına • Komplikasyonları önleme, geciktirme ve tedavi etme, sağlıklı büyümeyi sağlama, • Adölesanlarda Brittle diyabette kan şekeri dalgalanmalarını • azaltma, • Çocuklarda ve insüline duyarlı yetişkinlerde düşük insülin dozlarıyla kontrolü sağlama, • Gastroparezisi olan diyabetlilerde besinlerin değişken emilimi sonucunda yaşanacak problemleri azaltmaya yardım etme, 2 diyabette insülin direncini azaltma, • Tip • Gebelik sırasında iyi kontrolü sağlama. 23. hafta 2011 Haziran - June P S Ç P C CP M TW T F S S 2011 1234 5 6 7 8 9 10 11 12 131415161718 19 202122232425 26 27282930 HAZİRAN June 07 08 10 11 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 12 Pazar - Sunday 23. hafta İnsülin Tedavisi ve Uygulaması (Devam) Pompa tedavisinin dezavantajları • Başarısız doz ayarları veya kateter tıkanması, ayrılması sonucu ketoasidoz. • Hipoglisemi • Kateter giriş bölgesinde enfeksiyon ve abse • Beden imajında bozulma • Bir cihaza bağımlı olma hissi ya da sürekli hastalığı hatırlatma İnsülin pompası nasıl çalışır? Sağlıklı organizmada insülin salgısı gün içinde sürekli olarak salgılanan küçük miktarda insülin (Bazal insülin) ve yemeklerden sonra salgılanan biraz daha fazla miktarda insülin (Bolus insülin) olmak üzere iki şekilde olur. İnsülin pompası bunu taklit etmeye çalışan Bazal ve Bolus insülin infüzyonu olmak üzere iki ayara sahiptir: • Bazal insülin 24 saat sürekli olarak cilt altına verilir ve kan şekerini öğünler arasında ve gece boyunca kontrol altında tutmaya çalışır. • Bolus dozları öğün zamanlarında verilir ve hastanın öğününü planlama ve karbonhidrat sayımı konusunda beceriye sahip olması beklenir. • Ayrıca insülin pompaları kan şekeri yüksek seyrettiğinde ek bolus dozları yapılmasına olanak tanıyan düzeltme doz ayarına da sahiptir. • İnsülin infüzyonunun hazırlanması: Şırınganın doldurulması ve yerleştirilmesi, havasının çıkarılması, 5 ünite bolüsün dışarı verilmesi, iğnenin takılması. • Oluşabilecek problemler: Alarmlar, alarm ile yanlış mesaj arasındaki farkı anlama, fazla infüzyonda alarm, yüksek kan şekeri seviyeleri, düşük kan şekeri seviyeleri. • Günlük kontrol: İnfüzyon setleri, banyo yapmak, yüzme ve sporlar, kan şekerine bakma, öğün öncesi bolus zamanı, bolus algoritm, hastalık günleri, gerektiğinde insülin enjeksiyonu yapmayı bilmesi. Wals J, Roberts R. Pumping Insulin, Torrey Pines Press, 3rd Edition, San Diego, 2000. National Institute for Clinical Excellence (2003). Guidance on the Use of Continous Subcutaneous Insulin Infusion for Diabetes, NICE Technology Appraisal Guidance No. 57. London: National Institute for Clinical Excellence. (www.nice.org.uk) Aiello LP, Cavallerano JD, et al. Medical Management of Type 1 Diabetes, 4th Edition, American Diabetes Association, USA, 2004. Tomky D. Continuous Subcutaneous Insulin Infusion (Insulin Pump Therapy), Eds.Childs B, Cypress M, Spolett G. Complete Nurse’s Guide.American Diabetes Association, USA, 2005. 15 Çarşamba - Wednesday Pompa tedavisinde diyabetlinin eğitimi • Pompa öncesi eğitim: Pompa kullanımının avantajları, beden imajı değişiklikleri ve üstesinden gelme, DKA riskinin yüksek olduğunu bilmesi, hipoglisemiyi daha az hissedeceğini bilmesi. • Pompanın takılması: Pompa hakkında video izlemi, el kitapçığının okunması, pilin değiştirilmesi, butonların kullanımını öğrenme, zamanı ayarlama, boluslar, total günlük dozlar. 24. hafta 2011 Haziran - June P S Ç P C CP M TW T F S S 2011 1234 5 6 7 8 9 10 11 12 131415161718 19 202122232425 26 27282930 HAZİRAN June 13 14 16 18 17 19 Pazartesi - Monday Perşembe - Thursday Cuma - Friday Salı - Tuesday Cumartesi - Saturday Pazar - Sunday 24. hafta Diyabette Kendi Kendini İzleme Metabolik kontrol: Kan şekeri (KŞ) düzeylerinin dolaylı ve dolaysız yöntemlerle izlenerek hedeflenen aralıkta seyretmesi için gerekli davranışsal ve terapötik kararların alınması, kan şekeri sonuçlarının lipid ve keton düzeyleri gibi bazı parametrelerle neden-sonuç ilişkisidir. öncesi komplikasyon riski düşüktür. • Adölesanlarda (13–19 yaş) KŞ 90–130 mg/ grupta hipoglisemi riski, gelişimsel ve psikolojik sorunlar fazladır. Günlük kan şekeri ölçümleri Yaşlılarda • Kan ya da idrarda keton ölçümü • A1C %8’dir. Bu grupta hipoglisemi ve puberte dl, gece KŞ 90–150 mg/dl ve A1C %8. Bu Metabolik kontrolde kullanılan ölçümler • • İlkokul çağındaki çocuklarda (6–12 yaş) KŞ 90–180 mg/dl, gece KŞ 100–180 mg/dl ve HbA1C (A1C/glukozile hemoglobin) • Yıllık lipid (kolesterol, trigliserid, kolesterol alt grupları (HDL, LDL, VLDL) ölçümü • >65 yaş, 10 yıllık yaşam beklentisi ve eşlik eden hastalıkları olan diyabetlilerde sıkı metabolik kontrol önerilmez. Gebelik Planlayan Diyabetli Kadınlarda Tablo 1. Diyabetli bireylerde glisemi kontrol hedefleri İdeal Hedef Gebelikte A1C <%6 <%7 (*) (tercihen <%6) <%7 (tercihen <%6) Öğün Öncesi KG 70–100 gr/dl 70–130 mg/dl(*) 60–90 mg/dl Öğün Sonrası 1.st. KG <120 mg/dl - <140 mg/dl(***) (tercihen <120 mg/dl) Öğün Sonrası 2.st. KG <130 mg/dl <180 mg/dl (**) ≤ 120 mg/dl • A1C değeri gebelik öncesi dönemde diyabetli olmayan bireylerin normal üst sınır değerinden 1 fazlasını aşmamalı (<%6). 22 Çarşamba - Wednesday (*) IDF ve AACE/ACE ‘ye göre A1C %6.5, öğün öncesi ve açlık kan glukozu 70-130mg/dl ve öğün sonrası 2.st. KŞ <140 mg/dl olmalıdır. (**) ADA’ya göre öğün sonrası pik (öğün sonrası 90–120 dk) KŞ <180mg/dl olmalı ve öğün öncesi KŞ hedefleri sağlandığı halde A1C hedefine ulaşılmazsa ölçülmelidir. (***) Gebelerde öğün sonrası 1.st KŞ hedef alınmalıdır. Diğer yaş gruplarında kan şekeri kontrol hedefleri Çocuklarda • Okul öncesi çocuklarda (<6 yaş) KŞ 100–180 mg/dl, gece KŞ 110–200 mg/dl ve A1C %7.58.5’dir. Bu grupta hipoglisemi riski yüksektir. 25. hafta 2011 Haziran - June P S Ç P C CP M TW T F S S 2011 1234 5 6 7 8 9 10 11 12 131415161718 19 202122232425 26 27282930 HAZİRAN June 20 21 23 25 24 26 Pazartesi - Monday Perşembe - Thursday Cuma - Friday Salı - Tuesday Cumartesi - Saturday Pazar - Sunday 25. hafta Diyabette Kendi Kendini İzleme (Devam) Glisemik hedefler için anahtar kavramlar • Glisemik kontrolün temel hedefi A1C’dir • Hedefler bireysel olmalıdır • Çocuk, hamile ve yaşlı gibi belirli popülasyonlar özel olarak düşünülmelidir Sık ve ciddi hipoglisemisi olan hastalarda glisemik hedefler daha esnek tutulmalıdır. Normal veya normale en yakın kan şekeri ile birlikte hemoglobin A1c değerinin < = 7% olmasını hedefleyen bir tedavi planı yapılmalıdır (normal A1C değeri % 4–6) Açlık glukoz hedeflerine ulaşılmasına karşın A1C hedefleri karşılanmıyorsa tokluk glukoz hedeflenmelidir. • 27 Pazartesi - Monday • • Standards of medical Care in Diabetes American Diabetes Association. Diabetes Care 2005,28(Supplement):4-36. Kan şekeri ölçümü glukoz test sonuçlarını etkileyen faktörler • Çubuk üzerindeki kan yeterli olmalı, • Çubuk üzerindeki kan uygun dağılım göstermeli, • Glukometrenin camı temiz olmalı, • Çubukların kullanım tarihi geçmemeli, • Çubuklar uygun şekilde saklanmalı, • Glikometrelerin kod ayarları doğru olmalı, • Kan alınacak parmak temiz olmalı • Cihazın güvenirliği kontrol edilmeli Günün hangi saatlerinde şeker ölçülmeli? 30 Perşembe - Thursday İnsülin tipi, OAD kullanımı ve /veya besin alımı saatlerine göre değişir. • NPH insülini (orta etkili) sabah alıyorsa, kan şekeri sabah kahvaltısından önce ve akşam yemeğinden önce ölçülmelidir. Regüler (kristalize, kısa etkili) insülin kullanıyorsa, enjeksiyondan 3–4 saat sonra test yapılır. İnsülin kahvaltı öncesi veriliyorsa, öğle yemeğinden önce, akşam yemeği öncesi veriliyorsa, yatmadan önce ölçüm yapılmalıdır. OAD alan hastalarda, kan şekeri seviyelerinin en hızlı değişiklik gösterdiği zaman sabah ve akşam yemekleri öncesidir. Sadece tıbbi beslenme tedavisi (TBT) ile kontrol edilen diyabetlilerde, sabah kahvaltısından önce ve bir ana öğünden 2 saat sonra ölçüm yapılmalıdır. • • • 26. hafta 2011 Haziran - June P S Ç P C Kısa bir süre öncesine kadar Tip 2 diyabette kan şekeri izlenmesi, açlık kan şekeri ölçümleriyle yapılmaktaydı. Ancak son yıllarda yapılan epidemiyolojik çalışmalarda, tokluk kan şekeri düzeyinin, açlık kan şekeri düzeyinden bağımsız olarak kardiyovasküler mortalite açısından çok önemli bir risk faktörü olduğu kanıtlanmıştır. Bu nedenle tokluk kan şekeri izlenmesi büyük önem kazanmıştır. CP M TW T F S S 1234 5 6 7 8 9 10 11 12 131415161718 19 202122232425 26 27282930 28 Salı - Tuesday 01 Temmuz Cuma - Friday 29 Çarşamba - Wednesday 02 Temmuz 03 Temmuz Cumartesi - Saturday Pazar - Sunday 26. hafta Diyabette Kendi Kendini İzleme (Devam) Kan şekeri ölçümleri ne sıklıkla yapılmalıdır? yüksekliğinde • Sabah kan şekerleri yüksekse “Somogy” olayını ekarte etmek için Günde 4-7 kez bakılması gereken durumlar: • Gebe diyabetliler • Brittle diyabetliler • İlave hastalığı olan diyabetliler • Hipoglisemi belirtilerini hissetmeyen diyabetliler • Yeni tanı konmuş insülin kullanmayan diyabetliler • Davranış değişiklikleri gözleniyorsa • Tip 1 diyabetli kendini hasta hissediyorsa • Tip 2 diyabette kan şekeri çoğu zaman yüksek seyrediyor ve/veya kişi kendini hasta hissediyorsa İdrarda keton varsa ne yapılmalıdır? İyi kontrollü diyabetlilerde: • Haftada 1–2 gün günde 4 kez veya, • Her gün farklı bir zaman dilimi içersinde • Egzersiz sakıncalı, istirahat gereklidir. • Bol fakat yavaş hızda, küçük porsiyonlarla (merdiven yöntemi) • Haftada bir gün gece saat 03:00 te ağızdan sıvı alınır (su, soda, az miktarda diyet kola) TBT veya OAD alan iyi kontrollü Tip 2 diyabetlilerde: • Haftada 1–2 gün aç iken • Gece yatmadan önce (saat 22:00 de) TBT veya OAD alan kötü kontrollü Tip 2 diyabetlilerde kontrol sağlanana kadar: • Günde 4 kez aç iken • Ana öğünlerde 2 saat sonra • Gece yatmadan önce (saat 22:00 de) • Haftada 1–2 gün gece 03:00 te Keton nedir? • İnsülin saati yakınsa insülin dozu arttırılır, değilse vücut tartısının 10–20 de biri kadar kristalize insülin kas içine yapılır. • Kusma varsa damar yolu açılır. • “Ketojenik diyet” ten (fazla yağ, az karbonhidrat) kaçınılır. 06 Çarşamba - Wednesday Genellikle kan şekeri 300 mg/dl’nin (bireye ve duruma göre bu düzey değişebilir) üstünde ise keton kontrolü önerilebilir. Mutlak veya göreceli insülin eksikliğinde (infeksiyon hastalıkları gibi insülin direncini artıran durumlar) yağ dokularının sentezi azalıp yıkımı artacağından kanda keton cisimleri (asetoasetat, betahidroksibütirat, asetat) birikir ve idrarla atılmaya başlar. Keton testleri ne zaman yapılmalıdır? • Akut bir hastalık ya da stres durumunda • Kan şekeri düzeyi 300 mg/dl’den daha fazla, ketoasidoz belirti ve bulguları varsa • Herhangi bir zamanda alışılmamış bir kan şekeri 27. hafta 2011 Temmuz - July P S Ç P C CP M TW T F S S 2011 12 3 45678910 111213141516 17 181920212223 24 252627282930 31 TEMMUZ July 04 05 07 09 08 10 Pazartesi - Monday Perşembe - Thursday Cuma - Friday Salı - Tuesday Cumartesi - Saturday Pazar - Sunday 27. hafta Hemoglobin A1C (A1C) • Geniş anlamda 4–12 haftalık metabolik kontrolü yansıtır. Normal sınırları kullanılan laboratuar yöntemine göre değişiklik gösterir. DCCT çalışmasında kullanılan ‘yüksek performanslı likid kromatografı (HPLC)’ ne göre normal sınırlar %4–6 arasındadır. DCCT çalışmasına göre standardize edilmiş bu yöntemde A1C’nin diyabetli olmayanlarda üst sınırı %6.1’dir (ortalama +2 standart sapma = 5.9 +2 standart sapma). Komplikasyonlar için risk parametresidir. Diyabet tedavisinde ana hedeftir. Kan şekeri ortalamalarının 35mg/dl lik dilimi HbA1C’yi yaklaşık %1 yükseltir. Tip 1 diyabetlilerde 3 ayda bir, Tip 2 diyabetlilerde 3–6 ayda bir ölçülmelidir. Bu testi yaptırmak için hastanın aç olması gerekmez. • 11 Pazartesi - Monday • • • • • HbA1C ile ortalama kan şekeri arasındaki ilişki A1C Ortalama plazma glukozu %6 %7 %8 %9 %10 135 (mg/dl) 170 (mg/dl) 205 (mg/dl) 240 (mg/dl) 275 (mg/dl) 14 HbA1C – Komplikasyon ilişkisi HbA1C (%) Komplikasyon <6.2 6.3 - 7.5 >7.6 Risksiz alan Makrovasküler komplikasyon Makro ve mikrovasküler komplikasyon Perşembe - Thursday Yüksek HbA1C’ nin sonuçları • • Çalışmalara (DCCT vb.) göre, HbA1c komplikasyonlarla en güçlü ilişkisi olan göstergedir. Glukozun hemoglobine bağlanma derecesi nonenzimatik-insülinden bağımsız yolla bağlandığı diğer dokular olan retina, böbrek, sinir, damar dokularına bağlanma derecesi ile orantılıdır. Fruktozamin • • Ölçümden önceki 1–3 haftalık glukoz kontrolünü yansıtır. Gebelikte veya küçük çocuklarda kısa süreli glukoz kontrolünü izlemek amacı ile veya hemoglobinopatilerde kullanılabilir. 28. hafta 2011 Temmuz - July P S Ç P C CP M TW T F S S 2011 12 3 4 5 6 7 8 9 10 111213141516 17 181920212223 24 252627282930 31 TEMMUZ July 12 13 15 16 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 17 Pazar - Sunday 28. hafta Evde Şeker Takibi (Self Monitoring of Blood Glucose: SMBG) ADA Önerileri Asgari tedavide Tip1diyabet İnsülin kullanan Tip 2 diyabetli bireyler sürekli olarak glikometre veya görsel çubuklar ile SMBG uygulanmalıdır. • • Tip1 diyabette SMBG tedavinin bütünleyici bir parçası olarak uygulanmalıdır. İzleme sıklığı Tip2 diyabet • İnsülin kullanan diyabetlilerde SMBG tedavinin bir parçasıdır. Çoklu insülin tedavisinde günde 3–4 kez SMBG yapılmalıdır. Günde 1–2 doz insülin veya oral antidiyabetik (OAD) kullanan ya da tıbbi beslenme tedavisi (TBT) ile izlenen diyabetlilerde glisemik hedeflere ulaşmada SMBG yararlıdır. Postprandial (PP: tokluk kan şekeri) glisemik hedeflere ulaşmada SMBG’den yararlanılabilir. Diyabetli bireye SMBG eğitimi verilmeli, SMBG tekniği ve ölçüm sonuçlarını tedaviye yansıtabilme yeteneği düzenli olarak gözden geçirilmelidir. Tip 2 diyabetlilerde SMBG sıklığı ve ölçüm zamanları konusunda görüş birliği yoktur. Tıbbi beslenme tedavisi ile izlenen stabil Tip 2 diyabetliler için SMBG’nin rolü bilinmemektedir. • • • • • • • Tip 1 diyabetliler, insülin pompası kullanan diyabetliler ve pregestasyonel diyabetlilerde günde 3–4 kez, öğünlerden önce ve yatma zamanı ayrıca gerekli görüldüğü durumlarda Tip 2 diyabetlilerde kan şekeri kontrolü sağlamak üzere gerekli görüldüğü durumlarda Gestasyonel diyabette açlık ve öğünlerden 1–2 saat sonra Fiziksel aktivite programını düzenlerken; Tip 1 (gerektiğinde Tip 2) diyabetli bireylerde metabolik kontrol üzerine etkiyi görmek amacıyla, aktiviteden önce ve sonra Hipoglisemide; tanıyı doğrulamak ve tedaviye yanıtı ölçmek amacıyla Akut hastalık durumlarında 4–6 saatte bir kan glukoz takibi yapılmalıdır. • • • • • IDF Önerileri Standart tedavide • Yeni tanı konulmuş Tip 2 diyabetli tüm bireylere SMBG eğitimin bir parçası olarak sunulmalıdır. İnsülin kullanan Tip 2 diyabetli bireyler sürekli olarak glikometre ile SMBG uygulamalıdır. Oral antidiyabetik kullanan Tip 2 diyabetli bireyler; hipoglisemileri, ilaç kullanımı ve yaşam tarzındaki değişikliklere bağlı glukoz yükselmelerini ve araya giren hastalıklar sırasında oluşabilecek değişiklikleri izlemek amacıyla sürekli olarak SMBG uygulamalıdır. Diyabetli bireyin SMBG becerileri, ölçümlerin kalitesi ve elde edilen sonuçların yorumlanması ve uygulamaya yansıtılması yılda bir kez gözden geçirilmelidir. • 20 Çarşamba - Wednesday • • Yoğun tedavide • İnsülin veya OAD kullanan Tip 2 diyabetli bireyler sürekli olarak glikometre ile SMBG uygulamalıdır. 29. hafta 2011 Temmuz - July P S Ç P C CP M TW T F S S 2011 12 3 4 5 6 7 8 9 10 111213141516 17 181920212223 24 252627282930 31 TEMMUZ July 18 19 21 23 22 24 Pazartesi - Monday Perşembe - Thursday Cuma - Friday Salı - Tuesday Cumartesi - Saturday Pazar - Sunday 29. hafta Etkili Diyabet Tedavisi İçin Küresel Ortaklık (Global Partnership for Effective Diabetes Management) • Diyabet ile ilgili uluslar arası kuruluşlarca etkili diyabet yönetiminde Tip 2 diyabeti olan daha çok bireyin glisemik hedeflere ulaşmasına yardımcı olmak için 10 öneride bulunmuştur. En az yılda bir kez 12 saatlik açlıktan sonra lipid düzeyleri kontrol edilmelidir. 1. A1C <%6.5* şeklinde tanımlanmış olan iyi kan şekerini hedefleyin. 2. Düzenli olarak yapılan SMBG izleminin yanı sıra 3 ayda bir A1C izlemi yapın. 3. Diyabetli açısından en iyi sonucu almak için, hiperglisemi, dislipidemi ve hipertansiyonu aynı şiddette ve agresif bir biçimde tedavi edin. 4. Mümkünse, her yeni tanı konulan diyabetliyi diyabet konusunda uzmanlaşmış bir merkeze sevk edin. 5. İnsülin direnci de dahil olmak üzere, altta yatan patofizyolojiyi dikkate alın. 6. Tanıdan sonraki 6 ay içerisinde A1C<%6.5* hedef düzeyine ulaşmak için diyabetli bireye yoğun bir tedavi uygulayın. 7. Eğer 3 ay sonra diyabetli bireyde A1C<%6.5* hedef düzeyine ulaşılmamışsa kombinasyon tedavisini düşünün. 8. Tanı sırasında A1C ³%9 olan tüm diyabetlilerde hemen kombinasyon tedavisi ya da insülin başlayın. 9. Birbirlerini tamamlayan etki mekanizmalarına sahip OAD ajanların kombinasyonunu kullanın. 10.Diyabet eğitimi ve diyabetlinin kendi kendine bakımını teşvik edecek şekilde, diyabet tedavisinde birçok uzmanlık alanının koordineli çalışmasını içeren bir ekip yaklaşımını benimseyin. Glukoz hedeflerine ulaşmak ile ilgili sorumluluklar da paylaşılmalıdır. • A1C < %6.5 (%15) • Total kolesterol < 175 mg/dl (%72) • Trigliserid < 150 mg/dl (%58) • Sistolik KB < 130 mmHg (%46) • Diyastolik KB < 80 mmHg (%72) Tedavi hedeflerine ulaşan bireyler (%) 1. ADA Clinical Concensus Statement.DiabetesCare 2006; 29 (suppl.1): 4-42. 2. American Diabetes Association: Standards of medical care in diabetes. Diabetes Care 2005; 28, (suppl) 4-36. 3. Del Prato S, et al. Diabetes Type 2 - ‘10 Practical Steps’ aim to help physicians and patients reach treatment goals Int J Clin Pract 2005; 59:1345–1355. 4. IDF Global Guideline for Type 2 Diabetes, 2005 5. Nathan DM, et al. Managementof hyperglycemia in type 2 diabetes: A consensensus statement fromthe ADA and EASD. Diabetes Care 2006; 29: 1963-72. 6.Olgun, N.: Kan Glukozu ve Keton Düzeyini İzleme. Ed. : S.Erdoğan, Diyabet Hemşireliği Temel Bilgiler,Yüce Reklam,Yayım,Dağıtım A.Ş.,İstanbul, 2002. 7.Olgun N. Diyabette kendi kendine takip ilkeleri. Ed.: M T Yılmaz, M Bahçeci, M A Büyükbeşe, Diabetes Mellitusun Modern Tedavisi, Özlem Grafik Matbaacılık, İstanbul, 2003; 181-188. 8.Olgun N, Çelik S G. Diyabetin tedavisinde evde glisemi ve glukozüri takibi, Aktüel Tıp Dergisi, Diabetes Forumu 2003; 8 (2): 25-29. 27 Çarşamba - Wednesday * Veya A1C ölçümünün mümkün olmadığı durumlarda açlık/yemek öncesi plazma glukozu <110 mg/dL (6.0 mmol/L). Lipidler ve kan basıncının kontrolü • Tip 2 diyabet hiperglisemi, dislipidemi ve hipertansiyonla karakterize karmaşık bir hastalıktır ve bunların üçü hakkında da tedavi önerileri dikkate alınmalıdır. • Hiperglisemi, dislipidemi ve hipertansiyonun hepsi de diyabetli kişilerde vasküler komplikasyonlar ve mortalite için anlamlı risk faktörleridir. Yapılan bir çalışmada, diyabetlilerin sadece %15’i A1C hedeflerine ulaşırken, lipid ve kan basıncı hedeflerine daha yüksek bir oranı ulaşabilmiştir. 30. hafta 2011 Temmuz - July P S Ç P C CP M TW T F S S 2011 12 3 4 5 6 7 8 9 10 111213141516 17 181920212223 24 252627282930 31 TEMMUZ July 25 26 28 30 29 31 Pazartesi - Monday Perşembe - Thursday Cuma - Friday Salı - Tuesday Cumartesi - Saturday Pazar - Sunday 30. hafta Diyabetin Akut Komplikasyonları Hipoglisemi Kan şekerinin 60mg/dl altına düşmesidir (Küçük çocularda ise 80 mg/dl altı). 01 Nedenleri İnsülin ya da OAD’lerin gereğinden fazla alınması Gereğinden fazla egzersiz İnsülini kas içine yapmak Öğün almamak ya da atlamak Pazartesi - Monday Hafif belirtiler Açlık hissi, el ve ayakta titremekler, renk solukluğu, sinirlilik, dilde ve dudakta karıncalanma hissi, soğuk soğuk terleme ve halsizlik, sinirlilik, çarpıntı, baş ağrısı Orta ve ciddi belirtiler Diğer belirtilere ek olarak; yürüme ve konsantrasyon güçlüğü, konuşma güçlüğü, bulanık görme, karın ağrısı, taşikardi, bilinç bulanıklığı Tedavi 1: Önce kan şekerine bakılır. a) Kesme şeker ilk tercih olarak verilir (Günlük karbonhidrat dozunun %10’nu geçmemeli. 1 kesme şeker 5 gr. en fazla 15 gr alınmalıdır) b) Küçük çocuklarda şeker ilk tercih olmakla birlikte, alamıyorsa meyve suyu verilebilir. c) Kesme şeker 5 dak. meyve suyu 7–10 dak. içinde dolaşıma katılır. İçinde yağ ve protein bulunan gıdalar dolaşıma çok geç katılacağı için tercih edilmez (süt gibi). d) Kesme şeker verildikten 15 dak. sonra KŞ kontrolü yapılmalı e) Düzelene kadar egzersiz yapılmamalı f) Gerekirse insülin kullanan diyabetlide doz azaltılmalı g) Neden bulunup, nedene yönelik tedbir alınmalı. 04 Perşembe - Thursday Tedavi 2: Ciddi hipoglisemi a) Kan şekeri ölçülür b) Alabiliyorsa ilk tercih kesme şeker ya da meyve suyu c) Ağızdan gıda alamıyor ya da reddediyorsa (özellikle küçük çocuklarda) glukagon flakondan bayılmada önerilen dozun yarısı yapılabilir. d) İdrarda Keton bakılır (Tip1’liler için) e) KŞ’nin düşme nedeni araştırılır ve neden ortadan kaldırılır f) 3 aylık kontrollerde HgA1c beklenen değerin altında çıkarsa sık hipoglisemi yaşandığı unutulmamalı ve diyabetliye gereken eğitim tekrarı yapılmalıdır. 31. hafta 2011 Ağustos - August P S Ç P C CP M TW T F S S 2011 123456 7 8 9 10 11 12 13 14 151617181920 21 222324252627 28 293031 AĞUSTOS August 02 03 05 06 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 07 Pazar - Sunday 31. hafta Diyabetin Akut Komplikasyonları (Devam) Tedavi 3: Bayıldıysa a) Düz zemine yatırılır, nefes yolları açılır ve ayak yukarı kaldırılır. b) Mümkünse kan şekeri ölçülür. c) Glukagon İM yapılır (İdeal bölge göbek olmakla birlikte tüm insülin bölgelerine yapılabilir). 5 yaşın altına 1/2 amp–5 yaş üstüne tamamı yapılır. d) %20 Dekstroz 75-100 ml veya %10 Dekstroz 150-200ml perfüzyon yapılabilir. e) Kişi havale geçiriyorsa kendine zarar vermesi engellenir. f) Kendine gelirken kusma olabilir, uygun pozisyon verilerek yardımcı olunur. g) Bilinç açıldıktan sonra tekrar KŞ takibi yapılır. h) Gün boyu egzersiz yapması kısıtlanır. i) İlk idrarda Keton bakılır (Açlık ketonu oluşabilir). j) İnsülin ya da OAD’lerin dozu tekrar kontrol edilir. k) Neden mutlaka araştırılır, gerekiyorsa eğitim tekrarlanır. 08 Pazartesi - Monday Hiperglisemik Hiperozmolar Nonketotik Koma (HHNK) Ketoasidoz olmaksızın, aşırı hiperglisemi, plazma hiperozmoloritesi, dehidratasyon ile karakterize bir sendromdur. Mortalite oranı %40-70’dir. Hastaların çoğu orta yaşın üzerinde olmakta birlikte kesin bir yaş ve cins farkı yoktur. Belirti ve bulguları: Poliüri, polidipsi, halsizlik, hematemez, nörolojik belirtiler, laktik asidoz, kan şekeri 600-1200mg/dl, ketonemi, ketonüri yok, glukozüri, kan üre azotu ve kreatinin düzeylerinin yükselmesi, plazma ozmolaritesi > 360mOsm/L, serum sodyumunun yüksek, normal veya düşük ve dehidratasyon belirtileri görülür. HHNK tedavi • • 11 Perşembe - Thursday Sıvı Tedavisi - 10 lt veya daha fazla olabilir. İnsülin tedavisi - 10-30Ü regüler insülin IV veya ½ IV ½ IM/her 4 saatte bir kan şekeri 250mg/dl oluncaya kadar Potasyum tedavisi - K > 5mEq/L olacak şekilde 10-20mEq/saat hızında verilir Bikarbonat tedavisi; gerekli olmaz Diğer tedaviler - Enfeksiyon varsa uygun antibiyotikler, tromboembolitik olaylardan korunmak için düşük doz heparin verilebilir. • • • Önlenmesi yöneliktir. • Nedene • Durum düzeldikten sonra hasta ve ailesi ile bu tablonun nedenleri görüşülmelidir. 32. hafta 2011 Ağustos - August P S Ç P C CP M TW T F S S 2011 123456 7 8 910111213 14 151617181920 21 222324252627 28 293031 AĞUSTOS August 09 10 12 13 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 14 Pazar - Sunday 32. hafta Diyabetin Akut Komplikasyonları (Devam) Diyabetik Ketoasidoz (DKA) DKA glukoz, yağ ve protein metabolizmalarının kompleks bir bozukluğudur. Belirti ve bulgular: Poliüri, polidipsi, susama, halsizlik, yorgunluk, kilo kaybı, kramp, aritmi, uykuya eğilim, nefes darlığı, karın ağrısıdır. Ozmotik diürez, hiperglisemi, katabolizmada artış, elektrolit kaybı, hiperozmolorite, ketoasidoz sonucunda dehidratasyon, hipotansiyon, yağ ve kas dokusu kaybı, EKG düzensizlikleri, serebral fonksiyon azalması, kusmaull solunumu, yaygın abdominal hassasiyet görülür. 15 Pazartesi - Monday Tanı testleri: Açlık kan şekeri, kan elektrolitleri (Na, K,Cl), kan gazları (pH, HCO3), plazma ve idrar ketonu, anyon açığı ve ozmolorite tanı koymak için kullanılır. Aynı zamanda nedeni tetikleyici faktörleri belirlemek için, boğaz kültürü, kan kültürü, idrar kültürü ve sedimenti, kan sayımı, akciğer filmi, EKG bakılmalıdır. DKA’da tedavi hedefleri: Sıvı elektrolit dengesinin sağlanması, kan şekerinin düşürülmesi, altta yatan sorunların tedavisidir. Sıvı tedavisi, NaCl ile insülin tedavisi Regüler insülinle yapılır. Potasyum ve bikarbonat dengesi sağlanır. Enfeksiyon kontrolü ve tedavisi yapılır. 18 Perşembe - Thursday 19 Cuma - Friday 33. hafta 2011 Ağustos - August P S Ç P C Tip 2 diyabetli hastalarda ortaya çıkan kardiyolojik, serebral ve periferik vasküler komplikasyonlar, global olarak morbidite ve mortalitede artışa sebep olmaktadır. Tip 2 diyabette en başta gelen mortalite nedeni kardiyovasküler hastalıklardır. Postprandiyal hiperglisemi, kardiyovasküler mortalite açısından bağımsız bir risk faktörüdür. CP M TW T F S S 123456 7 8 9 10 11 12 13 14 151617181920 21 222324252627 28 293031 16 17 20 21 Salı - Tuesday Cumartesi - Saturday Çarşamba - Wednesday Pazar - Sunday 33. hafta Diyabetin Kronik Komplikasyonları Diyabetik retinopati Gözün retina bölümündeki küçük damarların hastalığıdır. 16-65 yaş arası görülen körlüklerin %20’ sinden sorumludur. Diyabetlilerin yaklaşık %2’sinde retinopatiye bağlı körlük oluşur. Tip 1 diyabetlilerde tanıdan 10 yıl sonra retinopati görülme oranı %50’dir.Tanıdan 20 yıl sonra Tip 1 diyabetlilerin tümünde, Tip 2 diyabetlilerin ise yaklaşık %60’ında retinopati ortaya çıkar. 22 Pazartesi - Monday Diyabetik retinopatide tedavi • Düzenli yıllık kontroller • Görme keskinliğinin değerlendirilmesi • Pupillaları yeterince genişlettikten sonra (fenilefrin, siklomid gibi ilaçlarla) iyi bir göz dibi muayenesinin yapılması, retina ve makülanın dikkatli değerlendirilmesi Muayene sonuçlarının kaydedilmesi ve diyabetlinin bilgilendirilmesi Kontrollerin sürdürülmesi - Sorun yoksa senede 1 kez - Sorun varsa uygun sıklıkta • • Diyabetik retinopatinin önlenmesi • Erken diyabet tanısı • Glisemik kontrolün optimal olması • Düzenli göz muayeneleri yapılmalı ve retinopati erken tanılanmalı • Uygun tedavi yapılmalıdır • Kan basıncı kontrolünün iyi düzeyde olması Diyabetik nefropati 25 Tüm diyabetlilerin yaklaşık %20–50’ sinde görülür. Tanıdan 20–30 yıl sonra nefropati görülme oranı, Tip 1 diyabetlilerde %20–40, Tip 2 diyabetlilerde ise %5–10’ dur. Perşembe - Thursday Mikroalbüminüri nefropati başlangıcını gösteren en önemli bulgudur. Mikroalbüminürisi olanlarda 20 kat daha fazla böbrek hastalığı riski vardır. Tip 2 diyabetlilerin tümünde, 12 yaşından sonra tanılanmış Tip 1 diyabetlilerde, diyabet süresi 5 yıldan fazla olan Tip 1 diyabetlilerde her yıl düzenli olarak mikroalbüminüri ölçümü yapılmalıdır. Diyabetik nefropati tedavisi Hedefler Kan şekeri kontrolünün sağlanması Kan basıncının kontrol altında tutulması Beslenme tedavisinin düzenlenmesi, protein alımının azaltılması Hiperlipidemi tedavisi Son dönem böbrek yetmezliğinde diyaliz tedavisi veya böbrek nakli uygulama • • • • • 34. hafta 2011 Ağustos - August P S Ç P C CP Tip 2 diyabetlilerin tümünde, 12 yaşından sonra tanılanmış Tip 1 diyabetlilerde, diyabet süresi 5 yıldan fazla olan Tip 1 diyabetlilerde her yıl düzenli olarak mikroalbüminüri ölçümü yapılmalıdır. M TW T F S S 123456 7 8 9 10 11 12 13 14 151617181920 21 222324252627 28 293031 23 24 26 27 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 28 Pazar - Sunday 34. hafta Diyabetin Kronik Komplikasyonları (Devam) Diyabetik nöropati Nöropati periferik ve otonom sinir sisteminde oluşan bozukluklardır. Diyabette hipergliseminin etkisiyle yaygın olarak ortaya çıkar. Görülme sıklığı %5-%60 arasında değişir. Diyabetlilerin tanı konduğu anda %10’unda nöropati olduğu, tanıdan 20 yıl sonra bu oranın %20’ ye çıktığı bilinmektedir. 29 Ağustos Pazartesi - Monday Diyabetik nöropatide tanı Diyabetlinin öyküsü alınmalı ve nöropati belirtileri araştırılmalıdır. Fizik muayenede duyusal ve motor muayene ile refleks kontrolleri yapılır. Diyabetlinin öyküsü alınırken; ayağa kalkarken hissedilen baş dönmesi, gece diyaresi, bulantı, kabızlık, anormal terleme, impotans belirtileri sorulur; fizik muayenede duyusal ve motor muayene ile refleks kontrolleri yapılır. Ayrıca yatarken ve ayakta kan basıncı ölçülerek otonom nöropati bulgusu olan postural hipotansiyon araştırılır. Elektromyelografi (EMG) önemli bir incelemedir. Alt ve üst ekstremitelerdeki motor ve duyusal sinir iletisini değerlendirir. Ayaklardaki koruyucu duyu kaybını belirlemede monoflament testi kullanılır. Diyabetik nöropatide korunma ve tedavi Diyabet kontrolünün iyileştirilmesi ilk adımdır. Tedavi semptomatik yani belirtileri gidermeye yöneliktir. Bu nedenle ortaya çıkışının önlenmesi veya geciktirilmesi önem taşımaktadır. 01 Perşembe - Thursday 02 Cuma - Friday 35. hafta 2011 Eylül - September P S Ç P C CP M TW T F S S Grip Aşısı 123 4 5 6 7 8 9 10 11 121314151617 18 192021222324 25 2627282930 30 Ağustos Salı - Tuesday 03 Cumartesi - Saturday Grip aşısı ilaç raporuna eklendiğinde diyabetli bireyler karneye yazdırarak ücret ödemeden aşılarını alabilmektedir. 31 Ağustos Çarşamba - Wednesday 04 Pazar - Sunday 35. hafta Diyabetin Kronik Komplikasyonları (Devam) Ayak bakımı • Ayak ülseri ve yüksek riskli, özellikle geçirilmiş ülser ve ampütasyon hikayesi olan hastalar için diyabet ekibinin tüm üyelerinin yer aldığı bir yaklaşım önerilmektedir. Ayak muayenesi birinci basamakta başarı ile yapılabilir. Ayak muayenesi Semmes –Weinstein monofilaman testi, vibrasyon muayenesi, palpasyon ve inspeksiyonu içermelidir. Tüm hastalar, özellikle sigara içme ve daha önceden alt ekstremite komplikasyonu geçirme hikayesi bulunan riskli hastalar, ayak problemlerinin riski ve önlenmesi konusunda eğitilmelidir. Ayak bakımı konusunda hastanın yaklaşımını göz önüne alınmalıdır. Yüksek riskli hastaları; sağlığın korunması ve yaşam boyu izleme amacıyla ayak bakımı konusunda bir uzmana yönlendirmek gerekmektedir. Başlangıç için periferik arter hastalığı araştırılması sadece kladikasyo açısından hastanın sorgulanması ve ayak nabızlarının değerlendirilmesini içerir. Periferik arter hastalığı bulunan pek çok hastanın asemptomatik olması nedeniyle “ayak bileği- brakiyal indeksi” hesaplanması da muayene sırasında akılda tutulmalıdır. Kladikasyo hikayesi bulunan veya ayak bileğibrakiyal indeks ölçümü pozitif olan hastaların daha ileri vasküler araştırma için sevki gerekmektedir. Ayrıca hastanın egzersiz, farmakolojik ve cerrahi tedavisi planlanır. Ülser gelişimi ve ampütasyon öncüsü olan risk faktörlerinin tanımlanabilmesi amacıyla diyabetik hastaların yılda bir kere ayrıntılı ayak muayenesinin yapılması gerekmektedir. Her rutin muayene sırasında da ayağın inspeksiyonu yapılmalıdır. • 05 Pazartesi - Monday • • • • 08 Perşembe - Thursday • 1. Altıparmak R, Apaydın S., Diyabetik nefropati. Ed.: M. Yenigün, Y. Altuntaş, Her Yönüyle Diabetes Mellitus. Nobel Tıp Kitapevi, İstanbul, 2001; 383-399. 2. Karşıdağ K. Diabetik Ketoasidoz. Ed.: M. Yenigün, Y. Altuntaş, Her Yönüyle Diabetes Mellitus. Nobel Tıp Kitapevi, İstanbul, 2001; 285-303. 3. Karşıdağ K. Hiperozmolar Nonketotik Koma. Ed: M. Yenigün, Y. Altuntaş, Her Yönüyle Diabetes Mellitus. Nobel Tıp Kitapevi, İstanbul, 2001: 301-303. 4. Olgun N. Diyabetik ayak yaraları ve bakımı, Hemşirelik Forumu Dergisi 1998; 1(2): 141–144. 5. Olgun N. Hipoglisemi ve Hiperglisemi. Ed.: S. Erdoğan, Diabet Hemşireliği Temel Bilgiler, Yüce reklam yayım dağıtım A.Ş., İstanbul, 2002; 105-116. 6. Olgun N, Diyabet hemşiresinin diyabette akut komplikasyonlara yaklaşımı, Diyabet Forumu 2005; 1: 70-75. 7. Standards of Medical Care in Diabetes, American Diabetes Association. Diabetes Care 28:(supp 1) s4-s36, 2005. 36. hafta 2011 Eylül - September P S Ç P C Yaşı 6 aydan büyük tüm diyabetik hastalara, her sene bir defa olmak üzere grip aşısı yaptırılması önerilmektedir. Tüm diyabetiklere yaşamları boyunca bir defa olsun pnömokok aşısı yaptırılması önerilmektedir. 65 yaş ve üzerinde olup aşısının üzerinden 5 yıldan fazla geçen hastalara, nefrotik sendrom gelişen hastalara, kronik böbrek yetmezliği gelişenlere aşının tekrar yaptırılması önerilir. CP M TW T F S S 123 4 56789 1011 121314151617 18 192021222324 25 2627282930 06 07 09 10 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 11 Pazar - Sunday 36. hafta Diyabetin Kronik Komplikasyonları (Devam) İyi bir ayak bakımı için gerekçeler • Diyabetik ayak problemleri; hastaneye yatış, rehabilitasyon, evde özel bakım gereksinimleri nedeniyle ekonomik yük getirir. Problemsiz bir ayağın bakımı, diyabetik ayak problemlerinin bakımından daha ucuzdur. Multidisipliner ekip yaklaşımı ile gerçekleştirilen koruma, hasta eğitimi ve erken tanı-tedavi ile amputasyonlar yaklaşık %50 oranında önlenebilmektedir. Ayak ülseri ve yüksek riskli, özellikle geçirilmiş ülser ve ampütasyon hikayesi olan, hastalar için diyabet ekibinin tüm üyelerinin yer aldığı bir yaklaşım önerilmektedir. Ülser gelişimi ve ampütasyon öncüsü olan risk faktörlerinin tanımlanabilmesi amacıyla diyabetik hastaların yılda bir kere ayrıntılı ayak muayenesinin yapılması gerekmektedir. Her rutin muayene sırasında da ayağın inspeksiyonu yapılmalıdır. • • 12 Pazartesi - Monday • • Diyabetik Ayak Risk Faktörleri - - - - - - - - - - - - - Nöropatik Ayak Temel ayak bakımı eksikliği Periferik Damar Hastalığı Hijyen eksikliği Ayak Deformitesi Sigara içme İnfeksiyon (Fungal ya da bakteriyel) Obezite Ayakta ödem 65 yaş ve yukarısı Makrovaskular hastalık Düzensiz glisemik kontrol Dislipidemi 15 Perşembe - Thursday • Ayak muayenesi birinci basamakta başarı ile yapılabilir. Ayak muayenesinde sırasıyla; - Hasta şikayetlerinin öğrenilmesi, - Isı, renk, volüm, tekstüre, ayak ülseri ile ilgili bulguların aranması, - Duyu testi (10 gr. Semmes –Weinstein monofilaman ile) - Ayak deformitelerinin aranması, - Vasküler değerlendirme, - Ayakkabının değerlendirilmesi adımları yer almalıdır (Bakınız: Ekler. Ayak Muayene Formu). 37. hafta 2011 Eylül - September P S Ç P C CP M TW T F S S 2011 123 4 5 6 7 8 9 10 11 121314151617 18 192021222324 25 2627282930 EYLÜL September 13 14 16 17 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 18 Pazar - Sunday 37. hafta Diyabetin Kronik Komplikasyonları (Devam) • Tüm hastalar, özellikle sigara içme ve daha önceden alt ekstremite komplikasyonu geçirme hikayesi bulunan riskli hastalar, ayak problemlerinin riski ve önlenmesi konusunda eğitilmelidir. Ayak 19 Pazartesi - Monday bakımı konusunda hastanın yaklaşımını göz önüne alınmalıdır. • Yüksek riskli hastaları; sağlığın korunması ve yaşam boyu izleme amacıyla ayak bakımı konusunda bir uzmana yönlendirmek gerekmektedir. • Başlangıç için periferik arter hastalığı araştırılması sadece intermittent kladikasyo (aralıklı topallama) açısından hastanın sorgulanması ve ayak nabızlarının değerlendirilmesini içerir. Periferik arter hastalığı bulunan pek çok hastanın asemptomatik olması nedeniyle “ayak bileğibrakiyal indeksi” hesaplanması da muayene sırasında akılda tutulmalıdır. • Kladikasyo hikayesi bulunan veya ayak bileğibrakiyal indeks ölçümü pozitif olan hastaların daha ileri vasküler araştırma için sevki gerekmektedir. Ayrıca hastanın egzersiz, farmakolojik ve cerrahi tedavisi planlanır. 22 Perşembe - Thursday Kapsamlı ve etkin bir ayak bakımını sağlamak için • Düzenli izleme (ayak ve ayak bakım/giyim malzemelerinin) • Yüksek riskli hastalarda koruyucu önlemler ve eğitim • Ayak lezyonları oluştuğunda multidisipliner yaklaşım, ortak bakım ve işbirliğinin sağlanması • Periferik vasküler hastalıkların erken tanısı • Ülser öyküsü olanların sürekli izlemi • Amputasyonların ve ayak ülserlerinin kaydı önemlidir. 38. hafta 2011 Eylül - September P S Ç P C CP M TW T F S S 2011 123 4 5 6 7 8 9 10 11 121314151617 18 192021222324 25 2627282930 EYLÜL September 20 21 23 24 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 25 Pazar - Sunday 38. hafta Diyabet Özyönetim Eğitimi • Diyabet iyi bir eğitim ve yönetim ile önlenebilir, kontrol altına alınabilir. Sağlık çalışanları, diyabetli bireyleri kendi bakımlarını yönetmeleri konusunda cesaretlendirmelidir. Diyabeti daha etkili yönetmek, komplikasyonları önlemek ya da geciktirmek için diyabet yönetim becerilerini öğrenmek ve yaşam biçimini değiştirmek gereklidir. Diyabet eğitimi diyabet alanında donanımlı sağlık çalışanları (hekim, hemşire, diyetisyen, eczacı, psikolog, sosyal çalışmacı) tarafından yapılmalıdır. • 26 Pazartesi - Monday • • Diyabet eğitiminin temel bileşenleri Yaşamsal beceriler •Hipoglisemi ve hiperglisemi yönetimi •Hastalık durumunda yönetim •İlaç uygulama •Kendi kendini izleme •Ayak bakımı Bilinmesi gereken konular •Hastalık süreci •Beslenme yönetimi •Fizik aktivite ve egzersiz •İlaç yönetimi •Kendi kendine izlem •Akut komplikasyonlar •Kronik komplikasyonlar •Risk azaltma •Hedef belirleme, problem çözme •Psiko-sosyal uyum •Gebelikte diyabetin yönetimi •Diyabetlinin hakları ve sosyal destek kaynakları 29 Diyabet eğitimi süreci Perşembe - Thursday Diyabet eğitimi diyabetli ve eğitici arasında karşılıklı etkileşim ve işbirlikçi ilişkilere dayalıdır. Eğitimin aşamaları 1. Diyabetlinin eğitim gereksinimleri belirlenir. Bunun için aşağıdaki özellikler tanımlanır. Tanılama süreklidir. • Tıbbi öyküsü • Kültürel etkiler • Sağlık inançları ve tutumları • Diyabet bilgisi • Öz bakım becerileri • Öğrenme isteği, hazır oluşluluğu • Bilişsel algıları • Fiziksel engelleri • Gelir durumu 39. hafta 2011 Eylül - September P S Ç P C CP M TW T F S S 2011 123 4 5 6 7 8 9 10 11 121314151617 18 192021222324 25 2627282930 EYLÜL September 27 28 30 01 Ekim 02 Ekim Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday Pazar - Sunday 39. hafta Diyabet Özyönetim Eğitimi (Devam) 2. Diyabetlinin amacı tanımlanır. 3. Eğitsel ve davranışsal girişimler uygulanır. Diyabetliye tanımlanan amaca ulaşması için yardım edilir. 03 Pazartesi - Monday • Esnek öğretim programları uygulanır. • Davranış ve yaşam biçimi değişiklikleri için danışmanlık becerileri kullanılır. - Görüşme için rahat ve güvenli bir ortam hazırlanır. - Dostça ilişki kurulur, beden dili kullanılır. - Açık uçlu sorular sorulur. - Eğitime aktif katılması için cesaretlendirilir. - Doğru olan uygulamaları için ödüllendirilir. - Az ve öz bilgi verilir, basit bir dil kullanılır. - Gereksiz yönde ümitlendirilmez. - Birey adına karar verilmez. 4. Hedeflenen amaçlara ulaşılıp ulaşılmadığı değerlendirilir. Diyabetlinin beklentileri nelerdir? • Eğitimin kendi deneyimleri ile bağlantılı olmasını ister. • Eğitime etkin olarak katılmak ister. • Eğitimde çeşitlilik ister. • Olumlu geribildirim verilmesini ister. • Kişisel kaygısı vardır, güvenli bir ortama 06 Perşembe - Thursday gereksinim duyar. • Herkesten farklı bilgi, görgü ve deneyime sahip özgün bir birey olarak görülmek ister. • Özgüveninin korunmasını ister. • Eğitimcilerden beklentileri yüksektir. Diyabet eğitim programı konuları •Diyabeti anlamak •Diyabet nasıl tedavi edilir •Hipoglisemi ve hiperglisemi •Beslenme ile uyum •Diyabet ve egzersiz •İnsülin uygulama teknikleri •Diyabetin kontrolü ve izlenmesi •Kan şekerini ölçme teknikleri •Bireysel danışmanlık •Diyabetin komplikasyonları •Diyabetlinin hedefleri •Diyabetlinin ayak bakımı •Özel durumlarda bakım 40. hafta 2011 Ekim - October P S Ç P C CP M TW T F S S 2011 12 3 45678 9 101112131415 16 171819202122 23 24/31 2526272829 30 EKİM October 04 05 07 08 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 09 Pazar - Sunday 40. hafta Diyabet Özyönetim Eğitimi (Devam) Eğitilmiş diyabetli ne bilmeli? Ne yapmalı? • Beslenme sorunları - öğün ve ara öğün önerileri • Sosyal haklar ve kaynaklar • Hastalık sürecini ve tedavi seçeneklerini açıklayabilmeli Diyabet Öz-Yönetim Eğitimi ile İlgili Kaynaklar • Beslenme yönetimini yaşam tarzı haline getirebilmeli • Fiziksel aktiviteyi yaşam tarzı haline getirebilmeli • Eğer kullanıyorsa kullandığı ilacın tedavi edici etkisini bilmeli • Kan şekeri ve idrarda keton düzeyini izlemeli ve sonuçlarını diyabetin kontrolü için kullanabilmeli • Akut komplikasyonların önlenmesi, tanımlanması ve tedavisini bilmeli • Kronik komplikasyonları davranış değişimi ile önleyebilmeli, tanı ve tedavisi konusunda bilgili olmalı • Masa Üstü Eğitim Setleri • Diyabet Sohbetleri Eğitim Setleri • İnsülin Tedavisi - Terapotik Eğitim Seti • Diyabet Eğitim CD’si • Diyabetli bireyler için SMS ve Mail ile Bilgilendirme Listesi Diyabet Öz-Yönetim Eğitimi için Rehber • Günlük yaşamında problem çözme ve sağlığı geliştirme hedefleri olmalı, • Psiko-sosyal uyumu günlük yaşamına katabilmeli • Gebelikten önce ve gebelikte diyabetini • Uluslararası Diyabet Eğitim Standartları • Uluslararası Diyabet Federasyonu, 2009 www.idf.org (Türkçe metne ulaşılabilir) yönetebilmeli Eğitici eğitimi Eğiticiler diyabet eğitimi ve yönetimi konusunda yeterli bilgiye sahip olmalıdır. Bu nedenle yapılandırılmış bir kurs programına ve sürekli eğitim programlarına katılmaları gereklidir. 12 Çarşamba - Wednesday Eğitici eğitimi programı aşağıdaki konuları içermelidir. • Diyabet nedir • Diyabetin belirti ve bulguları • Risk faktörleri • Hipoglisemi ve hiperglisemi belirti - bulguları ve acil girişimler • Kan şekerinin izlenmesi • İlaç yönetimi • Egzersiz 41. hafta 2011 Ekim - October P S Ç P C CP M TW T F S S 2011 12 3 4 5 6 7 8 9 101112131415 16 171819202122 23 24/31 2526272829 30 EKİM October 10 11 13 15 14 16 Pazartesi - Monday Perşembe - Thursday Cuma - Friday Salı - Tuesday Cumartesi - Saturday Pazar - Sunday 41. hafta Diyabet Kampları Diyabet kamplarının amaçları konaklamalı veya 1-2 hafta arasında konaklamalı olabilir. • Diyabetlilerin diyabet bakımı ile ilgili bilgilerini geliştirmek ve kendi kendine tedavi becerisi kazandırmak 2. Kamp yapılacak yerin belirlenmesi: • Akran desteği sağlamak • Diyabetlilerin deneyimlerini karşılaştırmalarını sağlamak ve böylece “yalnızlık” hislerini azaltmak • Değişik fiziksel ve sosyal aktiviteler ile kendi yeteneklerine güvenlerini arttırmak 3. Kampa katılacak olan çocuk sayısının ve çocukların belirlenmesi: • Kendi kendine diyabet bakımı konusunda daha güvenli, sorumlu ve becerikli hale getirmek • Kaygılarını azaltmak ve gelecek konusunda daha pozitif olmalarını sağlamak • Kronik hastalığa bağlı psikolojik sorunlarla başa çıkmalarına yardımcı olmak • Diyabetle yaşamanın bazı zorluklarını daha yakından tanımak • Ayrıca bu kamplar sonucunda diyabetli çocuk ve erişkinler kendi kendine doz ayarlaması, akut komplikasyonlarda müdahale, sık şeker ölçümünün sağladığı yararları görerek öğrenme fırsatı sağlar • Kampın amaçlarına uygun olarak, eğitsel, sosyal etkinliklerin sürdürülmesi için uygun olan ortam ayarlanmalıdır. Kamp alanının herhangi bir tehlike oluşturmayacak şartları sağlaması gerekmektedir Kampa ulaşımı sağlayacak araçlar önceden ayarlanmalıdır. Aynı zamanda kamplar sağlık bakım profesyonellerinin eğitimi için de önemli bir fırsat yaratırken, ebeveynlere ve ailenin diğer üyelerini diyabet rutininden uzaklaştırarak dinlenme fırsatı vermektedir. Öncelikle kampa katılacak çocuklar için başvuru formları hazırlanmalı, belirlenen kriterlere uygun olarak eğitilebilir yaş olan 8 yaştan başlayarak, kampın durumuna göre 16 veya 18 yaşı kapsayan, ciddi davranış ve uyum güçlüğü olmayan adaylar seçilmelidir. Ayrıca kampa katılım sayısı değerlendirmeye alınmalıdır. Kampa başvuran çocuklar arasından öncelikle yeni diyabet tanısı konmuş, daha önce eğitim almamış, metabolik kontrolü kötü, akut ve kronik komplikasyonu olan, ekonomik sorunu ve özgüveni eksik, aileye aşırı bağımlı çocuklar alınmalıdır. 19 Çarşamba - Wednesday Kampa katılan sağlık bakım profesyonelleri ve diyabetlilerin kampın sonunda; yaşlara uygun diyabet eğitimi, beslenme tedavisi, kan glukoz izlemi, insülin ayarlama, diyabet yönetimindeki stratejileri anlama konusunda çok daha bilgili olacaklardır. KAMP SÜRECİ Hazırlık aşaması 1. Kamp süresi ve zamanının belirlenmesi: Kamp zamanı daha çok çocuğun tatil dönemlerini kapsamalı, kamp süresi ise amaca yönelik olarak tek günlük, hafta sonu 42. hafta 2011 Ekim - October P S Ç P C CP M TW T F S S 2011 12 3 4 5 6 7 8 9 101112131415 16 171819202122 23 24/31 2526272829 30 EKİM October 17 18 20 22 21 23 Pazartesi - Monday Perşembe - Thursday Cuma - Friday Salı - Tuesday Cumartesi - Saturday Pazar - Sunday 42. hafta Diyabet Kampları (Devam) keton ölçümü, günlük yemek listesini veya gereksinimlerine göre ara öğünlerini düzenleme, kan şekeri dozlarına göre insülin dozlarını ayarlama gibi konulardaki becerileri kampın ilk ve son günü bir form aracılığı ile değerlendirilmesi 4. Ekip oluşturma: Hekim, diyabet hemşiresi, diyabet diyetisyeni, çocuk psikologu, oftalmolog, spor hocası ve animatörlerden oluşmalıdır. 5. Kampta kullanılacak olan tıbbi ve eğitsel malzemelerin hazırlanması: Kampta ihtiyaç olan malzemeler tıbbi (kan şekeri ölçüm cihazı ve stribi, iğne ucu, insülin, pamuk, alkol vb), eğitsel (eğitimde anlatılan konuların özeti, yazı tahtası, yazı kalemi, tepegöz, slayt makinası, barkovizyon vb) , diğer (kamp şapkası, çantası, tişörtü vb) ve kamp yerinin ihtiyacına göre belirlenen malzemelerden (çöp torbası, sinek kovucu, güneş kremi vb) oluşmaktadır. Kamp ekibinin değerlendirilmesi; kampa Kamp programı kamp tesisininde şartları göz önüne alınarak önceden belirlenmelidir. Proğram kalkış yatış saatleri, kan şekeri ölçüm, insülin enjeksiyonu ve yemek saatleri egzersiz ve eğitim proğramlarının yapılacağı saatleri kapsamaktadır. Kampın son akşamı veda gecesi düzenleyerek çocuklara sertifikalarının verilmesi. son günü çocukların iyilik halleri ve psikolojik durumlarını değerlendirmek amacıyla yaşam kalitesi anketleri (DQOL; DTSQ vb) uygulanması yüzme, dans vb. öğrenme, temizlik alışkanlıkları ve diş fırçalama tekniğindeki değişiklikler, sigarayı bırakma vb. durumları değerlendirme Maliyetin hesaplanması, yardım sağlayacak kişi ve kuruluşların bulunması ve işbirliği yapılması. Kamp bütçesi, katılımcı çocukların yaptığı ödemeler, ilaç firmalarının sponsorlukları ve bağışları kapsamaktadır. 8. Kamp sertifikaları: İyilik hali ve ruhsal durum; kampın ilk ve Sosyal/kültürel değerler; yeni arkadaş sayısı, 6. Kamp bütçesinin belirlenmesi: 7. Kamp programının hazırlanması: Bağımsızlık/özerklik derecesi; kamptan önce ve sonra diyabetlinin katıldığı etkinlikler; spor yarışmaları, yüzme, dans, partiye gitme, piknik, gezi gibi aktivitelere katılımın değerlendirilmesi katılan diyabetliler tarafından, ekip üyelerinin birbirlerini değerlendirmesidir. 26 Çarşamba - Wednesday Kontrol-değerlendirme aşaması Metabolik kontrol; günlük kan/idrar şekeri, keton ölçümleri, kilo takibi, kampın ilk günü HbA1c ölçümü, kamp süresince oluşan hipoglisemi ve ketoasidoz durumlarının kaydedilmesi Diyabet bilgisi; kampın ilk ve son günü bilgi ölçme anketi (sınav) uygulanması Kendi kendine tedavi becerisi; insülin enjeksiyonu, kan ve idrar şekeri ölçme, 43. hafta 2011 Ekim - October P S Ç P C CP M TW T F S S 2011 12 3 4 5 6 7 8 9 101112131415 16 171819202122 23 24/31 2526272829 30 EKİM October 24 25 27 29 28 30 Pazartesi - Monday Perşembe - Thursday Cuma - Friday Salı - Tuesday Cumartesi - Saturday Pazar - Sunday 43. hafta Diyabet Kampları (Devam) Bir Günlük Kamp Programı 07.00 Kalkış 07.30-08.00 Kan şekeri ölçümü ve insülin uygulaması (insülin uygulamalarını hemşire gözetiminde diyabetliler kendisi uygulamalıdır. Özellikle, kullanılmayan bölgeye uygulama kamplarda başlatılabilir) 08.00-08.30 Kahvaltı 09.00-10.00 Serbest zaman 10.00-10.30 Egzersiz (spor hocasının gözetiminde). Bu olanak sağlanamıyorsa çocuklarla oyun oynanabilir 10.30-12.00 Yüzme 12.00-12.30 Kan şekeri ölçümü ve insülin uygulaması 12.30-13.30 Öğle yemeği 14.00-15.30 Eğitim (bu eğitim mümkünse katılımlı ve aktif eğitim, rol play yöntemleri kullanılarak yapılmalıdır) 15.30 Hobi (Takı yapma, resim, müzik aleti çalma, vb) 16.00 Yüzme (hobilerden sıkılanlar ya da katılmak istemeyenler yüzme ya da ilgilendikleri şeyleri yapabilirler; ama göz önünde olmak şartıyla - hipoglisemi riskine karşı) 18.00-19.00 Kan şekeri ölçümü ve insülin uygulaması 19.00-20.00 Yemek 20.00-22.00 Eğlence, dans 22.00 Kan şekeri ölçümü ve insülin uygulaması 22.30 Yatış Notlar: Yaşları 14-18 arası olanlar, isterlerse kamp abi ya da ablaları ile beraber olmak koşuluyla 23.30’a kadar uyanık kalabilirler. Çocuklar, 5-6 kişilik (grubun büyüklüğüne göre değişebilir) gruplara ayrılır. Her gruptan sorumlu bir abla ya da bir abi vardır. Bu kişiler, iyi regüle olmuş diyabetliler, hemşirelik yüksekokulu ya da tıp fakültesi öğrencileri, gönüllü hemşireler ya da çocuk hastalıkları asistanları arasından seçilmesi uygundur. Bu kişiler, diyabet eğitim hemşiresi ve çocuk endokrinolog tarafından eğitim ve kamp kuralları ve sorumlulukları anlatılır. Amaç bu kişilerin hipoglisemi yönünden hazırlıklı olmaları ve müdahale edebilmeleri, çocuklarla kardeş ilişkisi kurabilmeleri birbirleriyle kaynaştırabilmeleridir. Eğitim açısından bilgi vermeleri engellenmelidir. Eğitimin, bu işin uzmanları tarafından verilmesi daha uygundur (endokrinolog, diyabet eğitim hemşiresi, diyetisyen) 31 Ekim Pazartesi - Monday 03 Perşembe - Thursday Yukarıda bir günlük bir program verilmiştir. Bu programda değişmeyen yapılması gerekenler vardır. Programdaki serbest saatler, hobi, yüzme saatleri kampın ortamına çocukların isteklerine göre günlük değiştirilebilir. 44. hafta 2011 Kasım - November P S Ç P C CP M TW T F S S 2011 12345 6 7 8 9 10 11 12 13 141516171819 20 212223242526 27 282930 KASIM November 01 02 04 05 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 06 Pazar - Sunday 44. hafta Diyabet ve Gebelikten Korunma Diyabetik kadınların gebelikten korunmak için güvenli, etkin kontrasepsiyon kullanımı gerekir. Bu amaçla, en fazla önerilen yöntemler yalnız progestin içeren minihaplar ve deri altı implantlarıdır. Bunların yanı sıra, bariyer yöntemler (prezervatif – kadın/ erkek), doğal aile planlaması yöntemleri (servikal müküs yöntemi (Billings Ovülasyon Metodu), servikal palpasyon yöntemi, bazal vücut ısısı yöntemi, semptotermal yöntem, idrarda LH düzeyini ölçen kitler, tükürük testi vs.) ve gönüllü cerrahi sterilizasyon da önerilmektedir. 07 Pazartesi - Monday Gebeliğe bağlı diyabet görülen kadınlarda, (kombine oral kontraseptifler) • KOK • Yalnız progesteron içeren enjekte edilen kontraseptifler enjekte edilen kontraseptifler • Kombine hap • Mini • Norplant • Hormon salgılayan RİA’lar (Rahim içi araç), bakırlı RİA’ların kullanılmasında sakınca yoktur Vasküler komplikasyonu olmayan diyabetlilerde enjekte edilen kontraseptifler • Kombine • Yalnızca progestin içeren enjekte edilen kontraseptifler • KOK yakın izlem ile kullanılabilir Vasküler komplikasyonu olan /olmayan ya da 20 yıldan uzun süredir diyabeti olanlarda hap • Mini • İmplantlar • Bakırlı RİA / hormonlu RİA’lar önerilmektedir Yüksek doz oral kontraseptiflerin diyabetiklerde glukoz toleransını azalttığı bildirilmektedir. Bu nedenle, düşük doz kombine hapların yakın izleme ile kullanımı önerilmektedir. Rahim içi araç, enfeksiyon riski göz önüne alındığından, ilk seçenek olarak sunulmamaktadır. 10 Perşembe - Thursday Diyabetli kadınlarda prekonsepsiyonel bakım ilkeleri Gebelik planlayan diyabetli kadınlarda amaç, gebelik sonucunu diyabeti olmayan kadınların gebelik sonucuna yaklaştırmaktır (1989 St Vincent Deklarasyonu). Multidisipliner ekip yaklaşımı ile diyabetik gebelerin canlı çocuk sahibi olma şansı yüksektir. Bu ekipte perinatolist/ obstetrisyen, diabetolist, hemşire, diyetisyen, neonatalist, pediatrist, aile hekimi, fizyoterapist yer almaktadır. Diyabetik gebeliklerin sonucunu iyileştirmede anahtar ‘’ prekonsepsiyonel bakım’’dır. Prekonsepsiyonel bakımda kadının bilgilendirilmesi ve kazanılan bilginin davranışa dönüşümü için kadını desteklemek hemşirelere düşen önemli görevlerdir. 45. hafta 2011 Kasım - November P S Ç P C CP 14 Kasım Birleşmiş Milletler Diyabet Günü M TW T F S S 12345 6 7 8 9101112 13 141516171819 20 212223242526 27 282930 08 09 11 12 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 13 Pazar - Sunday 45. hafta Diyabet ve Gebelikten Korunma (Devam) Prekonsepsiyonel bakımda hedef, normal kan glukoz düzeyini sürdürmek, gebelik için uygun zamanın belirlenerek fetüste konjenital malformasyon gelişmesini önlemektir. Annedeki vasküler komplikasyon derecesi değerlendirilmelidir. 14 Pazartesi - Monday Konjenital malformasyon olasılığını azaltmak için, Gebelik öncesi açlık kan şekeri 72-126 mg/dl (4-7 mmol/L) HbA1c < 6 % (en azından < 7 %) Öğün öncesi kapiller kan şekeri < 101 mg/dl (5,6 mmol/L) 2 saat (tokluk) kapiller kan şekeri < 140 mg/dl (7,8 mmol/L) olmalıdır • • • • Diyet / egzersiz / insülin doz ayarlaması önemlidir. Diyetin % 50-60 karbonhidrat, % 25 protein ve %20-30 yağlardan oluşmalıdır. Tüm diğer gebelikler için olduğu gibi, folik asit kullanımı, nöral tüp defektlerin önlenmesi için gereklidir. Platt MJ, Stanisstreet M, Casson IF, Howard V, Walkinshaws S, Pennycook S, et al. St. Vincent’s Declaration 10 years on: outcomes of diabetic pregnencies. Diabet Med, 2002; 19: 216-20. Hawthorne G: Preconception care in diabetes, Seminars in Fetal & Neonatal Medicine, 10, p. 325-32, 2005. Diyabetli kadınlarda antenatal dönem bakım ilkeleri Diyabeti olan gebelerde antenatal dönemde hedef, Normal gebelik durumunu sürdürmek (normoglisemik, normotensif, uygun kiloda, komplikasyon gelişmemiş) Diyabetin ortaya çıkardığı metabolik değişikliklere bağlı oluşabilecek komplikasyonları mümkün olduğunca erken belirlemek Kadının kendi bakımına katılabilecek kadar bilgili olmasını sağlamak Ailenin psikolojik stresörlerle başa çıkmasını sağlamak Kadın ve ailesinin başarılı başa çıkma mekanizmalarını kullanmasını sağlamaktır • 17 Perşembe - Thursday • • • • Normal gebeliklerde antenatal dönemde rutin OGTT yapılması, risk gruplarını belirleme, sağlık eğitimi ve varolan diyabetin erken tanınması önem taşımaktadır. Doğru gebelik haftasının belirlenmesi, gebeliğin erken dönemlerinde fizik muayene yapılması, gebelik kontrollerinde glukozüri/ketonüri testlerinin yapılması gereklidir. 46. hafta 2011 Kasım - November P S Ç P C CP M TW T F S S 2011 12345 6 7 8 9 10 11 12 13 141516171819 20 212223242526 27 282930 KASIM November 15 16 18 19 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 20 Pazar - Sunday 46. hafta Diyabet ve Gebelikten Korunma (Devam) Diyabetli gebelerde, sınıflamasına göre derecelendirme • White doz ayarlaması • Diyet/egzersiz/insülin • Evde uygulayacağı testleri öğretme (kan glukoz düzeyi değ. yapmak (4x1), 200 mg/dl ↑ ise idrarda 21 ketonüri bakılması) Gerekiyorsa insülin uygulamasını gösterme, Periferal dolaşımı artırmak için parmak ve ayak egzersizlerini öğretme Vital bulguların izlenmesi Hct/Hb düzeyinin ölçümü Acil durumlarda başvurabileceği kişi ve yerler hakkında bilgi verilmelidir. • • • • • Pazartesi - Monday Bunların yanı sıra, Hipoglisemi/hiperglisemi yönünden izlem, bulantı/ kusma açısından izlem, idrar yolu infeksiyonu, mantar infeksiyonu yönünden izlem, preeklampsi/ eklampsi gelişimi açısından izlem, ekstremite ödemi/dispne açısından değerlendirme, karın hassasiyeti ve vaginal kanama açısından izlem, tokolitik ilaç veriliyorsa kan glukoz düzeyinin değerlendirilmesi gereklidir. İnnatal dönem (İntra Partum) bakım ilkeleri Diyabetik gebelerde innatal dönemde hedef, • • • • Distosi / enerji – insülin dengesizliği vb.komplikasyonların oluşmaması Anne yenidoğan etkileşiminin başlaması Fetüs ile ilgili bir komplikasyonun gelişmemesi Yenidoğan ile ilgili bir sorun oluşmamasını sağlamaktır. Bu amaçlar doğrultusunda bakım ilkeleri şöyle özetlenebilir: IV infüzyon izlemi ( indüksiyon, % 10 dextroze + insülin) Preeklemsi belirtilerinin gözlenmesi - Doğum eyleminin izlemi - İndüksiyona maternal, fetal cevapların değerlendirilmesi - Elektronik fetal monitör kullanımı ile ÇKS izlemi Amniyotik sıvı akıntısı ve miktarını gözlemek - Yeni doğan için hekim ve bakım personelini uyarılması Sezaryenle doğum için hazırlık. - Elektif sectio uygulanacaksa, insülin sezaryen yapılacağı gün sabah dozu uygulanmaz, sabah 8.00 – 9.00 saatlerinde glukoz düzeyinden dolayı sezaryene alınır. Asemptomatik üriner infeksiyon için idrar kültürü yaptırılması Hipoglisemi ve asidoz yönünden dikkatli izlem Ağızdan bir şey almasına izin verilmemesi Kadın ve ailesini tedavi ve fetal durum hakkında bilgilendirilmesi Proteinüri ve idrar miktarının gözlenmesi Kan glukoz düzeyinin 1-3 saat aralıklarla ölçülmesi İnsülin kullanımı: Regüler insülin tercih edilir. Kan glukozu ↑ 4 mg/dl, sürekli IV insülin infüzyonu yapılır. • • 24 Perşembe - Thursday • • • • • • • • • 47. hafta 2011 Kasım - November P S Ç P C CP M TW T F S S 2011 12345 6 7 8 9 10 11 12 13 141516171819 20 212223242526 27 282930 KASIM November 22 23 25 26 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 27 Pazar - Sunday 47. hafta Diyabet ve Gebelikten Korunma (Devam) Postnatal dönem (postpartum) bakım ilkeleri Diyabetik gebelerde postnatal dönemde amaç, erken postpartum dönemde komplikasyon (kan glukoz düzeyinde değişiklik, preeklampsi/eklampsi, hemoraji) oluşmamasıdır. Bu amaçlar doğrultusunda bakım ilkeleri şöyle özetlenebilir: Doğumdan 24-48 saat sonra insülün gereksinimi dalgalanır. - Bu nedenle kan glukoz değerlendirmesi sık aralıklarla yapılmalı - İnsülün alımı protokole (GIK protokolü) göre uygulanmalı Kalori alımı/insülin gereksinimi dengelenmeli - Önceden büyük dozda insülin gereksinimi olan kadın, üç kat fazla kalori alımı gerektirebilir, ancak diabetojenik faaliyetten dolayı, insülin gereksinimi bir kat azalabilir (laktoz üretiminde serbest glukoz kullanılır, laktasyon insülin ihtiyacını değiştirebilir). Öğünleri zamanında, düzenli alması sağlanmalı - Sıvı alımı ve yiyecek alımını izlenmeli Vital bulgu takibi yapılmalı Kanama olasılığı yönünden dikkatli izlem - Kanama miktarı - Uterusun kontraktilitesi, involüsyon takibi - Aldığı çıkardığı sıvı izlemi Postpartum kanama, infeksiyon ve toksemi yönünden izlem Ebeveyn-çocuk ilişkisi başlatılmalı, yenidoğan hakkında aile ve kadın bilgilendirilmeli Emzirmeye yardım - Yeterli uyku, dinlenme, beslenmenin sağlanılması - Kalori alımı/insülin gereksinimi ayarlanmalı - Asetonüri durumunda emzirme bırakılır (meme sağılarak süt atılır ve doktora haber verilir) - Herhangi bir nedenle hipoglisemi olursa annenin epinefrin düzeyi artar, süt miktarının azalmasına, let down refleksinin inhibisyonuna yol açar. Vaginal infeksiyon (mantar), meme ucu infeksiyonları belirtileri konusunda bilgilendirme - Üst solunum yolu infeksiyonlu ve diğer infeksiyonlu kişilerden uzak durmasını sağlanmalı Kontrasepsiyon ve gelecek gebeliklerin planlanması (prekonsepsiyonel danışmanlık ve genetik danışmanlık) için danışmanlık yapılmalı, Fetal/neonatal risk, malformasyon, ölüm durumlarında destekleyici bakım verilmeli, kadın ve ailesinin duruma ve sonuca tepkisi belirlenmeli 28 Kasım Pazartesi - Monday • • • • • • • • 01 Perşembe - Thursday • • • 48. hafta 2011 Aralık - December P S Ç P C CP M TW T F S S 2011 123 4 5 6 7 8 9 10 11 121314151617 18 192021222324 25 262728293031 29 Kasım Salı - Tuesday 02 Cuma - Friday ARALIK December 30 Kasım Çarşamba - Wednesday 03 Cumartesi - Saturday 04 Pazar - Sunday 48. hafta Çocukluk Çağı Diyabetinde Danışmanlık Tüm Tip 1 diyabetlilerin 1/3’i 18 yaşın altındadır. Çocuk ve adolesanlar “küçük yetişkinler” olmadıkları için diyabet bakımları ve yönetimleri bireysel olarak planlanmalıdır. Çocuklar cinsel olgunluk, fiziksel büyüme, kendi kendine bakım, hipoglisemiye verilen cevap gibi birçok konuda erişkinlerden farklılık gösterirler. En iyi diyabet yönetimini sağlayabilmek için bu konuların yanı sıra aile dinamikleri, çocukların gelişim aşamaları, psikolojik farklılıkları göz önünde bulundurulmalıdır. İdeal olarak Tip 1 diyabetli çocuk ve adolesanların bakımı, çocukluk çağı diyabetinin bakımı konusunda özel eğitim almış multidisipliner bir ekip tarafından sağlanmalıdır. Aynı zamanda, diyabetli çocuk ve ailesinin eğitimi de bu ekip tarafından sağlanmalıdır. Multidisipliner ekibin üyeleri, hekim, hemşire, diyetisyen, eczacı, psikolog, sosyal hizmet görevlisi ve podiatrist gibi değişik disiplin üyelerinden oluşmalıdır. Eğitim diyabet tanısının konulduğu anda başlamalı, değişen bilgiler ışığı altında; gereksinim duyulduğunda; fiziksel, psikolojik ve duyusal olgunluk düzeyine göre yenilenmelidir. Diyabet hemşiresi bütüncü bakım sürecini uygulayarak, diyabetli çocuk/adolesanı fiziksel ve psikososyal bir bütün olarak ele alır; diyabetli çocuk/adolesan ve ailesinin sadece gerçekleri ve psikomotor becerileri değil, ayrıca bilgiyi davranışa dönüştürmelerini sağlayacak yöntemleri ve stratejileri öğrenmelerine yardımcı olur. Kurt ve Tanacı’nın ülkemizde yaptıkları bir araştırmaya göre, diyabetli bireylere verilen düzenli hemşire eğitiminin (her muayene sonrası 30 dk.) hem preprandiyal hem de postprandiyal serum glukoz ve A1C düzeylerine olumlu etkisi olduğu gösterilmiştir. Diyabetin etkili yönetiminde diyabet eğitiminin yanı sıra, problem çözme becerileri de büyük önem taşımaktadır. Diyabet hemşiresi, rol ve sorumluluklarını yani nitelikli hemşirelik bakımını yerine getirirken problem çözme sürecini kullanmalıdır. Problem çözme becerileri tek başına kan glukozunu düzenlemekte yeterli olmayabilir, ancak diyabetin etkili yönetimi için gerekli becerilerdir. 05 Pazartesi - Monday 08 Perşembe - Thursday 49. hafta 2011 Aralık - December P S Ç P C CP M TW T F S S 2011 123 4 56789 1011 121314151617 18 192021222324 25 262728293031 ARALIK December 06 07 09 10 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 11 Pazar - Sunday 49. hafta Çocukluk Çağı Diyabetinde Danışmanlık (Devam) Avrupa Diyabet Birliği (EASD) tarafından önerilen diyabet eğitim listesi şu konuları içermektedir: • Kendi kendine izlemi öğretme • Eğitimin amacını belirleme • Bireye uygun eğitim modelini seçme • Bilgiyi işleve dönüştürme yöntemi anlatma • Beslenme düzeni gözden geçirme • İnsülin, enjeksiyon teknikleri öğretme • Bireyin motivasyonunu sağlama • Ayak bakımını öğretme • Komplikasyonlardan korunmayı öğretme • Tip 1 diyabetli çocuk ve adolesanların ebeveynlerini aydınlatma • Hipoglisemi, belirtileri ve tedavisini öğretme • Diyabetli bireyin beslenmesi öğretme • Periyodik eğitim tekrarı yapma 12 Pazartesi - Monday Tip 1 diyabette izlem sıklıkları Kan glukozu takibi: • Amerikan Diyabet Birliği (ADA), Tip 1 diyabetli çocukların günde 4 kez veya daha sık kan şekerlerini ölçmelerini önermektedir. Kan şekeri 300 mg/ dl’ nin üzerinde ise, bir hastalık veya aşırı stres durumu varsa, bireyde davranış değişiklikleri başladıysa, ketoasidoz belirtibulguları başladıysa keton ölçümü yapılmalıdır. • Hemoglobin A1C (A1C): • Kan şekeri takibinde önemli bir başka ölçümdür. • Kanda bulunan glukoz hemoglobine bağlanır ve eritrositlerin yaşam süresi olan 3 ay boyunca hemoglobine bağlı olarak kalır. Bağlanmış glukoz eritrositler ölünceye kadar ayrılmadığından ölçülen A1C geçmiş 3 aydaki kan glukozu ortalamasını verir Kanda ne kadar çok glukoz varsa A1C değeri o kadar yüksek bulunur. Bu nedenle yılda 4 kez mutlaka A1C ölçümü yaptırılmalıdır. A1C testi önemli bir araç olmakla birlikte, kişinin yaptığı günlük kan şekeri ölçümlerinin yerini alamaz. • 15 Perşembe - Thursday • • • Ayak bakımı: • Amerikan Klinik Endokrinologlar Birliği, üç ayda bir rutin diyabet takibiyle birlikte ayak muayenesinin yapılmasını önermektedir. Amerikan Diyabet Birliği (ADA) ise yılda bir kez koruyucu duyuyu, ayak yapısını, damar durumunu ve deri bütünlüğünü içeren ayak muayenesi yapılmasını önermektedir. • 50. hafta 2011 Aralık - December P S Ç P C CP M TW T F S S 2011 123 4 5 6 7 8 9 10 11 121314151617 18 192021222324 25 262728293031 ARALIK December 13 14 16 17 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 18 Pazar - Sunday 50. hafta Çocukluk Çağı Diyabetinde Danışmanlık (Devam) Diyabetik retinopati: • Amerikan Diyabet Birliği (ADA), diyabet süresi 3-5 yıl olan 10 yaş ve üzerindeki tüm diyabetlilere ilk gelişlerinde ve sonra yılda en az bir kez göz muayenesi yaptırmalarını önermektedir. 19 Pazartesi - Monday Diyabetik nefropati: • ADA,10 yaşında olan ve diyabet süresi 5 yıl olan her Tip 1 diyabetliye rutin idrar analizi yapılmasını önermektedir. Protein negatif ise mikroalbüminüri taraması yapılmalı ve yılda bir kez tekrarlanmalıdır. • Diyabetik nöropati: • Glisemik kontrolü iyi olan Tip 1 diyabetli çocuk / gençlerde nadir olarak görülür. Dislipidemi: • ADA, yeni tanı konulmuş tüm Tip 1 diyabetli çocuklara glukoz kontrolü sağlandıktan sonra ya da 10 yaş üzerindeki diyabetli çocuklara lipid kontrolünü önermektedir. Lipid değerlerinin normal olmadığı durumlarda her yıl lipid izlemi yapılmalıdır. Lipid değerleri normal sınırlar arasındaysa (<100mg/dl [2.6 mmol/l]) lipid kontrolü 5 yılda bir yapılmalıdır. • • Hipotiroidi: 22 Perşembe - Thursday • ADA, yeni tüm Tip 1 diyabetli çocukların tiroid peroksidaz ve tiroglobulin antikorlarına bakılmasını önermektedir. Tiroid situmule edici hormon (TSH) konsantrasyonu metabolik kontrol sağlandıktan sonra ölçülmelidir ve her 1-2 yılda bir ya da tiroid disfonksiyon belirtileri görüldüğünde ölçülmelidir. Serbest T4, TSH değerinin normal olmadığı durumlarda ölçülmelidir. • • Tıbbi beslenme tedavisi: • Tıbbi beslenme tedavisiyle ilgili eğitim yeni tanı konulduğunda verilmeli, büyüyen çocuğun gereksinimleri ve adolesanların beslenme durumunu etkileyebilecek davranışları doğrultusunda en az yılda bir kez tekrarlanmalıdır. 51. hafta 2011 Aralık - December P S Ç P C CP M TW T F S S 2011 123 4 5 6 7 8 9 10 11 121314151617 18 192021222324 25 262728293031 ARALIK December 20 21 23 24 Salı - Tuesday Cuma - Friday Çarşamba - Wednesday Cumartesi - Saturday 25 Pazar - Sunday 51. hafta Çocukluk Çağı Diyabetinde Danışmanlık (Devam) Diyabet Bakımında Hemşirenin Sorumlulukları • Banyo sırasında tahriş edici uygulamalardan (kese kullanımı vb) kaçınılmalıdır. • Cilt nemli iken nemlendiricili losyon kullanılmalıdır. • Vücuttaki istenmeyen tüylerin temizliğinde yaralanmaya neden olabilecek jilet vb kullanılmamalı, tüy dökücü kremler tercih edilmelidir. • Ciltte kesik- çizik oluşmaması için kesici aletleri kullanırken dikkatli olunmalı, gerekirse eldiven kullanılmalıdır. • Kesik-sıyrık oluştuğunda sabun ve suyla yıkayıp üzeri kuru, steril bir bandaj ile örtülmeli, eğer kesik ya da sıyrıkta 4 saat içinde iyileşme belirtisi görülmezse (kızarıklık, şişlik, ağrı, sıcaklık) derhal sağlık kuruluşuna başvurulmalıdır. • Cilt doğrudan güneş ışığına maruz bırakılmamalı, mutlaka koruma faktörü yüksek güneş kremleri tercih edilmelidir. • Pamuklu iç çamaşırı kullanılmalıdır. Diyabet hemşireleri, her kontrolde aşağıdaki konularda diyabetli çocuk/adolesanın bilgi düzeyini kontrol etmeli, eksik ya da yanlış bilgileri düzeltmelidir. • Genel diyabet bilgisi • Kan glukozu hedefleri • Kan glukozu kayıt defterinin kullanımı • A1C düzeyi • Diyabetin akut komplikasyonları (hipoglisemi/ hiperglisemi) • Diyabetin kronik komplikasyonları • İnsülin uygulaması • Ayak bakımı • Cilt bakımı, ağız-diş bakımı • Aşılar • Hastalık durumunda yapması gerekenler • Yolculukta yapması gerekenler • Sağlıklı beslenme • Egzersiz • Okul yaşamı Diyabetliler İçin Genel Sağlık Önerileri Ayak Bakımı • Ayaklar her gün; kesik, kızarıklık, su toplaması açısından kontrol edilmelidir. • Birey tabanlarını rahat göremiyorsa ayna kullanmalı ya da başka birinden yardım istemelidir. • Ayaklar her gün ılık su ve sabunla yıkanmalıdır. • Ayaklar yıkanırken asla sıcak su kullanılmamalıdır. • Ayaklar, özellikle parmak araları yumuşak bir havlu ile nazikçe kurulanmalıdır. • Yumuşatıcı ve nemlendirici bir losyon ya da merhem kullanılarak cilt yumuşatılmalıdır. • Ayak parmaklarının arasına losyon sürülmemelidir. • Ayak tırnakları banyodan sonra yumuşak iken düz olarak kesilmelidir, köşeleri daha derin alınmamalıdır. • Kestikten sonra törpü ile pürüzsüz hale getirilmelidir. • Her zaman temiz, ayağı sıkmayan, açık renk ve pamuklu çoraplar giyilmelidir. • Ayakkabıda taş, düğme, iğne gibi ayağı zedeleyebilecek yabancı cisimler olup olmadığı kontrol edilmelidir. • Yeni ayakkabılar alışana kadar günde sadece 1-2 saat giyilmelidir. • Her zaman ayağa iyi oturan, rahat ve yumuşak ayakkabılar seçmeye özen gösterilmelidir. • Ayaklarda oluşan sertlik ve nasırlar için mutlaka bir hekime başvurulmalıdır. • Evde bile çıplak ayakla dolaşılmamalıdır. • Yüzerken ve plajda ayaklar korunmalıdır. • Burnu açık, öne doğru sivrilen, yüksek topuklu ayakkabılar, parmak arası sandaletler giyilmemelidir. • Kesinlikle sigara içilmemelidir (Sigara içmek kan dolaşımını azaltır ve bu durum diyabetlilerde bir uzvun kaybına neden olabilir). • Kızarıklık ve yaralanma durumunda hemen hekime başvurulmalıdır. Cilt Bakımı • Hergün ılık duş ve pH’ ı cilt yapısına uygun (pH 5.5) sabun kullanılarak banyo yapılmalıdır. Ağız-Diş Sağlığı • Dişler günde en az 2 kez ve 3 dakikadan az olmamak koşulu ile yumuşak bir diş fırçası ile fırçalanmalıdır. • Dişler fırçalandıktan sonra günde bir kez diş ipi kullanılarak diş araları temizlenmelidir. • Diş fırçası 3 ayda bir yenisi ile değiştirilmelidir. • Her 6 ayda bir diş hekimine gidilerek diş kontrolü yaptırılmalıdır. • Diş hekimine gitmeden önce mutlaka kan şekeri kontrolü yapılmalıdır. • Diş tedavisinden önce zamanında ve dozunda insülin yapılmalıdır, doz atlanmamalıdır. Yolculuk: • Yolculuk öncesi mutlaka sağlık kontrolü yaptırılmalıdır. • Sağlık sigortası ile ilgili işlemler tamamlanmalı ve gerekli evraklar alınmalıdır. • Diyabet kimlik kartı, telefon numarası, adres ve doktorun ismi bulunan bir kart alınmalıdır. • Yeterli miktarda tıbbi malzeme (insülin, iğne ucu, glukometre vb) alınmalıdır. • Uzun yolculuklarda uygun ve yeterli yiyecek alınmalıdır. • En fazla 2 saatte bir mola verilmeli ve kalkıp dolaşılmalıdır. • İnsülin, glukagon vb bulunduğu çanta kesinlikle bagaja verilmemeli, bireyin yanında bulunmalıdır. Hastalık: • Hekime danışılmadan ilaç kullanılmamalıdır. • İnsülin kullanımına ara verilmemelidir. • Bol bol sıvı alınmalıdır. • İstirahat edilmelidir. • İştahsızlık varsa beslenme programı yeniden düzenlenmelidir. • Kan şekeri takibi, gerekiyorsa keton ölçümü yapılmalıdır. Aşılanma: Diyabetliler her yıl mutlaka grip aşısı, hayatları boyunca da bir kez zatürre aşısı yaptırmalıdır. 52. hafta 2011 Aralık - December P S Ç P C CP M TW T F S S 2011 123 4 5 6 7 8 9 10 11 121314151617 18 192021222324 25 262728293031 ARALIK December 26 27 28 30 29 31 Pazartesi - Monday Çarşamba - Wednesday Perşembe - Thursday Salı - Tuesday Cuma - Friday Cumartesi - Saturday 52. hafta Çocukluk Çağı Diyabetinde Yaşa Uygun Bakım Çocukluk çağı diyabetinde tedavi planı, hastanın hastalığını kendi kendine kontrol becerisi ve hipoglisemi riskleri açısından yaşına göre düzenlenir. Tip 1 diyabetli çocuk ve adölesanların bakımı ADA önerisine göre, yaş ile uyumlu hastalık yönetimi şeklindedir. Bebeklik dönemi: Diyabeti olan bebekler (1 yaş altı) en yüksek ciddi hipoglisemi riski taşıyan grubu oluşturur. Klinik bulguların özgül olmaması (örneğin; emmeme, uyku eğilimi, hipotoni) ve belirtilerini ifade edememeleri nedeniyle bebeklerde hipoglisemi tanısı güçtür. Hipoglisemi nörolojik komplikasyonlara da yol açabilir. Bebeklerdeki ciddi hipoglisemiler kalıcı nörolojik sekeller oluşturabilir, nöbet veya komaya kadar ilerleyebilirler. Ayrıca, tekrarlayan hipoglisemi atakları, özellikle beş yaşından küçük çocuklarda, beyin gelişimi ve öğrenme üzerinde olumsuz etkiler yaratırlar. Hipoglisemi sıklığını azaltan, ancak yeterli glisemik kontrol sağlayan yönetim, bebeğin sık beslenme şeması ile sağlanabilir. 1-3 yaş dönemi: Yeni yürüme dönemindeki (1-3 yaş) bakım sorunları bebeklik dönemi ile benzerdir. Aileler çocuğun günlük bakımını öğrenmeli, bakım sorumluluğunu üstlenmeli ve hipoglisemiyi tanıyabilmelidirler. Yeni yürüme dönemindeki istikrarsız ve birden değişiveren aktivite ve beslenme düzeyi nedeniyle, hipoglisemi bu dönem için neredeyse sabit bir kavramdır. Normal gelişimsel süreç içinde karşı çıkma, zıtlık, muhalefet etme, öfke ve hiddete bağlı bağırıp çağırıp tepinme atakları ile hipoglisemiyi ayırdetmek güç olabilir. Hiddete bağlı bir durumu boş vermek, aldırmazlıktan gelmek yerine, ailelere öncelikle kan şekeri ölçmeleri gerektiği öğretilmelidir. Okul öncesi ve erken okul dönemi: Günlük bakımın önemli bölümü yine bu dönemde de (3-7 yaş) aileler tarafından yapılır. Ancak bazı çocuklar araç gereçlerin hazırlanması ve kan şekerlerinin ölçümü konularında kendi bakımlarına katılabilirler. Sıklıkla, bu şekildeki örnek davranışlar kısa vadeli olup, çocuklar çabuk sıkılırlar ve sorumluluklarını terk etmek isterler. Ailelere bu davranışın normal ve yaş ile uyumlu olduğu söylenmelidir. Bu çocuklar kreşe veya okula başladıklarında, bakıcılar veya okul hemşirelerinin hastaların diyabet bakımı ile ilgilenmeleri sağlanmalıdır. Aileler için hastanın bakımının yabancılarla paylaşılması gerçeği güç olabilir. Ancak diyabet ekibinin sürekli destek sağlayabilmesi için bu gereklidir. Çünkü çocukla iletişim içinde olan ev halkı, okul çevresi ve hastane personeli çocuğa aynı davranış modelini uygulamak zorundadırlar. Okul dönemi: 8-11 yaş arası çocuklar diyabetin günlük yönetiminin çoğunluğunun yetişkinlerin yönetimi ve desteği altında olduğunu farzederler. Rutin insülin enjeksiyonlarını uygulayabilirler, ancak hala rutin olmayan durumlarda karar verilmesinde ciddi destek ve gözetime gereksinim duyarlar. Tüm glukoz ölçüm ve insülin uygulaması yetişkin gözetimi altında olmalıdır. Yetikin denetiminin az veya hiç olmaması, çocuğun erkenden kendi başına bağımsız bırakılması, bu yaş grubunda kötü glisemik kontrol ile sonuçlanır. En uygun bakım, yeterli yetişkin gözetimi altında paylaşılmış sorumluluk ile sağlanır. Diyabet tanısı, çocuklar üzerinde depresyon ve anksiyeteye kadar varabilen psikolojik etkiler oluşturur. Kendilerini akranlarından farklı algılamaları nedeniyle sosyal ilişkiler kurmakta zorlanırlar. Diyabet ekibi ve aile, çocuğu okula düzgün şekilde gitmesi, okul aktivitelerine katılması açısından yüreklendirmelidir. Bu sayede akran ilişkilerinin gelişmesi ve çocuğun sosyalleşmesi sağlanabilir. Adölesanlar: Normal gelişim ile artan bağımsızlık ve kendini hissettiren meydan okuma sürecinde, yetişkinlerin uygun şekilde olaya dahil olması şekli belirlenmelidir. Adölesanlar günlük diyabet yönetiminin sorumluluğunu alabilirlerse de, erişkin gözetiminin çok az ya da hiç olmaması kötü glisemik kontrol ile sonuçlanır. Günlük yönetim üzerinde çocuk-yetişkin çatışması da kötü kontrole yol açar. En iyisi adölesan ve aile arasında paylaşılan takip ve tedavi anlayışı ile uygun glisemik kontrol sağlanmasıdır. Büyük çocuklarda, ebeveyn-çocuk arasında paylaşılan sorumluluk, çatışmayı önleyen stratejiler ve aile odaklı takım çalışması diyabet kontrolünü artırır. Kontrollü bir çalışmada 8-17 yaşları arasındaki diyabetli çocuklarda; ‘aile odaklı takım çalışması’ ile ‘standart multidisipliner diyabet kontrolü’ karşılaştırılmıştır. Her vizit sonunda sorumluluk paylaşım planının gözden geçirildiği aktif bir aile görüşmesi yapılmasının, ailenin olaya katılımını artırdığı, aile odaklı bakım sağlayarak daha iyi bir glisemik kontrol sağlanmasına imkan tanıdığı görülmüştür. Paylaşılmış sorumluluk planı, diyabetli çocuğun bilişsel, fiziksel ve psikososyal olgunlaşmasına katkıda bulunur. Tip 1 Diyabetlilerin Hizmet Alması Gereken Merkezler veya çocuklarının hastalıklarının süreci nedeniyle, tedaviyi sürdürmede, son derece düşük motivasyona sahiptirler. Ailenin motivasyonsuzluğu çocuğu da etkiler ve istenmeyen sonuçlara, yüksek kan şekeri düzeyi ile hastaneye yatmaya yol açabilir. Hastalığı kabullenme ve bu hastalıkla beraber yaşamayı öğrenme sağlıklı olmanın baş koşuludur Hemşire mutlaka aileye danışmanlık vermelidir. 2. Ailelerin diyabetli çocuklarına yönelik aşırı koruma ve denetleme davranışını azaltmak: Aileler çocuğa diyabet tanısı konduktan sonra sanki her an çocuğa kötü birşey olacakmış duygusunu taşımaktadırlar, bu yüzden çocuğa karşı aşırı koruma ve denetleme davranışı geliştirmektedirler. Bir süre sonra, çocuk ileriki yaşantısında diyabetin Tip 1 diyabetli çocuk ve adolesanların diyabet merkezleri ya da devlet hastaneleri/üniversite hastanelerinin Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Endokrinoloji Bilim Dalları’nda takip ve tedavi edilmeleri gerekmektedir. Diyabet tanısının konulması ve tedavinin başlaması ile beraber diyabetli çocuğu ve ailesini zor bir dönem beklemektedir. diyabetli çocuk yaşıtlarından farklı olarak, düzenli ve kontrollü yemek, egzersizlerine dikkat etmek, insülin enjekte etmek, kan şekerlerine bakmak ve zaman zaman hastaneye kontrole gitmek durumundadır. Çocuğun hastalığı kabullenmesi ve uyumunu gerçekleştirmede, tedavinin düzenli gitmesini sağlamada ise aileye büyük sorumluluk düşmektedir. Diyabetli çocuğun ailesi çocuğun ve diğer aile üyelerinin hastalık sürecinin dışında normal bir hayat sürdürmelerini sağlama konusunda da çaba göstermelidir. Bu nedenle, diyabet eğitiminde diyabetli çocuk ile birlikte ailenin ele alınması büyük önem taşımaktır. sorumluluğunu almamayı öğrenmektedir. Aileler Diyabetli Çocuk ve Aileye Yardımda Diyabet Hemşiresinin Amacı davranılmalıdır. Aileler hasta çocukları, tedavi belki de yaşadıkları suçluluk duyguları nedeniyle, çocuğu aşırı koruma tutumuna girebilmektedirler. Ancak çoğunlukla ailelerin çocuklarını aşırı koruma, her istediğini yapma gibi tepki gösterdikleri görülmektedir. Aşırı koruma çocuğun yaşam alanını daraltırken, her istediğini yapma çocuğun hastalığını kullanmasına neden olur. Hemşire bu durumda diyabetin sorumluluğnu çocukla birlikte paylaşması açısından destek vermelidir. 3. Ailelerin diyabetli çocukların, tedavisi ve gelecekleri konusunda gerçekçi hedefler belirlemelerini sağlamak: Çocuğun diyabet öncesi ruhsal ve sosyal gereksinimleri diyabet sonrasında da devam eder. Diyabetli bir çocuğa hastalık tanısı konulmadan önce nasıl davranılıyorsa, tanıdan sonra da öyle ve çocuklarının gelecekleri konusunda gerçekçi olmayan hedefler belirleyebilmektedirler. Ancak 1. Diyabetli çocukların ailelerinin hastalığı ve tedaviyi kabullenmelerini sağlamak ve tedavi sürecindeki motivasyonlarını artırmak: Ailenin hastalığı kabullenmesi çocuktan daha travmatik ve uzun sürmektedir. Bazı diyabetli çocukların aileleri yaşadıkları diğer günlük sorunlar istemesek de zaman zaman kaçamakların olabileceğini ve çocuğun her zaman mükemmel ve kontrollü olamayacağını kabul edip; bu soruna yönelik hemşire danışmanlık vermelidir. Hastalığı kabullenme ve bununla bereaber yaşamayı öğrenme sağlıklı olmanın baş koşuludur. Diyabet ve Cinsel sağlık Üreme Sağlığı Diyabet (DM), akut ve kronik sonuçları ile üreme sağlığını olumsuz etkileyerek cinsel fonksiyon bozukluğu riski oluşturur. Cinsel Sağlık, DSÖ tarafından “insanın sadece bedensel değil, duygusal, düşünsel ve sosyal bütünlüğünü sağlayan, kişilik gelişimi, iletişim ve sevginin paylaşımını pozitif yönde artıran ve zenginleştiren sağlıklılık hali” olarak tanımlanmaktadır. Cinsel sağlık, bedensel, duygusal ve toplumsal tam iyilik hali olup, kadın-erkek, gençyaşlı bütün insanlar için temel bir haktır. Cinsel Fonksiyon Bozukluklarının Etiyoloji - Patofizyolojisi DM’li kadınlarda görülen cinsel problemlere ilişkin bazı noktalar henüz tam olarak açıklanamamakla birlikte, fizyopatolojide vasküler, nörolojik ve psikolojik faktörlerin rolüne üzerinde durulmaktadır. DM’li kadınlarda cinsel disfonksiyon deneyiminin teorik risk sebepleri: 1. Hiperglisemi vaginal dokularda hidrasyonu azaltır, bu da lubrikasyonu azaltarak disparaniye yol açar. 2. Hiperglisemi mantar (pamukçuk)gibi genito üriner infektionu insidansını arttırır ki bu da olası disparaniye yol açar. 3. Uyarılma sırasında artmış kan akımı ile uyarılan vaginal lubrikasyon ve klitorisin genişlemesi diyabet komplikasyonu ile vasküler hasar bozulabilir. Bunun sonucu cinsel aktivitede kadın disparoni ve subjektif uyarılma azalması hisseder. 4. Kadın cinsel işlevi mood ve aile ilişkileri gibi psikososyal faktörler önemli rol oynar. Ayrıca diyabete uyum güçlükleri potansiyel cinsel sorulara yol açabilir. DM, klitorial ve vajinal kan akımını azaltan, içerdiği düz kas dokusunun yerini fibrosize bırakan ve cinsel disfonksiyon şikâyetlerinin ortaya çıkmasına neden olan önemli bir faktördür. DM’nin hedef organ hasarları arasında başta nöropati ve vaskülopati gelmektedir. Psikolojik ve organik komplikasyonların yol açtığı lubrikasyonda yetersizlik, cinsel isteksizlik, orgazmda azalma, ağrılı cinsel ilişki, genital duyu azalması, uyarılma ve orgazm sorunları ve ağrılı cinsel ilişki gibi sorunların diyabetli bireylerde sık olarak ortaya çıktığı vurgulanmaktadır. Cinsel disfoksiyon hem vasküler bozuklukların direkt etkileri hem de diyabete psikolojik uyum ile ilişkili olabilir. Diyabetin Üreme Sağlığına Etkileri • Menstrual siklus bozuklukları: Menarşdan önce tanılanmış Tip 1 diyabetli genç kızlarda daha yüksek oranda gecikmiş menarj, amenore, oligomenore, polimenore ve devamında fertilite sorunlarını da içeren menstrual bozukluk gelişme riski fazladır. Polikistik over sendromu (PKOS): Insulin resistansına bağlı olarak gelişme riski fazladır. Ayrıca PKOS, Tip 2 diyabetin gelişmesi için bir risk faktörü oluşturmaktadır. Bir teoriye göre hiperinsülinemi adrojenlerin üretildiği overlerin dış katmanını kalınlaştırarak ovulasyonu engellemektedir. Hiperinsülinemi luteinizan hormonun pitüiter bezden sürekli salınımına neden olur. Bu sebeple de LH kronik olarak yüksek kalır. Bu zincirleme olaylar; infertiliteye, androjen salgısının artmasına ve yüzde aşırı tüylenmeye neden olur. Tedavide mutlaka insülin düzeyi stabil tutulmaya çalışılmalıdır. Üriner yol enfeksiyonları (asemptomatik bakteriüri v.b): Diyabette, kan glukoz seviyelerinin kontrolünün yetersiz olması, yüksek kan şekeri düzeyi, bağışıklık sistemini zayıflatarak, nörojenik mesaneye yol açan diyabetik nöropati, kronik idrar retansiyonu gibi nedenler idrar yolu enfeksiyonlarına yatkınlığa yol açarak enfeksiyon görülme olasılığını arttırır. Yapılan çalışmalar diyabetli kadınlarda asemptomatik bakteriürinin yaygın olduğunu göstermiştir. Vajinal enfeksiyon (vajinal kandidiyazis vb): Uzun süreli diyabeti olanlarda neredeyse kaçınılmaz bir durum olan mantar enfeksiyonları diyabet hastalarının ilk başvuru nedeni bile olabilmektedirler. Glukozüri esnasında vulvada kaşıntı en sık yakınılan durumdur Erken Menopoz: Diyabetli kadınlar diyabetli olmayan kadınlara göre daha erken menopoza girmektedirler. Bu durum kadınların üreme çağını %17 oranında kısaltmaktadır. Diyabetli post menopozal kadında Hormon Replasman Tedavisi (HRT) emosyonel distres, sıcak basması gibi menopozal belirtilerin tedavisi için başlangıçta kısa süreli olarak önerilebilmektedir. Diyabetli post menopozal kadının insülin gereksinimi %20 daha • • • • azalma gösterebilmektedir. Bu nedenle diyabetli kadında glisemik kontrolü sağlamak, iskelet yapısını korumak, osteoporozu önlemek ve lipid profilini geliştirmek amaçlı HRT kullanımı önemli oranda yararlı olabilmektedir. Tedaviye başlama kararı “The Women’s Health Initiative” (WHI) tarafından kanıtlanan HRT’ nin oluşturabileceği yan etkiler göz önünde bulundurularak verilmelidir. Üriner inkontinans: Yaklaşık olarak kadınların 1/3 ünü etkileyen diyabetik nöropati mesanenin sinirsel uyarımını bozarak kontrolsüz mesane kontraksiyonlarının artmasına ve mesane duyarlılığının azalmasına yol açmaktadır. Şiddetli nöropati ile birlikte detrüsör kasının (mesane kası) fonksiyonu etkilenir ve mesane kapasitesinde artma ve over distansiyon gelişebilir böylece mesaneyi ve üretrayı destekleyen sinirler etkilenerek, idrar akışını kontrol eden sfinkter işlevini yitirir. Ayrıca diyabetin tipi, şiddeti, süresi, insülin tedavisi ve var olan periferal nöropati ve retinopati gibi komplikasyonlar inkontinansın ortaya çıkmasında önemli bir risk faktörü olarak gösterilmektedir. Yapılan çalışmalarda aynı zamanda prediyabet ve diyabetli kadınlarda sağlıklı kadınlara oranla 3 kat daha fazla urge inkontinansın (sıkışma hissinden hemen önce ya da sıkışma ile birlikte oluşan istemsiz idrar kaçırma) ve 2 kat daha fazla stres inkontinansın (istem dışı idrar kaçırma) görülme sıklığının arttığı saptanmıştır. Ayrıca üriner inkontinans yaşam kalitesini de olumsuz etkiler. Osteoporoz: Diyabetin varlığı, osteoporoz gelişme riskini artıran bir faktördür. Yapılan çalışmalarda özellikle 5 yıldan daha uzun süredir diyabeti olan kadınlarda kemik mineral dansitesinin düşük olduğu saptanmıştır. Diyabetin kemik mineral yoğunluğunda nasıl bir kayba neden olduğu mekanizması tam olarak bilinmemekle birlikte kemik mineral yoğunluğunda azalma, Tip 2 Diyabetin kronik komplikasyonlarından biri olarak kabul edilmektedir. • • Öneriler • Diyabetli olguların izlenmesinde üreme sağlığı değerlendirmesi sıklıkla göz ardı edilen bir konudur. Diyabet kontrolü için takip edilenlerde olası üreme sağlığı sorunlarının erken fark edilmesinde ve koruyucu davranış geliştirme yaklaşımlarının planlanmasında rehberlik edilmelidir. Diyabetin cinselliğe etkileri, cinsel sorunlarının genel sağlığa etkileri, diyabetli kadınlara ilişkin • en sık karşılaşılan cinsel sağlık sorunları, diyabet tedavisinde kullanılan ilaçların cinsellik üzerine yan etkileri yeterince bilinmemektedir. Sağlık personelinin eğitim programlarına “cinsellik ve cinsel sağlık / üreme sağlığı” gibi konuların alınması gerekli olmaktadır. • Cinselliğin toplumsal tabular nedeniyle doğal ifade edilmemesi bireylerin sağlık hizmeti alma ve vermelerini etkilemektedir. Bu konuda yardım almaktan çekinme nedeniyle bireyler kulaktan dolma bilgilerle yetinmek zorunda kalmaktadır. Erken fark edilemeyen sorunların sağaltımı güçleşmektedir. • Kullanılan diyabet öykü formlarında cinselliğin ve üreme sağlığının tanılanmasına ilişkin sorular ya hiç yer almamakta ya da çok sınırlıdır. • Cinsel öykü alırken danışman uygun terminolojiyi seçmelidir. Hastanın ifade ve davranışlarını yargılayıcı olunmamalıdır. • Görüşmeye ek olarak kadın cinsel fonksiyonun araştırılmasında ve değerlendirilmesinde tanılama araçları da kullanılmaktadır. Bu formlar cinselliğin istek, uyarılma, orgazm, doyum fazları ile ağrıyı sorgulamakta olup objektif olarak tanımlamada kullanılmaktadır. Bu formların uygulanışı kolay ve masrafsızdır. Bu amaçla en sık kullanılan araçlar: Brief Index of Sexual Function for Women ( BISFW), Female Sexual Function İndex ( FSFI ), Sekxual Function Questionnaire ( SFQ ), Index of Female Seksual Function ( IFSF), Female Sexual Distress Scale ( FSDS), The Change in Sexual Functioning Quetonnaire ( CSFQ), The Derogatis İnterview for Sexual Functioning ( DISF), The Golombok- Rust Inventory of Sexual Satisfaction ( GRISS) vb. • Öykü alma ve tanılama sırasında herhangi bir sorun tespit edildiğinde ileri değerlendirme için yönlendirilmelidir. • Sağlık çalışanlarının, cinsel sağlık konusunda konuşmak için yaklaşık yarısının istekli davranmadığı bulunmuştur. Bunun başlıca nedenleri ise, mahremiyete uygun ortam bulamama, zaman yetersizliği, kendini yetkin hissetmeme, duygusal olarak hazır olmama gibi nedenlerdir. • Sağlık çalışanları tedavi ettikleri bireyin, ırkı, cinsiyeti, geleneği, dini veya sosyokültürel yapısı ve cinsel yöneliminden etkilenmeksizin, otonomisine saygılı olmak zorundadırlar. Diyabet Hemşireliği Derneği (DHD)’nin Tanımına* Göre Diyabet Hemşireliği (* Bu tanım Federation Of European Nurses In Diabetes (FEND)’in tanımı doğrultusunda hazırlanmıştır.) Diyabet hemşiresi, diyabetin yönetiminde ileri bilgi ve becerisi olan, uygulayıcı, eğitici, danışman, yönetici, araştırıcı, koordinatör, yenilikçi, mesleki faaliyetlerden sorumlu meslek üyesidir. Görev Ünvanı • Uzman Diyabet Hemşiresi • Diyabet Hemşiresi Görev Ünvanı: Uzman Diyabet Hemşiresi Görev Tanımı Özeti: Uzman Diyabet Hemşiresi, uygulama alanlarında diyabetlilerle çalışan hemşirelerin eğitimini doğrudan sürdürebilen, onlara bireysel mentorluk yapan, araştırma yapan, sağlık personeli adayları ve meslektaşlarının yetiştirilmesine etkin olarak katılan, diyabet birimlerinde bakımın koordinatörlüğünü yapan hemşiredir. Uzman Diyabet Hemşiresinin Nitelikleri Hemşirelikte lisans üstü (yüksek lisans veya doktora) eğitim programını, (diyabet hemsireligi veya diyabet eğitimi lisans üstü programını veya diyabetle ilgili bir tez yaparak ic hastalıkları veya çocuk sağlığı hastalıkları hemşireliği , halk sağlığı hemşireliği lisans üstü programını) tamamlamış olan uzman hemşiredir (6283 sayılı Hemşirelik Kanunu, Madde 8). Bakanlıkça onaylanan “ileri diyabet hemşireliği sertifikası”na sahiptir. Görevlendirilmesi: Hemşirelik Hizmetleri Müdürü / Başhemşireye bağlı olarak, kurumdan hizmet alan tüm diyabetliler ve yakınlarının vaka yöneticisi; diyabet hemşirelerinin rehberi olarak çalışır. Uzman diyabet hemşirelerine görevlerinin dışında nöbet dahil herhangi bir ek görev verilemez. Çalıştığı Birim: Hemşirelik Hizmetleri Müdürlüğü / Başhemşireliğe karşı sorumlu olarak Kurumda diyabetlilerin tanı-tedavi ve bakım aldıkları yataklı ve yataksız birimler görev sahasıdır. Uzman Diyabet Hemşiresinin Görev, Yetki ve Sorumlulukları: Diyabetli bireyin doğrudan bakımında ileri (teknik, iletişim, kavramsal) becerilere sahiptir. Diyabette hizmet kalitesinin geliştirilmesinde yer alır. Yetkili olduğu birimde diyabetle ilgili araştırma faaliyetlerini başlatır. Uygun kurslar için müfredat geliştirilmesi de dahil olmak üzere, eğitim programlarına katılır. Klinik denetleme araçları yoluyla bakımın • • • • • etkinliğini kritik olarak değerlendirir, temel problemleri tanımlamak için araştırma yapar ve buna göre problemleri çözer. Multidisipliner ekiple işbirliği içinde rehberler, protokoller ve politikalar hazırlar, diyabet bakım sistemini geliştirir. İsteği ve bilgisiyle değişim aracı olarak rol modeli olur ve liderlik yapar. Kendi iş yükünü yönetmede otoritedir, hastane ya da merkezden taburcu olan diyabetli bireyi diğer sağlık profesyonellerine yönlendirir. • • • Diyabet Hemşiresi En az hemşirelik önlisans, tercihen hemşirelik lisans veya hemşireliğe denk sağlık memurluğu lisans programından mezun olan, en az 2 yıl diyabetlilerle çalışmış ve diyabet hemşireliği temel eğitim sertifikasına sahip olan hemşirelerdir. Diyabet Hemşireliği Standartları • Profesyonel uygulama • Profesyonel gelişim (eğitim) • Ortaklık • Araştırma / kalite güvencesi sağlama • Yönetim Diyabet Hemşiresinin Görevleri • Diyabetli bireyin bakım önceliklerini belirler, hemşirelik girişimlerini başlatır, izler, değerlendirir, diğer sağlık profesyonellerine yönlendirir. Diyabetli bireyin sağlık potansiyelini artırmak ve desteklemek, bakımın sürekliliğini sağlamak için diyabetli birey ile birlikte veya diyabetli birey adına karar verir. Diyabetli bireyin özbakım yeterliliğini sürekli olarak tanılar ve uygun eğitimi verir. • • Diyabet Hemşiresinin Rolleri (Çalışma Yönergesi) Diyabet bakımının her yönünde tam zamanlı/ yarı zamanlı çalışır. Konsültan hekim ya da diyabetolog ve ilgili pediatrist ile çalışır. Çalışmaları hastane yada toplum temellidir, gerekirse ev ziyaretleri yapabilir. Diyabetli erişkinlerle, çocuklarla ve onların aileleri ile ya da hepsi ile çalışır. Sağlık otoritesi (Sağlık Bakanlığı, İl Sağlık Müdürlüğü, Başhekimlik, Valilik, Kaymakamlık) ve • • • • • diğer sağlık profesyonelleri için diyabette hemşirelik konularında öneride bulunur ve kaynak kişidir. Meslektaşlarının diyabet eğitimcisidir. Kapsamlı ve entegre diyabet hizmetleri için diyabet ekibi içinde çalışır. • • Diyabet Hemşiresinin Anahtar Rolü 1. Profesyonel yükümlülük 2. Eğitim 3. Klinik uygulama 4. Yönetim 5. Mesleki sorumluluk 1. Profesyonel Yükümlülük Diyabet hizmetlerinin yönetiminde, karar verme sürecine aktif olarak katılmak bireysel yükümlülüğüdür. Hemşirelik hizmetleri müdürlüğü/ başhemşireliğine karşı yükümlüdür/sorumludur. Diyabet hizmetlerinin sağlanmasında hekim ile birlikte meslek üyesi olarak diyabetli bireye, ailesine ve topluma karşı sorumludur. • • • 2. Eğitim Diyabetlinin Eğitimi • En uygun ve gerçekçi eğitim hedeflerini oluşturur. • Diyabetli bireyin öğrenim yeterliliğini tanılar ve değerlendirir. Diyabetli bireyi aktif ve sağlıklı yaşamayı öğrenebilmesi ve diyabetini yönetebilmesi için eğitir. Öğrenim sürecine, varsa, diyabetlinin yakınlarını katar. Diyabetli birey için kaynak kişi olarak rol oynar. Diyabetli birey ve ailesi için bireysel ve grup eğitimleri yapar. Özel gereksinimi olan diyabetli gruplar (adölesan, anne adayları, etnik gruplar vb.) için eğitim hizmeti sağlar. • • • • • Meslektaş eğitimi • Meslektaşlarının ve öğrencilerin eğitim gereksinimlerini karşılar. Hem hastane hem de toplumda sürekli diyabet eğitim programlarının yapılması için eğitim birimleri, mesleki kuruluşu (DHD), üniversite ve kamu kurum ve kuruluşları ile işbirliği yapar. • 3. Klinik Uygulama • Diyabetli birey ve ailesi için bakımın planlanmasını ve uygulanmasını organize eder. Sağlığı geliştirme stratejileri kapsamında sağlıklı yaşam biçimi davranışlarını güçlendirir ve cesaretlendirir. Multidisipliner ekibin bir üyesi olarak diğer ekip üyeleri ile işbirliği içinde çalışır. • • • Diyabetli bireye sürekli destek ve yardım için iletişim kaynaklarını kullanır (telefon, email, faks vb.) Diyabetli birey için ayaktan bakım hizmetlerinin sağlanmasına katılır. Diyabetli birey ve yakınlarına psikolojik bakımın sağlanmasına katılır. Kabul edilmiş protokoller ve reçete edilen seçenekler çerçevesinde tedaviyi yönlendirir. Hemşirelik kayıtlarını doğru ve eksiksiz tutar. Tıbbi görevliler, servis hemşireleri, halk sağlığı hemşireleri ve diğer ilgili görevliler ile iletişim ve işbirliği kurar. Yaşam kalitesini geliştirmeyi amaçlayan kanıta dayalı bir hizmet sunar. Hemşirelik araştırmalarını geliştirerek ve hemşirelik bilgisini artırarak bakımın standartlarını yükseltir. Sürekli eğitim programlarının etkinliğini değerlendirir. • • • • • • • • 4. Yönetim • Sağlık ve güvenlik mevzuatına uygun ve risk yönetimi ana hatlarına göre güvenli bir çevre geliştirir. Diyabetli birey ve görevliler için uygun öğrenim ortamı standartlarını belirler. Hizmetin değerlendirilmesi amacıyla yapılan denetlemeye (veri toplamaya) aktif olarak katılır. Kaynakların uygun kullanılması için yapılacak değişiklikleri saptar. Mevcut personelle ilgili yıllık hizmet planının geliştirilmesine katılır. Klinik ile ilgili kararlara aktif olarak katılır. • • • • • 5. Mesleki Sorumluluk Mesleğin gelişimi için, kişisel ve profesyonel gelişiminden sorumludur. Mesleki uygulama esasları (etik kurallar) çerçevesinde çalışır. Hemşirelik kararlarından ve faaliyetlerinden sorumludur. Multidisipliner ekibin bir üyesi olarak diyabetli bireyin kendi kendini yönetimine destek olur. Klinik uygulamalarla ilgili araştırmalara aktif olarak katılır. Profesyonel uygulamaların, araştırmaya dayalı ve klinik olarak etkin olmasını güvence altına alır. • • • • • • Ülkemizde diyabet hemşireliğinin ve diyabetlilerle çalışan hemşirelerin görev tanımları, rol ve sorumlulukları yasal olarak düzenlenmiş değildir. Ancak bu konuda Sağlık Bakanlığı meslek örgütlerinin ve akademisyenlerin de görüşünü alarak çalışmalarını sürdürmektedir. Bu kapsamda Diyabet eğitim hemşiresinin görev tanımı da hazırlanmaktadır. Sağlık Bakanlığı Tarafından Üzerinde Çalışılan ve DHD’nin Önerilerini de İçeren Metin Diyabet Eğitim Hemşiresi 1. Görev Unvanı: Diyabet Eğitim Hemşiresi 2. Gerekli Nitelikler: Hemşirelikte lisans mezunu olup, en az iki yıl iç hastalıkları alanında ve meslekte beş yıl çalışmış, Sağlık Bakanlığı’nca onaylanmış diyabet eğitim hemşireliği sertifikasına sahip hemşireler arasından, Hemşirelik Hizmetleri Müdürü tarafından görevlendirilir. Hemşirelik Hizmetleri Müdürü tarafından yerine aynı niteliklere sahip bir hemşire yerleştirilmeden görevden ayrılamaz. Diyabet eğitim hemşirelerine görevlerinin dışında nöbet dahil ek herhangi bir görev verilemez. 3. Çalıştığı Birim: Diyabet Ünitesi/Servisler/ Poliklinikler 4. Bağlı Bulunduğu Birim: Hemşirelik Hizmetleri Müdürlüğü 5. Görevin Tanımı: Kurumun ve Hemşirelik Hizmetleri Müdürlüğünün belirlediği politika, hedef, kural ve düzenlemeler doğrultusunda, diyabet hastası ile yakınlarının bakım, eğitim ve danışmanlık hizmetlerinin etkin bir şekilde yerine getirilmesinden sorumludur. Görev, Yetki ve Sorumluluklar Yönetime Katılma 1. Hemşirelik Hizmetleri Müdürlüğü tarafından belirlenmiş politika, hedef, kural ve düzenlemelere uyar/uyulmasını sağlar. 2. Görevlendirildiği birimlerde hemşirelik hizmetleri ile ilgili sorun ve gereksinimleri ilgili Müdür Yardımcısına bildirir. Hemşirelik Uygulaması/Bakımı 3. Hekim veya hemşire tarafından konsültasyon istenen poliklinik, servis/ünite hastalarını diyabet izlem formunu kullanarak değerlendirir, eğitim ve bakım ihtiyacını belirler. Bakımın planlanmasını ve uygulanmasını organize eder. (Ek 1 Form) 4. Diyabetli bireylerin bakımında görev alır, yaşam kalitesini yükseltmede her aşamada destekler ve gereksinim duydukları konularda danışmanlık yapar. Diyabetli bireyin kendi kendine yönetimine destek olur. 5. Hemşirelik uygulamalarının her aşamasını zamanında ve eksiksiz olarak kaydeder. 6. Diyabetli bireye uygulanan bakım ve tedavi ile ilgili uygulamalar ile eğitim ve gözlemlere ilişkin hemşire gözlem/izlem formuna kaydeder, ilgili hemşireye bilgi verir. Hasta-Ailesi –Meslektaşları ve Kendisinin Eğitimi 7. Diyabetli hastaların takibini düzenli olarak yapar, komplikasyonların önlenmesine yönelik hasta ve ailesine gerekli eğitimleri verir. 8. Diyabetli bireye diyabet kimlik kartı vererek yanında taşımasının önemini anlatır. 9. Diyabetli bireye/yakınlarına insülin uygulama becerisi kazandırır. 10. Diyabetli bireyi diyabetik ayak yönünden değerlendirir, bakımı ve önemi konusunda bilgilendirir. 11. Hastanın gereksinimleri doğrultusunda grup veya bireysel eğitimleri planlar, uygular, değerlendirir ve kaydeder. 12. Hasta eğitim programları içinde planlanan diyabet eğitim seminerlerinde aktif rol alır. 13. Diyabetli bireyin tedavisinde görev alan sağlık ekibi üyeleri ile (hekim, diyetisyen, eczacı vb.) birlikte sunduğu diyabet eğitimi ve bakımına ilişkin bilgilerini sürekli geliştirmek ve güncel tutmak amacıyla uluslar arası ve ulusal diyabet kurumları ile uyumlu çalışır. 14. Diyabet eğitimi için gerekli eğitim araçlarını ekibin diğer üyeleri ile birlikte hazırlar. 15. Eğitim hemşiresi ile işbirliği yaparak hemşirelerin diyabet konusunda eğitim gereksinimlerini belirler, önerilerde bulunur. Hizmet içi eğitim etkinliklerine katılır 16. Üç ayda bir eğitim çalışmalarını değerlendirir, raporlarını hazırlar ve Hemşirelik Hizmetleri Müdürlüğüne sunar. 17. Hemşirelik Hizmetleri Müdürlüğü tarafından istenen toplantılara katılır. Mesleki ilerleme ve gelişimi için kurum içi/kurum dışındaki seminer ve toplantılara katılır. 18. Öğrenci hemşirelerin eğitiminde, Müdürlük ile işbirliği yaparak katkıda bulunur. 19. Tüm uygulamalarını etik kurallar doğrultusunda yapar. Araştırma 20) Hemşirelik ve diyabet hemşireliği alanında araştırmalar planlar ve katılır. 21) Hemşirelik Hizmetleri Müdürlüğü tarafından istenilen kayıt ve istatistikleri toplar. Kapsamlı Diyabet Değerlendirilmesi Tıbbi Öykü • Semptomlar, laboratuar test sonuçları ve diyabet tanısı ile ilgili özel muayene sonuçları • Önceki A1C kayıtları • Yeme alışkanlıkları, beslenme düzeni ve kilosu; çocuk ve adölesanlarda büyüme ve gelişme • Daha önceki tedavi programları ile ilgili ayrıntılar: Beslenme, diyabet eğitimi, davranışları ve sağlık inançları • Halen uygulanan diyabet tedavisi, ilaçları, beslenme planı ve hastanın kendisinin izlediği glukoz ölçüm sonuçları • Egzersiz durumu • Ketoasidoz ve hipoglisemi gibi akut komplikasyonların nedeni, sıklığı ve şiddeti • Önceden veya şu anda mevcut olan enfeksiyonları, özellikle cilt, ayak, diş ve genitoüriner enfeksiyonlar • Diyabetle ilişkili kronik göz, böbrek, sinir, genitoüriner (seksüel durumu da içeren), mesane ve gastrointestinal (Tip 1 diyabette karın içi hastalıklarına ait belirtiler), kalp, periferal vasküler, ayak ve serebrovasküler komplikasyonların belirtileri ve tedavisi • Kan glukoz seviyesini etkileyebilen diğer tedaviler • Sigara içme, hipertansiyon, obezite, dislipidemi ve ailesel öykü gibi ateroskleroz için risk faktörleri • Varsa diğer durumların öyküsü ve tedavisi (endokrin ve yeme bozuklukları gibi) • Duygulanım (mood) bozukluklarının değerlendirilmesi • Diyabet ve diğer endokrin hastalıkların ailesel öyküsü • Diyabet yönetimini etkileyebilen yaşam tarzı, kültürel, psikososyal, eğitimsel ve ekonomik faktörler • Tütün alkol ve/veya madde kullanımı • Aile planlaması, üreme ve seksüel öykü Fiziksel Muayene • Boy ve kilo ölçümleri (çocuk ve adölesanlar için normal değerlerle karşılaştırma) • Seksüel olgunlaşma evreleri (puberte dönemi süresince) • Kan basıncı ölçümleri, gerekiyorsa ortostatik ölçümler (yaşa uygun normal değerlerle karşılaştırma) • Fundoskopik muayene • Oral muayene • Tiroid palpasyonu • Kardiyak muayene • Abdominal muayene (örneğin hepatomegali için) • Dinleyerek ve palpe edilerek nabızların muayenesi • El ve el parmaklarının muayenesi • Ayak muayenesi • Cilt muayenesi (renk değişişlikleri, insülin enjeksiyon bölgeleri) • Nörolojik muayene • Sekonder diyabete neden olabilen hastalıkların bulguları (örneğin hemakromatozis, pankreatik hastalık) Laboratuar Değerlendirme • A1C • Total kolesterol, HDL kolesterol, Trigliserid ve LDL kolesterolü içeren açlık lipid profili • En az 5 yıldır tanısı olan Tip 1 diyabet hastalarına, tüm tip 2 diyabet hastalarına, diyabeti 5 yıldan az ancak puberte dönemine giren çocuklara mikroalbüminüri testi • Erişkinlerde serum kreatinin ( çocuklarda eğer proteinüri varsa) • Tüm Tip 1 diyabet hastalarında ve klinik bulgu varsa Tip 2 de Tiroid Sitümülan Hormon (TSH) • Klinik olarak endikasyon varsa erişkinlerde Elektrokardiyogram (EKG) • Keton, protein, sediment için idrar analizi Yönlendirme • • • • • • • Gerekiyorsa göz muayenesi Üreme yaşındaki kadınlar için aile planlaması Gerekiyorsa tıbbi beslenme tedavisi Diyabet eğitimi veren sağlık profesyoneli Gerekiyorsa psikolog Gerekiyorsa ayak bakımı konusunda bir uzman Gerekli görülen diğer uzmanlar ve hizmetler Standards of Medical Care in Diabetes, Diabetes care, Vol 28, (Supp. 1), 2005, s 9 TİP 1 Diyabette Ortak Bakım Planı Ortak Bakım Planı • Eğitim aracı olarak öğrencilere ve yeni Özel bir tanı veya uygulama için, sağlık ekibi üyelerinin yapması gereken işlevleri, bir zaman çizelgesi üzerinde gösteren multidisipliner bakım planıdır ( Diyabet, multidisipliner bakım gerektiren bir hastalıktır ). mezunlara yol göstericidir. Amaç • Odak noktada hasta / ailesi olmak üzere; • Diğer sağlık ekibi üyeleri arasında hiyerarşik • • • • • Maliyet etkin çalışma, Uygun kaynak kullanımı, Performans farklılıklarını azaltma, Bakımın sonuçlarını belirleme, Tüm sonuçları periyodik olarak kontrol edebilmedir. Hedefleri • • Zaman ve kaynakların en etkin kullanılması Bakımda kalitenin artırılması ve sürekliliğinin sağlanması Hasta ve ailesinin özbakım gücünün artırılması Maliyetin düşürülmesi Sağlık hizmeti alanların ve sunanların doyumunun artırılması • • • Yararları • Hasta / ailesi hastaneden nasıl bir hizmet alacağını bilir ve anksiyeteleri azalır. Hasta / ailesi ve sağlık ekibi üyeleri arasında amaç birliği oluşur. Hastanın özbakımını geliştirir, kendi iyileşme sürecine katıldığını hissettirir ve doyumunu artırır. Yakın temas ve iletişim ile güven ve destek veren bir çevrede iyileşme süreci hızlanır. Rutin durumlardaki bakımın standardizasyonunu sağlar ve karışıklıkları önler. Çalışanların iş yükü organizasyonunu sağlar. Sağlık ekibi üyeleri arasında iletişimi ve işbirliğini artırır. Uygulamaların izlenmesini ve değerlendirilmesini sağlar. Eksik ya da fazla yapılan uygulama / girişimlerin belirlenmesine yardımcı olur. Beklenen klinik hedefler tüm ekip üyeleri tarafından bilinir. İş doyumunu artırır. • • Ortak Bakım Planı, vaka yönetimi için kullanılan bir araçtır. Vaka yöneticisi hemşire olmayan, • Çok boyutlu, • Birbiri ile iletişim ve işbirliği içinde, • Tedavi ve bakımın, bütüncü bir yaklaşım içinde ve her kurum için belirlenen standartlara göre sürdürülmesini sağlar. Diyabetli bireylerin izleminde ortak bakım planının kullanılması • Diyabetin kronik bir hastalık olması, • Multidisipliner çalışmayı gerektirmesi, • Kontrol için zaman çizelgesinin oluşturulması ve kullanılması, • Diyabetli bireyin özbakım gücünün kazandırılmasının çok önemli olması, • Bakım ve yaşam kalitesinin iyileştirilmesinin hedeflenmesi gibi nedenlerle çok yararlı olacaktır. • Her kurum, kendi koşullarını ve özelliklerini dikkate • uygulayabilir. Bu doğrultuda; İstanbul Üniversitesi, • • Anabilim Dalı, Büyüme-Gelişme ve Pediatrik • • alarak ortak bakım planını hazırlayabilir ve İstanbul Tıp Fakültesi, Çocuk Sağlığı ve Hastalıkları Endokrinoloji Bilim Dalı koşullarına ve özelliklerine uygun olarak hazırlanan “Tip 1 Diyabet Ortak Bakım Planı” örneği sunulmuştur. Not: • TİP 2’dekine benzer ortak bakım planı oluşturulabilir • ajandalar). (Bkz. daha önceki yıllarda yayınlanmış olan Diyabet Hemşireliği Derneği TİP 2 Diyabet Ortak Bakım Planı Diyabet Hemşireliği Derneği TİP 2 Diyabet Ortak Bakım Planı Tutukluların İlk Muayenesi ve Anemnezi İçin Temel Unsurlar (ADA) İlk 1-2 saatte Gözaltı ya da Kabul Sırasında Yapılacak İnceleme İnsülin kullanan veya hipoglisemi riski yüksek olan diyabetli tüm sanıklar belirlenmeli, İnsülinle tedavi edilen tüm hastalarda klinik endikasyonu varsa kapiller kan şekeri ve idrarda keton testi yapılmalı sık tekrarlayan veya uzun süreli hipoglisemi belirti ve bulguları olan her hastada hemen kapiller kan şekeri ölçülmeli, rutin öğünler ve beslenme planı sürdürülmelidir. 2-14 Saatte Tutukluluk Halinde Yapılacak İnceleme Diyabetin tipi ve süresi, alkol kullanımı, halen sürdürülen tedavi, Örneğin; depresyon, distres, intihar eğilimi gibi davranışsal sağlık sorunları, komplikasyon varlığı, aile öyküsü, doğurganlık çağındaki diyabetli tüm kadın hastalarda hamilelik durumunun değerlendirilmesi. Diyabetli tüm vakaların hekim tarafından değerlendirilmesi gerekir; ıslah evinde hekim yoksa dışarıdan bir hekime danışılmalıdır. 2 Saat-2 Hafta İçinde Tutukluluk Halinde Laboratuvar Komplikasyon İncelemesi Tam Muayenenin Kapsamı Boy- vücut ağırlığı Kan Basıncı Göz (Retinal muayene) Kardiyak muayene Periferik nabızlar Ayak muayenesi Laboratuvar Çalışmaları A1C ve glukoz Lipid profili Mikroalbümin arama (Albümin / kreatinin oranı) İdrarda keton (Klinik olarak gerekliyse) Kreatinin (Klinik olarak gerekliyse) AST/ALT (Klinik olarak gerekliyse) Standards of Medical Care in Diabetes Association. Diabetes Care 2005 28 (Supplement 1-36) Diyabetli Bireylerin Sosyal Problemleri ve Sosyal Güvenlik Hakları Tip 1 Diyabetli Öğrencilerin Okulda Sahip Olduğu Haklar T.C.Milli Eğitim Bakanlığı Genelgesi 3/01/.2000 Tarihinde T.C Milli Eğitim Bakanlığı Sağlık İşleri Daire Başkanlığı tarafından yayımlanan 2000/1 sayılı genelgeye göre yapılan çalışmalar da Türkiye de 18 yaş ve altında 20 bin Tip 1 diyabetli olduğu ifade edilmektedir. Bu durum bütün illerimizde okul öncesi, ilköğretim ve orta öğretim çağındaki öğrenciler arasında Tip 1 diyabetli çocuk ve gençlerin bulunduğunu ortaya koymaktadır. Bu nedenle kan şekerinin düşmesiyle oluşan hipoglisemi komalarının önlenebilmesi için okullarda aşağıdaki önlemlerin alınması gerekli görülmüştür. a)Tıp fakülteleri, sağlık kurum ve kuruluşları sağlık eğitim merkezleri ile iş birliği yapılarak öğretmen ve öğrenciler ile anne ve babalar bilgilendirilmelidir. b)Yönetici ve öğretmenler tarafından okullarda diyabetli öğrenci bulunup bulunmadığı araştırılarak diyabetli öğrencilerin aileleri ile işbirliği yapılmak süretiyle sağlık kurumlarında tedavileri izlenmelidir. c)Yatılı ve pansiyonlu okullarda ders programlarını aksatmadan diyabetli öğrencilerin sabah, öğlen, akşam, ana öğünleri ile kuşluk ikindi ve yatsı vakitlerinde ara öğünlerini zamanında alabilmelerini sağlayacak düzenlemeler yapılmalıdır. d)Yemek servisi bulunmayan okullarda diyabetli öğrencilerin kendileri tarafından temin edilen yemekleri ana ve ara öğünlerde yiyebilmeleri için yer ve zaman yönünden izin verilmelidir. e)İnsülin kullanan diyabetli öğrencilerin cilt altı iğnelerini zamanında yapmaları sağlanmalıdır. Trafikte ve Gözaltında Diyabetlilerin Hakları İstanbul Üniversitesi Tıp Fakültesi Diyabet Bilim Dalı, İstanbul Polis Hastanesi ve Türkiye Diyabet Vakfı’nın hazırlanan ve 2002 yılında Emniyet Genel Müdürlüğü Sağlık İşleri Daire Başkanlığı tarafından ‘Şeker Hastaları ve Polis-Polis Memurları İçin Yardımcı Bilgileri’ adı altında genelge yayınlanmıştır. Bu genelgeye göre; Diyabet hastası gözaltına alındığı zaman dikkat edilecek hususlar: • Gözaltındaki kişi diyabetli olduğunu söylerse polis memuru tedavinin ne olduğunu sormalıdır. Eğer gözaltındaki kişi insülin kullanıyorsa enjeksiyonunu zamanında yapmalı ve bundan en geç yarım saat sonra yemek yemelidir. Gözaltındaki kişinin blöf yaptığı düşünülüyorsa bile risk alınmamalıdır. Hap ve insülinle tedavi edilen diyabetikler yemek yemedikleri zaman hipoglisemi nedeniyle komaya girebilirler, yemek yemeleri kontrol edilmelidir. Ölçüm aleti bulunmayan diyabetiklerin aralıklı kan ve idrar şekerleri kontrol edilmelidir. Hastanın kendi kan şekeri ölçüm aleti yanındaysa bu aletlerin kullanımına izin verilmelidir. Diyabetik hastalar sık idrara çıktıkları için tuvalet kolay ulaşılabilir yerde olmalıdır. Acil durumlar nedeniyle alarmı olan yerde muhafaza edilmeli ve sık sık kontrol edilmelidir. • • • • • • Tedavide dikkat edilmesi gereken hususlar: • İnsülin ve ağızdan alınan şeker ilaçları zamanında ve saatinde kullandırılmalıdır. Etkisini kaybetamemesi için insülinin buzdolabında saklanması gerekmektedir. İlaç ve insülin kullanma zamanı ile yemek zamanı birbiri ile ilişkilidir. • • Trafik polislerinin diyabet hastası ile karşılaştığında dikkat edeceği hususlar: • Hipoglisemi durumunda sürücünün konsantrasyonu dağılabilir sürüş yeteneği bozulabilir Eğer sürücü diyabet hastası olduğunu ifade ediyor ve belirtilen kuşkulu semptomları gösteriyorsa hemen şeker ya da şekerli gıdalar verilmelidir. Şuuru yerine gelinceye kadar araba kullanmasına izin verilmemeli ve en yakın sağlık kuruluşuna kaldırılmalıdır. • • Kreşler • Kreşe giden diyabetli çocukların aynı yaş grubundaki çocuklara göre daha fazla zamana ve dikkate ihtiyaçları vardır. Bazı ülkelerde diyabetli çocuklar iki çocukmuş gibi sayılarak bu çocuklara daha fazla personel ayırmaktadırlar. Bizim ülkemiz için özel bir uygulama yapılmamaktadır. Kreşlerdeki çocuk bakıcısı ve kreş personelinin sağlık ekibi tarafından diyabet hakkında bilgilendirilmesi çocuk açısından faydalı olacaktır. Meslek Seçimi • Birçok meslek diyabetlilere açıktır. Ancak gece vardiyasında çalışan diyabetlilerde medikal tedavi ve beslenme tedavisini ayarlamak zor olabilmektedir. İnsülin dozlarınızı ve beslenme programınızı çalışma koşuluna uygun olacak şekilde doktorunuz, hemşireniz ve diyetisyeninizle konuşarak düzenleyebilirsiniz. Hipoglisemi riskinin olması diyabetli bireylerin polis, pilot ve hosteslik mesleklerini seçmesi ve çoğu ülkelerde otobüs taksi ve tren kullanmasını engeller. Profesyonel dağcılık veya yüksek rakımlı yerlerde çalışmak da önerilmemektedir. Tabi bu kurallar ülkelere göre değişiklik gösterebilir. Belli bir iş için gerekli şartlar esas alınarak diyabetli olan kişilerin o işe uygun olup olmadıklarına bireysel olarak karar verilmelidir. Amerikan Diyabet Birliği ‘diyabetli olan her bireyin o iş için istenen şartları taşıdıkları sürece her tür işe başvurabilmesi gerektiğini’ bildirmiştir. • • • Askerlik Hizmeti Diyabetli olan kişiler ülkelerin çoğunda otomatik olarak zorunlu askerlik hizmetinden muaf tutulurlar. Bazı ülkelerde ise diyabetlilerin büro işi gibi sınırlı askerlik hizmeti yapmalarına izin verilir. Ülkemizde diyabetli kişilere Askeri Hastanelerde bir takım testler uygulanarak, diyabetli olduğundan emin olunduktan sonra askerlik hizmetinden muaf tutulmaktadırlar. Sürücü Belgesi Çoğu ülkelerde insülin kullanan ve diyabet komplikasyonu olmayan kişilerin sürücü belgesi almalarına izin verilir. Ülkemizde ehliyet başvurusu sırasında genel kontroller sonucunda bir problem yoksa diyabetli olmak sürücü belgesi almayı engellememektedir. Evlat Edinme Diyabet komplikasyonlarının evlat edinilen çocuğun bakımını zorlaştıracağı endişesi ile diyabetli kişilerin evlat edinmelerine bazı ülkeler kısıtlamalar getirilmiştir. Bazı ülkelerde ise bu düzenlemelere serbestlik getirilmektedir. Ülkemiz için evlat edinme konusunda diyabetli bireyler sorun yaşamamaktadır. Diyabet Kimlik Kartı Diyabetli bireyler farklı dillerde yazılmış acil durumlarda nasıl yardımcı olunacağını açıklayan kimlik kartları mutlaka yanlarında taşımalıdır. Bu tür kimlik kartlarını izlenmiş olduğunuz kliniklerden sağlayabilirsiniz. Ayrıca kendiniz, diyabetli olduğunuzu belirten kolye ya da künye yaptırarak takabilirsiniz. Seyahat Seyahatte çıkmadan en az 4-6 hafta önce sağlık kontrolünden geçilmesi gerekmektedir Tatilin hoş ve güvenli geçmesi için; Yolculuk süresi, Olası gecikmeler, İnsülin enjeksiyonu ve öğünler arasının zamanlaması, Karbonhidratlı gıdaların bulundurulması, Diyabet ve sağlık merkezlerine ulaşım, İklim değişiklikleri, Aktivite seviyesinde değişmeler, Uyku ve yemek yeme düzeninde değişmeler, Hastalıkların evden uzakta tedavisi ayarlanmalıdır. • • • • • • • • • Ülke dışına çıkacaklar için • Gidilecek ülkedeki doktora yazılmış bir mektup, • Gümrükten geçiş için enjektör insülin ve diğer tıbbi malzemenin yanında taşınacağını belirten bir mektup, Seyahat sigortası belgeleri, Gidilecek yerdeki diyabet merkezlerinin telefon faks numaraları ve adresleri, Diyabetlinin kendi ülkesindeki sağlık ekibine ulaşma yolları belirlenmelidir. • • • Hasta Hakları Hukuk Bürosu 1 Ağustos 2002 tarihinde Türkiye Diyabet Vakfı bünyesinde diyabetlilerin hakları konusunda danışmanlık hizmeti vermek ve onlar adına haklarını savunmak amacıyla “Hasta Hakları Hukuk Bürosu” kurulmuştur. Tel: (0212) 633 51 71 Diyabet Kampları Kamplar çocuk ve adolesanlara destek olmaktadır; Çocuklar deneyimlerini paylaşarak, kendilerini daha az izole hissederler, Sosyal ve fiziksel aktivitelere katılarak yetenekleri ile özgüvenleri artar, Moralleri düzelir, geleceğe olumlu bakarlar, Aile içinde ve ilişkilerinde diyabetin neden olabileceği sorunlar hakkında daha bilinçli olurlar. • • • • Bütçe Uygulama Talimatı - 29 Eylül 2008 Resmi Gazete nin 25 Mayıs 2007 ve 26532 sayılı tebliğinde şeker ölçüm çubuklarında aşağıdaki düzenlemeler yapılmıştır. 20.3.5. Şeker ölçüm çubukları Tip I diyabetli ve Tip II diyabetliler, hipoglisemili hastalar, gestasyonel diyabetliler ile sadece oral antidiyabetik ilaç kullanan diyabetes mellituslu hastaların kullanmakta olduğu kan şekeri ölçüm çubuklarına ait bedeller, aşağıda belirtilen esas ve şartlarda ödenecektir; a) Tip I diabetli, Tip II diabetli, hipoglisemili, gestasyonel diabetli hastalar ile sadece oral antidiyabetik ilaç kullanan diabetes mellituslu hastalar için, endokrinoloji ve metabolizma, iç hastalıkları, çocuk sağlığı hastalıkları uzman hekimlerinden biri tarafından uzman hekim raporu düzenlenmesi gerekmektedir. b) Şeker ölçüm cihazlarına ait bedeller, Kurumca karşılanmayacaktır. c) Şeker ölçüm çubukları; 1)Tip I diabetes mellituslu hastalar için ayda 100 adet, 2)Tip II diabetes mellituslu insülin kullanan hastalar için üç ayda 100 adet, 3)Hipoglisemi hastaları için ayda en fazla 50 adet, 4)Gestasyonel diyabet için gebelik süresince ayda en fazla 100 adet, 5)Sadece oral antidiyabetik ilaç kullanan diabetes mellituslu hastalara üç ayda 50 adet, hesabıyla, en fazla üç aylık miktarlarda reçete edilmesi halinde bedeli ödenir. Ancak 18 yaşından küçüklere, yukarıda belirtilen ilgili adetler, yüzde elli oranında artırılarak uygulanır (aylık 150 adet) ç) Kan şekeri ölçüm çubuklarına ait faturalara, sağlık raporunun fotokopisi ile reçetenin asılları eklenecektir. d) Kan şekeri ölçüm çubukları, sözleşmeli eczanelerden temin edilecektir. Oral Antidiyabetik Tedavilerin Klinik Özellikleri Hipoglisemi Protokolü Basit Karbonhidratlar En az 3 adet kesme şeker (her biri 5 gr; toplam 15 gr olacak şekilde) 1 bardak meyve suyu 1 tatlı kaşığı bal ya da reçel Kompleks Karbonhidratlar 1 dilim ekmek değişimi 1 bardak süt değişimi Öğün Öncesi Hipoglisemi Olursa • Hemen basit karbonhidrat ver yani en az 3 adet kesme şeker ya da 1 bardak meyve suyu ver • 15 dk beklet (semptomlar düzelmiyorsa yeniden ver) • Semptomlar düzeldikten sonra ve KŞ >100 mg/ • 1 saat sonra tekrar kan şekeri bakılır Öğün Arası Hipoglisemi Olursa (yemek saatine 1.5 saatten fazla zaman varsa) • Hemen basit karbonhidrat ver (3 adet kesme şeker ya da 1 bardak meyve suyu) • 15 dk beklet • Bir dilim ekmek ya da 1 bardak süt verilir Dikkat Diyabetli bireyin bilinci yerinde değilse ağızdan bir şey alamıyorsa hemen glucagen hypokit 1mg yapılır. Hemşire tedavi odasında buzdolabında yedek bulunmaktadır. dl ölçüldükten sonra Diyabet Eğitimi ve Danışmanlığı Merkezi • Eğer novorapid ya da humalog kullanıyorsa önce yemeğini yesin sonra insülin yap. Actrapid ya da Humulin R kullanıyorsa önce insülin yap hiç beklemeden yemek yesin Diyabet Eğitim Hemşireleri Tel: …………..…………..………….. Diyabetlilerin Ayak Bakımı Protokolü Kliniklerde yatan tüm diyabetlilerin, Diyet, Diyet+OAD, İnsülin, İnsülin+OAD gibi tedavi basamaklarının tümünde ayak bakımı yapmaları zorunludur. Ayak Bakım Protokolü -1- Cilt kuru, çatlak, nasırlı, kirli ve bakımsız ise; • Ayaklar ılık suda 5 dakika bekletilmeli, yıkanmalı, kurulanmalı ve kremlenmelidir. Parmak aralarına krem sürülmemelidir. • Cilt normale dönene kadar günde 2 kez yapılmalıdır. • Topuk taşı ASLA kullanılmamalıdır. • Bir ayakta bandaj var ise, diğer ayağa mutlaka yukarıdaki bakımlar uygulanmalıdır. • Lezyon sadece parmakta ise, ayağın diğer tarafı(topuk) gözden kaçırılmamalıdır. !! Hasta mobil ve kendi bakımını kendisi yapabiliyorsa, eğitim verilirken ayaklar birlikte değerlendirilir, yukarıdaki gruba giriyorsa ayak bakım leğeni verilir. Ayak Bakım Protokolü -2- Cilt temiz, nemli, ısı ve renk normal, lezyon yok ise; • Ayaklar günde bir kez muayene edilmeli, yıkanıp kurulanmalı, kremlenmelidir. • Bir ayakta lezyon var, diğer ayak temiz ise, günde bir kez bakım yeterlidir. !! Hastada hareket kısıtlılığı varsa, TOPUKLAR risk altındadır. Ayaklar elevasyona alınmalıdır. !! Yatan hastada topuklar ve parmak araları günde iki kez muayene edilmelidir. !! Sabun cildi kuruttuğu için önerilmemekle birlikte “Protokol 1”de ilk 1-2 gün için kullanılabilir. !! Nemlendirmede vazelin, lanolinli krem, Üroderm Hidro vb önerilmelidir. Vazelin hafif nemli ayakta iyi sonuç vermektedir. !! Nemlendiricilerin ve kremlerin güvenlik açısından gece yatarken sürülmesi önemlidir. Diyabetle İlgili Bilgi Kaynakları Yurtiçi Telefon Kodları Domestic Phone Codes