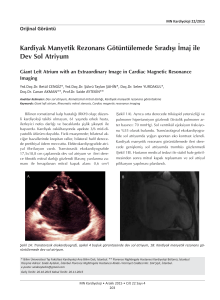
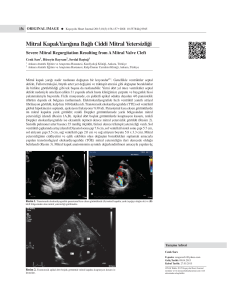
tc sağlık bakanlıgı kartal koşuyolu yüksek ihtisas eğitim ve araştırma
advertisement

T.C. SAĞLIK BAKANLIGI KARTAL KOŞUYOLU YÜKSEK İHTİSAS EĞİTİM VE ARAŞTIRMA HASTANESİ İSKEMİK MİTRAL YETERSİZLİĞİNDE RİNG KULLANILAN ANULOPLASTİ İLE RİNG KULLANILMAYAN ANULOPLASTİ’NİN ORTA DÖNEM SONUÇLARININ KARŞILAŞTIRILMASI UZMANLIK TEZİ DR.CEMALETTİN AYDIN İSTANBUL-2009 1 İÇİNDEKİLER ÖZET 5 GİRİŞ ve AMAÇ 7 GENEL BİLGİLER 8-40 MİTRAL KAPAK ONARIMLARINDA TARİHÇE 8 MİTRAL KAPAK ANATOMİSİ 9 MİTRAL YETMEZLİĞİ 13 İSKEMİK MİTRAL YETERSİZLİGİNİN PATOFİZYOLOJİSİ 15 PREVALANS 17 AKUT MİTRAL YETERSİZLİGİ 18 KRONİK MİTRAL YETERSİZLİĞİ 21 İSKEMİK MİTRAL YETERSİZLİGiNDE KLİNİK BULGULAR VE TEŞHİS 22 MİTRAL KAPAGIN TEE İLE DEĞERLENDİRİLMESİ 25 MEDİKAL TEDAVİ 28 CERRAHİ TEDAVİ 28 MİNİMAL İNVAZİV MİTRAL ONARIMLAR 39 PERKÜTAN MİTRAL KAPAK ONARIMLARI 40 MATERYAL-METOD 41 BULGULAR 42 TARTIŞMA SONUÇ KAYNAKLAR 56 60 61 2 KISALTMALAR: AL ANTEROLATERAL ALP ANTEROLATERAL PAPiLLER ADALE AMİ AKUT MiYOKARD iNFARKTÜSÜ AMY AKUT MiTRAL YETERSiZLiGi AP AKSiYON POTANSİYELİ AV ATRiYOVENTRiKÜLER AVR AORT VALF REPLASMANI AY AORT YETMEZLİĞİ AD AORT DARLIĞI BSA BODY SURFACE AREA(VÜCUT YÜZEY ALANI) CI KARDiYAK INDEKS CO KARDiYAK OUTPUT CPB KARDiYOPULMONER BYPASS CX SiRKUMFLEKS DM DiABETES MELLiTUS ED DİYASTOL SONU EDV DiYASTOL SONU HACMİ EF EJEKSiYON FRAKSiYONU EKG ELEKTROKARDiYOGRAFi EKO EKOKARDiYOGRAFi ESP SiSTOL SONU BASINCI ESV SiSTOL SONU HACMİ FP DOLUŞ BASINCI İABP İNTRAAORTIK BALON POMPASI İKH İSKEMİK KALP HASTALIGI İMY İSKEMiK MİTRAL YETERSiZLiGi IVS İNTERVENTRİKÜLER SEPTUM KABG KORONER ARTERE BYPASS GREFTLEME KKY KONJESTİF KALP YETMEZLİĞİ KAH KORONER ARTER HASTALIGI KMY KRONİK MİTRAL YETERSİZLİGİ KOAH KRONİK OBSTRUKTİF AKCiGER HASTALIGI KKZ KROS KLEMP ZAMANI 3 LA LAD LBBB LCO LV LVD LVDSÇ LVEDP LVEDP LVESVİ LVSSÇ MI MVP MY MD NYHA PAB PAR PM PMP PTCA PTFE PW RBBB RCA SR SV TY TPZ USAP VSD SOL ATRİYUM SOL ÖN iNEN ARTER SOL DAL BLOGU DÜŞÜK KARDİYAK DEBi SOL VENTRİKÜL SOL VENTRiKÜL DiSFONKSiYONU SOL VENTlROL DiYASTOL SONU ÇAPI SOL VENTRiKÜL DiYASTOL SONU BASINCI SOL VENTRiKÜL DiYASTOL SONU HACMİ SOL VENTRiKÜL SiSTOL SONU HACİM İNDEKSİ SOL VENTRİKÜL SiSTOL SONU ÇAPI MiYOKARD İNFARKTÜSÜ MİTRAL VALV PROLAPSUSU MİTRAL YETMEZLİĞİ MİTRAL DARLIĞI NEWYORK HEART ASSOCİATİON PULMONER ARTER BASINCI PAPiLLER ADALE RÜPTÜRÜ POSTEROMEDİAL POSTEROMEDİAL PAPiLLER ADALE PERKÜTAN TRANSDERMAL KORONER ANJİOPLASTİ PARATETRAFLOR ETlLEN POSTERİOR DUVAR SAĞ DAL BLOGU SAG KORONER ARTER SİNUS RİTMİ STROKE VOLUME TRİKÜSPİT YETMEZLİĞİ TOTAL PERFÜZYON ZAMANI UNSTABLE ANGINA PECTORİS VENTRiKÜLER SEPTAL DEFEKT 4 ÖZET Bu çalışmada 2000-2008 yılları arasında KAH(Koroner arter hastalığı) ve İMY (İskemik mitral yetmezliği)nedeniyle hastanemizde opere edilen ve kombine Koroner arter bypass grefti ve mitral kapak onarım müdahalesi yapılan hastalar retrospektif olarak incelenmiştir. Hastalar, yapılan cerrahi prosedürler incelenerek, KABG(Koroner arter bypass grefti) ve mitral kapağın ring kullanılarak rekonstrüksiyonu ile KABG ve mitral kapağın ring kullanılmayarak rekonstrüksiyonu olmak üzere iki gruba ayrılmıştır. Çalışmaya toplam 73 hasta dahil edilmiştir. Olgularımızın yaşları 45 ile 78 arasında değişmekte olup yaş ortalamaları 61.78±8.44'tür. Bu hastaların 48'i (%65.8) erkek, 25'i (%34.2) kadındır. Grup I’de KABG ve mitral kapağın ring kullanılarak rekonstrüksiyonu yapılan 38(%65) hasta üzerinde çalışılmıştır. Grup II'de ise KABG ve mitral kapağın ring kullanılmayarak rekonstrüksiyonu 35 (%35) hasta üzerinde çalşılmıştır. Grup I'deki hastaların yaşları 45 ile 78 arasında olup yaş ortalamaları 63.02±8.41'dür. Grup II'deki hastaların yaşları ise 45 ile 76 arasında olup yaş ortalamaları 60.15±8.33'dir. Grup I'deki hastaların 27'i (%71,1) erkek, 11'ü (%28.9) ise kadındır. Grup II'deki hastaların 21'i (%60.0) erkek, 13'ü (%40.0) ise kadındır. Hastaların genel özellikleri,preoperatif risk faktörleri,preoperatif ve postoperatif EKG(Elektrokardiografi) ve EKO(Ekokardiografi) parametreleri,biyokimyasal parametreler,operasyon bulguları,postop komplikasyonlar,inotropik ilaç kullanımları ve ilaç dozları,Euroscore,NYHA(Newyork Heart Association),yoğun bakımda ve hastanede kalış süreleri,bypass yapılan damarların değerlendirilmesi,postoperatif geliş parametreleri gruplar arasında karşılaştırılmış orta dönem sonuçlar istatiksel olarak değerlendirilmiştir. Bizim olgularımızda; preoperatif EKO bulgularına bakıldığında, gruplar arasında EF(Ejeksiyon fraksiyonu),MY(Mitral yetmezliği),PAB(Pulmoner arter basıncı),LVSSC(Sol ventrikül sistol sonu çapı),LVDSC(Sol ventrikül diastol sonu çapı) açısından anlamlı farklılık görülmemektedir.Postoperatif EKO bulgularına bakıldığında;Grup I’de MY,PAB,LVDSÇ’da anlamlı azalma olduğu görülürken Grup II’de sadece MY’de anlamlı değişme olup diğer parametrelerde anlamlı değişiklik görülmemektedir. Orta-ileri iskemik mitral yetersizliğinde, KABG yanı sıra mitral kapağa müdahale edilmesi, hem postoperatif MY,PAB,LVDSÇ azaltmakta hem de postoperatif fonksiyonel kapasiteyi düzeltmektedir. Mitral kapağa yapılan müdahalenin, replasmandan ziyade iyi yapılmış rekonstrüksiyon olması ve bu rekonstrüksiyona ek olarak ring kullanılması önerilebilir. 5 ABSTRACT This study retrospectively investigated the patients with coronary artery disease (CAD) and ischeaemic mitral regurgitation (IMR) who underwent combined coronary artery bypass grefting and mitral valve repair between 2000 and 2008. The patients were divided into two groups as CABG and mitral valve reconstruction using a ring and CABG and mitral reconstruction without using a ring. 73 patients were enrolled in the study. Mean age of the cases was 61.78 ± 8.44 (range between 45 to 78) and 48 of the patients (65.8%) were male and 25 were female (34.2). 38 patients (65%) were studied in group I who underwent CABG and mitral valve reconstruction using a ring and 35 patients (35%) were studied in group II who underwent CABG and mitral valve reconstruction without using a ring. The mean age of patients in group I was 63.02 ± 8.41 and their ages range between 45 and 78. The mean age of patients in group II was 60.15 ± 8.33 and their ages range between 45 and 76. 27 (71.1%) of the patients were male and 11 (28.9%) were female in group I whereas, 21 (60.0%) of the patients were male and 13 (40.0%) were female. General status, preoperative risk factors, preoperative and postoperative electrocardiograms and echocardiograms, biochemical parameters, operative findings, postoperative complications, inotropic agent requirement and dosage, Euroscore, NYHA (New York Heart Association), time of intensive care and hospitalization, evaluation of vessels to which bypass grefting was performed and postoperative follow up visit parameters were compared between two groups and results obtained were assessed statistically. In our cases, there were no statistically significant differences between two groups with regard to ejection fraction (EF), mitral regurgitation (MR), pulmonary artery pressure (PAP), left ventricular end systolic diameter (LVESD) and left ventricular end diastolic diameter (LVEDD). Postoperative echocardiograms revealed significant decrease in MR, PAP and LVEDD in group I whereas only MR rate was different in group II and there were significant differences in other parameters. Concurrent mitral valve reconstruction and CABG in presence of moderate to severe mitral regurgitation was found to decrease postoperative MR, PAP and LVEDD and improve postoperative functional capacity as well. Reconstructing the valve using a fine surgical technique rather than replacement and an additional usage of a ring may be recommended. 6 GİRİŞ VE AMAÇ Mitral kapak yetersizliği hafiften ciddiye değişen bir şekilde toplumun %80'inde görülmesi nedeni ile önemli bir sağlık sorunudur. İskemik mitral yetmezliği (İMY), koroner arter hastalığının bir komplikasyonudur.1 İMY, ciddi koroner arter hastalığı ya da akut miyokard enfarktüsü (AMI) sonrası gelişebilmekte ve geç ölüm oranlarını iki katına çıkarmaktadır. İMY, valvüler bir hastalık değil ventriküler bir hastalıktır ve AMI sonrası gerçekleşen bölgesel ve global sol ventrikül remodeling ile birlikte gelişir.2,3 İMY terimi diğer mitral yetmezliği nedenleri olan dejeneratif, miksamatöz, konjenital anomaliler, konnektif doku hastalıkları, spontan korda tendinea rüptürü, anüler kalsifikasyon,enfeksiyon,inflamasyon, travma ve kardiyomiyopatiye sekonder mitral yetmezliklerini kapsamamaktadır.4 İMY'likli hastalar diğer etyolojilere bağlı mitral yetmezliklerine göre farklı bir patoloji ve klinik gidiş sergiler; aynı zamanda daha yüksek operatif mortalite, morbidite riskine ve kötü prognoza sahiptirler.5 Günümüzde İskemik Kalp Hastalığına (İKH) ve bunun komplikasyonlarına bağlı gelişen morbidite ve mortalite oldukça yüksektir.Bunların önemli bir miktarı (%40) AMI ve onun komplikasyonları nedeniyle kaybedilmektedir.6 Özellikle son yirmibeş yılda geliştirilen yeni farmakolojik ajanlar, girişimsel kardiyoloji yöntemleri ve koroner arter bypass cerrahisindeki gelişmeler sayesinde AMI'nun yol açtığı morbidite ve mortalitede önemli bir azalma sağlanmıştır.7,8 AMI sırasında mitral yetersizliği üfurümü sıklıkla duyulabilir. Bunların büyük bir kısmı hafif mitral yetersizliğine bağlıdır ve genellikle kaybolur. Ancak papiller adale rüptürüne veya fonksiyon bozukluğuna bağlı ağır mitral yetersizliği de gelişebilir. IKH nedeniyle akut dönemde anjiyografi ve sol ventrikülografi yapılan hastaların yaklaşık %13-18'lik bir kısmında İskemik Mitral Yetersizliğine (İMY) rastlanmaktadır.9,10 Koroner bypass cerrahisine giren hastaların ise %4-5'inde İMY ile karşılaşır.11 iMY, mitral kapak cerrahisi nedenleri arasında üçüncü sırada yer alır ve mitral kapak operasyon endikasyonlarının yaklaşık %10'unu oluşturur. 12 Mitral kapak yapısını ön ve arka iki kapakçık, kordalar, papiller kaslar ve mitral anulus oluşturmaktadır. Bu yapıların herhangi birindeki yapısal ve işlevsel sorunlar akut veya kronik mitral yetersizligine yol açar. Yetersizlik nedeninin bilinmesi özellikle tedavi yaklaşımlarının belirlenmesinde önem taşımaktadır. Carpentier ve Duran'ın yaptığı ilk çalışmalar mitral kapak onarımının birçok cerrah tarafından tercih edilen tedavi şekli olmasına yol açmıştır.13,14 David ve arkadaşlarının çalışmasına göre onarım işleminde mortalite kapağın değiştirilmesine göre daha düşüktür.15 Bunun dışında onarım işleminin düşük operatif ölüm oranı, ventrikül fonksiyonlarının daha iyi korunması, antikoagulasyon tedaviye gereksinim yokluğu gibi avantajları da bulunmaktadır.16 Ancak onarım işlemi kapağın degiştirilmesine göre teknik açıdan kendine özgü zorluklar içerir ve uygulanabilirliği merkezden merkeze büyük degişimler göstermektedir (hastaların %10-90'i).17 Yine de tecrübeli merkezlerde onarım işlemi %2 perioperatif mortalite ve genel toplumun yaşam oranına yakın 10 yıllık %93'lik bir sağ kalım oranıyla oldukça güvenilirdir.18 Bununla beraber onarım işleminde ekokardiyografik değerlendirme büyük önem taşımaktadır. 7 Hızla gelişen ve yenilenen diagnostik yöntemler ve teknolojinin de yardımıyla kardiyak anatomi ve fizyopatoloji daha iyi anlaşılmaktadır. Böylece hemodinamik değerlendirmeler de daha sağlıklı olarak yapılabilmektedir. İMY'ye neden olan mekanizmaların daha iyi anlaşılması, ekokardiyografinin daha yaygın kullanımı ve yeni mitral onanm tekniklerinin uygulanması ile cesaret verici sonuçlar elde edilmeye başlanmıştır. GENEL BİLGİLER Mitral Kapak Onarımlarında Tarihçe Mitral kapak kompleks yapısına rağmen patolojilerinin büyük bir kısmında onarıma izin verir. Sinus ritminde kalan hastalarda antikoagulan kullanımına gerek kalmaması, protez kapak komplikasyonlarından sakınılmış olması, sol ventrikül performansının daha iyi olması gibi nedenlerle uygulanabilen her vakada mitral kapak replasmanına tercih edilmesi gereken bir yöntemdir.19,20 Mitral kapak tamirinin tarihçesi bir yüzyıl öncesine dayanmaktadır.İlk başarılı cerrahi girişim 1902 yılında Sir Thomas Lauder Brunton tarafından MD(Mitral darlığı) bulunan bir olguda daha az kanama yaratacağına inandığı sol ventrikül yol ile uyguladığı dilatasyonu kısa makalede bildirmiştir. Mitral darlıklı hastalarda ilk cerrahi müdahaleler 1920'li yıllarda Eliot Carr Cutler (Boston) ve Sir Henry Souttar (Londra) tarafndan MD bulunan bir olguda sol atriyal apendix yoluyla parmağını kullanarak uyguladığı tamir bildirildiyse de bu ameliyatlarda basarısızlık oranları yüksek idi.1938’de MY(Mitral yetersizliği) olan olguda anulus sirkümferensiyel dikiş koyan Glover ve Davilla modern anuloplasti tekniğinin öncüleri olmuştur. 1950 Tubbs ve Lord, Brock ve Bailey mitral komissurotomiyi daha modernize ederek uyguladılar.21,22 1955’te mitral kapak dilatörünün Logan ve Turner tarafından geliştirilmesiyle daha geniş ve başarılı kapalı komissüroyomi mümkün olmuştur.1953‘te Gibbon tarafından kalp akciğer makinası ve kardiopulmoner bypass’ın kullanıma sunulmasıyla mitral kapağın direkt cerrahi görüşü mümkün olmuş ve çeşitli tamir tekniklerinin geliştirilmesine olanak sağlamıştır. Mitral yetmezliginde direkt vizyon altında(kardiopulmoner by pass) ilk başarılı mitral onarımı (annulus plikasyonu) 1957 yılında Lillehei ve ark. tarafından bildirilmiştir.23 Kısa süre sonra Dwight McGoon korda rüptürü olan bir hastada üçgen şeklinde yaprakçık rezeksiyonu ile mitral kapağı onarmışlardır.Wooler ve arkadaşları mitral anulusun sikumferensiyel şeklini azaltmaya yönelik olarak komissüral sütürlerle anuloplasty uygulamış,Sauvage ve Wood ise romatizmal kapak hastalığında posterior kapakçığı perikard ile güçlendirerek koaptasyonu düzeltmeyi amaçlamıştır. Bunu bir çok vaka bildirimi izlemiştir. Daha sonra bu olguların azımsanmayacak bir kısmında kısa ve orta vadede ortaya çıkan rekürrensler ve kapak protezlerindeki hızlı gelişmeler mitral kapak replasmanının 1960 yılından sonra daha tercih edilen bir yöntem olmasına neden olmuştur.1961’de Star ve Edwards ilk mitral kapak replasmanını uygulamış. 1971 mitral kapak tamiri tarihinde özel bir öneme sahiptir.Carpentier MY’nin patolojik anatomisini fizyolojik bir sınıflama ile ortaya koymuş ve kendi adıyla anılan mitral ringi geliştirmiştir. İlerleyen yıllarda başta Carpentier olmak üzere bir çok cerrah mitral onarımlar üzerinde yoğun olarak çalıştılar.Çeşitli kapakçık anomalilerinin tamiri ile birlikte ringin 8 uygulanması tekniğinin önünü açmıştır.Prostetik kapakta olduğu gibi farklı tipte ringler geliştirilmiştir. 1969 yılında Carpentier tarafından ring annuloplasti konseptinin ortaya konulmasından sonra mitral kapak korunmasına ilişik yöntemler hızla artmaya başlamıştır.24 Duran ve ark. annulusun dinamik hareketlerine izin veren total fleksibl ringi (fizyoring)tanıtmışlardır. Hemen arkasından Cooley ve ark. at nali şeklinde ring uygulamasi yapmişlardır. Kapak onarımlarından sonra ortaya çikabilen sol ventrikülün çıkım yolundaki sistolik obstrüksiyonlar (Sistolik ön hareket=SAM) bir çok yazarca kullanılan ringin tipine bağlandıysa da daha sonra bunun posterior yaprakcıgın yüksekliğinin fazla olmasına ve genelde yaprakçıklardaki aşırı dokuya baglı olduğu yöndeki görüşler artmış ve bununla ilgili önlemler ortaya koyulmuştur.Özellikle birçok ringin (Carpentier,Cosgrove,St jude vb) kullanım alanına girmesi, prostetik kapakların dezavantajlarının görülmesi ve başarılı tamir sonuçlarının bildirilmesi ile birlikte tamir metodları tekrar popülarize olmuştur. MİTRAL KAPAK ANATOMİSİ: Mitral kapak anatomisinin bilinmesi, hastalıklarının iyi anlaşılması ve başarılı bir cerrahi girişim için şarttır. Mitral kapak fonksiyonel olarak beş yapıdan oluşur: 1. Mitral kapak anulusu, 2. Mitral kapağın anterior ve posterior kapakçıkları, 3. Papiller adaleler, 4. Papiller kordalar, 5. LV(Sol ventrikül) miyokard duvarı. Şekil-1 Mitral kapağın normal fonksiyonunu yerine getirebilmesi için bu beş yapının birbirleriyle uyumlu bir şekilde çalışmasına ve yeterli sol atriyal ve sol ventriküler fonksiyona ihtiyaç duyulur.(Şekil1-Şekil3)Mitral kapak ve sol ventrikül ilişkisinin iyi bilinmesi kapak çalışmasının anlaşılmasına yardım eder. Yapılan çalışmalar mitral kapak çalışmasında LV(Sol ventrikül) geometrisinin ve fonksiyonunun önemli bir rol oynadığını göstermiştir.25,26 Patolojik olay etkileme şekli mitral kapak tamirinin yapılabilirliğini etkiler.27 Mitral kapağın anulusu tamamıyla fibröz dokuyla çepeçevre sarılmıştır. Bu fibroz doku anterior yaprakçığın dış çevresine çok sıkıca yapışmıştır. Atriyum ve ventrikül kaslarıyla yaprakçıklar anulusa tutunur. Sistol esnasında anulus büzülür, boyutları küçülür.Yaklaşık çapta %26'lık bir azalma meydana gelir.28 Bu durum mitral kapağın kapanmasına büyük yardımı olur. Anulus dilatasyonuna bağlı MY sol ventrikül dilatasyonuyla karakterize kalp hastalıklarında özellikle çıkar.29 Anulus iki fibroz trigona tutunur.(ŞEKİL2) Bu trigonlar fibröz iskeletin parçalarıdır. Sağ fibröz trigon, mitral, triküspit, aortun nonkoroner kuspi ve membranöz septum arasında yerleşir. Sol fibroz trigon daha solda ve öne yerleşmiştir. Aortun sol koroner küspisi ile mitral anulus arasındadır. Bu iki fibroz trigon arasında mitral kapağın aortik kapak ile devamlılığı vardır. Bu bölgede anulus yoktur. Dolayısıyla mitral kapağın anulusunun genişlemesi özellikle posterior kapakçığı 9 etkiler. Tüm mitral kapak tamiri operasyonları bu asimetrik anuler genişleme ilkesine dayanır. Mitral kapak anuloplastisinde posterior kapakçığın çevresinin küçültülmesiyle mitral kapak alanı daraltılır. Parsiyel posterior ring anuloplasti cerrahisindeki esası budur.30 Şekil.2-A.Büyük damarlar ve her iki atrium çıkartılarak elde edilmiş bir gorüntü. Tüm kalp kapakları görülmekte. B.Fibroz kardiyak iskeletin sematik uyarlaması. Merkezde yerleşmiş olan aort kapağı kardiak iskeletin temel yapısıdır. Şekil3: Fonksiyonel Mitral kapak ünitesi Diğer kalp kapaklarının aksine mitral kapağın sadece iki kapakçığı bulunur. Ön (anteriyor) ve Arka (posteriyor) mitral kapakçıklar, yüzey alanı ve çevre uzunluğu açısından farklılık gösterir. Ön kapakçık daha geniş yüzey alanına sahip olmakla beraber mitral anulus çevresinin daha az bir kısmını oluşturur.32 Anterior kapakçık yarım daire şeklindedir ve büyüktür. Carpentier sınıflamasına33 göre Ön (anteriyor, Al), orta (middle, A2) ve arka (posteriyor, A3) olmak üzere 3 segmenti bulunur.(ŞEKİL1)LV giriş yolu ile çıkış yolunu birbirinden parsiyel olarak ayrılır. Mitral kapak aynı zamanda sol ventrikül çıkış yolunu oluşturan yapılardan birisidir. Posterior mitral kapakçık dikdortgen şeklindedir ve midye şeklinde olması nedeniyle skallop adı verilen üç bölüme ayrılır. Normal kişilerin %90'ında orta skallop en büyük skalloptur. Bazen anterolateral veya posteromedial skallop diğerlerinden büyük olabilir. Posterior mitral kapak prolapsusunda etkilenen genelde orta skalloptur ve korda rüptürü olaya eşlik edebilir. Arka kapakçık daha az yüzey alanına sahip olmakla beraber mitral anulus çevresinin daha büyük kısmını kaplar. Sahip olduğu 3 segment 10 dış (lateral, PI), orta (middle, P2) ve iç (medyal, P3) segmentlerdir.Her iki mitral kapakçığın alanı yaklaşık aynıdır. Anterior kapakçığın boyu posterior kapakçığın boyunun iki katı kadardır. Fakat anterior kapakçığın anuler uzunluğu, posterior kapakçığın anuler uzunluğunun yarısı kadardır.31 Komissürler kapakçık dokusundaki, kapakçıkların birbirlerinden ayrılma bölgelerinde bulunan girintilerdir. Mitral kapak komissürleri ise ön ve arka yerleşimlidir. Mitral annulus belirli bir düzlemde yerleşim göstermeyip "eger" şeklindedir ve en yüksek bölümü ön kapakçık, en alçak bölümü arka komissür düzeyindedir.34 Yine iki tane olan papiller kaslar ise ön-dış, (anterolateral) ve arka-iç (posteromedyal) olarak adlandırılır. Sol ventrikül serbest duvarından çıkan anterolateral ve posteromedial kaslar her iki mitral komissürün altında bulunurlar. Her papiller adaleden çıkan kordalar yelpaze gibi uzanarak komissürlerin hemen yanında bulunan her iki kapakçığın serbest kenarına veya posterior kapakçığın iki yan yana olan skallopuna yapışır. Komissural kordaların yapıştığı yerler komissürün yerini kesin olarak gösterir. Komissural kordaların boyları ender olarak uzadığı için, cerrahi kapak tamirlerinde kapakçıkların uygun kapanıp kapanmadığını anlamak için bir referans noktası olarak kullanılabilirler. Anterolateral papiller kas posteromediyaldekine oranla daha büyük, annulusa daha yakın ve genellikle tek başlıdır. Papiller adalelerin tabandan giren santral arterlerce beslenirler. Bunlar terminal arterlerdir. adale içinde 4-5 dal verirler. Ekstrapapiller subendokardiyal pleksus ile anastomozları olabilir. Papiller adaleler tıkayıcı koroner hastalığından çok fazla etkilenirler.Papiller adaleler epikardiyal koroner arterden köken alan penetran dallarla beslenirler. Papiller adalelerin tepe noktalarını beslemek için koroner arterler miyokardiyal serbest duvarın tüm kalınlığı boyunca uzanmalı ve serbest duvarın kalınlığının bir ya da iki misli uzunluğunda papiller adalelere ulaşmalıdır. Bu durum papiller adale uçlarının beslenmesini oldukça güçleştirir. Posterior papiller adale, sağ koroner arter (RCA) ya da sirkumfleks arterin marginal dallarından beslenir.(Şekil3) Sağ, dominant koroner beslenmesi olan hastaların %68 inde posterior papiller kadalenin tümü ya da bir kısmı sağ koroner arterden (RCA) beslenir. Sol dominans gözlenen hastalarda ise posterior papiller adale sirkumfleks arterden beslenir. Bunun tersine anterolateral adalenin beslenmesi sol ön inen (LAD) ve sirkumfleks koroner arterlerden kaynaklanan ikili (dual) sistemle olur ve bu daha üstün kollateral perfüzyon sağlar. Diğer yandan anterolateral papiller adale, daha geniş, ve kısa olduğu için iskemi ve rüptüre posteromediyal papiller adaleye göre daha az egilimlidir. Hastaların %90'ında posteriormediyal papiller adalenin beslenmesi dominant sağ koroner arterden(PDA) tek damara bağımlı olduğundan posterior papiller adale infarktı, dual beslenmesi olan antero-lateral papiller adale infarktına göre dört kat fazla gözlenmektedir. Sol ventrikül kasını sağ ön oblik pozisyonda apikal, anterolateral, anterobazal, inferior, posterior ve posterobazal bölgelere ayırabiliriz. Miyokard hastalığına, iskemik kalp hastalığında ve intraventriküler ileti bozukluklarında kalbin bu koordineli kasılması devam ettirilemez. Bu durumlarda etkilenmiş miyokard hücreleri normal olanlardan geç kasılabilir, hiç kasılmayabilir veya paradoks hareket gösterebilir. Ventrikül duvar hareketlerini; normal, hipokinetik, akinetik, diskinetik ve anevrizmatik diye sınıflandırmak mümkündür.(Şekil 4) Bozulmuş ventriküler duvar hareketlerini ventrikül performansında etkisizdir. Hatta, ventriküle mekanik ve metabolik yük oluşturur. 11 Normal bir mitral kapak fonksiyonun sağlanabilmesi için aşağıdaki anatomik özelliklerin bir arada bulunması gerekmektedir 1-Mitral kapak alanı kanın rahatça sol atriumdan sol ventriküle akmasını sağlayacak genişlikte olmalıdır. 2-Yaprakçıkların toplam alanı mitral orifisin sistol sonu alanından fazla olmalıdır. 3-Kalp siklusunun her safhasında yaprakçıkların birbirine bakan serbest kenarları ventrikül kavitesi içinde birbirleri ile aynı düzlem üzerinde olmalıdır. 4-Korda tendinealar yaprakçıkların birbirleri ile uygun ilişkisini sürdürmesine olanak sağlayacak derecede yeterli uzunlukta olmalıdır. 5-Korda tendinealar kalp siklusunun her safhasında aynı gerilim altında olmalıdır.Bu noktada papiller kasların kontraktilitesi de önem arzetmektedir. 6-Atrioventriküler ring dinamik bir yapıda olmalıdır.Şöyle ki; ringin çevresinin 2/3 kısmı atriyal 12 ve ventriküler kas kitlesine oturmuştur.Diyastolde genişler ,atriyal ve ventriküler sistolde küçülür. 7-Yaprakçıkların ayrı ayrı kendi bütünlükleri tam olmalıdır. MİTRAL YETMEZLİĞİ Mitral yetersizliği nedenleri. Akut 1-Yapısal (korda rüptürü, iskemik papiller kas fonksiyon bozukluğu veya rüptürü) 2-İnfeksiyoz (infektif endokardit) Kronik 1-Yapısal (prolapsus, flail kapak ve korda rüptürü, "flail" kapak ve iskemik papiller adale fonksiyon bozukluğu veya rüptürü, mitral anulus kalsifikasyonu) 2-İskemik ve fonksiyonel (dilate kardiyomiyopati beraberinde anular dilatasyon) 3-İnfeksiyoz (infektif endokardit) 4-İnflamatuar(Romatizmal ateş,konnektif doku hastalıkları) MEKANiZMALARINA GÖRE MiTRAL YETMEZLiKLER Mitral yetmezlik mekanizmaları Carpentier tarafından 1983 yılında 3 tipe ayrılmıştır.Ekokardiografik değerlendirmede bu derecelendirmenin yapılması tedavi yaklaşımında büyük öneme sahiptir.(35)(Şekil 5) Tip 1 de yaprakçıkların hareketleri normaldir. Ancak annuler dilatasyon veya yaprakçıklardaki defektler nedeniyle santral mitral yetmezlik ortaya çıkar. Anuler dilatasyon olmaksızın normal kapak hareketleri varken yaprakçıkta perforasyon olması da bu gruba girmektedir.Sistolde her iki yaprakçık da anuler planın altında kalır ve diyastolde normal olarak açılır.Tipik olarak tip 1 yetmezlik iskemi veya endokarditin bir sonucudur.Ancak romatizmal veya dejeneratif nedenlerle de izole anuler dilatasyonda görülebilir.Anuler dilatasyon genelde posterior yaprakçık bölgesinde gelişir,zira anterior bölgede anulusun dilatasyonu ve sol fibröz trigonun sağlam yapısı nedeniyle önlenmektedir. Tip 2'de yetmezlik nedeni yaprakçıklarda ortaya çıkan prolapsus halidir.Yaprakçık prolapsusuna neden olan artmış yaprakçık hareketinin varlığına bağlı olarak görülür.Bu uzamış veya rüptüre olmuş bir kordadan kaynaklanabilir.En sık dejeneratif veya iskemik sebeplere bağlı olarak gelişir.Aşırı yaprakçık hareketi sıklıkla sıklıkla posterior yaprakçıkta görülür ve prolapsusa neden olur.Prolapsusla yaprakçığın serbest kenarları sistolde anterior yaprakçıkla karşılıklı gelemez ve anuler planın üzerine çıkar.Korda uzaması, korda ve papiller adale rüptürü veya bunların kombinasyonu nedeniyle oluşabilir. Tip 3'de ise kapakçıklardaki hareket kusurları tam kapanmaya mani olarak kaçaklara neden olur.35Kısıtlanmış yaprakçık hareketleri,3a diastol sırasında,3b sistol sırasında olur. Tip 3’de sistolde etkilenmiş yaprakçık,kapanmanın sağlanması için ulaşılması gereken 13 noktaya gelmediği için oluşur.Bu tip en sık romatizmal hastalarda bulunur.İskemik mitral yetmezliğinde enfarkte ventriküler duvarı da kısıtlamış yaprakçık hareketine neden olabilir. Şekil-5 14 İSKEMİK MİTRAL YETERSİZLİĞİNİN PATOFİZYOLOJİSİ : Tarihsel olarak bakıldığında İMY'nin mekanizması ilk olarak Burch and De Pasquale tarafınca 1963'de tanımlanmaya çalışılmıştır.37 Araştırıcılar İMY'ni o yıllarda papiller adale disfonksiyonuna bağlamıştır.37 Ancak daha sonra gerçekleştirilen deneysel38 ve klinik çalışmalarla39 kronik İMY'nin sol ventrikül remodeling sonrası gelişen geometrik distorsiyon ile papiller adalenin posterior ve apikal yer değistirmesiyle geliştiği gösterilmiştir. Papiller adalenin bu şekilde yer değiştirmesi gerginleşen kapakçıkların inkomplet koaptasyonuna neden olmaktadır39. Yapılan klinik çalışmalarda kantitatif ölçümlerle elde edilen bilgiler ışığında yüksek dereceli regürjitan volümün, ejeksiyon fraksiyonundan bağımsız olarak yüksek mortalite ile birlikte olduğu saptanmıştır.36 İskemik mitral yetersizliği, mitral kapağı oluşturan yapılardan biri veya birkaçının fonksiyon bozukluğunun bir sonucu olarak gelişir. Bunları kısaca şu şekilde özetleyebiliriz: 1. Anulusun sistol sırasında kontrakte olamaması veya dilatasyonu,(şekil 6-F) 2. LV miyokard duvarının papiller adaleler (özellikle PMP) ile anulus arasındaki mesafeyi kısaltamaması, hatta bu mesafenin pasif olarak artması,(şekil 6-D) 3. Papiller adalelerin rüptüre olması, kontrakte olamaması ve/veya elongasyonu veya kordaların disinsersiyonu, 4. Mitral yapraklardaki anomaliler.11 MY'de ventriküler boşalmaya direnç azalmıştır. LV izometrik kontraksiyonu ve erken sistolik fazda aort kapak açılmadan sol atriyum içine kaçış başlar ve sol ventriküler volüm azalır.40 Regürjitan volümün miktarı ventrikül boşalmasına karşı olan dirence, sol atriyal basınca ve kapaktaki yetersizliğin miktarına bağlıdır. Regürjitan orifisin anlık alanı ve LVLA(Sol ventrikül-Sol atrium) gradiyent farkı regurjitan volümü belirler. Akut mitral yetersizliği gelişimi (endokardit, papiller kas rüptürü gibi) ile sol atriyuma giren kan akımı sol atriyal basınçta ani bir yükselmeye yol açarak pulmoner hipertansiyon ve konjesyona neden olur. Kronik mitral yetersizliğinde ise sol atriyum ve ventrikül, mitral yetersizliğinin fazla hacim yüküne karşı genişleme ile yanıt verirler. Bu sayede çember içi basınçlar normal sınırlar içerisinde tutulur. Kanın düşük basınçlı sol atriyuma atılmasının getirdiği ardyük azalması sol ventrikül genişlemesi ile dengelenir ve duvar stresi ile ejeksiyon fraksiyonu normal sınırlar içerisinde kalır. Degişken süreli bir dönemi kapsayan bu degişikliklerin sonunda hacim yükünün stresi altında kalan ventrikülde fonksiyonlar azalmaya başlar ve hastada kalp yetersizliği gelişir. 15 Şekil. 6-Sol ventrikülün uzun eksen enine kesit çizimleri. A ile belirtilen ventrikül barları diyastol (D) ve sistol (S) arasındaki anuler çap değişimini göstermektedir. PM-A ise, diyastol ve sistol sırasında papiller adalenin en uç noktasından orifis düzlemine olan uzaklığı belirtir. A ve B şekilleri, normal ventrikül diyastol ve sistolünü, C ve D şekilleri ise papiller adalenin merkezi etrafındaki papiller adalenin infarktüsünü, E ve F şekilleri ise çok geniş infarktüsünü gösteriyor. AMY(Akut mitral yetmezliği) ve KMY'nin(Kronik MY) LV üzerine etkileri karşılaştırılacak olursa LVEDV(Sol ventrikül enddiastolik volüm), LVEDP(Sol ventrikül enddiastolik basınç) ve LV yarı çapı her iki durumda da artmıştır. Fakat KMY'de bu artış daha azdır. AMY'de pik sistolik duvar gerilimi önemli derecede artmıştır. KMY'de sistolik duvar geriliminde önemli artış olmamış, hatta düşmüştür. Miyokard liflerinin fraksiyonel kısalması KMY'lilerde AMY'lilerden daha fazladır.41 Deneysel çalışmalarda yapılan ileri MY'ye rağmen miyokardiyal O2 tüketiminde önemsiz miktarda artma olmuştur. Çünkü ventriküler afterload azalmış, tansiyon gelişimi için harcanan enerji azalmış, miyokard liflerinin kısalma hızı artmıştır. Bu ise miyokardiyal O2 ihtiyacını fazla artırmaz.42İleri MY'de başlangıçta EF(Ejeksiyon fraksiyonu) , fraksiyonel kısalma (FS), sirkumferensiyel lif kısalma hızı (VCF) gibi ejeksiyon fazı indekslerinde sıklıkla küçük yükselmeler olmuştur. Bu kompanzatuvar bir durumdur ve azalmış afterload neticesinde oluşur.43 Hastalar ciddi semptomatik olduklarında EF, FS, VCF genellikle normalin altına iner. Kronik diyastolik yüklenmenin yaptığı sarkomer boyundaki uzama onun maksimum verimle çalışabileceği sınırı aştığında kontraktil durum büyük hasar görmeye başlamış demektir. Yine de KMY'ye ikincil belirgin kalp yetersizliğinde bile EF, FS, VCF'de önemsiz azalmalar olabilir.42,43 KMY'de bu determinantların normal değerlerinin bile bozulmuş fonksiyonu yansıtabileceği unutulmamalıdır. Değerlerdeki hafif azalmalar (%40-50) kontraktil bozulmanın şiddetli olduğunu ifade eder. EF'si %40'in altında olan hastalarda ilerlemiş miyokardiyal fonksiyon bozukluğu vardır. Bu hastalar operasyon açısından yüksek riskli hastalardır. 16 IMY'den bahsedebilmek için şu kriterlere dikkat etmek gerekir: a)Mitral yetersizliğinden önce miyokardiyal iskeminin teşhis edilmiş olması b)Romatizmal kalp hastalığı hikayesinin bulunmaması c)Mitral kapakta kapakta belirlenen bir konjenital defektin bulunmaması gerekir. PREVALANS AMI'unu takiben erken dönemde %17 ile %55 hastada mitral sistolik üfürüm ve ekokardiyografi bulguları ile IMY geliştiği gösterilmiştir.44,45 Koroner anjiografi yapılan hastaların %3'ünde,46 koroner arter bypass cerrahisi uygulanan hastaların %4-5'inde IMY saptanmıştir.47 Hickey ve ark., kardiyak kateterizasyona alınan semptomatik koroner hastalığı saptanan 11748 hastanın %19'unda (2343 hasta) ventrikülografik incelemede mitral yetmezliği saptamışlardır.46 Anterior AMI geçirenlerin %46 sında, posteroinferior AMI geçirenlerin %35'inde infarktusü izleyen 48 saat içinde Doppler ekokardiyografi ile IMR gelişimi gösterilmiştir.48 Tcheng JE ve ark., AMI sonrası ilk 6 saat içinde gercekleştirilen kardiyak kateterizasyonda IMY görülme oranını %18.2 olarak belirlemişlerdir.49 Bu hastaların %3.4'ünde mitral yetmezliği ciddidir.49 SAVE (Survival and Ventricular Enlargement) adlı çalışmada da AMI sonrası 16 günde kardiyak kateterizasyona alınan 727 hastada IMY gelişme insidansı %19.4 (141 hasta) olarak saptanmıştır.50 Ancak SAVE çalışmasmda yalnızca düşük ejeksiyon fraksiyonu olan hastalar çalışmaya alınmış, ciddi mitral yetmezliği olan hastalar ise çalışma dışı tutulmuştur. Yine aynı çalışmada, IMY diğer nedenlerden bağımsız post-MI mortalite nedeni olarak belirlenmiştir.50 AMI sonrası ilk 30 günde ekokardiyografi ile değerlendirilen 773 hastalık bir başka populasyon-bazlı çalışmada ise mitral yetmezliği %50 oranlarında bulunmuştur.51 Bu çalışmadaki hastaların %12'sinde mitral yetmezligi derecesi ciddi olarak saptanmıştır.51 AMI sonrası gelişen IMY'nin fizik muayene, ekokardiyografi, kardiyak kateterizasyon ile saptanma sıklıkları ve IMY'nin sonucu Tablo 1'de özetlenmiştir. İMY, mitral kapak cerrahisi nedenleri arasında üçüncü sırada yer alır ve mitral operasyon endikasyonlarının yaklaşık %10'unu oluşturur.11,12 Erken dönemde MY delili olarak çıkan üfürümlerin bir kısmı ventriküler remodelling sonucu kaybolur. Bu hastalarda, iskemik hastalığı sekonder olarak papiller adale hasarı, LV duvar hasarı veya anulus dilatasyonu vardır. Bunlardan birisi ya da bir kaçı bir arada olabilir. Bu hastalarm büyük çoğunluğunda hafif formdan şiddetli forma kadar değişen oranlarda MY vardır. Hickey, orta ve şiddetli MY olan hastaların %58 inde LMC(Sol ana koroner) veya üç damar hastalığı olduğunu bulmuştur.53 Yine bir başka araştırmada, AMI sonrası şiddetli MY olan hastaların %55-60'ında üç damar hastalığı, %25-30'unda iki damar hastalığı bulunmuştur.54 MY olmayan fakat mitral prolapsusu, korda incelmesi veya uzaması gibi mitral kapak anormallikleri olan hastalarda İMY için birer adaydır. AMI sonrası kardiyojenik şok gelişen hastaların araştırıldığı Shock Trial Registy'ye göre kardiyojenik şok nedenleri arasında IMY %7 ile sol ventrikül yetmezliginden sonra ikinci sırayı almaktadır (Şekil 7).52 Bazı hastalarda erken dönemde görülen mitral yetmezliği üfürümü geçiçidir ve ventriküler remodeling sonrası kaybolabilmektedir. Diğer yandan AMI sonrasi kronik olarak IMY'nin kalıcı olması yüksek mortalite ile birlikte seyretmektedir.36 17 AMI sonrası IMY prevalansı Fizik muayenede mitral sistolik üfürüm %20-55 Ekokardiyografi kanıt (AMI sonrasi ilk 30 günde) %50 Kardiyak kateter (AMI sonrasi ilk 16 günde) %19.4 Tablo1: Akut ve kronik iskemik mitral yetmezliğinde prevalans; tanının fizik muayene ve görüntüleme yöntemleri ile tanımlanması. Rüptür%1.4 Sağ ventrikül yetmezliği %2.8 Ventriküler septal rüptür Şekil 7: Mitral yetmezligi %7 Şekil 7: Shock çalışması sonuçlarına göre AMI sonrası kardiyojenik şok nedenleri arasında IMY %7 ile sol ventrikül yetmezliğinden sonra ikinci sırayı almaktadır. İskemik Mitral Yetersizliğinin sebep oldugu klinik durumları iki bölüme ayırabiliriz: 1.AKUT MİTRAL YETERSİZLİĞİ (AMY) : AMİ seyrinde sıklıkla MY üfürümü duyulabilir. Bunların büyük çoğunluğu hafif MY'ye bağlıdır ve süratle kaybolur. Akut fazda yapılan anjiyografilerde %13-18 oranında MY görüldüğü bilinmektedir.9,10 AMY, AMİ'nin erken gelişen ve ağır bir komplikasyonudur. Çoğu hastada LV inferior duvar infarktüsü esnasında AMY gelişir.55,56 Posteroinferior duvar infarktüslerinin %60'ında, anterior duvar infarktüslerinin ise %46'sında Renkli Doppler EKO ile MY tesbit edilmiştir. Bir çalışmada AMI sonrası ilk 6 saat içinde anjiyo yapılan hastaların %18.2'sinde hafif-orta, %3.5'inde ise ileri MY tesbit edilmiştir.10 ileri MY, papiller adalenin kopmasına veya şiddetli iskemi neticesi 18 disfonksiyonuna bağlıdır.(Şekil 8-Şekil 9) AMI sonrası ileri MY gelişen hastaların %50'sinde papiller adale rüptürü(PAR) olduğu düşünülmektedir. AMY, AMI'nin az rastlanan bir komplikasyonu olarak trombolitik tedavi sonrasında daha da az görülmeye başlamıştır.50,53 a)Papiller Adale Rüptürü (PAR): AMI’li olguların %1 kadarında PAR gözlenir. Sildiği ventrikül septum rüptüründen biraz daha azdır. Rüptürlerin %75'i posteromedial papiller adalede(PMP), %25'i ise anterolateral papiller(ALP) adalede görülür.55,57,58 Bazı yayınlarda PMP'nin, ALP'ye göre 6-12 kat daha fazla tutulduğu belirtilmektedir. Birçok Mİ olgusunda papiller adalede nekroz oluştuğu saptanabilmesine rağmen yırtılma daha seyrek görülmektedir.60 Şekil 8: Posterior-mediyal papiller adale rüptürü. Papiler adale rüpürü AMI’ünü takiben %1'den az oranda gelişmektedir (Şekil 8). AMI sonrası gelişen papiller adale rüptürü hayatı tehdit eden mitral yetmezliğine neden olur. Spontan prognoz katastrofiktir; ilk 24 saatte mortalite %75, ilk 48 saatte ise %95'tir.61,62 İnkomplet rüptürlerde prognoz biraz daha iyidir. Papiller adaledeki komplet rüptür akut infarktüsü izleyen ilk yedi günde oluşurken; parsiyel rüptür infarktüsü izleyen ilk üç ayda oluşabilmektedir. Papiler adaledeki rüptür tüm kası tutabilceği gibi sadece kordaların başlangıç noktası olan tepesini de tutabilir. Enfarktüsü izleyerek adale rüptürü olmadan da adale disfonksiyonuna bağlı olarak ciddi mitral yetmezliği gözlenebilir. Bu fenomenin nedeni papiller adalenin oturduğu sol ventrikül duvarında infarktüs gelişmesidir. Ventrikül duvarı infarktüs sonrası ciddi anlamda hemorajik ve frajil yapıdadır ve Carpentier Tip-II mitral kapak yetmezliğine neden olur. Papiller adaledeki rüptür sonucu gelişen akut mitral yetmezliği sonrasında, sol ventriküldeki volüm transferi için ekstra bir yolak devreye girer. Yetmezlik sonucu geriye kaçan kan volümü, pulmoner venlerden gelen kanla birleşerek sol ventriküldeki dolumu artırır ve bunun sonucunda sol ventrikülde sarkomer gerginliği ve diastol sonu volüm artar. Bu yeni gelişen yol, afterload ve sistol sonu volüm düzenlemesi yaparak sol ventriküler ejeksiyonunu düzenler. Volüm artışına hazırlıksız olan sol ventrikül ve sol atriyumdaki bu durum sol ventrikül doluş basıncını artırır. Bu noktada sol ventrikül sistolik fonksiyonları normaldir. Akut mitral yetmezliği gelişen hastaların çoğunluğu cerrahiye giderken, cerrahiye alınmayan geri kalan hastalar kaybedilir veya kronik kompanse faza ilerlerler.63,64PAR, genellikle AMI'den 2-7 gün sonra ani gelişen akut akciger ödemi tablosu ile ortaya çıkar. Akciger ödemi tablosu, ventrikül septum rüptüründen daha ağırdır. Kuvvetli pansistolik üfürüm, EKO'da mitral kapakçıklardan birinin serbest olarak sallanması, Doppler EKO ile yoğun MY'nin gözlenmesi ile tanı konulur. Trill genellikle hissedilmez. Üfürüm bazen, basınçlarda dengelenme nedeni ile belli belirsiz olabilir. 19 Şekil 9-Posterior papiller adalenin rüptürüne anatomik örnek. Akut akciğer ödemi tablosunda, özellikle ilk kez, inferior infarktüslü bir olguda hemodinamik durumu açıklayacak bir neden yoksa mutlaka AMY'den şüphelenilmeli, mutlak ve derhal EKO yapılmalıdır. PAR'in klinik ve anjiyografik özellikleri, bu komplikasyonun bulunmadığı olgulardan farklılıklar göstermektedir. Bu grup hastalar yaşlı olup, diyabet sıklığı daha az, hipertansiyon daha fazla, öyküde anjina ve/veya geçirilmiş infarktüs sıklığı ise daha yüksek olan hastalardır.71,72 PAR'ünde LAD tıkanıklığı dolayısıyla anterior infarktüs hemen hiç görülmez. PAR olgularında infarkt alanı göreceli olarak kısıtlıdır. Bu nedenle de cerahi olarak yetersizliğin ortadan kaldırılması medikal tedaviye göre büyük üstünlük sağlamaktadır.58,73 b)Papiller adale disfonksiyonu : Apikal sistolik üfürümle birlikte hemen daima komşu duvarda da hareket bozukluğu ile beraber olan daha iyi seyirli bir durumdur. Rüptürde olduğu gibi büyük çoğunlukla PMP tutulumu söz konusudur. Üfürüm pansistolik, geç sistolik veya erken sistolik olabilir. Önemli LV fonksiyon bozukluğu bulunan hastalar haricinde hemodinamik bir bozulmaya neden olmaz. Koroner anjiyografik bulgularda PAR'a göre çok damar hastalığı olasılığı, diyabet sıklığı, LV fonksiyon bozukluğu daha fazla görülür.71 Son yıllarda, iskemi sonucu oluşan papiller adale disfonksiyonunun kendi başına AMY oluşturamayacağı ve bu hastalardaki AMY'nin nedeninin aslında papiller adalenin bağlı olduğu LV duvarının disfonksiyonundan kaynaklandığı anlaşılmıştır.(Şekil 10) Buna göre, iskemik LV duvarının sistolde dışa kabarması, papiller adaleyi apekse doğru çekerek (apikal dislokasyon) veya yana çekerek (lateral dislokasyon) mitral yaprakların birleşmesinin bozulmasına neden olur. 74,75 20 Şekil 10-İnferobazal infarktüs sonrası iskemik mitral yetersizliği gelişmesinin mekanizması. 2.KRONİK MİTRAL YETERSİZLİĞİ(KMY) : İskemik kalp hastalığına bağlı ortaya çıkan şiddetli KMY'ye çok sık rastlanmaz.İskemik kalp hastalığı olan hastaların %3'ünde görülür.Bunlar, koroner anjiyografi ile hastalığı ispatlanmış olanlardır. Kronik IMY'nin fizyopatolojisinde çesitli subgruplar olduğu gözlenmektedir.1 1994 yılında Oury ve arkadeşlarının65 yapmış oldukları kategorizasyona göre kategori I'de koroner kalp hastalığı ile mitral kapak patolojilerinin eşzamanlı olduğu grup yer almaktadır; ancak bu grup günümüzde IMY tanımlaması dışında bırakılmaktadır.2,3 Oury kategori II'de annuler dilatasyon, anevrizma formasyonu, sol ventrikül geometrisinde bozulma ve papiller adale yer değiştirmesi sonrası gelişen fonksiyonel IMYleridir. Kategori III'te ise papiller kas nekrozu, fibrozisi, elongasyonu ya da rüptürü sonucu gelişen organik nedenler mevcuttur.25 Carpentier mitral kapak fonksiyonel klasifikasyonuna göre iki potansiyel mekanizma IMY'de öne çıkmaktadır. En sık gözlenen patoloji mitral kapakçıkların normal olduğu, papiller adale geometrisinin bozulması ile papiller kas tepe noktalarının deviasyonu ve mitral kapağa kordal bağlanma noktalarının yer değistirmesi ile oluşan kapakçıklarda kısıtlanmış hareket (Carpentier Tip III-b) ile gelişen fonksiyonel mitral yetmezlikleridir. 66,67 Ayrıca sol ventrikül genişlemesine sekonder posterior annuler dilatasyon ve annuler kasılmanın kaybı (Carpentier Tip-I) mitral kapak koaptasyonunun daha da bozulmasına neden olur. Sol ventrikül ve mitral kapak apparatusu arasındaki geometrik ilişkinin bozulması lokal sol ventrikül remodeling kavramı ile açıklanmaktadır.68 Papiller adale yer degiştirmesi, kısıtlanmış kapakçık hareketi ve IMY arasındaki ilişkiyi göstermek için çok sayıda deneysel çalışma gerçekleştirilmiştir. Koroner damarlardaki oklüzyon ile gelişen iskeminin şiddeti arasındaki ilişki Lianeras ve arkadaşları tarafınca gösterilmiştir.69,70 Araştırıcılar koyunlarda sirkumfleks arterin iki obtuse marginal dalının ligasyonunu takiben posterior papiller adaleyi de içine alan infarktüs modellerinde sol ventrikül hacminin %23'ünü kapsayan AMI gerçekleşmişlerdir.70 (çalışmada, 8 hafta içinde progresif olarak artan sol ventrikül dilatasyonuna sekonder ciddi mitral yetmezliği geliştiği gösterilmiştir. Sirkumfleks dallarının yanı sıra posterior descending arter de bağlandığında sol ventrikül hacminin %32'sini kapsayan infarktüs gercekleşmiş ve deney akut ciddi mitral yetmezliği gelişimi ile sonuçlanmıştır.70 Klinik ilerleyiş açısından bakıldığında, akut mitral yetmezliği gelişmeyen veya akut dönemde cerrahiye alınmayan hastalardaki patolojik hemodinamik ilerleyiş şu şekilde olmaktadır; kronik mitral yetmezliği orta dönemlerinde sol ventriküler eksantrik hipertrofiyle bu durumu kompanze etmeye çalışır. Kontraktil fonksiyonların normal veya normale yakın olduğu bu fazda ejeksiyon fraksiyonu artar. Hastalar asemptomatiktir ve günlük aktivitelerini sorunsuz yaparlar. Aylar süren bu aşamadan sonra hastalar kronik dekompanze faza girerler. Bu aşamada sol ventrikülde kontraktil disfonksiyon gelişir, sol ventrikül ejeksiyon fraksiyonu bozulur ve sistol sonu volüm artar. Sol ventrikül dolum basınçları artarak hastada konjestif kalp yetmezliği semptomları ortaya çıkar.63,64 KMY, normal ventrikül tarafından yıllarca iyi tolere edilir. Persistan ve ileri MY kural olmamakla birlikte genellikle orta dereceli veya şiddetli LV disfonksiyonu ile beraberdir ve bu hastalarda prognoz kötüdür.53 21 İskemik kalp hastalığı ile bir arada bulunan MY'nin %50 nedeni romatizmal ateş,miksomatöz dejenerasyon gibi nedenlerdir. Diğer %50'lik kısmında sebebin iskemiye bağlı olduğu düşünülür. Bunun ayırımı, özellikle operasyon esnasında güçtür. Papiller adalede nekroz, skar, fibrozis bulunuşu cerraha yardımcı olabilir. Bunun yanı sıra lokalize bir yetmezlik AMI'ni takip edebilir. Yetmezlik PM(posteromedial) veya AL(anterolateral) komissür bölgelerinden birinde veya her ikisinde de olabilir.76-78 İskemik hasar AMİ gibi kalıcı ise; MY papiller adalenin kalıcı iskemik disfonksiyonu sonucu rüptür olmaksızın, papiller adalenin skarı, kısalması veya fibrozisiyle birlikte çıkabilir ve kronik bir seyir izler. İyileşmiş AMI hastalarında papiller adaleye komşu miyokard duvarındaki diskinezi MY nedenidir. Geçirilmiş infarktüs sonrası ve devam eden iskemik süreç sırasında bozulan sistolik fonksiyonla birlikte artan ventrikül içi volümler (EDV, ESV) ventrikül boyutlarında genişlemeye yol açar. Kordalar ve papiller adaleler arasındaki ilişki bozulur.79 Bu durumun ilerlemesiyle anulus dilatasyonu gelişir. Dilate olan mitral anulus ile birlikte mitral kapağın kapanışında yetmezlik oluşur. iskemik kalp hastalığına ikincil gelişen KMY'de santral kaçak gelişebilir. Bu kaçağın şiddeti, disfonksiyonun şiddetiyle değişkenlik gösterir. Mitral anulus veya LV dilatasyonu, inferior duvar fonksiyon bozukluğu, posteromedial papiller adalenin apikal yer degiştirmesi veya ön ve arka yaprakların hareketindeki kısıtlılık sonucu oluşan KMY mitral tamir yöntemleri ile düzeltilebilir. İSKEMİK MİTRAL YETERSİZLİĞİNDE KLİNİK BULGULAR VE TEŞHİS : IMY'de klinik hastalığının çıkış sürecine göre değişiklikler gösterir. AMY'de klinik çok dramatik gelişirken, KMY'de daha yavaş ve iyi seyirli bir durum söz konusudur. KMY'de ön planda olan yakınmalar ve bulgular iskemik kalp hastalığına aittir. AMY'de ise ön planda olan MY bulguları, LV fonksiyon bozukluğuna bağlı gelişen bulgular olabilir. KMY’li hastalarda anjina, dispne, ortopne ve çarpıntı olabilir. Efor kapasiteleri azalmıştır. ileri ventrikül fonksiyon bozukluğu olan olgularda eforla akciğer ödemine girebilirler. Bu durumda öksürük ve köpüklü balgam görülebilir. Kronik yorgunluk, halsizlik, güçsüzlük olur. KMY'li hastalarda pulmoner hipertansiyon gelişmişse ortopne ortaya çıkabilir. Kordal rüptür, özellikle de total rüptürde hızla hareket ederek hastanın hayatını kurtarıcı etkin tedaviye zaman kaybetmeden başlamak gerekir. Hastada daha önceden bulunan anjina, dispne, geçirilmiş MI'ne ait bulgular tanıda hekime yardımcı olur. PAR travma, infektif endokardit gibi nedenlere bağlı olarak görülebilse de en temel sebep AMI'dur. Akut ileri MY gelişen hastalarda LA ve Pulmoner venöz kompliyans çok önemlidir. Kompliyansı normal veya azalmış olan bu hastalarda LA hacim ve basınç artışı olur. AMI nedeniyle kontraktil durumu bozulmuş düşük CO(Kardiak output), düşük yada normal EF olan hastalarda ortaya çıkan AMY ileriye doğru olan CO'yu daha da düşürür ve belirgin sol ventrikül yetmezlik bulguları ortaya çıkar. Pulmoner konjesyon, ödem, renal perfüzyon bozukluğuna baglı oligürü görülür. Serebral perfüzyon bozukluğuna bağlı bilinçte bozulma olabilir. Artan sempatik aktivasyona bağlı taşikardi, periferik vazokonstrüksiyona bağlı periferik siyanoz ve ekstremitelerde soğuma olur. Pulmoner vasküler sistemdeki artan direnç nedeniyle sağ ventrikül etkilenirse periferik ödem, hepatomegali gibi sağ yetmezlik bulguları kliniğe eklenebilir. AMI komplikasyonu olarak birkaç saat ile 14 gün içerisinde gelişen PAR'ne bağlı olarak AMY gelişebilir. Olağan şekilde AMI'den sonra 2-7 gün içerisinde hipotansiyon, akciğer ödemi veya her ikisi birden görülebilir.58 Bu durum klinik kötüleşmenin sinyali olabilir. Hastada 22 dinlemekle yeni çıkan apikal holosistolik veya dekreşendo tarzında üfürüm olabilir. A2'den önce üfürüm sonlanır. KMY'deki üfürmeden daha yumuşak, daha düşük frekanslıdır. LV'e ait S3 genelde beraberinde vardır.80 Total rüptürden ziyade parsiyel rüptür vardır. Total rüptürde üfürüm sıklıkla işitilmez ve oldukça ölümcül seyirlidir.59,81 Özellikle PMP'nin korda rüptüründe yetmezlik jeti anteriora doğru olur. Dolayısıyla aortik köke komşu atriyal septuma çarpan jet üfurümü kalp tabanında işitilebilir. EKG'de geçirilmekte olan veya daha önceden geçirilmiş MI bulguları vardır. Buradaki değişiklikler AMI’nin aşikar bulguları olmayabilir. LBBB, RBBB, ST değişiklikleri gibi spesifik olmayan değişiklikler olabilir. Ritim çoğu kez sinüs ritmidir. Teleradyografide; pulmoner konjesyon, intertisyel ödem, artmış pulmoner basınç bulguları görülür. Akut hadiselerde kalp boyutları genellikle normaldir. LA normal veya hafif genişlemiş olabilir. Peroperatif dönemde hastaya Swan-Ganz kateteri mutlaka yerleştirilmelidir. Bu sayede hastanın tanı ve takibi daha sağlıklı yapılabilir. Pulmoner arter basıncı 40 mm Hg'nin üzerinde, PCWP(Pulmoner kapiller wedge basınç) 20 mm Hg üzerinde ve miks venöz O2 satürasyonu %50'nin altına düşmüş olabilir ki; bunlar kardiyak debinin düştüğünün göstergesidir. Hastanın klinik durumunun düzelmesinden sonra yapılacak anjiyografi ve sol ventrikulografide MY, VSD(Ventriküler septal defect), ventrikülün kasılma kusuru olan bölgeleri ve anevrizmatik alanlar net olarak gösterilebilir. Ekokardiyografi zamanla giderek daha fazla değer kazanmıştır. Klinik durumu uygun olmayan hastalarda EKO ile başarılı bir şekilde tanıya gidilebilir. İki boyutlu EKO ile papiller adale rüptürü ve disfonksiyonunun ayırımı yapılabilir. MY net olarak gösterilebilir. PAR'da papiller adalenin sistolde LA içine doğru uzandığı, mitral lifletin serbest kaldığı görülür.57 LA, LV boyutları ölçülebilir. Disfonksiyone ve hiperfonksiyone ventrikül alanları gösterilebilir. Sol ventrikül anevrizması, tanıda karışıklık yaratabilecek Post MI VSD tespit edilebilir. Global EF ölçülebilir. MY'nin geçici olduğu vakalarda iskemik yakınmanın olmadığı dönemlerde rutin yöntemlerle MY tespit edilemez. Ancak iskemik hastalığa ait EKG bulguları olabilir. İskemi esnasında anjinası, nefes darlığı olan hastada dinlemekle geç sistolik veya holosistolik MY üfürümü alınabilir. Bu hastalarda MY'nin kalp üzerine patofizyolojik etkileri görülmese bile iskemik hastalığının etkileri belirgin olabilir. Bu tür hastalarda nitratlar koroner vazodilatasyon sağlayarak iskemiyi düzeltir ve MY kaybolabilir. AMI sonrası kardiyojenik şok ve pulmoner ödem tablosu gelişen hastalarda papiller adale rüptürü olasılığını değerlendirmek için acil ekokardiyografik değerlendirme gerekir İskemik kardiyomiyopatili hastalarda gelişen fonksiyonel mitral yetmezliklerde duyulan sistolik üfürüm düşük kalp debisi nedeniyle şiddetli olmayabilir.82 Bu nedenle iskemik kalp hastalarında mitral odakta duyulan üfürümlerin şiddetine bakılmaksızın ekokardiyografi ile araştırılmalıdır. Kronik IMY'nin değerlendirilmesinde altın standart yine transtorasik ekokardiyografidir. İki boyutlu Doppler ekokardiyografi analizi, kısıtlanmış kapak hareketini ve anatomik olarak normal özellikler gösteren mitral kapak yapısına rağmen sistolik tenting mekanizmasını gösterebilir. Transtorasik ekokardiyografi teknik nedenlerle suboptimal sonuçlanırsa transozafajial ekokardiyografi (TEE) yardımcı olabilir. Günümüzde IMY'nin derecelendirilmesinin kantitatif Doppler ekokardiyografi ile yapılması önerilmektedir.83,84 Yalnızca Doppler ekokardiyografik inceleme ile yapılan IMY derecelendirmesi yanıltıcı 23 yönlendirmelere neden olabilmektedir.84 Örneğin konvasiyonel Doppler ekokardiyografi ile regurjitan jet kalınlığının ölçümü ile mitral yetmezliğinin derecelendirilmesi, kardiyak preload ve afterload degişimlerinde farklı ölçümlere neden olabilmektedir. Kantitatif Doppler ekokardiyografi analizlerinde strok volümlerin ölçümü, özellikle continuity denklemi ya da proximal isovelocity surface area (PISA) metodu kullanılarak regürjitan volüm ve effektif regürjitan orifis (ERO) ölçümleri, kardiyak yüklenmeden göreceli daha bağımsızdır. ERO lezyonun anatomik ciddiyetinin, regürjitan volüm ise atriuma kaçan volüm yükünün bir göstergesidir. ERO, regürjitan volüme göre hemodinamik durumdan daha bağımsızdır. IMY'de bozulmuş kardiyak fonksiyon nedeniyle regürjitan volumler organik nedenli mitral yetmezliklerine göre daha düşüktür.36,85,86 Bu nedenle ciddi mitral yetmezliği tanısı IMY'de daha düşük regürjitan volümlerde konmaktadır. Klavuzlara göre organik mitral yetmezliklerinde ciddi mitral yetmezliği sınırı regürjitan volüm 26O ml ve ERO 240 mm2 iken IMY'nde regürjitan volüm >30 ml ve ERO >20 mm2'nin üzerinde ciddi mitral yetmezliği tanısı kabul görmektedir. Kantitatif Doppler ekokardiyografi ile regürjitan volüm ve ERO ölçümlerine göre IMY'nin derecelendirmesi Tablo 2'de özetlenmiştir. Tablo2: IMY'in derecelendirmesi. Efektif regiirjitan orifice (mm2) Regürjitan volüm(ml) GRADEI Grade II <30 30-44 <20 20-29 Grade III 45-59 30-39 Grade IV >60 >40 Miyokard iskemi ve viabilitesini ölçmek için yaygın olarak kullanılan dobutamin stres ekokardiyografi ve radyonüklid görüntüleme yöntemleri IMY'nin değerlendirmesinde önemli katkılar sağlayamamaktadır. Dobutamin infüzyonu sırasında iskemik miyokarda daha iyi kasılmaya rağmen regürjitan volüm azalabilmektedir.87 Koroner anjiografi sırasında gerçekleştirilen sol ventrikül anjiografide de mitral yetmezliği görüntülenebilir ancak yine kalbin yüklenme statusuna bağımlı sonuçlar ortaya çıkmaktadır. Üç boyutlu ekokardiyografi yöntemleri; koroner arterler-sol ventrikül geometrisi-mitral kapak aparatusu üçgeni arasındaki ilişkiyi değerlendirme ve belki de çözmeye yardımcı olabilecektir. 24 MiTRAL YETERSiZLiGiNE SIK OLARAK YOL AÇAN NEDENLERiN EKOKARDİYOGRAFiK GÖRÜNÜMLERi Son yıllarda mitral yetersizliği nedeni olarak, özellikle gelişmiş ülkelerde, romatizmal ateş giderek azalırken prolapsus gibi dejeneratif olayların ve iskeminin sıklığı artmaktadır.88 Ekokardiyografik olarak bazı ipuçları tanıda yardımcı olabilir ve Tablo 3'de özetlenmeye çalışılmıştır.89 Tablo 3: Mitral yetersizliğinde nedenler ve ekokardiyografik ipuçları. Prolapsus TTE'de(Transtorasik eko) uzun eksende anüler düzeyden sol atriyuma doğru >2mm çökme iskemik Fonksiyoneldir, sol ventrikül fonksiyonları ne olursa olsun bölgesel değişiklikler nedeni ile gelişebilir.Papiller adalelerin apikale ve arkaya doğru yer değiştirmesi ile kapak yapılarında gerilme (tethering) ve koaptasyon alanında azalma gelişir. infektif endokardit Neden genelde "flail" kapakçıktır.Perforasyonların saptanması daha zordur. Romatizmal ateş sekeli Kapakçıklarda ve kordalarda kalınlaşma ve yapışıklıklar MiTRAL KAPAĞIN TEE İLE DEĞERLENDİRiLMESi Transozefagiyal yaklaşım ile anatomik özellikler, yetersizlik ciddiyeti ve sol ventrikül fonksiyonları etkin bir şekilde değerlendirilebilir. TEE ile onarım için uygun hastaların seçiminin yanısıra onarım operasyonu sırasında ve sonrasında etkinlik değerlendirmesi yapılabilir. Amerika Ekokardiografi Derneğinin klavuzlarına göre mitral kapak onarımı sırasında TEE uygulanması 1. derece kanıt düzeyine sahip bir endikasyondur.90 Cerrahi tanı ile karşılaştırıldığında TEE, mitral yetersizliğinin nedeninin ve oluşum şeklinin belirlenmesinde prolabe veya "flail" segmentler için %99, rüptüre korda için %88 tanısal doğruluk oranına sahiptir.91 Kapak hareketlerinin normal, aşırı hareketli ya da kısıtlı olarak belirlenmesi dahi operasyon sırasında MY nedenini açık olarak ortaya koyabilmektedir.92 Transözofajiyal ekokardiyografi (TEE) sırasında mitral kapağın değerlendirilmesi için uygulayıcının mitral kapak yapılarının anatomik yerleşimlerini iyi bilmesi gerekmektedir. Tablo 4'de gösterildigi gibi her bir segment için farklı düzeylerde ve açılarda değerlendirme yapmak gerekmektedir.Bu sayede kapak onarımı için gerekli olan bilgiler elde edilebilir. Arka kapakçığın P2 segmentinin prolapsusu dejeneratif nedenlerin %60'ını oluşturmaktadır ve transtorasik ekokardiyografi (TTE) ile ayrımını yapmak güçtür.93 PI, AI ve A3 segmentlerinin prolapsusu ise nadirdir.94 Anatomik degerlendirme sonrasında mitral yetersizliğinin hafif-orta ve ciddi olarak değerlendirmesi gerekmektedir. MiTRAL YETERSiZLiGiNİN DERECELENDiRİLMESi Kalitatif veya kantitatif birçok ekokardiyografik bilgi mitral yetersizlik derecesinin hesaplanmasında kullanılabilmektedir (Tablo 4).95 Burada önemli olan tek bir parametre üzerinden değerlendirme yapmak yerine çok sayıda veriyi değerlendirerek en doğru karara varmaktır. Ayrıca TEE'de jet alanının TTE'ye göre daha geniş görülebileceği 95 unutulmamalıdır. 25 Tablo 4: TEE'de mitral kapakçık segmentleri. İzlenen segmentler Orta özefagus aort kapak seviyesi 0 derece A1-P1 Orta özefagus aort kapak seviyesi altı 0 derece A2-P2 Alt özefagus 0 derece A3-P3 Orta özefagus düzeyi A2-P2 seviyesinden 20-30 derece A3-P1 Orta özefagus düzeyi 60-70 derece(komisüral görüntü) P3-A2-P1 (Soldan saga) Orta özefagus düzeyi 80-100 derece(iki oda görüntüsü) P3-A2-A1 (Soldan saga) Orta özefagus düzeyi 120-160 derece(uzun eksen görüntüsü) Transgastrik bazal kısa eksen kapak komissür sağ alt görüntünün solunda P2-A2 (Soldan saga) Arka-iç komissür sol üst, Ön-lateral bölgede;arka kapak Görüntünün sağında,ön Onarım sonrasında operasyon odasında TEE uygulaması sırasında hastanın hemodinamik durumu göz önünde bulundurulmalıdır. Düşük ardyük, inotrop kullanımı gibi durumlar MY derecesini azaltır. Onarım sonrasındaki TEE incelemesinde de aynı onarım öncesinde olduğu gibi mitral kapak yapısı ve varsa MY derecesi dikkatle degerlendirilmelidir.(Tablo 5) EKO’da iskemik MY tanısı ,duvar hareket kusuru varsa ve vejetasyon leaflet prolapsı,korda tendinia rüptürü, miksomatöz değişiklik ve anüler kalsifikasyon varlığı gibi leaflet veya anüler yapısal bozukluk yoksa konulur. 139 26 Tablo 5:MİTRAL YETERSİZLİĞİN DEĞERLENDİRİLMESİ HAFİF ORTA CİDDİ SOL ATRİUM NORMAL NORMAL VEYA GENİŞLEMİŞ GENELDE GENİŞLEMİŞ SOL VENTRİKÜL NORMAL NORMAL VEYA GENİŞLEMİŞ GENELDE GENİŞLEMİŞ RENKLİ DOPLER JET ALANI KÜÇÜK(Genelde <4 cm² veya sol atrium alanının<%20) DEĞİŞKEN BÜYÜK (Genelde <10 cm² veye sol atrium alanının <%40) MİTRAL İÇE AKIM A dalgası baskındır DEĞİŞKEN E baskındır(Genelde>1,2 m/sn) CW’de jet yoğunluğu SİLİK YOĞUN YOĞUN PARABOLİK GENELDE PARABOLİK ERKEN PİK YAPAN, ÜÇGEN ŞEKLİ SİSTOLİK DALGA BASKIN SİSTOLİK DALGADA AZALMA SİSTOLİK DALGANIN TERS DÖNMESİ VENA KONTRAKTA KALINLIĞI <0,3 mm 0,3-0,69 mm >0,7 mm YETERSİZLİK AKIM HACMİ (ml) <30 30-44 ve 4559(ORTA VE ORTACİDDİ) >60 YETERSİZLİK AKIM HACMİ ORANI (RF,%) 30 30-39 ve40-49 (orta ve orta-ciddi) >50 ETKİN YETERSİZLİK ALANI(EROA,cm²) <20 20-29 ve 30-39 (orta ve orta –ciddi) >40 YAPISAL DOPPLER JET ŞEKLİ PULMONER VEN AKIMI KANTİTATİF Karar verme açısından bu durumda mitral yetersizliği yok (0 cm2), önemsiz (<2cm2), hafif (2-4 cm2), orta (4-8 cm2) ve ciddi olarak (>8 cm2) sınıflanabilir.97 Hafif MY varlığına rağmen prolape olan segmentlerin izlenmesi müdahale edilmesi gereken bir durumdur. Hafif MY varlığına rağmen kapak yapılarının normal çalışması ise sorun oluşturmaz.96 Ancak orta (2. derece) dereceden fazla yetersizlik akımı varlığı uzun dönem beklentileri olumsuz yönde 27 etkilemektedir.96 Bu derecede santral yetersizlik varlığı anuloplasti halkasının daha fazla daraltılmasını gerektirebilir. Sonuç olarak ekokardiyografik yöntemlerin özellikle TEE'nin mitral kapak onarımı için uygun hastaların belirlenmesi, onarım işlemi sırasında klavuz olması ve olası istenmeyen olayların tespitinde çok önemli bir yeri bulunmaktadır. Giderek kullanım alanı yaygınlaşan eşzamanlı 3 boyutlu ekokardiyografi gibi yeni yöntemlerinde klinik uygulamaya girmesiyle kardiyolog ve kalp damar cerrahının çok daha etkin işbirligi yapabileceği açıktır. MEDiKAL TEDAVi IMY'de medikal tedavi ajanlan arasında ACE inhibitorleri, anjiotensin reseptör blokerleri ve beta blokerler sol ventrikül remodeling fenomeninin gelişmesini en aza indirerek ya da önleyerek ön plana çıkmaktadırlar. CERRAHİ TEDAVİ Amerika ve Avrupa klavuzlarına göre: 1-Sol ventrikül ejeksiyon fraksiyonu <%60 2- Sol ventrikül diyastol sonu çap >40 mm (diyastol sonu çap indeksi >26 mm/m2) 3-Tekrarlayan atriyal fibrilasyon 4-Sistolik pulmoner arter basıncının dinlenimde >50 mmHg, egzersizle >60 mmHg olması durumunda hasta semptomatik ya da asemptomatik olsun cerrahi önerilmelidir (sırası ile 1. derece ve 2a derecesinde kanıt düzeyi)98 5-Akut iskemi epizodları sırasında kötüleşen dispne veya pulmoner ödeme yol açabilen değişken mitral yetersizliği, 6-Akut yaygın miyokard iskemisi veya ilerleyen inferobazal yerleşimli infarktüs sırasında görülen posteromediyal papiller adale ve inferobazal sol ventrikül duvarının disfonksiyonunun yol açtığı IMY, 7-Akut papiller adale rüptürüne bağlı ani gelişen pulmoner ödem, 8-Daha önce geçirilmiş bir miyokard infarktüsünden sonra sol ventrikül fonksiyon bozukluğu gelişen hastalarda degişen derecelerde pulmoner hipertansiyon ile beraber olan en büyük hasta grubu kronik ve ilerleyici IMY, IMY'de mitral kapak onarımı endikasyonu olarak sol ventrikül sistol sonu volüm indeksinin (LVESVI) 80 ml/m2 veya üstünde olması ve hesaplanmış regurjitan fraksiyonu/ileri doğru ejeksiyon fraksiyonu oranın 1,5 ve üzerinde olması kriter olarak kullanılmaktadır.99 Yukarıda da sözedilen nedenlerden dolayı IMY'de cerrahi zamanlamanın belirlenmesi organik nedenli mitral yetmezliğinden daha komplikedir. Bu durumun ana nedenlerinden biri, ciddi IMY'nin tanımlanmasıdır. Gerçekten de, ERO >20 mm2 olan IMY (organik mitral yetmezligindeki ciddi MYsinin: ERO >40 mm2) yüksek mortalite ile birlikte seyretmektedir.36 Öte yandan cerrahi onarımın mortalite riskinin organik mitral yetmezliği olgularından daha 28 yüksek olması erken cerrahi girişimi sınırlamaktadır. Günümüzde önerilen genel yaklaşım koroner bypass gereksinimi var ve ERO >20 mm2 ve regürjitan volüm >30 ml olan IMY varlığında koroner bypass cerrahisiyle birlikte mitral kapak onarımının (redüktif annuloplasti) uygulanması şeklindedir. Mitral onarım cerrahisinin erken yapılması onarım şansının yüksek, mortalite riskinin düşük olmasına olanak sağlamaktadır. Cerrahinin erken yapılmasını belirleyen faktörler sol ventrikül fonksiyon bozukluğu belirtilerine bağlı olmaktadır. İSKEMİK MİTRAL YETERSİZLİĞINDE CERRAHİ TEKNİKLER: AMY'de genellikle acil şartlarda ameliyata girilir. Hastaya idrar sondası, Swan-Ganz kateteri, ısı probu, kardiyak, arteriyel monitorizasyon gibi rutin hazırlıklar yapılır. Kritik hastalarda IABP yerleştirilebilir. Anestezi indüksiyonunu takiben gerekli olan durumlarda femoral arteriyel ve venöz kanülasyon uygulanabilir. Hasta mediyan sternotomi ile açılır. Bu arada hastanm hemodinamik durumuna göre LİMA hazırlanır veya doğrudan safen ven greft hazırlanır. Asendan aortadan arteriyel kanulasyon yapılır. Venöz kanülasyon her iki kaval venden çift olarak yapılır ve venler teyplerle dönülür. Önce parsiyel bypass'a geçilir.Yaygın olarak kullanılan miyokardiyal koruma yöntemleri olarak; sistemik hipotermi, kros klemp, lokal soğuk, antegrad-retrograd K içeren kristalloid veya kan kardiyoplejisi uygulanır. Total bypass'a geçilerek önce koroner distal anastomozlar yapılır. Sonra mitral kapağa müdahale edilir. Mitral ring annüloplasti veya kapak replasmanından sonra kalbin retrakte edilmesi arka duvar rüptürüne yol açabilecegi için buna gerek bırakmayacak şekilde anastomozlar öncelikle yapılmalıdır. Mitral kapağa müdahale genellikle sol atriyal insizyonla yapılır. Sol atriyumun küçük olduğu durumlarda mitral kapak görüşünün iyilestirilmesi büyük önem taşır. Bu nedenle perikardın sol tarafının asılmaması, bikaval kanülasyon, interatriyal transseptal yaklaşım ve özel ekartörlerin kullanılması yarar sağlar. Wooler, Kay, Carpentier ve diğer cerrahlarca çesitli tamir teknikleri geliştirilmiştir. Mitral kapak tamir teknikleri anuloplastiyle birlikte uygulanabilir. Anuloplasti olmaksızın da mitral kapak tamir teknikleri uygulanabilir.Papiller adale rüptürüne bağlı gelişen AMY'de tercih edilen tedavi şekli mümkün olduğu kadar mitral yaprak ve subvalvüller yapıyı koruyarak mitral kapak replasmanı yapılmasıdır. Mitral aparatın korunmasında çok sayıda yöntem tarif edilmiştir. 70 yaşın altındaki hastalarda bileaflet mekanik kapak protezlerini, 70 yaşıın üstündekiler de ise biyoprotezleri tercih etmek daha uygun olabilir. Eğer infark, rüptüre PMP'nin öndeki üç kısmıyla sınırlıysa ve papiller adalenin diğer ucu ve gövdesi canlılığını koruyorsa tamir önerilmektedir. Bunun için teflon veya perikard destekli 4/0 polipropilen dikiş ile rüptüre papiller adale başı yerine tekrar birleştirilir. Ayrıca yapıstırıcı kullanılması da yararlı olabilir.(Şekil.l2) Mitral kapak onarım teknikleri konusunda deneyimli cerrahlar tarafından korda transferi veya PTFE(paratetra flor etilen) dikiş materyali kullanarak suni korda yerleştirilmesi yöntemleri uygulanabilmektedir. Bir kısım hastada ise posterior yaprağı kuadrangüler rezeksiyon tekniği ile sonuç alınabilir.100 29 prolapse teflon of Perikardial pledget Şekil 11-Anterior yaprağın komissüre yakın kenarının prolapsusu ile birlikte olan anterior papiller adalenin baş kısmının total rüptürü ve tamiri.(Buxton B., Frazier O.H., Westaby S.: Ischemic heart disease surgical management. :London ;Mosby ;1999) Dilate olmuş anulusa anuler plikasyon, ring anuloplasti gibi prosedürler uygulanabilir. Ring anuloplasti, anuler plikasyondan daha başarılı olarak orifisi daraltır. Papiller adale ve kordal yapı sağlamsa veya sadece bir başta rüptür ve anuler dilatasyon varsa tamir ve anuloplasti yapılması kapak replasmanına tercih edilir.53 Carpentier, Duran ringleri veya Kalangos'un "biodegradable" ringleri kullanılabilir. Mitral ring genellikle frajildir. Ring yerleştirilmesinde çok dikkatli olunmalı, ipler gerilmemelidir. Sütürler matres plejitli veya matres plejitsiz basit aralıklı olarak konur. Anterolateral papiller adale tutulmuşsa veya total papiller adale rüptürü söz konusu ise tamir yöntemlerinden ziyade mitral kapak replasmanı önerilir. Mitral kapak replasmanına karar verilmiş ise uygun büyüklükteki biyolojik veya mekanik kapak devamlı ya da tek tek sütürlerle yerleştirilir. Kordaların korunması postoperatif dönemde hastaların sol ventrikül performanslarını daha iyi korumaktadır. Bu işlemlerden sonra kapak ventrikül doldurularak kontrol edilir. Özellikle tamir yapılmış kapakta kapağın son durumu değerlendirilir. Daha sonra atriyum kapatılır. Proksimal anastomozlar yapılır. Kalbin doldurulması ve hava tahliyesi işlemi sonrası kros klemp kaldırılır ve kalp çalıştırılır. Bir süre parsiyel bypass'a devam edilir. Bu arada intraoperatif TEE ile mitral kapak çalışması kontrol edilmelidir. Kapak fonksiyonunun tatmin edici olmadığı durumlarda tekrar bypass'a girilerek gerekli düzeltmeler veya gerekli ise kapak replasmanı yapılır. Özellikle tamir sonrası sol atriyal basınç 15 mm Hg'den yüksek ise kapağın kompetan olmadığı düşünülmeli ve tekrar onarım veya replasman düşünülmelidir. Operasyon sonrası bypass'tan; (+) inotrop ajanlar, vazodilatatorler ve IABP desteği ile çıkılabilir. KMY durumlarında ise cerrahi yaklaşımlar aynı şekildedir. Buradaki problem operasyon sırasındaki karar verme aşamasıdır. Sonuçta, hastaya tamir veya replasman gerekli mi yoksa kapağa hiçbir müdahale yapmadan olabilir mi kararının verilmesi önemlidir. Değerlendirme yapılırken, sol atriyal basıncın 12-15 mm Hg altında olması temeldir. Ayrıca etkili revaskülarizasyon sonrasında yetersizliğin azalabilecegi veya kaybolabilecegi de göz onüne 30 alınmalıdır. Tüm bu işlemler sırasında cerrahın en büyük yardımcısı Transosefajiyal EKO'dur.100 Papiller adale rüptürü olan hastaların kötü prognozu nedeniyle acil cerrahi tedavi kaçınılmazdır.Intraaortik balon pompası ve inotropik ajanlar genellikle hemodinamik durumun toparlanması amacıyla gerekli olmaktadır. 2,5,47,102 Mitral kapak onarımı sonrasında sistolik öne hareket (SAM) ve genelde beraberinde olan arkaya doğru yetersizlik akımı yeni cerrahi tekniklerin kullanımı ile giderek azalmaktadir (sliding annuloplasty veya anterolateral kapakçığın elipsoid eksizyonu).27,28 SAM gelişimi tek basına olan ön ya da iki kapakçığın prolapsusunda daha sıktır ve %2-5 hastada izlenir.29 SAM varlığı önyük,ardyük, hipovolemi ve vazodilatasyondan etkilenmektedir. Hemodinamik uygulamalarla düzelmeyen SAM varlığında (sıvı yüklemesi, vazokonstriktör, atrial pace) biraz önce sözü edilen yeni cerrahi teknikler denebilir veya kapak replasmanı uygulanabilir. Postoperatif bakım da önemlidir. Rutin bakım yöntemleri uygulanırken dikkat edilmesi gereken noktalardan birisi, bu hastaların çoğunluğunun ventrikül fonksiyonlarının kötü olduğu ve düşük debi sendromunun gelişebileceğidir Şekil12: iskemik mitral yetmezliğinde redüktif annuloplasti ile sağlanmak istenen amaç mitral annuler alanın anteroposterior aksta daraltılmasıdır. Anuloplasty Ringinin yerine yerleştirilmesi 31 Son on yılda, orta ve ileri derecede IMY'ne cerrahi yaklaşım Boiling ve ark. tarafınca popularize edilen cerrahi revaskülarizasyona kombine redüktif mitral valvüloplasti şeklinde evrimleşmiştir.2,5,103,104 Operasyon seçimi preoperatif ekokardiyografi bulgularına göre planlanır. IMY'de annuler genişleme, anteriyor kapakçığın kalbin fibröz çatısını oluşturan fibröz halkaya sıkıca yapışması nedeniyle genellikle posteriyor annulusta gercekleşir. Redüktif annuloplastideki amaç ise, mitral annuler boyutu antero-posteriyor aksta küçültmek, kapakçık koaptasyonunu arttırmak, dikiş hatlarını güçlendirmek ve daha fazla annuler dilatasyonu önlemektir. 105 İlk zamanlarda yapılan annuloplastiler Kay ve ark.106,107 ile Reed ve arkadaşları108 tarafından belirtildiği şekilde annulusu komissür düzeyinde plike ederek posteriyor anülüsü küçültmüştür. Bu tip annuloplastilerde komissürde anteriyor annulusdan küçük dikişlerle geçilirken bitişikteki posteriyor anülüsden artan genişlikte daha büyük dikişler posteriyor annulus uzunluğunu azaltmak için geçilmektedir. 1971 yılında Carpentier tüm annulusa gerilim kuvvetini dengeli şekilde yayacak rijid bütün ring kullanma fikrini ortaya atmıştır (Resim 13).109 Bunu izleyerek Duran annulusun kardiyak siklüs boyunca fleksibilitesini koruyacak ve gerilim kuvvetini posteriyor anülüse de dengeli yayacak fleksibl, tam kapalı ring tipini geliştirdi.110 Bir dönem tümüyle fleksibl ringler, rijid ringlere göre sol ventrikül fonksiyonunu daha iyi korudukları yönünde bilgiler gündeme gelmiş olsa da bugün için mitral kapağın sistolik anteriyor deviniminin her iki ring tipinde de oluşabileceği bilinmektedir. IMY'inde papiller adale disfonksiyonu ve ventriküler remodeling mitral kapak onarım sonuçlarını önemli ölçüde etkiler. IMY, ventriküler remodelinge bağlı olduğu bilinen dinamik bir olaydır. Sorun ileride devam etmesi olası ventrikül remodeling süreci onarılmış kapağın performansını etkileyebilmesidir. Bu noktada IMY'nin onarım zamanı da önem kazanmaktadır. Yapılacak cerrahinin zamanlaması, mitral yetmezliğin olumsuz remodeling etkisinin oluşmadığı ve uzun dönemde onarılan kapağın fonksiyonlarını olumsuz etkilemediği süreçte yapılmalıdır. Harvard Tıp Fakültesinden Beri ve arkadaşlarının koyunlarda yaptığı deneysel çalışmada, deneysel AMI sonrasında sol ventrikül ile sol atrium arasma yerlestirilen shunt ile kontrollü orta dereceli fonksiyonel mitral yetmezliği oluşturulmuştur. Bir ay sonra shuntın ortadan kaldırılması ile mitral yetmezliğinin düzeltildiği grupta olumsuz remodelingin önlendiği hem hemodinamik hem de moleküler belirteçlerle gösterilmiştir.111 Yakın geçmişte Cleveland kliniğinden Gillinov ve arkadaşları, IMY nedeniyle mitral kapak onarımı uygulanan 397 hastanın, mitral kapak replasmanı (MVR) uygulanan 85 hastanın sonuçları ile karşılaştırıldığı en geniş seriyi bildirmişlerdir.5 Çalışmada mitral kapak onarımının daha iyi hastane ve uzun dönem sağ kalım oranlarıyla birlikte olduğu gösterilmiştir. Mitral kapak onarımının avantajları arasında subvalvular yapının korunması sayesinde sol ventrikül fonksiyonunun daha iyi korunması ve proteze ait komplikasyonlardan kaçınılması ön plana çıkmaktadır. Ancak Carpentier Tip IIIb yetmezliklerde yalnızca redüktif annuloplasti ile mitral kapak alanının daraltılması IMY'ni ortadan kaldırmaya yetmeyebilmektedir.112 Bu mekanizma hastaların %20'sinden fazlasında progresif mitral yetmezliğinin devam etmesine yol açmaktadır.112,113 Mitral kapak onarımlarında bir diğer tartışmalı konu da IMY'de fleksibl ya da rigid ring seçimidir. Boiling ve Miller gibi otorler rigid ring kullanımı ile daha az rekürrens bildirirken;114 David ve arkadaşları fleksibl ring kullanmaya devam etmektedir.115 Diğer yandan deneysel çalışmalarda konvansiyonel cerrahi yöntemlere alternatif metodlar üzerinde calışmalar sürmektedir. Harvard Tıp Fakültesinden Liel-Cohen ve arkadaşları deneysel 32 modellerde 3 boyutlu incelemelerde infarkt plikasyon yönteminin kronik IMY'de düşünülmesi gereken bir cerrahi alternatif olduğunu gösterdiler.118,119 Fransa'dan Ramadan ve arkadaşları bu tekniği posterolateral infarkt zonuna 3 hastada başarı ile uyguladılar.120 Yine aynı merkezden Messas ve ark. deneysel modellerde anterior kapakçıkta sekonder kordaların kesilmesi ile İMY’nin azaldığını ve koaptasyonun daha iyi olduğunu bildirdiler.121,122 Yakın zaman önce Toronto'dan Borger ve ark., sekonder kordal kesme teknigini 43 hastada uyguladıkları klinik çalışmada bu tekniğin sol ventrikül fonksiyonunu olumsuz yönde etkilemedigini, postoperatif mitral yetmezlik nüks oranlarını düşürdüğünü gösterdiler.115 Ancak bu teknik Miller ve Duran gibi otorler tarafından halen kuşku ile karşılanmaktadır.115 Diğer yandan dejeneratif mitral kapak hastalıklarında uygulanan Alfieri edge-to-edge onarımı, ring annuloplasti ile birlikte veya annuloplastisiz İMY'de de uygulama alanı bulmuştur ancak sonuçları tartışmalıdır.(Şekil 13)123,124 Şekil13:ÇİFT orifis tekniği(Alfieri) Diğer yandan kardiyak performansın bozulduğu hastalarda uzun dönem sonuçları yeterince iyi olmadığından bazı arastırmacılar bu hastalardaki ilerleyici mitral yetmezlik nedeniyle yüksek reoperasyon oranını önlemek için kapak replasmanını önermektedirler. Örneğin Stanford Universitesinden Craig Miller, papiller kas infarktüsü ya da rüptürü varlığında, kompleks mitral yetmezliklerinde, sol ventrikül lateral duvarında önemli duvar hareket bozukluğu saptandığında, ya da apikal kapakçık deviniminde, kordaların korunduğu MVR'nin (Mitral valv replasmanı)daha iyi sonuçlar vereceğini savunmaktadır.105 MVR kaçınılmazsa, subvalvüler aparatusun kısmi ya da total korunduğu kapak replasmanı önerilmektedir.116,117 Günümüzde uygulanmakta olan cerrahi tedavi yöntemleri Tablo 6'de özetlenmiştir. Tablo 6: Günümüzde İMY icin uygulanmakta olan cerrahi tedavi yöntemleri. 1-Koroner arter baypas cerrahisi ile birlikte redüktif ring anüloplasti +/- diğer onarım yöntemleri (Edge-to-edge onarımı gibi) 2-Koroner arter baypas cerrahisi ile birlikte mitral subvalvuler yapının kısmi ya da total korunduğu kapak replasmanı, 3-Yalnızca koroner arter baypas cerrahisi, 4-Sol ventriküloplasti ya da infarkt plikasyonu ile birlikte mitral onarım, 33 5-Sekonder kordaların kesilmesi (chordal cutting) 6-Kalbe eksternal bası yöntemleri ile sol ventrikül geometrisinin korunması. MİTRAL KAPAK TAMİR YÖNTEMLERİ; Mitral kapak onarımlarında bir çok onarım yöntemi ortaya atılmıştır ve bunların bazıları başarılı sonuçları ile rutin olarak uygulanmaktadır. Başarılı bir mitral kapak onarımı için kapaktaki patolojinin çok iyi tanımlanması gerekir. İskemik mitral yetersizliğinde mitral kapağı müdahaleye karar vermek cerrah için en zor kararlardan biridir.Cerrahi müdahaleye karar vermek kadar kapak replasmanı mı ,yoksa korda yada kapak tamiri mi kararının verilmesidir. Tamir teknikleri anatomik olmaktan daha çok fonksiyoneldir. Yaprakların fonksiyonel ilişkileri ve durumları değerlendirilerek kapakta yeterli açılış ve kapanış için anuler remodelling sağlanmaya çalışılmalı. Korda rüptürü varsa tamiri planlanmalıdır. Öncelikle atriyum içine olan jet değerlendirilir. Yapraklar çekilerek prolapsus göstermeyen yaprak alanı bulunur. Burası çoğunlukla anterolateral komissüre yakın posterior yaprak kısmıdır. Bu kısım referans alınarak diğer alanları prolapsus derecesi bulunur. Kapaktaki yetmezlik mekanizmasının Carpentier sınıflamasında hangi tipe girdigi oldukça önemlidir. Ayrıca tek tek kapak yapısını oluşturan öğeler sorgulanmalıdır. Yetmezlik mekanizmasını tam olarak belirleyebilmek için çok iyi bir ekokardiyografik analiz gereklidir. Annulusun genişleyip genişlemediği, yaprakçıklarda doku fazlalığının varlığı, tensör yapıların sağlam olup olmadığı ya da elongasyon varlığı, koaptasyon noktasının anulus seviyesine göre durumu, sol ventrikülde kordal çekilmelere neden olabilecek bir genişleme olup olmadığı, varsa bunun simetrik (dilate kardiyomiyopatiler, kalp yetmezlikleri) ya da asimetrik (iskemik kardiyomiyopati) oluşunun belirlenmesi gereklidir. Mükemmel yapılmış bir transtorasik eko (TTE) ile genellikle preoperatif transozofageal ekoya (TEE) gerek kalmaz. Ancak anestezi indüksiyonunu takiben mutlaka biplan ya da multiplan bir TEE probu yerleştirilmeli ve sternum açılmadan önce patoloji ve yetmezlik mekanizmaları doğrulanmalıdır. Ayrıca işlem sonrasında kontrol amaçlı olarak da TEE'den yararlanılması çok önemlidir. Operasyonda sol atrium açıldıktan sonra mitral kapağın kansız bir ortamda tam olarak görülmesi sağlanır. Sinir hookları kullanılarak kapaktaki sorunlar bir kez daha değerlendirilmelidir. Korda elongasyonları ve buna bağlı prolapsuslar değerlendirmenin en güzel yolu arka yaprakçıktaki P1, P2 ve P3'ü hem anterior yaprakçıktaki karşılık gelen parçaları ile hem de Al ve P1 ile annulus seviyesinin üzerine ne kadar çıktığını ölçmek ve karşılaştırmaktır. Özellikle Pl'in hiç; elonge olmadığı kabul edilir ve burası referans olarak alınır. Dejeneratif kapak hastalıklarının büyük bir çoğunluğunu Miksömatöz dejenerasyonlar (Barlow sendromu) oluştururlar. Posterior yaprakçık bu hastalarda en önemli komponenttir ve çogunlukla patolojinin içindedir. Posterior yaprakçıktan kaynaklanan yetmezlik mekanizmalarının çok büyük bir kısmından da P2 sorumludur. Korda rüptürleri için de durum aynıdır. Bu nedenle P2'ye yapılan quadranguler rezeksiyon en sık onarım şeklidir. Posterior yaprakçığın yükseldiği mitral kapak onarımlarda hayati önem taşır. Genellikle 20 mm üzerinde olan bu yüksekliği mutlaka 15 mm düzeyine çekmek gerekir. Bazı onarımlardan sonra posterior yaprakçığın sistolde öne doğru yer değiştirmesi ve sol ventrikül çıkım yolunda bir obstrüksiyona neden olması sistolik ön hareket (systolic anterior motion, SAM) tanımlamasıyla bilinir ve kapak onarımlarının en ciddi komplikasyonlarından biridir. Posterior yaprakçığın quadranguler rezeksiyondan sonra iki tarafa doğru bir miktar annulustan ayrılması ve ayrılan kısımların annulus üzerinden kaydırılarak orta hatta birleştirilerek annulusa 34 tekrar dikilmesi (sliding plasty) posterior yaprakçık yüksekliğini azaltan en iyi uygulamalardan biridir. Rezeksiyondan sonra iki ucun serbest kenarlardan itibaren boşta kalan annulus bölümüne dikilmesi (leaflet folding plasty) kullanılan bir diğer yöntemdir. Annulusun genişlemiş olduğu olgularda orta hattan itibaren radial tarzda yapılan bir miktar annulus plikasyonu da yardımcı bir işlem olarak kullanılır. Folding plasty yapılırken yaprakcığın annulusa dikilen serbest iki kenarı birbiri üzerine ikinci bir tabaka yapacak şekilde de koyularak dikilebilir (double breasted folding leaflet plasty).125,126 Anterior yaprakçıkların prolapsusunun düzeltilmesi genellikle mitral onarımlarındaki en zor konudur ve çesitli şekillerde düzeltilebilir. En sık uygulananı elonge olan ya da rüptüre kordanın bulunduğu segmentin üçgen şeklinde çıkarılmasıdır (trianguler rezeksiyon).26 Diğer bir yöntem elonge olmuş kordanın boyunun kısaltılmasıdır. Bunun için genellikle korda ilgili papiller kasın içine bir dikiş manevrası ile gömülür. Daha az sıklıkla yaprakçığa tutunduğu noktada bir dacron veya perikard parçası yardımıyla kısaltma gerçekleştirilebilir. Korda rüpürlerinde sıkça tercih edilen iki yöntemden birisi posterior yaprakçıktan primer kordanın bir parça posterior yaprakçıkla anteriora transferi da PTFE dikişle orijinal uzunluğa sadık kalarak yapılan yapay yeni bir kordadır. Anterior yaprakçıktaki sekonder korda ile de transfer yapılabilir ancak mükemmel boy ve sağlamlık için posteriordan transfer daha sağlıklıdır. PTFE kordalar uygulanıyorsa korda uzunluğunun ayarlanması çok önemlidir. Bunun için bir çok teknik, araç v.s. ortaya koyulmuşsa da iki noktayi akıldan çıkarmamak gerekir.27 Birincisi doğal kordalardaki elastikiyet PTFE de yoktur. Bu nedenle biraz uzun tutulmalıdır. İkincisi ise diastolik arrest halinde ilgili papiller kas mitral kapak planına daha yakın durur. Bu nedenle diğer yaprakçıkla beraber gerilerek yapılan ölçümlemelerde gerilme son noktasına geldikten sonra bağlamak için bir 5 mm'lik daha pay verilmelidir. Aksi taktirde kalp çalıştıktan sonra yeni korda kapağı aşağı doğru gerebilir ve restriktif bir yetmezlige neden olabilir.Dilate olduğu durumlarda mitral annulusun tekrar şekillendirilmesi ve bir miktar daraltılması bütun cerrahların ortak bir görüşüdür. Annulusun tekrar şekillendirilmesinde çeşitli ringler kullanılabilir. Tüm, yarım, rijit, yarı rijit, fleksibl ringler ticari olarak bulunmaktadır. Genellikle tüm rijit ringler artık sadece dilate kardiyomiyopatilerde önemli bir annulus redüksiyonu yapmak için tercih edilmektedir. Dejeneratif hastalıkta SAM oluşumunu arttırdığına ait bazı düşünceler vardır. Yine de işlemi yapan cerrahın tercihine göre kullanım yerleri değişebilmektedir. Kullanılacak ringlerin büyüklüğüne karar verirken genellikle her iki komissür arasındaki anterior annulus ölçülür. Anterior annulusun sağlam fibrotik yapısı nedeniyle çok uzamadığı düşünülerek alınan bu ölçüye göre belirlenen ring kullanılır.En çok kullanılan ring ölçüleri 3234 numaralardır.Sadece posterior annulusun daraltıldığı durumlarda genellikle 40 ve 50 mm bandar kullanılır. Anterior annulus 28 mm ve altında ise 40 mm, 29 mm ve üzerinde ise 50 mm bant tercih edilir. Onanm işi bittikten sonra mutlaka sol ventrikül doldurulup yeterli gerginlik ve intraventriküler basınç sağlanınca mitralin tam koapte olup olmadığı ve kaçağın varlığı araştırılır. Arrest edilmiş kalplerde aynı zamanda sol atrium görmek için bir miktar gerilirken santralden olan az bir miktar kaçak tamamen önemsizdir. Kapağın atriuma doğru gerildigini ve gülümseyen bir ağza benzeyen düzgün bir koaptasyon çizgisinin olduğunun görülmesi ve darlık olmadığından emin olunması mitral kapak onarımının başarılı olduğunu gösteren bulgulardır. 35 Carpentier'in tarif ettiği onarım şekillerinin dışında Wooler, Kay ve Reed tarafından tarif edilmiş klasik anuloplasti metodlarında, komissür hizasında anulus plike edilerek posterior anulus küçültülmeye çalışılır. A)Prostetik Ring Anuloplasti : Prostetik ring anuloplasti, hemen hemen tüm mitral yetmezlik olgularında kapak rekonstrüksiyonu için en önemli basamaktır.127Anuler dilatasyonda anulusu daraltarak onu tekrar eski haline koymak amaçlanır. Anuler dilatasyon en fazla posterior yaprağı ve komissürü etkiler. Anulus anteroposterior çapı transvers çapından daha fazla büyümüştür. Uygun ölçülerde seçilmiş sert, yumuşak veya "biodegredable" ringlerle anuloplasti uygulanır. Bu aşamada, gündemde olması açısından "biodegredable" ringler hakkında bilgi vermek uygun olacaktır.Prostetik "biodegredable" ring, polidioksanon polimerlerinden yapılmıştır. "Biodegredable" ring, mitral veya triküspit orifisleri güclendirmek veya daraltmak amaçlı dizayn edilmişdir. Bunun yanı sıra mitral kapağın posterior yaprağı ve triküspit kapağın anterior ve posterior yapraklarının yeniden şekillendirilmesi amacıyla da kullanılabilmektedir. "Biodegredable" ringin, üzerinde kendi sütür materyalini taşıdığı için cerrahi prosedürü azalttığı söylenebilir. "Biodegredable" ring, yaklaşık olarak 180 gün içerisinde, polidioksanon yıkım urünlerinin vücuttan hızlı bir şekilde eliminasyonu ile absorbe olmaktadır. "Biodegredable" ringin kullamlması, oldukça genişlemiş triküspit kapakta, mitral kapakta kalsifikasyon varsa, progresif bakteriyel endokarditte, valvüler dokunun yetersiz olduğu mitral ve triküspit kapağın konjenital malformasyonlarmda ve valvüler ve subvalvüler dokunun ilerlemiş lezyonlarında kontrendikedir.128,129Tamir sonrası ventrikül doldurularak işlemin etkinliği gözlenir. Yapraklar arasındaki kapanma çizgisinin ringin posteriordaki kısmına paralel olması işlemin etkin olduğunu gösterir. Oluşabilecek anatomik defectler,görüş alanının rahatlığından dolayı ring düğümleri bağlanmadan önce düzeltilmelidir. B)Posterior yaprak prolapsusunun tamiri: Korda rüptürü veya elongasyonu ile oluşan posterior yaprak prolapsusunda prolabe olan parça rezeke edilir.(Şekil 14)Posterior yapraktaki aralık, anüler plikasyon veya posterior yaprağın kaydırılması ile düzeltilir. Bazı vakalarda posterior yaprak aşırı gelişmiştir. Yaprağın öne hareketi ile LV çıkım yolu obstrüksiyonu yapar. Bu yaprağın tabanın rektangüler tarzda geniş rezeksiyonu ve prostetik ring anuloplasti ile güçlendirilerek tamir edilir. Rezeke edilen kısımda kapağın serbest kenarları primer olarak dikilir.127 Şekil14.Posterior yaprağın geniş rektanguler rezeksiyonile tamiri. 36 C)Anterior yaprak prolapsusunun tamiri: Anterior yaprak prolapsusunun tamiri için lezyonun şekline bağlı olarak değişik tamir teknikleri uygulamak gerekir.(Şekil 15) 1 .Anterior yaprağın korda rüpürü: İki ayrı teknikle onarımı mümkündür. Şekil15.Anterior leaflet küçültme (DURAN tekniği) a)Sekonder kordanın yaprağa fikse edilmesi : Prolabe olan yaprağın serbest kenarı, bu alana yakın sekonder bir kordaya sütüre edilerek fiksasyonu sağlanır.(Şekil16) Şekil16.Korda rüptürüne bağlı olarak gelişen anterior yaprağın prolapsusunun sekonder kordanın yaprağa fikse edilmesi ile tamiri. b)Korda transpozisyonu : Posterior yaprağın kuvvetli kordası, anterior yaprağın prolabe olan alanın karşındadır. Bu korda posterior yapraktan ayrılır ve anterior yaprağın serbest kenarına tutturulur. Posterior yapraktaki yarıkta ya kuadrangüler veya trianguler rezeksiyon yapılarak kapatılır. Anterior yaprağın sekonder kordaları yaprağın serbest kenarına taşınır.(Şekil 17) 37 Şekil:17-Posterior yapraktan korda transpozisyonu ile korda rüptürüne bağlı gelişen anterior yaprağın prolapsusunun tamiri. 2. Korda replasmanı : Kordal transpozisyon yapılamıyorsa anterior yaprak politetrafloretilen sütür kullanılarak papiller adaleye tutturulabilir.(Şekilş 18)25 Şekil18: 38 3.Anterior yaprak kordasının uzaması : Kordal uzama, kordada kısaltma yapılarak düzeltilebilir. Kordanın uzun kısmı, papiller adale içine yatak açılarak gömülür.(Şekil 19) Chorda kısaltılması Şekil 19:Korda uzamasına bağlı olarak gelişen anterior yaprak prolapsusunun korda kısaltma yöntemi ile tamiri. D)Papiller adalenin Uzaması : Kaydırma yöntemi ile papiller adalenin uzamış kısmı ortadan yarılır, alt seviyeden tekrar sütüre edilir. MiNiMAL iNVAZiV MiTRAL ONARIMLAR Mitral kapak onarımlarını full sternotomi ve klasik yöntemlerle yapmak mümkün olduğu gibi daha küçük kesilerle de yapmak olanaklıdır. Sağ parasternal, sağ minitorakotomi, parsiyel alt ve parsiyel üst sternotomilerle klasik yöntemlerle elde edilenlere benzer cerrahi görüntüleme elde etmek mümkündür. Üst parsiyel sternotomilerde ve bazı torakotomilerde santral aortik kanülasyon yapmak olasıdır. Diğerlerinde femoral kanülasyon tercih edilir. Bazı kesilerde venöz kanüllerden hiç olmazsa birini kesi hattından koymak olanaklıdır. Internal juguler venden ve femoral venden sağ atriuma ilerletilen kanüllerle venöz drenaj yapılabilir. Bunlara vakum uygulanarak daha iyi bir venöz dönüş sağlanabilir. Minimal invaziv cerrahi için geliştirilmiş bir çok özgün malzeme vardır. Bunlardan her cerrah kendisine uygun olanını seçerek arteriyel ve venöz kanülasyon, 39 aortik klempaj ve kardiyopleji için uygun bir yol seçebilir. Bu operasyonlan video assistans ile torakoskopik ya da robot asistansı ile de yapmak olasıdır. Bu işle uğraşacak ekiplerin bu konuda mutlaka özel bir eğitim almaları gereklidir.130,131 PERKUTAN MiTRAL KAPAK ONARIMLARI Günümüzde perkütan mitral onarımları iki şekilde yapılmaktadır. Kenar kenara onarım (yaprakçıkların birbirine bir klip ile tutturarak) ve annuloplasti. Bu iki tekniğin kombine edilerek oldukça iyi sonuç alındığı bildirilmektedir.132 Perkütan kenar kenara (edge to edge) onarım bir klip uygulayıcı alet ya da kateter bazlı bir emme- dikişleme (suction- suture) sistemi ile yapılmaktadır.133 Perkütan annuloplasti ise koroner sinusun posterior mitral annulusu ile olan yakm ilişkisinden yararlanılarak buradan yerleştirilen çesitli kateterlerle yapılmaktadır.134 Son zamanlarda transventriküler girişimle zımba teli tarzında tutturulan bazı cihazlarla da annulus daraltılabilmektedir. 2004 yılında 14 hasta üzerinde yapılan EVEREST 1 calışmasında en önemli komplikasyon olarak bir hastada yaprakçıktan klibin bir bacağının atması bildirilmiştir ve bu hastada da operasyonla hem kapağı onarmak hem de klibi sorunsuz almak olanaklı kılmıştır.135Sonuç olarak cerrahi mitral onarımları 30 yılı aşkın süredir uygulanmaktadır. Perkütan mitral onarımların ise az miktarda olan sayısı için uzun dönem sonuçlarından söz etmek henüz olanaksızdır. Ancak ilerisi için umut verici şeyler söylemek olasıdır. Operasyon sonrası TEE takiplerinde miksamatöz dejenerasyon %95, iskemik olanlarda %75 ve romatizmal olanlarda %70 oranında onarım şansına sahiptirler.61,62 Erken ve geç dönem sorunlar onarım işleminin başarı şansını düşürebilir. Hastaların %38'inde çıkış yolu obstruksiyonu, %23'ünde sütürlerin ayrılması ve %38'inde yetersiz onarım ikinci kez pompaya girilmesinden sorumludur.136 Omran ve arkadaşlarına göre anulus çapının 5 cm'den büyük olması, mitral anuler kalsifikasyon, üçten fazla segmentte prolapsus ve santral jet varlığı başarısız onarım riskini arttırmaktadır (bir ya da daha fazla risk faktörü varlığında başarısız onarım olasılığı %36).137 Mitral kapak onarımının TEE ile saptanabilen iki önemli komplikasyonu koroner arter hasarı ve ventriküler rüptürdür. Sirkumfleks arter hasarında inferiyoposteriyor ve lateral duvarlarda yeni hareket bozukluğu saptanır. 40 MATERYAL VE METOD: Bu çalışmada Kartal Koşuyolu Yüksek ihtisas Eğitim ve Araştırma Hastanesinde 20002008 yılları arasında KAH ve IMY nedeniyle opere edilen ve kombine KABG ve mitral kapak onarım müdahalesi yapılan hastalar retrospektif olarak incelenmiştir. Çalışmaya toplam 73 hasta dahil edilmiştir. Olgularımızın yaşları 45 ile 78 arasında değişmekte olup yaş ortalamaları 61,78±8,44'tür. Bu hastaların 48'i (%65.8) erkek, 25'i (%34.2) kadındır. Hastalara yapılan cerrahi prosedürler incelenerek, KABG ve mitral kapağın ring kullanılarak rekonstrüksiyonu ile KABG ve mitral kapağın ring kullanılmayarak rekonstrüksiyonu olmak üzere iki gruba ayrılmıştır. Grup I’de KABG ve mitral kapağın ring kullanılarak rekonstrüksiyonu yapılan 38(%65) hasta üzerinde çalışılmıştır. Grup II'de ise KABG ve mitral kapağın ring kullanılmayarak rekonstrüksiyonu 35 (%35) hasta üzerinde çalşılmıştır. Grup I'deki hastaların yaşları, 45 ile 78 arasında olup, yaş ortalamaları 63,02±8.41'dür. Grup II'deki hastaların yaşları ise 45 ile 76 arasında olup, yaş ortalamaları 60,15±8,33'dir. Grup I'deki hastaların 27'i (%71,1) erkek, 11'ü (%28,9) ise kadındır. Grup II'deki hastaların 21'i (%60,0) erkek, 13'ü (%40,0) ise kadındır. Bizim çalışmamızda Grup I’de 4 tane chorda rüptürü,1 tane papiller adale rüptürü,Grup 2’de 5 tane chorda rüptürü saptandı. Olgularımızdan Grup I’deki hastalardan 20 tanesine st jude ring anuloplasty,2 tanesine kalangos ring anuloplasty,9 tanesine p2 plikasyonla birlikte st jude ring anuloplasty,3 tanesine alfieri sonrası st jude ring anuloplasty,2 tanesine mc goon anuloplasty sonrası st jude ring anuloplasty,1 tanesine jostra ring anuloplasty yapılmıştır. Grup II’deki hastalardan 29'una Kay anuloplasti, 2'ine Wooler anuloplasti, l'ine kordaplasti ve l'ine alfieri,1’ine artificial chorda ve mc goon anuloplasty, 3’üne quadroangüler rezeksiyon,plikasyon uygulanmıştır. Olgular mitral yetersizliği açısından değerlendirilirken, sol ventrikülografide ve preoperatif ekokardiyografi bulguları ile mitral yetersizliğinin derecesi değerlendirilmiştir. Hastalara operasyon başlamadan önce Swan-Ganz kateteri yerleştirilmiştir. Tüm hastalara Genel anestezi altında mediyan sternotomi uygulanmış hastanın hemodinamik durumuna göre LİMA(sol intermamaryal arter) hazırlanır veya doğrudan safen ven hazırlanmış olup, kardiyopulmoner bypass kullanılarak operasyon uygulanılan hastalara rutin olarak çıkan aortadan arteryel kanülasyon yapılır .Venöz kanülasyon her iki kaval venden(bikaval) kanülasyon uygulandı.Sağ üst pulmoner venden vent kanülü konuldu.Kross klembi takiben Aort kökünden verilen K+’lu izotermik kan kardiyoplejisi ile diyastolik arrest uygulanmış, operasyon süresince koroner sinüs yolu ile devamlı olarak izotermik kan kardiyoplejisi verilmiştir. Yaygın olarak kullanılan miyokardiyal koruma yöntemleri olarak; sistemik hipotermi(28-32°C), kros klemp, antegrad-retrograd K içeren Kristalloid veya kan kardiyoplejisi uygulandı. Total bypass'a geçilerek önce koroner distal anastomozlar yapılır. Sonra mitral kapağa müdahale edildi. Mitral kapağa müdahale sol atriyal insizyonla yapıldı. Sol atriyumun küçük olduğu durumlarda mitral kapak görüşünün iyilestirilmesi için interatriyal transseptal yaklaşım kullanıldı. Postoperatif dönemde tüm hastalara invazif tansiyon monitorizasyonu sağlanmıştır. inotrop ve IABP(İntra aortik balon pompası) desteği gerekli olan hastalara bu destekler 41 sağlanmıştır. IABPdesteği sağlanan hastaların periferik nabazanları dijital muayene ve gerekirse doppler ile kontrol edilmiştir. Sefazolin sodyum 1000 mg'lık flakon, altı saatlik periyodlarla rutin olarak profilaksi amacıyla uygulanmıştır. invazif girişimin yoğunluğuna göre riskli hastalarda (DM, obezite, osteoporoz vb.) gerekli görüldüğünde ikinci bir antibiyotik eklenmiştir. Poliklinik kontrolleri hastaların taburcu olduktan sonraki dönemde ilk 10 gün, 2.ayda ve sonraki kontroller 6 ay aralıklarla yapılmıştır.Hastalanmız 1 ay ile 97 ay arasında takip edilmişlerdir. Ortalama takip süresi ise 19,20±22,15 ay, Rutin olarak poliklinik kontrollerinde anamnez ve fizik muayeneyi takiben hastalar teleradyografi, EKG, rutin laboratuar tahlilleri ve EKO ile değerlendirilmişlerdir. Hastaların genel özellikler(yaş,bsa,cinsiyet),preoperatif risk faktörleri(KOAH,Diyabet,Hipertansiyon,nörolojik disfonksiyon,unstable angina,yeni MI,sol ventrikül fonksiyonları,pulmoner hipertansiyon),preoperatif ve postoperatif EKGve eko parametreleri(LVSSC,LVDSC,EDV,ESV,LA,PW,IVS,PAB,EF,MY,MD,AY,AD,TY),biyokim yasal parametreler,operasyon bulguları(ısı,kkz,tpz,antegradve retrograd kardiopleji süreleri,extübasyon süresi),postop komplikasyonlar(nörolojik olay,respiratuvar olay,renal bozukluk,ritim olay,İABP,revizyon,erken geç exituslar,inotropik ilaç kullanımları ve ilaç dozları,Euroscorfe,NYHA,yoğun bakımda ve hastanede kalış süreleri,bypass yapılan damarların değerlendirilmesi,postoperatif geliş(aritmi,kky vb) parametreleri gruplar arasında karşılaştırılmış orta dönem sonuçlar istatistiksel olarak değerlendirilmiştir. İstatistiksel incelemeler: Çalışmada elde edilen bulgular değerlendirilirken, istatistiksel analizler için NCSS 2007&PASS 2008 Statistical Software (Utah, USA) programı kullanıldı. Çalışma verileri değerlendirilirken tanımlayıcı istatistiksel metodların (Ortalama, Standart sapma) yanısıra niceliksel verilerin karşılaştırılmasında normal dağılım gösteren parametrelerin gruplar arası karşılaştırmalarında Student t test, normal dağılım göstermeyen parametrelerin gruplar arası karşılaştırmalarında Mann Whitney U test kullanıldı. Normal dağılım gösteren parametrelerin grup içi karşılaştırmalarında paired sample t testi, normal dağılım göstermeyen parametrelerin grup içi karşılaştırmalarında ise Wilcoxon işaret testi kullanıldı. Niteliksel verilerin karşılaştırılmasında ise Ki-Kare testi ve Fisher’s Exact Ki-Kare testi kullanıldı. Parametreler arasındaki ilişkinin incelenmesinde Spearman’s rho korelasyon testi kullanıldı. Sonuçlar %95’lik güven aralığında, anlamlılık p<0.05 düzeyinde değerlendirildi. BULGULAR Çalışma 2000-2008 tarihleri arasında yaşları 45 ile 78 arasında değişmekte olan, 25’i (%34.2) kadın ve 48’i (%65.8) erkek olmak üzere toplam 73 olgu üzerinde yapılmıştır. Olguların ortalama yaşları 61.78±8.44’tür. Olguların takip süreleri 1 ay ile 97 ay arasında değişmekte olup; ortalama takip süresi 19,20±22.15 ay, medyanı 9 aydır. 42 Tablo 7: Hastalara İlişkin Genel Özelliklerin Değerlendirilmesi GRUP I(Ringli) GRUPII(Ringsiz) Ort±SD Ort±SD P + Yaş 63,02±8,41 60,43±8,33 0,191 + BSA 1,76±0,18 1,80±0,18 0,439 n (%) n (%) Kadın 11 (%28,9) 14 (%40,0) Erkek 27 (%71,1) 21 (%60,0) +++ Cinsiyet 0,320 + ++ +++ Student t test Mann Whitney U Test Ki-kare test ** p<0.01 Gruplara göre olguların yaş ortalamaları,BSA(Body suface area) ortalamaları,cinsiyet dağılımları arasında istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). Tablo 8: Preop Risk Faktörlerinin Değerlendirilmesi GRUP I GRUP II P n (%) n (%) ++ KOAH 11 (%28,9) 14 (%40,0) 0,320 ++ Diyabet 18 (%47,4) 14 (%40,0) 0,526 ++ Hipertansiyon 29 (%76,3) 20 (%57,1) 0,081 ++ Nörolojik Disfonksiyon 2 (%5,3) 1 (%2,9) 1,000 ++ Kritik Preoperatif Durum 8 (%21,1) 7 (%20,0) 0,911 ++ Unstabil Anjina 16 (%42,1) 19 (%54,3) 0,298 ++ Yeni MI 10 (%26,3) 19 (%54,3) 0,015* Ort±SD Ort±SD + Sol Vent Fonksiyon (EF) 0,43±0,13 0,45±0,11 0,665 + Pulmoner Hipertansiyon 49,48±20,09 49,55±12,87 0,986 + Euroscore (Lo) 11,47±9,05 12,50±9,08 0,628 + Euroscore (st) 7,85±2,88 8,98±4,39 0,195 3,60±0,64 (4) 3,48±0,50 (3) 0,176 ++ NYHA (Medyan) ++ Student t test Ki-kare test veya Fisher’s Exact test * p<0.05 Gruplara göre olgularda KOAH, diyabet, hipertansiyon, nörolojik disfonksiyon, kritik + 43 preoperatif durum ve unstabil anjina görülme oranları,sol ventrikül fonksiyon ortalamaları, pulmoner hipertansiyon ortalamaları arasında istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). Grupların euroscore (Lo) ve euroscore (st) ,NYHAdüzeyleri arasında istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). Grup I yeni MI (%26.3) görülme oranı, Grup II’den (%54.3) istatistiksel olarak anlamlı düzeyde düşüktür (p<0.05). Tablo 9: EKG Değerlendirilmesi GRUP I GRUP II P n (%) n (%) + + Giriş EKG Çıkış EKG Sinus ritmi 23 (%60,5) 31 (%88,6) AF ritmi 14 (%36,8) 4 (%11,4) AV blok 1 (%2,5) 0 (%0) Sinus ritmi 24 (%63,2) 23 (%65,7) AF ritmi 13 (%34,2) 10 (%28,6) AV blok 1 (%2,6) 2 (%5,7) 0,022* 0,732 + Ki-kare test * p<0.05 Grupların girişteki EKG sonuçları arasında istatistiksel olarak anlamlı farklılık bulunmaktadır (p<0.05). Grup I’de AF ritmi görülme oranı (%36.8), Grup II’den(%11.4) anlamlı düzeyde yüksektir. 100% 90% 80% 70% 60% 50% 40% 30% 20% 10% 0% Grup II Giriş EKG Grup II Sinus ritmi AF ritmi AV blok Şekil 20: Gruplara Göre Giriş EKG Dağılımı Grupların çıkış EKG sonuçları arasında istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). 44 Tablo 10: Biyokimyasal Parametrelerin Değerlendirilmesi GRUP I GRUP II Ort±SD Ort±SD P + AKŞ 124,76±45,09 124,11±48,20 0,953 + Üre 52,02±21,06 52,03±22,41 1,000 + Kreatin 1,13±0,31 1,08±0,33 0,511 2,11±2,88 1,39±2,22 (0,90) (0,70) ++ + CRP (Medyan) ++ Student t test 0,245 Mann Whitney U test Gruplara göre olguların AKŞ, üre, kreatin ve CRP düzeyleri arasında istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). Tablo 11: Preop EKO Parametrelerinin Değerlendirilmesi GRUP I GRUP II P Ort±SD Ort±SD + LVSSC 4,35±0,89 4,26±0,70 0,631 + LVDSC 5,78±0,65 5,73±0,58 0,778 + EDV 166,01±49,16 157,22±36,98 0,535 + ESV 89,41±43,06 88,50±44,03 0,948 + LA 4,47±0,91 4,46±0,72 0,959 + Arka Duvar 1,00±0,17 1,02±0,14 0,716 + IVS 1,09±0,23 1,09±0,15 0,971 + PAB 51,05±20,27 50,62±12,68 0,918 + EF 0,44±0,14 0,45±0,12 0,849 3,52±0,55 3,40±0,49 (4) (3) 0,12±0,44 0,00±0,00 (0) (0) 0,39±0,49 0,27±0,67 (0) (0) 0,00±0,00 0,00±0,00 (0) (0) 1,38±0,95 1,23±0,95 ++ ++ ++ ++ ++ MY (Medyan) MD (Medyan) AY (Medyan) AD (Medyan) TY (Medyan) 0,249 0,101 0,109 1,000 0,645 45 +++ EF <40 (n, %) Chorda Rüptürü + Student t test (1) (1) 21 (%55,3) 17 (%48,6) 0,567 5(%14,7) 0,850 5 (%13,2) ++ +++ Mann Whitney U test Ki-kare test Gruplara göre olguların preoperatif LVSSC, LVDSC, EDV, ESV, LA, arka duvar, IVS, PAB, EF, MY, MD, AD ve TY düzeyleri,chorda rüptürü görülme oranları arasında istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). EF’nin 40’tan az olma oranlarına göre gruplar arasında istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). Tablo 12: Operasyon Bulgularının ve Ekstübasyon Süresinin Değerlendirilmesi GRUP I GRUP II P Ort±SD Ort±SD + Isı 30,59±2,40 29,54±1,93 0,044* + KKZ 96,29±23,99 98,05±29,10 0,777 + TPZ 135,55±28,64 134,91±35,90 0,933 Ekstübasyon Süresi (Medyan) 33,05±40,96 15,40±7,54 (18) (14) +++ Antegrad (n, %) 38 (%100,0) 34 (%97,1) 0,479 +++ Retrograd (n, %) 31 (%81,6) 29 (%82,9) 0,887 ++ 0,010* + ++ +++ Student t test Mann Whitney U test Ki-kare test veya Fisher’s Exact test * p<0.05 Grup I ısı ortalaması,extübasyon süresi Grup II’den istatistiksel olarak anlamlı düzeyde yüksek bulunmuştur (p<0.05). Gruplara göre KKZ ve TPZ süreleri arasında istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). 46 18 16 14 12 10 8 6 4 2 0 Grup II Grup II Ekstübasyon Süresi Şekil 21: Gruplara Göre Ekstübasyon Süresi Dağılımı Gruplara göre antegrad ve retrograd görülme oranları arasında istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). Tablo 13: Postop Komplikasyonların Değerlendirilmesi Grup I Grup II P n (%) n (%) 3 (%7,9) 1 (%2,9) 0,617 Respiratuar Olay 17 (%44,7) 7 (%20,0) 0,025* Renal Bozukluk 9 (%23,7) 6 (%17,1) 0,490 Ritm Olay 25 (%65,8) 23 (%65,7) 0,995 İABP 10 (%26,3) 4 (%11,4) 0,107 2 (%5,3) 1 (%2,9) 1,000 Nörolojik Olay Revizyon Ki-kare test veya Fisher’s Exact Test * p<0.05 Grup I’de respiratuar olay görülme oranı (%44.7), Grup II’den (%20.6) istatistiksel olarak anlamlı düzeyde yüksektir (p<0.05). 47 % 100 90 80 70 60 50 40 30 20 10 0 Grup II Grup II Respiratuar Olay Şekil 22: Gruplara Göre Respiratuar Olay Dağılımı Gruplara göre nörolojik olay, renal bozukluk, ritm olay, İABP ve revizyon görülme oranları arasında istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). Tablo 14: Erken ve Geç Exitus Değerlendirilmesi Grup I Grup II P n (%) n (%) Erken Excitus 2 (%5,3) 2 (%5,7) 1,000 Geç Excitus 4 (%10,5) 3 (%8,6) 1,000 Fisher’s Exact Test Gruplar arasında erken excitus ve geç excitus görülme oranları açısından istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). Tablo 15: İlaç Kullanımlarının Değerlendirilmesi Grup I Grup II P n (%) n (%) Dopamin 24 (%63,2) 15 (%42,9) 0,082 Dobutamin 35 (%92,1) 23 (%65,7) 0,005** Adrenalin 8 (%21,1) 4 (%11,4) 0,268 Noradrenalin 15 (%39,5) 4 (%11,8) 0,008** Nitrogliserin 35 (%92,1) 34 (%97,1) 0,616 Ki-kare test veya Fisher’s Exact Test ** p<0.01 Grup I’de dopamin kullanım oranı (%63.2), Grup II’den (%42.9) daha yüksek olmakla birlikte bu farklılık anlamlılığa yakın ancak istatistiksel olarak anlamlı bulunmamıştır (p>0.05). Grup I’de dobutamin kullanım oranı (%92.1), Grup II’den (%65.7) istatistiksel olarak ileri düzeyde anlamlı yüksek bulunmuştur (p<0.01). 48 % 100 90 80 70 60 50 40 30 20 10 0 Grup II Grup II Dobutamin Şekil 23: Gruplara Göre Dobutamin Kullanım Oranı Dağılımı Gruplar arasında adrenalin ve nitrogliserin kullanım oranlarına göre istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). Grup I’de noradrenalin kullanım oranı (%39.5), ringsiz gruptan (%11.8) istatistiksel olarak ileri düzeyde anlamlı yüksek bulunmuştur (p<0.01). Tablo 16: İlaç Dozlarının Değerlendirilmesi GrupI Grup II P Ort±SD (Medyan) Ort±SD (Medyan) Dopamin 1998,25±1713,34 (1800) 2002,93±2898,43 (1168) 0,298 Dobutamin 6330,34±8956,41 (1920) 3733,08±10275,30 (600) 0,050* Adrenalin 61,47±109,01 (29,1) 204,57±358,01 (36,35) 0,865 20,89±26,96 (12,1) 12,50±12,72 (10,55) 0,802 190,08±245,53 (88) 217,03±503,80 (116) 0,670 Noradrenalin Nitrogliserin Mann Whitney U Test * p<0.05 Grup I’de dobutamin kullanım dozu, ringsiz gruptan istatistiksel olarak ileri düzeyde anlamlı yüksektir (p<0.05). Dopamin, adrenalin, noradrenalin ve nitrogliserin dozularına göre gruplar arasında istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). 49 Tablo 17: Postop EKO Parametrelerinin Değerlendirilmesi Grup I(n:32) Grup II(n:30) Ort±SD Ort±SD P + LVSSC 4,15±0,82 4,21±0,76 0,754 + LVDSC 5,53±0,59 5,49±0,60 0,748 + EDV 151,20±41,92 142,78±36,95 0,488 + ESV 91,14±39,23 78,35±34,87 0,259 + LA 4,50±0,79 4,23±0,62 0,143 + Arka Duvar 1,08±0,13 1,04±0,14 0,240 + IVS 1,19±0,16 1,14±0,19 0,323 + PAB 43,93±11,17 53,00±16,38 0,018* + EF 0,43±0,12 0,43±0,12 0,890 1,50±0,76 2,13±1,04 (1) (2) 18 (%56,3) 16 (%53,3) ++ MY (Medyan) +++ EF <40 (n, %) + Student t test * p<0.05 ++ +++ Mann Whitney U test ** p<0.01 0,011* 0,818 Ki-kare test Gruplara göre olguların LVSSC, LVDSC, EDV, ESV, LA, arka duvar, IVS ve EF düzeyleri arasında istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). Grup I’in PAB düzeyi, ringsiz gruptan istatistiksel olarak anlamlı düzeyde düşüktür (p<0.05). 60 50 40 30 20 10 0 Grup II Grup II PAB Şekil 24: Gruplara Göre PAB Dağılımı 50 Ringli grubun MY düzeyi, ringsiz gruptan istatistiksel olarak anlamlı düzeyde düşüktür (p<0.05). 2 1,8 1,6 1,4 1,2 1 0,8 0,6 0,4 0,2 0 Grup II Grup II MY Şekil 25: Gruplara Göre MY Dağılımı EF’nin 40’tan az olma oranlarına göre gruplar arasında istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). Tablo 18: Grup I(n:32) Grup II(n:30) P Ort±SD Ort±SD ++ Yoğun Bakımda Kalış (Medyan) 4,46±2,83 3,00±1,36 0,012* Hastanede Kalış Süresi (gün) 12,96±7,66 9,66±3,47 0,033 + ++ + Student t test Mann Whitney U test * p<0.05 Grup I’in yoğun bakımda kalış süresi, Grup II yoğun bakımda kalış süresinden istatistiksel olarak anlamlı düzeyde uzundur (p<0.05). 51 4 3,5 3 2,5 2 1,5 1 0,5 0 Grup II Grup I Yoğun Bakımda Kalış Şekil 26: Gruplara Göre Yoğun Bakımda Kalış Süresi Dağılımı Grup I’in hastanede kalış süresi, ringsiz grubun hastanede kalış süresinden daha uzun olmakla birlikte bu farklılık anlamlılığa yakın ancak istatistiksel olarak anlamlı bulunmamıştır (p>0.05). Tablo 19: Lima Kullanımı, Postop Geliş ve KKY ile Geliş Değerlendirilmesi Grup I Grup II P n (%) n (%) Lima Kullanımı 26 (%68,4) 25 (%73,5) 0,634 Postop Geliş 15 (%39,5) 15 (%42,9) 0,769 KKY ile geliş 14 (%36,8) 11 (%31,4) 0,626 Ki-kare test Grupların lima kullanım oranları,postopertif geliş oranları,KKY ile geliş oranları arasında istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). Tablo 20: Bypass Yapılan Damarların Değerlendirilmesi Grup I Grup II P n (%) n (%) LAD 32 (%84,2) 32 (%94,1) 0,267 CX 18 (%47,4) 26 (%76,5) 0,011* RCA 18 (%47,4) 20 (%58,8) 0,331 Ki-kare test veya Fisher’s Exact Test * p<0.05 RCA ve LAD’ye bypass yapılma oranlarına göre gruplar arasında istatistiksel olarak anlamlı bir farklılık bulunmamaktadır (p>0.05). Grup I’de CX’e bypass yapılma oranı (%47.4), ringsiz gruptan (%76.5) istatistiksel 52 olarak anlamlı düzeyde düşüktür (p<0.05). % 100 90 80 70 60 50 40 30 20 10 0 Grup II GrupI I CX Grup I Şekil 27: Gruplara Göre CX Dağılımı Tablo 21: Preop-Postop EKO Parametrelerinin Değerlendirilmesi Preop Postop Ort±SD P + LVSSC 4,35±0,89 4,15±0,82 0,337 + LVDSC 5,78±0,65 5,53±0,59 0,047* + EDV 166,01±49,16 151,20±41,92 0,311 + ESV 89,41±43,06 91,14±39,23 0,975 + LA 4,47±0,91 4,50±0,79 0,820 + Arka Duvar 1,00±0,17 1,08±0,13 0,079 + IVS 1,09±0,23 1,19±0,16 0,062 + PAB 51,05±20,27 43,93±11,17 0,023* + EF 0,44±0,14 0,43±0,12 0,315 3,52±0,55 1,50±0,76 (4) (1) 21 (%55,3) 18 (%56,3) 0,774 ++ MY (Medyan) +++ Grup II Ort±SD EF <40 (n, %) 0,001** + LVSSC 4,26±0,70 4,21±0,76 0,828 + LVDSC 5,73±0,58 5,49±0,60 0,290 + EDV 157,22±36,98 142,78±36,95 0,387 + ESV 88,50±44,03 78,35±34,87 0,690 + LA 4,46±0,72 4,23±0,62 0,098 53 + Arka Duvar 1,02±0,14 1,04±0,14 0,605 + IVS 1,09±0,15 1,14±0,19 0,442 + PAB 50,48±12,86 53,00±16,38 0,259 + EF 0,45±0,12 0,43±0,12 0,380 3,41±0,49 2,13±1,04 (3) (2) 16 (%47,1) 16 (%53,3) ++ MY (Medyan) +++ EF <40 (n, %) 0,001** 0,508 + ++ +++ Paired Sample t test Wilcoxon Sign Test Mc Nemar test * p<0.05 ** p<0.01 Grup I’de; Preop LVSSC,EDV,ESV,LA,EF düzeyine göre postop LVSSC,EDV,ESV,LA,EF düzeyinistatistiksel olarak anlamlı bir farklılık görülmemiştir (p>0.05). Preop arka duvar düzeyine göre postop arka duvar düzeyinde bir artış görülmekle birlikte görülen bu artış anlamlılığa yakın ancak istatistiksel olarak anlamlı bulunmamıştır (p>0.05). Preop IVS düzeyine göre postop IVS düzeyinde bir artış görülmekle birlikte, görülen bu artış anlamlılığa yakın ancak istatistiksel olarak anlamlı bulunmamıştır (p>0.05). Preop LVDSC düzeyine göre postop LVDSC düzeyinde görülen düşüş istatistiksel olarak anlamlıdır.(p<0.05) Grup I 5,8 5,75 5,7 5,65 5,6 5,55 5,5 5,45 5,4 Preop Postop LVDSC Şekil 28: Ringli Grupta Perop-Postop LVDSC Değişimi Preop PAB düzeyine göre postop PAB düzeyinde görülen düşüş istatistiksel olarak anlamlıdır (p<0.05). 54 Grup I 52 50 48 46 44 42 40 Preop Postop PAB Şekil 29: Grup I’de Perop-Postop PAB Değişimi Preop MY düzeyine göre postop MY düzeyinde görülen düşüş istatistiksel olarak ileri düzeyde anlamlıdır (p<0.01). Grup I 4 3,5 3 2,5 2 1,5 1 0,5 0 Preop Postop MY Şekil 30: Grup I’de Perop-Postop MY Değişimi Preop dönemde EF’nin 40’ın altında olma oranına göre postop dönemde istatistiksel olarak anlamlı bir farklılık görülmemiştir (p>0.05). Grup II’de; Preop LVSSC,LVDSC,EDV,ESV,ARKA DUVAR,IVS,PAB,EF, düzeyine göre postop LVSSC,LVDSC,EDV,ESV,ARKA DUVAR,IVS,PAB,EF düzeyinde istatistiksel olarak anlamlı bir farklılık görülmemiştir (p>0.05). Preop LA düzeyine göre postop LA düzeyinde bir düşüş görülmekle birlikte görülen bu düşüş anlamlılığa yakın ancak istatistiksel olarak anlamlı bulunmamıştır (p>0.05). Preop MY düzeyine göre postop MY düzeyinde görülen düşüş istatistiksel olarak ileri düzeyde anlamlıdır (p<0.01). 55 GRUP II 3 2,5 2 1,5 1 0,5 0 Preop Postop MY Şekil 31: Grup II’de Perop-Postop MY Değişimi Preop dönemde EF’nin 40’ın altında olma oranına göre postop dönemde istatistiksel olarak anlamlı bir farklılık görülmemiştir (p>0.05). TARTIŞMA ; İMY, halen tedavisinin planlanması açısından kalp cerrahisinde en önemli sorun olarak durmaktadır. Hastaların önemli bir kısmı medikal tedaviye yanıt verirken, ciddi IMY'si olan hastaların cerrahi tedaviden daha çok faydalandıkları görülmüştür. Bununla beraber İMY'lerdeki operatif morbidite ve mortalite oranları, diğer mitral yetersizliklerindeki operatif morbidite ve mortalite oranlarına göre daha yüksektir. Orta ve ciddi IMY'li hastalarda cerrahi yaklaşım; koroner revaskularizasyondan, mitral kapak replasmanı veya valvuloplasti ile kombine revaskularizasyona kadar değişik şekillerde olabilir. Bazı serilerde, mitral kapak tamiri yapılan vakalarda, kapak replasmanı yapılan vakalara göre operatif mortalite daha düşük bulunmuştur. Buna ek olarak ventrikül fonksiyonlarının kapak tamiri yapılan vakalarda daha iyi korunduğu, kapağa ait komplikasyonların daha az görüldüğü ve uzun dönem hayatta kalma oranın da daha fazla olduğu ortaya konmuştur.145,146 Grossi ve arkadaşlarının yaptığı çalışmada kapak replasmanı,mitral kapak onarımından daha yüksek bir operatif mortalite ile ilişkiliydi.(%16-6) Başka bir çalışmada sol ventrikül disfonksiyonuna bağlı(LV-IMR) veya papiller kas infarktına bağlı(PM-IMR)kronik iskemik mitral yetmezlikli hastalarda,mitral onarımla replasman karşılaştırılmış.Mitral onarım anlamlı düzeyde yüksek erken sağkalımla ilişkiliydi,ancak bu ilişki 4 yıllık takip sonrasında anlamlılığını yitirdi. 141 LV'ün durumunun değerlendirilmesi optimal operasyon zamanı ve prognoz için önemlidir. iskemiye sekonder MY'inde mitral kapağa müdahale endikasyonları relatiftir. Çok dikkatli yapılmış, ayrıntılı değerlendirme sonucunda hasta için en iyi olabilecek karar alınmalıdır. Birlikte uygulanan CABG ve mitral kapak prosedürlerinin cerrahi mortalite ve morbiditeyi artıracağı bilinmelidir. Eğer endikasyon varsa hastayı optimum şartlarda operasyona almak hem hastanın postoperatif dönemi sorunsuz geçirmesi, hem de cerrahının başarısı için gereklidir. Mitral kapak yetmezliği olan hastanın geç dönem prognozunun birkaç adet 56 belirleyicisi vardır.Bunlar; eşlik eden KAH,KKY(Konjestif kalp yetmezliği)(preoperatif ileri semptomları),LVD(Sol ventrikül disfonksiyonu)’dir Birçok çalışma göstermiştirki özellikle düşük LV fonksiyonları ve iskemik KAH ,mitral kapak cerrahisi üzerinde majör zıt etkilere sahiptir.MY ve düşük LV fonksiyonları ve bunların uzun dönem sağkalım üzerindeki etkiside karmaşık problemdir. MY’ne sekonder gelişen volüm yükü yüksek doluş basınçlarına,Kalp yetmezliğine ve prematür ölüme yol açacak şekilde tersine remodeling sürecini arttıracak ve hızlandıracaktır. 139 2. ve 3. Derece MY’ye KABG sırasında kapak değişimi yapılması tartışmalıdır, verilecek karar 1. Ve 4. Derece MY’de kolaydır.1.derecede dokunulmaz,4. Derece onarım yada kapak değişimi yapılır.Cerrahlar kombine operasyonu (KABG,MVR,Onarım)operatif riskiyle uzun dönem prognozda elde edilecek düzelme arasında bir yerlerde bir karara varmak zorundadır. Papiller adale rüptürü olsun veya olmasın AMİ sonrası ortaya çıkmış ileri AMY'de klinik tablo çok yüz güldürücü değildir. İleri MY gelişmiş AMİ'lü olguların yaklaşık %50'sinde papiller adale rüptürü yoktur. Ancak papiller adale ve onunla bitişik LV duvarında nekroz vardır. Özellikle total papiller adale rüptüründen sonra eğer cerrahi tedavi uygulanmamış ise 24 saatlik yaşam beklentisi %25'dir. Parsiyel rüptürde, cerrahi tedavi yapılmayan hastaların %70'i 24 saat yaşarken, %50'si bir ay yaşarlar ve kronikleşirler. Bu nedenle papiller adale rüptüründe tedavinin cerrahi olacağı yadsınamaz bir gerekçedir.59 Bazı çalşmalarda, iyi seçilmiş PAR olmayan bazı hastalarda, ilk 6 saat içinde PTCA(Perkütan transdermal koroner angiografi) ve trombolitik tedavi, stent uygulaması veya sadece trombolitik tedavi ile infarkt alanını küçülterek MY'nin düzeldiğini göstermişlerdir.75 PTCA yapılmayanların ise buyük kısmında 3+/4+ kronik MY gelişmiştir. Basansız PTCA, stent veya trombolitik tedavi sonrası cerrahi uygulanabilir. Akut MI sonrası hafif MY'de tedavi AMİ tedavisi gibidir. Mİ sonrası 1+/2+ MY'de anjina devam ediyorsa anjiyokardiyografi ve sonrasında acil revaskülarizasyon şarttır. Kapağın durumu ise operasyon esnasında cerrah tarafından tekrar değerlendirilir ve gerekirse cerrahi prosedür uygulanır. Olgularımızda, ortaileri MY olup anjinal şikayetleri devam eden hastalarda acil veya yarı elektif operasyon uygulanmıştır. Feinberg ve arkadaşları akut MI’la başvuran 417 hastadan %6 ‘sında orta ile ileri MY ve %29 hafif MY tespit etmiş,MI’ı takip eden kronik fazda,rezidüel MY’li hastalarda MY’siz hastalarla kıyaslandığında 5 yıllık mortalite daha yüksek bulunmuş.MY bağımsız bir negatif prognostik faktördür,kesinlikle düzeltilmesi gerekmektedir. 139 Medikal tedavi, hastayı stabilize etmek amacıyla yapılır. Gerekli incelemelerin, özellilkle anjiyografi ve cerrahi tedavi için optimal koşulların sağlanması olmalıdır. Genel durumu kötü, LCO(Düşük kardiak output) gelişmiş, akciger ödemi gelişmiş veya gelişebilecek olgularda IABP takılarak, hem afterload düşürülebilir, hem de koroner perfüzyon basıncı arttırılabilir. Bizim olgularımızda Grup I’de 2 hastada preoperatif, 8 hastada postperatif Grup II’de 1 hastada preoperatif 3 hastada postoperatif dönemde başarıyla İABP uygulanmıştır. Hastanın stabilizasyonu sonrasında anjiyografi, sol ventrikülografi yapılması şarttır. Bu hastaların değerlendirilmesinde, özellikle Transosefajiyal EKO çok değerlidir. Hastanın etkin medikal tedavi ve diger yöntemlerle stabilizasyonu sağlanarak, AMI sonrasında cerrahi için 4-6 hafta beklemek gereklidir. Eğer hastanın stabilizasyonu saglanamıyor, kliniği giderek kötüleşiyor, hasta akciger ödemine girmiş ise; yüksek mortaliteye rağmen uygun cerrahi prosedürler uygulanmalıdır. Bu prosedürler CABG, beraberinde kordal tamir, kapak tamiri 57 veya kapak replasmanını içerir. Cerrahiye alınan hastalarda başarılı mitral onarım sonrasında zamanla sol ventrikülde "remodelling" sonucu tekrar yetersizlik oluşabileceğinden bu hastalarda subvalvüler yapı korunarak mitral kapak replasmanı önerilir.150,151 Orta ve ileri MY'li hastalarda koroner bypass ile beraber mitral girişimi uzun dönem prognozunu düzeltmektedir. Mitral kapak onarımı tercih edilen yöntem olup eğer mitral kapak replasmanı gerekiyorsa LV fonksiyon ve geometrisini korumak amacıyla subvalvüler yapılar mümkün olduğunca muhafaza edilmelidir.147 Czer ve arkadaşları saf anüler dilatasyonu olan hastalarda sütür anüloplasty ile kıyaslandığında ring anuloplasty sonrası daha az postoperatif MY olduğunu bildirmişlerdir. 138 .Bu çalışmada hem sağkalımda hemde komplikasyonsuz sağkalımdaki iyileşme ,remodeling ring anuloplasty ile ilişkili bulunmuştur.Çalışma hastalarında 30 günlük mortalite oranı %7,6 ‘dır.İskemik MY için mitral onarıma dair yakın zamanda bildirilmiş operatif mortalite %1012’dir. 139 Bizim olgularımızda; preoperatif Ekokardiyografi bulgularına bakıldığında, gruplar arasında EF,MY,PAB,LVSSC,LVDSC açısından anlamlı farklılık görülmemektedir.Postoperatif EKO bulgularına bakıldığında; Grup I’de MY,PAB,LVDSÇ’da anlamlı azalma olduğu görülmüştür,Grup II’de sadece MY’de anlamlı değişme olup diğer parametrelerde anlamlı değişiklik görülmemektedir Sağkalımda ,düşük prognoz için tek değişkenli risk faktörleri ileri yaş,EF<35,MVR(onarımdan ziyade),üç damar hastalığı,grade 2 ve daha ileri atlanmış mitral kapak yetmezliği,ileri KKY semptomları,iskemik nedenli mitral yetmezlik,Lima kullanılmamasıdır. İskemik MY’de kompleks onarımlar erken yetmezlikle ilişkilidir ve uygulanmamalıdır ve fonksiyonel iskemik MY için tek başına anuloplasty yapılması,takiplerde önemli ölçüde(%30)2.derece veya daha yüksek MY insidansı ile ilişkilidir. 140 Boling ve arkadaşları dilate olmuş kalpte daha düşük boyutta(undersized) bir anuloplasty halkası kullanarak ileri MY’leri mükemmel sonuçlarla tedavi etmişlerdir. 139 İskemik MY’de tek başına revaskülarizasyonla, revaskülarizasyon ve onarım beraber yapılan 355 hastada kombine grupta IMR derecesinde daha çok azalma sağlandığı bulundu,ancak 5 yıllık sağkalım oranlarının benzer oldugu bulunmuştur.Erken mortalite tek başına KABG yapılan grupta daha düşüktür.3. ve 4. Derece MY’liler ele alınırsa erken mortalite aynıdır. Düzeltilmemiş MY ‘i revaskülarizasyon sonrası uzun dönem sağkalımı azaltır. 142 Bizim Olgularımızda preoperatif dönemdeki mitral yetersizliğinin derecesi, Grup I ve Grup II ‘de anlamlı farklılık göstermemektedir.Grup 1 ‘de preop MY grade’i anlamlı derecede yüksek olmasına rağmen postopta çok daha düşüktü,yani MY farkı Grup I’de daha fazladır. AMİ sonrası MY'ni iyi tolere eden bu hastaların, elektif olarak operasyona alındığı döneme kadar ventrikül fonksiyonlarının mitral yetersizliğini kompanse etmek amacıyla "remodelling"e uğradığını düşünüyoruz. İskemi kalp hastalığına ikincil KMY'de yetersizliğin şiddetli olduğu küçük bir grup dışında hiçbir zaman klinik tablonun ana belirleyicisi MY değildir. iskemik hastalığın uygun tedavisiyle (CABG, PTCA, Stent vb) MY kaybolur veya önemsenmeyecek kadar azalır. Normalde de hafif MY, LV tarafından oldukça iyi tolere edilir. Genellikle anjinası olan, iyi hedef arterlere sahip ve sintigirafi ile posterolateral geri donüşümlü iskemisi bulunan hastalarda karşılaşılan hafif-orta değişken MY bulunması halinde mitral kapağa girişim yapılmaksızın 58 sadece koroner revaskülarizasyon tercih edilebilir. Hastalarımızın postoperatif fonksiyonel kapasitelerine bakıldığında, her iki grupta da anlamlı azalma tespit edilmiştir. İleri MY varlığı ve beraberinde LV fonksiyon bozukluğu operatif mortaliteyi artırır.148 MY hafif ise mitral kapağa müdahale kararı oldukça zordur. intraoperatif degerlendirmeler ve hastanın revaskülarizasyondan göreceği faydaları hesaplanması alınacak kararda etkili olur.Grade 2 veya daha yüksek MY’li hastaların%65’in prosedür sonrası intraoperatif EKO’da ciddi MY’sinin olmadığı unutulmamalıdır. İleri KMY'de hastaya CABG ve kapak replasmanı veya tamiri uygulanır. Burada cerrahın bilgisi, tecrübesi, ve insiyatifi öne çıkmaktadır. KMY'de klinik tablonun baskın kısmı ileri MY ise operasyon endikasyonları MY'de olduğu gibi kabul edilebilir. Klinik tablo iskemik hastalığa ait ise bilinen iskemik kalp hastalığı prosedürlerinin endikasyonları göz önüne alınır. CABG uygulanacak hastada MY'nin değerlendirilmesi cerrahın insiyatifindedir. Cerrah, ameliyat esnasında LV durumunu ve kapağın durumunu kalp çalışırken ve durdurulduktan sonra değerlendirerek kararını vermelidir.Mitral kapak onarımının yeterliliğine ve güvenilirliğine ilişkin en ufak şüphe bir kapak replasmanına yöneltmektedir. Mitral onarımla düşük EF ilişkisi retrospektif incelendiği araştımada Mitral valv plasti’si olan hastalar EF >%35 ve EF<%35 olmak üzere iki gruba ayrılmış perioperatif mortalite grup 1 %2,grup2%8 (p<0,03)bulunmuş,5 yıllık sağkalımda grup1’de%82,grup2‘de %54 bulunmuştur.NYHA 4 ve end stage İKH’lılarda erken ve geç mortalite yüksektir. Kronik seyreden grup 2 hastalar end stage olmadan önce hasta Mitral valv plasti‘ye erkenden sevk edilebilirse,düşük EF’li hastaların bile survi uzatabilir.kronik vakalarda semptomatik bozulma olmadan yapılmalıdır.Yani preop NYHA class 4 erken ve geç mortalitenin en önemli prediktörüdür.İKH ,geç mortalitenin en önemli prediktörüdür. 143 EF, özellikle iskemi ve MY'nin birlikte olduğu durumlarda veya sadece MY'de değerlendirme için zayıf bir kriterdir. Konjestif yetmezliğe girmiş hastalarda bile normal olabilir. EF %40'ın altına düştüğünde LV fonksiyonu şiddetle bozulmuştur. Mitral yetersizliği düzeltildikten sonra bu hastalarda afterload artacağı için EF'nin daha da düşeceği hatırlanmalıdır. Olgularımızda Grup I’de yer alan hastalarda, MY,PAB,LVDSC anlamlı düzelmesine rağmen EF değerinde anlamlı düzeyde olmayan azalma olmaktadır.Grup 2’de EF’de anlamlı bir değişiklik olmamıştır. Grup I’de postop komplikasyonlardan sadece respiratuar olay anlamlı yüksek çıkmaktadır,bunu ekstübasyon süresinin anlamlı daha uzun olmasıyla ilişkili olduğunu düşünüyoruz. Grup I’de postoperatif dönemde dobutamin ve noradrenalin ilaç kullanımının ve dobutamin total dozunun anlamlı daha yüksek olduğu bulunmuş bunun nedeni olarak MY’indeki anlamlı düzelmeye bağlı afterload arttığından EF değerinin dahada düşmesine bağlıyoruz. Son zamanlarda MY'de sol ventrikül fonksiyonunun değerlendirilmesinde en değerli gösterge ESVEndsistolik volüm)'dir. Bu iskemik hastalık içinde iyi bir gösterge olabilir. Böylece LV kontraktilitesi değerlendirilebilir. ESV'nin değeri operasyon sonrası LV fonksiyonel durumunun tahmin edilebilmesini sağlar. LV boyutları da bu değerlendirmenin yapılabilmesi için oldukça kullanışlıdır. ESV 30 ml/m2'den küçük, sol ventrikül sistol sonu çapı (LVSSÇ) 40 mm'den küçük ise postoperatif sol ventrikül fonksiyonları iyidir. ESV 90 ml/m2'den, LVSSÇ'nin 50 mm'den büyük olduğu vakalarda LV'de geri dönüşümüz değişiklikler 59 vardır. Bu hastalarda operatif mortalite yüksektir.149 Postoperatif LV fonksiyonlar toparlanamaz, yaşam beklentisi ve kalitesi iyi değildir. Fonksiyonel durumu NYHA Class 3-4 olan hastalarda medikal kontrendikasyon yoksa cerrahi uygulanabilir.Hastalanmızın preoperatif ve postoperatif fonksiyonel kapasiteleri değerlendirildiğinde her iki grupta da anlamlı bir düzelme söz konusudur. SONUÇ: Koroner iskemiye bağlı yetmezlik,anterior papiller adale ile ilişkili kardiyojenik şoktan anüler dilatasyonla birlikte ventrikül disfonksiyonuyla ilişkili konjestif kalp yetmezliğine kadar değişen çeşitli klinik prezentasyonlara sahiptir. İskemik kalp hastalığı nedeniyle akut dönemde koroner bypass cerrahisine giren hastaların %4-5'inde İMY ile karşılaşılır.11 Mitral kapak cerrahisi nedenleri arasında ise iskemik mitral yetersizliği üçüncü sırada yer alıp, mitral kapak operasyon endikasyonlarının yaklaşık %10'unu oluşturmaktadır. Papiller adale veya korda rüptürü nedeniyle gelişen akut MY'de cerrahi tedavi yapılmayan hastalarda mortalitenin yüksekliği bilinmektedir. Cerrahi uygulanan hastalar icin de mortalite oldukça yüksektir. Hasta yaşı, kardiyojenik şok, eşlik eden diğer hastalıklar (DM, KOAH,Akut veya Kronik böbrek yetmezliği vb.) mortaliteyi artıran sebepler olarak belirtilmiştir.151 Anuloplasty tipi sağkalımdan bağımsızdır.İlk ameliyatta MVR yapılması ,postoperatif MY’i riskini elimine etsede ,bu strateji düşük sagkalımla ilişkilidir,bu yüzden fonksiyonel iskemik mitral yetmezliğin daha sağlam yapılabilmesi için daha iyi teknikler geliştirilmelidir.144 Kliniğimizde akut iskemik mitral yetmezliği nedeni ile müdahale edilen hastaların, preoperatif ve postoperatif dönemde çalışmamızdaki kriterler baz alındığında, operasyonun zamanlamasına bağlı olarak ejeksiyon fraksiyonunun yükseldigi görülmektedir. Mortalite yönünden gruplar arasında fark gorülmezken, öngörülebilen bazı komorbid faktorlerin (DM, peroperatif miyokard infarktusü, renal, norolojik ve solunumla ilgili komplikasyonlar vb.) etkilerinin minimuma indirilmesi cerrahi başarı açısından önemlidir. Postoperatif fonksiyonel kapasitenin düzelmesi nedeni ile iskeminin hızla düzeltilmesi ve gerekiyorsa mitral yetmezliğine müdahale edilmesi hastanın yaşam kalitesini yükseltecektir. Bu noktada; bu tür hastalarda cerrahi açıdan preoperatif değerlendirmenin yeterli ve cerrahi prosedür olarak doğru tercihin yapıldığı durumlarda, hastaların cerrahiden oldukça fayda görecekleri düşünülebilir. Papiller kas ve korda rüptürü olan hastaların acil olarak, diğer iskemik mitral yetersizliği olan hastaların ise medikal tedavi ile optimal şartlar oluştuktan sonra ameliyata alınmasını önermekteyiz. Orta-ileri mitral yetersizliğinde, KABG yanı sıra mitral kapağa müdahale edilmesi, hem postoperatif ejeksiyon fraksiyonunu artırmakta hem de postoperatif fonksiyonel kapasiteyi düzeltmektedir. Mitral kapağa yapılan müdahalenin, replasmandan ziyade iyi yapılmış rekonstrüksiyon olması ve bu rekonstrüksiyona ek olarak ring kullanılmasının daha uygun olacağı önerilebilir. 60 KAYNAKLAR 1. Bonow RO, Carabello BA, Kanu C, de LA, Jr., Faxon DP, Freed MD, et al. ACC/AHA 2006 guidelines for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (writing committee to revise the 1998 Guidelines for the Management of Patients With Valvular Heart Disease): developed in collaboration with the Society of Cardiovascular Anesthesiologists: endorsed by the Society for Cardiovascular Angio graphy and Interventions and the Society of Thoracic Surgeons. Circulation 2006;114:e84-231. 2. Akar AR, Doukas G, Szafranek A, Alexiou C, Boehm MC, Chin D, et al. Mitral valve repair and revascularization for ischemic mitral regurgitation: predictors of operative mortality and survival. J Heart Valve Dis 2002; 11:793-800. 3. Akar AR, Ozyurda U. Surgery for ischemic mitral valve prolapse. Eur J Cardiothorac Surg 2005;28:361-2. 4. Edmunds LH, Jr. Ischemic Mitral Regurgitation. In: Cardiac Surgery in the Adult. Edmunds LH, Jr„ ed. 1997. McGraw-Hill Co, New York, NY. 5. Gillinov AM, Wierup PN, Blackstone EH, Bis-hay ES, Cosgrove DM, White J, Lytle BW, McCarthy PM. Is repair preferable to replacement for ischemic mitral regurgitation? J Thorac Cardiovasc Surg 2001;122:1125-41. 6-American Heart Association 1990 Heart Facts. Dallas American Heart Association National C.P1 7-American Heart Association : Heart ant stroke facts 1995. Statistical supplement. Chicago. American Heart Association 1996. 8-Lavie CJ, Gersh BJ. Mechanical and electrical complications of acute myocardial infarction. Mayo Clin. Proc. 1990; 65:709 9-Lehman KG, Francis CK, Dodge HI et at: Mitral regurgitation in early myocardial infarction: incidence, clinical detection and prognostic implications. TIMI study group. Ann. Intern. Med. 1992; 117:10-17 10-Tcheng JE, Jackman JD, Nelson CL et al. Outcomeof patients sustaining acute ischemic regurgitation during myocardial infarction. Ann. Intern. Med. 1992;117:18-24 11-Dion R: Ischemic mitral regurgitation : When and how should it be corrected. J. Heart Valve Dis. 1993; 536-543 12Galloway AC, Grossi EA et al. : Operative therapy for mitral insufficiency from coronary artery disease. Semin. Thorac. Cardiovasc. Surg. 1995; 7:227-232 13-Carpentier A, Deloche A, Dauptain J, et al. A new reconstructive operation for correction of mitral and tricuspid insufficiency. J Thorac Cardiovasc Surg 1971;61:1-13. 14-Duran CM, Pomar JL, Cucchiara G. A flexible ring for atrioventricular heart valve reconstruction. J Cardiovasc Surg (Torino) 1978;19: 417-20. 15-David TE, Armstrong S, Sun Z. Left ventricular function after mitral valve surgery. J Heart Valve Dis 1995;4 Suppl 2:S175-S80. 16-Goldman ME, Mora F, Guarino T, Fuster V, Mindich BP. Mitral valvuloplasty is superior to valve replacement for preservation of left ventricular function: an intraoperative two-dimensional echocardiographic study. J Am Coll Cardiol 1987;10:568-75. 61 17-de Oliveira JMF, Antunes MJ. Mitral valve repair: better than replacement, Heart 2006;92: 275-81. 18-Gillinov AM, Cosgrove DM, Blackstone EH, et al. Durability of mitral valve repair for degenerative disease. J Thorac Cardiovasc Surg 1998;116:734-43. 19-Sand ME, Naftel DC, Blackstone EH, et al. A comparison of repair and replacement for mitral valve incompetence. J Thorac Cardiovasc Surg 1987;94:208. 20-Goldsmith IRA, Lip GYH, Patel RL. A prospective study of changes in the quality of life of patients following mitral valve repair and replacement. Eur J Cardiothoracic Surg 2001; 20:949. 21-Cutler EE, Levine SA, Beck CS. The surgical treatment of mitral stenosis: experimental and clinical studies. Arch Surg 1924;9:689-821, 104-5. 22-Souttar HS. The surgical diagnosis of mitral stenosis. Brit Med J 1925;2:605. 23-Lillehei CW, Gott VL, DeWall RA, et al. Surgical correction of pure mitral insufficiency by annuloplasty under direct vision. Lancet 1957;77:44624-Carpentier A. La valvuloplastie reconstitutive. Une nouvelle technique de vallvuloplastie mitrale. Presse Med 1969;77:251-3. 25-Hansen D.E., Cahill P.D., Decampli W.M. et al : Valvular- ventricular interaction of the mitral apparatus in canine left ventricular systolic performance. Circ 1986; 73:1310. 26-David T.E., Burns R.J., Bacchus CM. et al. : Mitral valve replacement for mitral regurgitation with and without preservation of chordae tendinea. J Thorac Cardiovasc Surg. 1984; 88:718. 27-McAfee M.K., SchajfH.W. : Valve repair for mitral insufficiency. Cardiology 1990; 20:35-43. 28-Ormiston J A., Shah P.M., Tei C. et al : Size and motion of the mitral anulus in man : A two- dimensional echocardiographic method and findings in normal subjects. Circ 1981; 64:113. 29-Kihara Y, Sasayama S., Miyazaki S. et al: Role of the left atrium in adaptation of the heart to chronic mitral regurgitation in concious dogs. Circ Res. 1988;62:543. 30-Edwards W.D. Applied anatomy of the heart. In : Giuliani E.R., Fuster V, Gersh B.J. et al. eds. Cardiology fundementals and practice, 2d ed : vol 1. St. Louis: Mosby-Yearbook; 1991; 47:112 31-Edwards W.D. Anatomy of the cardiovascular system : Clinical Medicine, vol 6. Philedelphia: Harper & Row; 1984; 1:24. 32-Lambert AS, Miller JP, Merrick SH, Schiller NB, Foster E, Muhiudeen-Russell I, Cahalan MK. Improved evaluation of the location and mechanism of mitral valve regurgitation with a systematic transesophageal echocardiography examination. Anesth Analg 1999;88:1205-12. 33-Carpentier AF, Lessana A, Relland JY, et al. The "physio-ring": an advanced concept in mitral valve annuloplasty. Ann Thorac Surg 1995;60:1177-85; discussion 1185-6. 34-Levine RA, Handschumacher MD, Sanfilippo AJ, Hagege AA, Harrigan P, Marshall JE, et al. Three-dimensional echocardiographic reconstruction of the mitral valve, with implications for the diagnosis of mitral valve prolapse. Circulation 1989;80:589-98. 35-Carpentier A. Cardiac valve surgery-the "French correction". J Thorac Cardiovasc Surg 1983;86:323-37. 62 36-Grigioni F, Enriquez-Sarano M, Zehr KJ, Bailey KR, Tajik AJ. Ischemic mitral regurgitation: long-term outcome and prognostic implications with quantitative Doppler assessment. Circulation 2001;103:1759-64. 37-Burch GE, De Pasquale NP, PHILLIPS JH. Clinical manifestations of papillary muscle dysfunction. Arch Intern Med 1963;112:112-7. 38-Levine RA, Hung J, Otsuji Y, Messas E, Liel-Cohen N, Nathan N, et al. Mechanistic insights into functional mitral regurgitation. Curr Cardiol Rep 2002;4:125-9. 39-Yiu SF, Enriquez-Sarano M, Triboiiilloy C, Seward JB, Tajik AJ. Determinants of the degre-e of functional mitral regurgitation in patients with systolic left ventricular dysfunction: A quantitative clinical study. Circulation 2000; 102: 1400-6. 40-Eckberg D.L., Gault J.H., Bouchard R.L. et al : Mechanics of left ventricular contraction in chronic severe mitral regurgitation. Circ Res. 1957;5:539. 41-Corin W.J., MonradE.S., Murakami T. et al. : The relationship afterload to ejection performance in chronic mitral regurgitation. Circ 1987;76:59. 42-Urschell C.W., Covell J.W., Graham T.P. et al : Effects of acute valvular regurgitation on the oxygen consumption of the canine heart. Circ Res 1968; 23:33. 43-Ross J. Jr. : Left ventricular function and the timing of surgical treatment in valvular heart disease. Ann Intern Med. 1981;94:498. 44-Maisel AS, Gilpin EA, Klein L, Le Winter M, Henning H, Collins D. The murmur of papillary muscle dysfunction in acute myocardial infarction: clinical features and prognostic implications. Am Heart J 1986;112:705-11. 45-Rankin JS, Hickey MS, Smith LR, Muhlbaier L, Reves JG, Pryor DB, Wechsler AS. Ischemic mitral regurgitation. Circulation 1989;79: 1116-1121. 46-Hickey MS, Smith LR, Muhlbaier LH, Harrell FE, Jr., Reves JG, Hinohara T, Califf RM, Pryor DB, Rankin JS. Current prognosis of ischemic mitral regurgitation. Implications for future management. Circulation 1988;78: 151-159. 47-Dion R, Benetis R, Elias B, Guennaoui T, Raphael D, Van Dyck M, Noirhomme P, Van Overschelde JL. Mitral valve procedures in ischemic regurgitation. J Heart Valve Dis. 1995;4Suppl2:S124-S9. 48-Barzilai B, Gessler C, Jr., Perez JE, Schaab C, Jaffe AS. Significance of Doppler-detected mitral regurgitation in acute myocardial infarction. Am J Cardiol 1988;61:220-3. 49-Tcheng JE, Jackman JD, Jr., Nelson CL, Gardner LH, Smith LR, Rankin JS, Califf RM, Stack RS. Outcome of patients sustaining acute ischemic mitral regurgitation during myocardial infarction. Ann Intern Med 1992;117: 18-24. 50-Lamas GA, Mitchell GF, Flaker GC, Smith SC, Jr., Gersh BJ, Basta L, Moye L, Braunwald E, Pfeffer MA. Clinical significance of mitral regurgitation after acute myocardial infarction. Survival and Ventricular Enlargement Investigators. Circulation 1997;96:827-33. 51-Bursi F, Enriquez-Sarano M, Nkomo VT, Ja-cobsen SJ, Weston SA, Meverden RA, Roger VL. Heart failure and death after myocardial infarction in the community: the emerging role of mitral regurgitation. Circulation 2005;111: 295-301. 52-Hochman JS, Buller CE, Sleeper LA, Boland J, Dzavik V, Sanborn TA, et al. Cardiogenic shock complicating acute myocardial infarction-etiologies, management and outcome: a report 63 from the SHOCK Trial Registry. SHo-uld we emergently revascularize Occluded Coronaries for cardiogenic shocK? J Am Coll Cardiol 2000;36:1063-70 53-Hickey M.St J., Smith L.R., Muhlbaier L.H. et al. : Current prognosis of ischemic mitral regurgitation. Circ 1988; 78:151 54-Sharma S.K., Seckler J., Israel D.H. et al: Clinical, angiographic and anatomic findins in acute severe ischemic mitral regurgitation. Am J Cardiol. 1992;70:277. 55-Barbour D.J., Roberts W.C.: Rupture of a left ventricular papillary muscle during acute myocardial infarction : Analysis of 22 necropsy patients. Am J Cardiol. 1986;8:558. 56-Erbel R., Schweiser P., Bardos P., Meyer J. : Two-dimensional echocardiographic diagnosis of papillary muscle rupture. Chest 1981; 79:595. 57-Nishimura R.A., Schaff H.V., Shub C, Gersh B.J., Edwards W.D., Tajik A.J. : Papillary muscle rupture complicating acute myocardial infarction : Analysis of 17 patients. Am J Cardiol 1983;51:373. 58-Wei JY, Hutchins JM et al. : Papillary muscle rupture in fatal acute myocardial infarction: A potentially treatable form of cardiogenic shock. Ann. Intern. Med. 1979;90:149-152 59-Vlodaver Z, Edwards JE : Rupture of ventricular septum or papillary muscle complicating myocardial infarction. Circulation 1977; 55:815-822 60-Coma-Canella I, Gamallo C et al: Anatomic findings in acute papillary necrosis. Am. Heart J. 1989; 118:1188-1192 61-Wei JY, Hutchins GM, Bulkley BH. Papillary muscle rupture in fatal acute myocardial infarction: a potentially treatable form of cardiogenic shock. Ann Intern Med 1979;90:149-52. 62-Wei JY, Hutchins GM. The pathogenesis of papillary muscle rupture complicating myocardial infarction: hemorrhage accompanying contraction band necrosis. Lab Invest 1978;39:204-9. 63-Zile MR, Tomita M, Nakano K, Mirsky I, Usher B, Lindroth J, Carabello BA. Effects of left ventricular volume overload produced by mitral regurgitation on diastolic function. Am J Physiol 1991;261:H1471-H80. 64-Zile MR, Tomita M, Ishihara K, Nakano K, Lindroth J, Spinale F, et al. Changes in diastolic function during development and correction of chronic LV volume overload produced by mitral regurgitation. Circulation 1993;87:1378-88. 65-Oury JH, Cleveland JC, Duran CG, Angell WW. Ischemic mitral valve disease: classification and systemic approach to management. J Card Surg 1994;9:262-73. 66-Dagum P, Timek TA, Green GR, Lai D, Daughters GT, Liang DH, et al. Coordinate-free analysis of mitral valve dynamics in normal and ischemic hearts. Circulation 2000;102:!l-I62II9. 67-Gorman JH, III, Gorman RC, Jackson BM, Hi-ramatsu Y, Gikakis N, Kelley ST, et al. Distortions of the mitral valve in acute ischemic mitral regurgitation. Ann Thorac Surg 1997;64: 102631. 68-Bursi F, Enriquez-Sarano M, Jacobsen SJ, Roger VL. Mitral regurgitation after myocardial infarction: a review. Am J Med 2006;119:103-12. 69-Llaneras MR, Nance ML, Streicher JT, Linden PL, Downing SW, Lima JA, et al. Pathogenesis of ischemic mitral insufficiency. J Thorac Cardiovasc Surg 1993;105:439-42. 64 70-Llaneras MR, Nance ML, Streicher JT, Lima JA, Savino JS, Bogen DK, Deac RF, Ratcliffe MB, Edmunds LH, Jr. Large animal model of ischemic mitral regurgitation. Ann Thorac Surg 1994;57:432-9. 71- FiguerasJ., CalyoF.E., CortadellasJ., Soler-SolerJ. : Comparison of patients with and without papillary muscle rupture during acute myocardial infarction. Am J Cardiol 1997;80:625-627. 72-Calvo F.E., Figueras J, Cortadellas J., Soler-Soler J.: Severe mitral regurgitation complicating acute myocardial infarction. Clinical and angiographic differences between patients with and without papillary muscle rupture. Eur Heart J 1997;18:1606-1610. 73-Nishimura RA., Schaff H.V., Gersh B.J. et al. : Early repair of mechanical complications after acute myocardial infarction. JAMA 1986;256:47-50. 74-DeBuskR.F., Harrison D.C : The Clinical spectrum of papillary muscle disease. N EngJMed 1969;281:1458-1460. 75-Le Feuvre C, Metzger J.P., Lachurie M.L. et al. : Treatment of severe mitral regurgitation caused by ischemic papillary muscle dysfunction : Indications for coronary angioplasty. Am Heart J 1992;123:860-865. 76-Izumi S., Miyatake K., Beppu S., Park Y.D., Nagata S., Kinoshita K, Sakakibara H, Nimura H. : Mechanism of mitral regurgitation in patients with myocardial infarction : A study using real-time two-dimensional doppler flow imaging and echocardiography. Circ 1987;76:777. 77-Ogawa S., Hubbard F.E., Mardelli T.C., Dreifus L.S. : Cross-sectional Echocardiograpic spectrum of papillary muscle dysfunction. Am Heart J 1979;97:312. 78-Tallury V.K., De Pasquale N.P., Burch G.E. : The echocardiogram in papillary muscle dysfunction. Am Heart J 1972;83:12. 79-Ballaster M., Jajoo J., Rees S. et al. : The mechanism of mitral regurgitation in dilated left ventricle. Clin Cardiol 1988;6:333. 80-Cohen L.S., Mason D.T. and Braunwald E. : Significance of an atrial gallop sounds in mitral regurgitation : A clue to the diagnosis of ruptured chordae tendinea. Circ 1966;35:112. 81-Morrow A.G., Cohen L.S., Roberts W.C. et al. : Severe mitral regurgitation following acute myocardial infarction and ruptured papillary muscle, hemodynamic findings and results of operative treatment in four patients. Circ 1968;37(suppl II). 82-Desjardins VA, Enriquez-Sarano M, Tajik AJ, Bailey KR, Seward JB. Intensity of murmurs correlates with severity of valvular regurgitation. Am J Med 1996;100:149-56. 83-Enriquez-Sarano M, Bailey KR, Seward JB, Tajik AJ, Krohn MJ, Mays JM. Quantitative Doppler assessment of valvular regurgitation. Circulation 1993;87:841-8. 84-lung B. Management of ischaemic mitral regurgitation. Heart 2003;89:459-64. 85-Enriquez-Sarano M, Tribouilloy C. Quantitation of mitral regurgitation: rationale, approach, and interpretation in clinical practice. Heart 2002;88Suppl4:iv1-iv3. 86-Enriquez-Sarano M. Timing of mitral valve surgery. Heart. 2002;87:79-85. 87-Heinle SK, Tice FD, Kisslo J. Effect of dobu-tamine stress echocardiography on mitral regurgitation. J Am Coll Cardiol 1995;25:122-7. 88-Luxereau P, Dorent R, Gevigney GD, Brune-val P, Chomette G, Delahaye G. Aetiology of surgically treated mitral regurgitation. Eur Heart J 1991 ;12 Suppl B:2-4. 65 89-Thomson HL, Enriquez-Sarano M. Echocardiographic assessment of mitral regurgitation. Cardiol Rev 2001;9:210-6. 90-Cheitlin MD, Armstrong WF, Aurigemma GP, et al. ACC/AHA/ASE 2003 guideline" update for the clinical application of echocardiog-raphy-summary article: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (ACC/AHA/ASE Committee to Update the 1997 Guidelines for the Clinical Application of Echocardiography). J Am Coll Cardiol 2003;42:954-70. 91-Enriquez-Sarano M, Freeman WK, Tribouil-loy CM, et al. Functional anatomy of mitral regurgitation: accuracy and outcome implications of transesophageal echocardiography. J Am Coll Cardiol 1999;34:1129-36. 92-Stewart WJ, Currie PJ, Salcedo EE, et al. Evaluation of mitral leaflet motion by echocardiography and jet direction by Doppler color flow mapping to determine the mechanisms of mitral regurgitation. J Am Coll Cardiol 1992;20: 1353-61. 93-Naqvi TZ. Perioperative clinical decision-making in surgery for mitral valve repair. Minerva Cardioangiol 2007;55:213-27. 94Ahmed S, Nanda NC, Miller AP, et al. Usefulness of transesophageal three-dimensional echocardiography in the identification of individual segment/scallop prolapse of the mitral valve. Echocardiography 2003;20:203-9. 95-Zoghbi WA, Enriquez-Sarano M, Foster E, et al, of Echocardiography AS. Recommendations for evaluation of the severity of native valvular regurgitation with two-dimensional and Doppler echocardiography. J Am Soc Echo-cardiogr 2003;16:777-802. 96-Quigley RL The role of echocardiography in mitral valve dysfunction after repair. Minerva Cardioangiol 2007;55:239-46. 97-Saiki Y, Kasegawa H, Kawase M, Osada H, Ootaki E. Intraoperative TEE during mitral valve repair: does it predict early and late postoperative mitral valve dysfunction? Ann Thorac Surg 1998;66:1277-81 98-Lung B, Gohlke-Barwolf C, Tornos P, et al. on Valvular Heart Disease WG. Recommendations on the management of the asymptomatic patient with valvular heart disease. Eur Heart J 2002;23:1252-66. 99-Kay G.L., Kay J.H., Zubiate P., Yokohama T., Mendez M. : Mitral valve repair for mitral regurgitation secondary to coronary artery disease. Circ 1986;7(suppl 1) .188-198. 100-Komeda M, Glasson J, Miller D.C, Tatoulis J.: Ischemic mitral valve disease. Ischemic heart disease surgical management.Buxton B, Frazier O.H.,Westaby S, eds. London. Mosby.1999; P303-313 101-Yun K.L., Rayhill S. C, Niczyporuk MA., Fann J.I.,: Mitral valve replacement in delated canine hearts with chronic mitral regurgitation. Importance of subvalvular apparatus. Circ 1991;84(suppl 5):UI112-III124 102-Dion R. Ischemic mitral regurgitation: when and how should it be corrected? J Heart Valve Dis 1993;2:536-43. 103-Boiling SF, Deeb GM, Bach DS. Mitral valve reconstruction in elderly, ischemic patients. Chest 1996;109:35-40. 104-Boiling SF, Pagani FD, Deeb GM, Bach DS. Intermediate-term outcome of mitral recons66 truction in cardiomyopathy. J Thorac Cardiovasc Surg 1998;115:381-6. 105-Miller DC. Ischemic mitral regurgitation redux-to repair or to replace? J Thorac Cardiovasc Surg 2001;122:1059-62. 106-Kay JH, Mendez M, Zubiate P, Yokoyama T, Vanstrom N, Gharavi M. Long-term results of operations for mitral insufficiency secondary to coronary artery disease. Cardiovasc Clin 1981;12:75-80. 107-Kay JH, Zubiate P, Mendez MA, Vanstrom N, Yokoyama T, Gharavi MA. Surgical treatment of mitral insufficiency secondary to coronary artery disease. J Thorac Cardiovasc Surg 1980;79:12-8. 108-Reed GE, Tice DA, Clauss RH. Asymmetric exaggerated mitral annuloplasty: Repair of mitral insufficiency with hemodynamic predictability. J Thorac Cardiovasc Surg 1965;49: 752-61. 109-Carpentier A, Deloche A, Dauptain J, Soyer R, Blondeau P, Piwnica A, Dubost C, et al. A new reconstructive operation for correction of mitral and tricuspid insufficiency. J Thorac Cardiovasc Surg 1971;61:1-13. 110-Duran CG, Pomar JL, Revuelta JM, Gallo I, Poveda J, Ochoteco A, et al. Conservative operation for mitral insufficiency: critical analysis supported by postoperative hemodynamic studies of 72 patients. J Thorac Cardiovasc Surg 1980;79:326-37. 111-Beeri R, Yos'efy C, Guerrero JL, Abedat S, Handschumacher MD, Stroud RE, et al. Early repair of moderate ischemic mitral regurgitation reverses left ventricular remodeling: a functional and molecular study. Circulation 2007;116:1288-193. 112-Grossi EA, Bizekis CS, LaPietra A, Derivaux CC, Galloway AC, Ribakove GH, et al. Late results of isolated mitral annuloplasty for "functional" ischemic mitral insufficiency. J Card Surg 2001;16:328-32. 113-Tahta SA, Oury JH, Maxwell JM, Hiro SP, Duran CM. Outcome after mitral valve repair for functional ischemic mitral regurgitation. J Heart Valve Dis 2002;11:11-8. 114-Spoor MT, Geltz A, Boiling SF. Flexible versus nonflexible mitral valve rings for congestive heart failure: differential durability of repair. Circulation 2006;114:167-171. 115-Borger MA, Murphy PM, Alam A, Fazel S, Ma-ganti M, Armstrong S, et al. Initial results of the chordal-cutting operation for ischemic mitral regurgitation. J Thorac Cardiovasc Surg . 2007;133:1483-92. 116-Cohn LH, Kowalker W, Bhatia S, DiSesa VJ, John-Sutton M, Shemin RJ, et al. Comparative morbidity of mitral valve repair versus replacement for mitral regurgitation with and without coronary artery disease. 1988. Updated in 1995. Ann Thorac Surg 1995;60:1452-3. 117-Cohn LH, Rizzo RJ, Adams DH, Couper GS, Sullivan TE, Collins JJ, et al. The effect of pathophysiology on the surgical treatment of ischemic mitral regurgitation: operative and late risks of repair versus replacement. Eur J Car-diothorac Surg 1995;9:568-74. 118-Levine RA, Hung J, Otsuji Y, Messas E, Liel-Cohen N, Nathan N, et al. Mechanistic insights into functional mitral regurgitation. Curr Cardiol Rep 2002;4:125-9. 119-Liel-Cohen N, Guerrero JL, Otsuji Y, Handschumacher MD, Rudski LG, Hunziker PR, etal. Design of a new surgical approach for ventricular remodeling to relieve ischemic mitral regurgitation: insights from 3-dimensional echocardiography. Circulation 2000;101:2756-63. 120-Ramadan R, Al Attar N, Mohammadi S, Ghos-tine S, Azmoun A, Therasse A, et al. Left ven67 tricular infarct plication restores mitral function in chronic ischemic mitral regurgitation. J Thorac Cardiovasc Surg 2005;129:440-2. 121-Messas E, Yosefy C, Chaput M, Guerrero JL, Sullivan S, Menasche P, et al. Chordal cutting does not adversely affect left ventricle contractile function. Circulation 2006;114:1524-18. 122-Messas E, Guerrero JL, Handschumacher MD, Conrad C, Chow CM, Sullivan S, et al. Chordal cutting: a new therapeutic approach for ischemic mitral regurgitation. Circulation 2001;104:1958-63. 123-Timek TA, Nielsen SL, Lai DT, Tibayan FA, Liang D, Rodriguez F, et al. Edge-to-edge mitral valve repair without ring annuloplasty for acute ischemic mitral regurgitation. Circulation 2003:108 Suppl 1:11122-117. 124-Sartipy U, Albage A, Mattsson E, Lindblom D. Edge-to-edge mitral repair without annuloplasty in combination with surgical ventricular restoration. Ann Thorac Surg 2007;83:1303-9. 125-Carpentier A. The sliding leaflet technique. Le Club Mitrale Newsletter, August; 1988. p.l5. 126-Kronzon I, Cohen ML, Winer HE, Colvin SB: Left ventricular outflow tract obstruction: a complication of mitral valvuloplasty. J Am Coll Cardiol 1984;4:825. 127-Carpentier A: Cardiac valve surgery-the "French correction" J Thorac Cardiovasc Surg. 1983;86:323-337. 128-Tuchmann A. et al. : Poliydioxanone in vascular surgery. J Cardiovas Surg. 1984;25:225-229. 129-Myers J.L. et al. : The use of absorbable monofilament polydioxanone suture in pediatric cardiovascular operations. J Thorac Cardiovas Surg. 1986; 92:771-775. 130.Cosgrove DM III, Sabik JF, Navia JL: Minimally invasive valve operations. Ann Thorac Surg 1998;65:1535 131.Fann Jl, Pompili MF, Burdon TA, et al: Minimally invasive mitral valve surgery. Semin Thorac Cardiovasc Surg 1997; 9:320. 132.Alfieri O, Maisano F, De Bonis M, Stefano PL, Torracca L, Oppizzi M,La Canna G. The double-orifice technique in mitral valve repair: A simple solution for complex problems. J Thorac Cardiovasc Surg 2001; 122: 674-81. 133.Alfieri O, Elefteriades JA, Chapolini RJ, Steckel R, Allen WJ, Reed SW, Schreck S. Novel suture device for beating-heart mitral leaflet approximation. Ann Thorac Surg 2002; 74:1488-93. 134.Brizard C. Surgical prespective of tran-scatheter mitral valve repair. Presented at the first annual symposium on new interventions in transcatheter valve techniques, London; March 2004. 135.Feldman T, Hermann HC, Block PC, Withow PL, Foster E, St Goar FG. Percutaneous mitral valve repair using the edge to edge technique. Presented at the ACC meeting, New Orleans; March 2004. 136Marwick TH, Stewart WJ, Currie PJ, Cosgrove DM. Mechanisms of failure of mitral valve repair: an echocardiographic study. Am Heart J 1991;122:149-56. 137.Omran AS", Woo A, David TE, Feindel CM, Rakowski H, Siu SC. Intraoperative transesophageal echocardiography accurately predicts mitral valve anatomy and suitability for repair. J Am Soc Echocardiogr 2002;15:950-7. 138.The Journal of Thorasıc and Cardiovascular Surgery.December 2001, ischemic mitral 68 insuffiency,1108-1124 139.Mild to Moderate Mitral Regurgittion in Patients Undergoing Coronary bypass Grafting:Effects on Operative Mortality and Long-Term Significance. Paperella Domenico(MD),Mickleborough L. Lynda (md),Carson Susan (AHT),Ivanow joan (PhD).2003 by The Society ofTorasic Surgeons Published by El sevier INC. 140.Late Outcome of Mitral Valve Surgery for Patients with Coronary Artery Disease.Peter S.Dahlberg,md,PhD, Thomas A. Orszulak,MD,Chasles J.Mullany,MB,MS,Richard C.Daly,MD,Maurice Enriquez,Sarano,MD,and Hartzell V.Schott,MD,2003 by The Society of Thorasic Surgeons Published by Elsevier Inc. 141.The Annals of Thorasıc Surgery,Mitral Repair Versus Replacement for ischemic mitral Regurgitation.Osman O. Al-Radi, Peter C. Austin,Jack V. Tu,Tirone E, David and Terrence M .Yau.Ann. Thorac Surg.2005,79,1260-1267 142.The Annals of Thorasic Surgery. Ischemic Mitral Regurgitation:Revascularization Alone Versus Re vascularization and mitral valve Repair.Yong.Human kim,Lawrence S.C. Czer Harmik j. Soukiasian,Michele De Robertis,Kathy E. Magliato,Carlos Blanche,Sharo S.Raissi James Mirocha, Robert M .Kass and Alfredo Trento.Ann. Thorac Surg. 2005;79:1895-1901 143.Mitral valve Repair in Patients with low left ventricular Ejection Fractions.Early and Late Results.Nirugama G. Tallwalkar,MD;Nan R.Earle,MS;Elizabeth Ann Earle ,JD;and Gerald M .Lawrie MD, FCCP. 144.The Journal of Thorasic and Cardiovascular Surgery.Recurrent mitral regurgitation after annuloplasty for functional ischemic mitral regurgitation.Edwin C.McGee,JR,A.Marc Gillinow,Eugene H.Blach stene,Jeevanantham Rajeswaran,Gideon Cohen,Fazad Najam,Takahiro Shiota ,Joseph F.Sabile,Bruce W. Lytle,Patrich M. Mc Carthy and Delos M. Cosgrove. J. Thorac Cardiovasc Surg 2004 ;128;916-924 145-Hendren WG,Nemec JJ et al. :Mitral valve repair for ischemic mitral insufficiency.Ann.Thorac Sur.1991;52:1246-1252 146.Cosgrove DM,Stewart WJ,Mitral valvuloplasty.Curr.Probl.Cardiol.1989;14:353-416 147.Adler D.S.,Goldman L.,O’neil A. et al.:Long term survival of more than 2000 patients after coronary bypass grafting.Am J Cardiol.1986;58:195-202. 148.Pinson C.W.,Çobanoğlu A.,M.T. et al.: Late surgical results for ischemic mitral regurgitation. J. Thorac Cardiovasc Surg 1984;88:663. 149.Wisenbaugh T.,Skudicky D.,Sarelli P.: Prediction of outcome after valve replacement for rheumatic mitral regurgitation in the era of chordal preserevation.Circ. 1994;89:191-197. 150.Loisance D.Y.,Deleuze P.,Hillion M.L.,Cachera J.P.:Are there indications for reconstructive surgery in severe mitral regurgitation after acute myocardial inferction.Eur J. Cardiothorac Surge. 1990;4:394-397. 151.David TE :T echniques and results of mitral valve repair for ischemic mitral regurgitation.J. Card Surg. 1994;(suppl):274-277 69 70 71
![[EP-027] MULTİPL PULMONER NODÜL ETİYOLOJİSİ: MİTRAL](http://s1.studylibtr.com/store/data/004054413_1-dc4981d11cd256313b021da607338ff8-300x300.png)