ALT SOLUNUM YOLU
ENFEKSİYONLARI
PROF.DR.TÜLİN ÇAĞATAY
İSTANBUL TIP FAKÜLTESİ
GÖĞÜS HASTALIKLARI AD.
ALT SOLUNUM SİSTEMİ
ENFEKSİYONLARI
1-Trakeitler
2-Bronşitler(basit bronşit,
astım ve KOAH atak )
3-Bronşiyolitler
4-Pnömoniler
5-Akciğer apsesi
6- Parapnömonik
sıvı(effüzyon) ve ampiyem
ALT SOLUNUM SİSTEMİ
ENFEKSİYONLARI GELİŞİMİ
1- Üst solunum yollarındaki
mataryelin aspirasyonuyla
2- İnhalasyon yoluyla,
3- Kan yoluyla,
4- Akciğer dokusuna direkt
invazyonla oluşabilir
AKUT TRAKEİT
Semptomlar: ateş, gıcık şeklinde
kuru öksürük,retrosternal ağrı.
stridor, ses kısıklığı, taşikardi,
AKUT TRAKEİT
Trakeitler;
Çoğunlukla üst solunum yolu infeksiyonunu
takiben oluşur. Sıklıkla viral etkenler
sorumludur(influenza A ve B, parainfluenza,
coronavirus, rinovirus,RSV ve metapnömovirus
gibi).
Fizik Muayenede: Sıklıkla normaldir
PA AKC Grafi: çekilmesi gerekmez
Trakeobronşitler
Trakeobronşitlerde ateş, öksürük, balgam ve
nefes darlığı yakınmaları olur.
Fizik muayenede ekspir.uzun, solunum sesleri
kaba ve ronküsler duyulur.
PA AKC GR. Akut dönemde akciğer grafisi
gerekmez, yakınmalar düzelmediğinde
çekilebilir.
En sık görülen etkenler Morexella catarrhalis,
S. aureus, S. pneumoniae, ve H. influenzae’dır.
AKUT BRONŞİT
Genellikle kuru öksürük, bazen balgam ve
ateşle seyreder, atipik etkenler sorumlu ise ateş
subfebril olabilir.
Etiyolojide çoğunlukla viral etkenler rol oynar,
Bu viruslar influenza, parainfluenza ve
respiratuar sinsityal virüs(RSV)dür. Bakteriyel
etkenlerin(Bordetella pertussis, M. pneumoniae
C. Pneumoniae’olup,saptanma oranı %10 dan
azdır.
Tedavide antibiyotik önerilmemektedir.
Astımda infektif atak
Sıklıkla viral etkenler sorumludur, aynı zamanda
viral etkenler çocuk hastalarda astım oluşumunda
da rol oynayabilmektedir.
Astımda bakteriyel enfeksiyonlardan en sık
chlamydia ve mycoplasma gibi atipik etkenler
sorumludur.Ayrıca bu etkenlerin astım
patogenezinde de rolü olabileceği belirtilmektedir
Astımda infektif atak
Klinik bulgular; astım hastalığının belirti
ve bulgularına infeksiyon belirtileri
eklenir.
Tedavi atipik etkenlere uygun olmalı,
etkenin viral olduğu düşünülüyorsa
antibiyotik verilmemeli.
Kronik Obstrüktif Akciğer Hastalığı
(KOAH) infektif atağı
Önce sabah
öksürüğü ve
balgam başlar.
Daha sonra nefes
darlığı, solunum ve
kalp yetmezliği
gelişir
Kronik Obstrüktif Akciğer Hastalığı(
KOAH) infektif atağı
KOAH’da bakteriyel ataklar çoğunlukla ASY da
kolonize olan mikroorganizmaların sayıca artışına
bağlıdır.
Viral etkenler ise atağın (influenza, parainfluenza,
adenovirus ya da RSV) %30-40’ından
sorumludur.
Empirik tedavide beta laktamaz üreten
H.influenzae ön planda düşünülmeli ve onu
kapsayan antibiyotik seçilmelidir.
Kronik Obstrüktif Akciğer Hastalığı(
KOAH) infektif atağı
KOAH atakların en az % 80’den infeksiyonlar
sorumludur ve bunlar sıklıkla bakteriyel
infeksiyonlardır.
Balgam miktarında ve pürülansında artış atağın
infektif atak olduğunu gösterir.
Bakteriyel etkenlerin başında H.influenzae,
Streptococcus pneumoniae ve Moraxella catarrhalis
yer alır.
AKUT BRONŞİYOLİT
Genellikle bebeklik ve erken çocukluk
döneminde ortaya çıkan ve sıklıkla
virusların sebep olduğu infeksiyondur.
Respiratuar sinsityal virus (RSV) en
önemli etkendir
Gençler ve erişkinlerde nadiren görülür.
Mycoplasma pneumonia, Legionella
pneumophilia, influenza, adenovirus
parainfluenza gibi etkenlere bağlıdır
oluşur.
AKUT BRONŞİYOLİT
Çocuklarda başlangıçta viral infeksiyon
belirtileri görülür, daha sonra öksürük,
balgam ve ateş belirgin hale gelir.
Bu çocuklarda ileri dönemde “wheezing” ve
“bronş aşırı duyarlılığı” gelişme riski artar.
Erişkinlerde,solunum yetmezliği ortaya
çıkarabilir.
AKUT BRONŞİYOLİT
Akciğer grafisinde hiperinflasyon, nodüler
opasiteler, lokal atalektazi ve pnömonik
infiltrasyonlar saptanabilir.
Bazı olgularda bronşiyolit sonrası
bronşiyolektazi, bronşiyolitis obliterans ve
lokalize amfizem ortaya çıkabilir.
Tedavide antibiyotiklerin, bronkodilatörlerin
ve steroidlerin etkisi kanıtlanmamıştır
BRONŞEKTAZİ
Akciğer infeksiyonları ( pnömoni, akciğer
absesi gibi ) sonrası bronş duvarındaki hasar
nedeniyle, özellikle segment ve distal hava
yollarının anormal ve kalıcı genişlemesidir
• Öksürük
• Aşırı balgam çıkarma
• Sık tekrarlayan
infeksiyon atakları
Bronşektazi
• İnspiryum başı raller ( orta – kaba raller = sekresyon ralleri )
• Ekspiryum bazen uzar, sonor ronküsler duyulabilir
PNÖMONİLER
Tüm dünyada sık görülen
morbidite ve mortalitesi
yüksek enfeksiyon
hastalığıdır.
Ülkemizde ölüm nedenleri
içinde 5. sırada,enfeksiyon
ölümlerinin başında
gelmektedir.
PNÖMONİ TANIM
Akciğer parankiminin enfeksiyon ajanları ile
oluşan hastalığıdır.
Etyolojik olarak
1-BAKTERİYEL
2-PARAZİTER
3-FUNGAL
4-VİRAL etkenler sorumlu olabilir.
PNÖMONİDE DEĞİŞTİRİCİ
FAKTÖRLER(RİSK FAKTÖRLERİ)
> 65 yaş ,sigara,
malnütrüsyon,mesleksel
faktörler.
Eşlik eden hastalık varlığı
KOAH,bronşek.,kistik
fibroz,diyabet,böbrek H
KC,Kalp,nörolojik hast.
Solunum yolları mukosilier
fonksiyon bozukluğu
Bronşta obstrüksiyon
(TM,yabancı cisim
ÜSY de kronik supüratif patol.
Splenektomi
Alkolizm
Malnütrüsyon
Bakımevinde yaşama
Kortikosteroid alımı
İmmüsüpresif tedavi
İnfluenza sonrası gelişen
pnömoni
Bir yıl içinde pnöm. tanısı
ile yatış.
Aspirasyon şüphesi
PNÖMONİ KLİNİK TANIM
Ateş,öksürük
Pürülan sekresyon
Akciğer grafisinde
pulmoner infiltratlar
Lökositoz,CRP,Sedim
yüksekliği
PNÖMONİNİN GELİŞTİĞİ YER ve
DURUMA GÖRE SINIFLANMASI
1. Toplum kökenli pnömoniler(TKP)
2. Hastane kökenli pnömoniler(HKP)
3. Bağışıklığı baskılanmış hastaların pnömonisi
4-Ventilatörle ilişkili pnömoniler(VİP)
5-Sağlık bakımı ile ilişkili pnömoniler(SBİP)
Pnömonide patogenez
Pnömoni
Orofaringeal materyalin aspirasyonu
İnfekte partiküllerin inhalasyonu
Bakteriyemi
Direkt invazyonla oluşabilir.
KLİNİK YAKINMALAR
EN SIK
Öksürük(%80), ateş, titreme, balgam, göğüs
ağrısı (plöretik tipte)
AZ SIKLIKTA
Dispne, hemoptizi
Nonspesifik semptomlar; %10-30
görülebilir ( baş ağrısı, bulantı, kusma,
boğaz ağrısı, myalji, artralji, karın ağrısı ve
diare)
TOPLUM KÖKENLİ
PNÖMONİLER(TKP)
Tanım:
Kişide günlük yaşamı sırasında ortaya
çıkan pnömoniye toplum kökenli
pnömoni denir(TKP)
En sık 50-70 yaş arasında ve kış
aylarında görülür.
Toplum Kökenli Pnömoni
Yılda 5.6 milyon toplum kökenli
pnömoni olgusu ve
Yılda 1,1 milyon hastane yatışı
bildirilmektedir
Morbidite mortalite kişiye ve altta
yatan duruma göre değişir.
TOPLUM KÖKENLİ
PNÖMONİDE TANI
Olası tanı (sıklıkla)
Klinik (tipik, atipik tablo)
Radyolojik
Gram boya
Kesin tanı:
Kültür, seroloji ve diğer
TOPLUM KÖKENLİ PNÖMONİLER
YAKINMA VE BULGULARA GÖRE
TİPİK PNÖMONİLER
Akut başlangıç
Ateş,üşüme,titreme
Prodüktif öksürük
Göğüs ağrısı
Pnömoni evresine göre
FM bulguları
Radyolojik olarak
çoğunlukla lober
pnömoni
ATİPİK PNÖMONİLER
Subakut, prodrom bel.
Subfebril ateş
Kuru öksürük
Nonspesifik semptomlar
(baş ağrısı,ishal,kusma
FM bulguları silik raller
duyulabilir
Radyoloji ile FM
uyumsuz, nonlober
pnömoni
Fizik muayene bulguları
Pnömoni FM 3 evre
Eksüdasyon evresi:
İnce krepitan raller, siyanoz,
takipne, taşikardi
Konsolidasyon evresi:
Bronşiyal solunum sesi
(tuber sufl),matite,vibrasyon
artışı
Rezolüsyon evresi:Tekrar ince raller
TKP de Hastane yatış kriterleri
TKP de hastane yatış kararı
Pnömoni ağırlık indeksi (PSI)veya
CURB-65 indeksi’ne göre verilir.
CURB-65 indeksi
1-C=Konfüzyon
2-U=Üre >42.8 mg/dl (BUN >20mg/dl )
3-R=Solunum sayısı >30/ dk.
4-B=Kan basıncı (sistolik < 90 veya Diyastolik<
60mmHg)
5-65=Yaş >65 yıl
Hesaplamada her bir ölçüte 1 (bir) puan
verilir
PNÖMONİLERDE AĞIRLIK İNDEKSİ (PSI)
Ölçüt
Yaş: Erkek
kadın
Huzurev. kalmak
Komorbite
Puan
Yıl
Yıl-10
10
Tümör
KC hast.
Kalp yetm
Kardiyak-serabral hast
Böbrek hast
30
20
10
10
10
PA grafi pl sıvısı
10
Ölçüt
Vital bulgular
Mental bozuk.
Solunum sayı >30
Sistolik TA< 90mmhg
Ateş <35 veya>40
Nabız >125
BUN >30mg/dl
Glükoz >250
Hct < 30
Arter PaO2 < 60mm
Arter PH < 7.35
SaO2< 90 mmHg
Puan
20
20
20
15
10
20
10
10
10
30
10
Pnömoni ağırlık indeksine
göre(PSI) Evreleme
1.
2.
3.
4.
5.
EVRE I:Yaş<50 komorbidite yok
EVRE II: <70 puan
EVRE III: 71-90 puan
EVRE IV: 91-130 puan
EVRE V: >130 puan
EVDE TED
Hastanede ted
TOPLUM KÖKENLİ PNÖMONİDE
KLİNİK GRUPLANDIRMA
GRUP
GRUP I
yatış ölçütü
taşımayan
GRUP II
CURB-65<2
PSI: I- III
Yoğun bakım
yatış ölçütü yok
Grup I-A Değiştirici
faktör yok
Grup IB Değiştirici
faktör var
Evde tedavi
CURB-65>2
PSI: IV-V
Hastanede tedavi
GRUP III
Yoğun bakım
Yatırılma ölçütü var
Grup III A Psödomonas
riski yok
Grup III B Psödomonas
riski var
Yoğun bakımda tedavi
Yoğun Bakıma yatırma ölçütleri
(tek majör veya en az üç minör ölçüt)
MAJÖR
Mekanik ventilasyon gerektiren Ağır solunum yetmezliği (
PaO2 / FiO2 < 250 mmHg )
Septik şok tablosu (>4 saat vasopressör gereksinimi)
MİNÖR
Konfüzyon
PaO2 / FiO2 < 300 mmHg )
Solunum sayısı >30/dak.
PA da bilateral veya multilober tutulum,
48 saat içinde opasitede>% 50 artış
Kan basıncı <90/60 mmHg
İdrar miktarı < 20 ml/saat veya diyaliz gerektiren akut
böbrek yetersizliği
PNÖMONİDE RADYOLOJİ
Pnömoni tanısı
Komplikasyonların tespiti
Ek patolojilerin saptanması
Hastalığın yaygınlığının belirlenmesi
Etyolojik tanı ( ! )
Tedaviye yanıtın değerlendirilmesi
RADYOLOJİK OLARAK LOBER
PNÖMONİLER
Segmenter
Lober
Multilober
Lober pnömoni
Lober pnömoni
Multilober Pnömoni
BRONKOPNÖMONİLER
Çoğunlukla PA
grafide yamalı
konsolidasyon
Yer yer
yoğunlaşmış
pnömonik odaklar
RADYOLOJİK OLARAK
İNTERSTİSYEL PNÖMONİLER
Genellikle her iki
akc. de yaygın lob
segment sınırı
göstermeyen retikülo
nodüler gölgeler
Nadiren daha
lokalize lezyonlar
Yamalı infiltratlar – Atipik etkenler
VİRAL PNÖMONİLERDE
RADYOLOJİK BULGULAR
Bilateral yama tarzı
görünümler
İnterstisyel infiltrasyonlar
Alveoler konsolidasyonlar
AKCİĞER APSESİ
PARAPNÖMONİK SIVI VEYA PLÖROPNÖMONİ
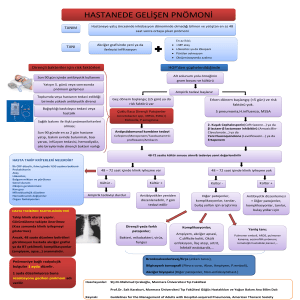
HASTANE KÖKENLİ
PNÖMONİLER(HKP)
Hastaneye yatıştan 48 saat sonra,
oluşan
Hastaneden çıktıktan sonra 48 saat
içerisinde oluşan pnömoniler
Ventilatör ile İlişkili Pnömoni (VİP)
Entübasyon sırasında pnömonisi olmayan,
İnvaziv mekanik ventilasyon desteğindeki
hastada entübasyondan 48 saat sonra
gelişen pnömonidir.
SAĞLIK BAKIMI İLE İLİŞKİLİ
PNÖMONİLER(SBİP)
HKP ve VIP den farklı yeni bir antite,
Son 3 ayda 5 günden fazla hastanede yatma
Yakında antb.kullanımı
Sağlık bakımı için bakım evlerinde kalmak
Ayaktan sağlık bakımından faydalanan kişilerde
(infüzyon ted, hemodiyaliz)
İmmünsüpresyon durumlarında görülür.
Çoklu ilaca dirençli bakterilerin neden olduğu
pnömonilerdir.
TANI YÖNTEMLERİ
Balgam gram boyaması
Kısa sürede yapılabilen ucuz basit tetkik
Uygun örnek alınıp bekletilmeden incelenmelidir.
Bakteri görülmemesi pnömoniyi dışlatmaz.
(antbiyotik alımı, atipik etkenler, viruslar,
tüberküloz)
DİĞER TANISAL İŞLEMLER
Balgam kültürü
Kan kültürü (hastaneye yatanlarda)
Alt solunum yolu örnekleri
(lavaj,fırça.vb)
Rutin biyokimyasal incelemeler
Serolojik testler (atipik etken şüphesi)
PNÖMONİLERDE TEDAVİ
Pnömoninin geliştiği yere göre
Kliniğine göre (atipik, tipik ve hangi grup)
Radyolojisine göre
Laboratuar bulgularına göre belirlenir.
TEDAVİ SÜRESİ
Pnömokok pnömonisi
7-10 gün
Mycoplasma ve
C. pneumoniae
Legionella pnömonisi
10-14 gün
14-21 gün
Ağır pnömonilerde
2-3 hafta
PNÖMONİLERDE KORUNMA
Pnömokok Aşısı;
Grip (influenza)Aşısı
Korunma önerilen kişiler
(pnömokok aşısı)
65 yaş ve üzeri
KOAH, bronşektazi,
pnömonektomi
Kronik kardiyovask.
hastalıklar
Diabetes mellitus
Kronik alkolizm
Siroz
Dalak disfonksiyonu veya
splenektomi
Lenfoma veya multiple
myelom
Kronik böbrek
yetmezliği, nefrotik
sendrom
Transplantasyon
HIV infeksiyonlu olgular
Pnömokok hastalığı
riskinin artmış olduğu
şartlarda yaşayanlar