T.C
Ege Üniversitesi
Diş Hekimliği Fakültesi
Ağız, Diş ve Çene Hastalıkları
Cerrahisi Anabilim Dalı
ORAL KANSERLERİN ERKEN TANISINDA
DİŞ HEKİMLİĞİNİN ROLÜ
BİTİRME TEZİ
Stj. Diş Hekimi Müge ERBAY
Danışman Öğretim Üyesi: Prof. Dr. F. Bahar SEZER
İZMİR-2015
ÖNSÖZ
Tez çalışmalarım sırasında tüm yardımseverliğiyle fikirlerini ve desteğini
esirgemeyen tez danışmanım Sayın Prof. Dr. F. Bahar Sezer’e teşekkürlerimi
sunarım.
Hayatımın her alanında yanımda olup bana güç veren annem ve babama,
canım ağabeyim Dr.İlke Erbay’a, emekleriyle yolumu aydınlatan büyükbabam ve
tüm öğretmenlerime; ayrıca hayatı benim için anlamlı kılan tüm dostlarıma ve Uğur
Yılmaz Özturan’a teşekkür ederim.
İZMİR-2015
Stj.Diş Hekimi Müge ERBAY
İÇİNDEKİLER
ÖNSÖZ
BÖLÜM I
GİRİŞ
1.Oral Kanserlerin Tanımı……………………………………………………………2
1.1. Oral Kanserlerin Oluşma Mekanizması………………………………….3
1.2. Oral Kanserlerin Lokalizasyonu…………………………………………5
1.3.Oral Premalign Lezyonlar………………………………………………...7
1.3.1.Lökoplaki ………………………………………………………9
1.3.2.Eritroplaki……………………………………………………...10
1.3.3. Liken Planus…………………………………………………..10
1.3.4.Submukoz Fibrozis…………………………………………….12
1.4.Oral Kanserlerin Sınıflandırılması………………………………………..12
1.4.1.Oral Skuamoz Hücreli Karsinoma…………………………….12
1.4.1.1.Lokalizasyonu…………………………………………….13
1.4.1.2.Klinik Belirtiler…………………………………………...14
1.4.1.3.Histopatolojisi…………………………………………….14
1.4.1.4.Oral Skuamoz Hücreli Karsinomanın Varyantları…………...15
1.4.1.4.1.Verrüköz Karsinoma………………………………15
1.4.1.4.2.İğ Hücreli Karsinoma……………………...............15
1.4.1.4.3.Bazal Hücreli Karsinoma……………….…………16
1.4.1.4.4.Adenoskuamoz karsinoma………………................16
1.4.1.4.5.Papiller Skuamoz Hücreli Karsinoma……………..16
1.4.1.4.6.Akantolitik Skuamoz Hücreki Karsinoma................16
1.4.1.4.7.Karsinoma cunniculatum…………………………..17
1.4.1.4.8.HPV Pozitif Orofaringeal Karsinoma……………..17
1.4.1.5.İmmunoprofil………………………………………………..17
1.4.1.6.Metastaz……………………………………………………..18
1.4.1.7.Tedavi Seçenekleri…………………………………………..18
1.4.2. Dudak Kanseri………………………………………………………...19
1.4.3. Dil Kanseri …………………………………………….......................20
1.4.4. Ağız Tabanı Kanseri………………………………………………….20
1.4.5. Yanak Mukozası Kanseri…………......................................................21
1.4.6. Dişeti Kanseri………………………………........................................21
1.4.7.Damak Kanseri ………………………………………………………..22
1.4.8.Maksiller Sinüs Kanseri……………………………………………….22
1.5.Oral Kanserlerin Etiyolojisi…………………………………………….....23
1.5.1.Sigara ve Alkol Tüketimi…………………………...................23
1.5.2.Viral Enfeksiyonlar……………………………………………24
1.5.3. Beslenme………………………...............................................25
1.5.4. Ağız Hijyeni…………………………………………………..25
1.5.5.Onkogenezis…………………………………………..............25
1.5.6.Onkogenler…………………………………………………….26
1.5.7.Tümör Baskılayıcı Genler……………………………………..27
1.5.8. Diğer Faktörler………………………………………………..27
1.5.8.1.Kronik aktinik maruziyeti………………....................27
1.5.8.2.Plummer-Vinson sendromu …………………............27
1.5.8.3. Fanconi anemisi (FA)……………………………….27
1.5.8.4. Pozitif aile öyküsü…………………………………..27
1.5.8.5.İmmünosüpresyon…………………………………...28
BÖLÜM II
2. Oral Kanserlerin Erken Tanısında Hastaya Yaklaşım ve Diş Hekimliğinin
Rolü…………………………………………………………………………………28
2.1.Hastaya Yaklaşım……………………………………………………….28
2.1.1.Hastanın Hikayesi……………………………………………..28
2.1.2.Görsel Muayene(İnspeksiyon)…………………………….......28
2.1.2.1.Ekstraoral Muayene…………………………….……29
2.1.2.2.İntraoral Muayene…………………………………...29
2.1.2.3.Lezyonun Değerlendirilmesi………………………...29
2.1.3.Oral kanserlerin erken tanısında kullanılan yöntemler………..29
2.1.3.1.Vital Doku Boyama……………………………….…30
2.1.3.2.ViziLite® …………………………………….……...31
2.1.3.3.ViziLite® Plus (ViziLite+TB) ……………………...32
2.1.3.4.Microlux DL ………………………………………...33
2.1.3.5.Orascoptic DK ………………....................................33
2.1.3.6.VELscope® …………………………........................33
2.1.3.7.FISH Analizi………………………………………....34
2.1.3.8.Tükrük Biomarkerları………………………………..34
2.1.3.9.Flow Sitometri……………………………………….35
2.1.4.Diagnostik Biopsi……………………………………………...35
2.1.4.1. Oral Eksfoliyatif Sitoloji / OralCDx ve Biopsi……..36
2.2.Oral Kanserlerin Erken Tanısında Diş Hekimliğinin Rolü……………...38
BÖLÜM III
SONUÇ……………………………………………………………………………...38
BÖLÜM IV
KAYNAKLAR ……………………………………………………………………..39
ÖZGEÇMİŞ………………………………………………………………………....43
BÖLÜM I
GİRİŞ
Dünya çapında en sık görülen kanserler arasında yer alan oral kanserler
oldukça yüksek morbidite ve mortalite oranına sahiptir. Oral kanserler pek çok
ülkede, özellikle de gelişmekte olan ülkelerde yaşamı tehdit edici bir problemdir;
ancak bu gerçek sıklıkla göz ardı edilmektedir. Oral kanserlerin erken tanısında 5
yıllık hayatta kalma oranı %90dır.Ancak çoğu oral kansere ileri evrelerde tanı konur
ve bu durumda hayatta kalma oranı %20 civarına geriler. Bu tüm kanser olgularında
görülen en kötü prognozdur ve oldukça trajik bir durumdur. Bu nedenle erken tanı ve
oral kanserleri önlemek için yapılan çalışmalar önem kazanmaktadır. (21)
Lokalizasyonları nedeniyle oral kanserlerin erken teşhisini yapabilecek en etkili
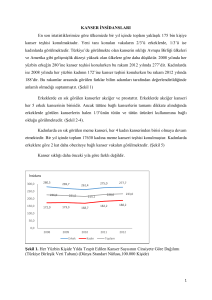
grubu diş hekimleri oluşturmaktadır.2008 yılında Kanada’da 3200 hastada oral ve
faringeal kanser varlığı saptanmış ve yaklaşık olarak 2700 (%84) hastanın tanısının
dental muayene sırasında konulduğu belirtilmiştir. (11) Bu nedenle yüksek risk
grubundaki bir hastayı tanımak, premalign bir lezyonu fark ederek kanseröz bir
lezyona tanı koymak diş hekiminin sorumluluğundadır.
1.Oral Kanserlerin Tanımı
Oral kavite kanserleri mukoza, tükürük bezi veya ağzın diğer yumuşak ve sert
dokularından köken alan çok çeşitli türde kanserleri kapsamaktadır ancak bunların
%90’ından fazlasını, mukozanın çok katlı yassı epitelinden gelişen skuamöz hücreli
karsinom oluşturmaktadır. (9)
Genellikle 45 yaşın üzerinde görülen oral kanserin oluşma riski ilerleyen yaşla
birlikte artar; bununla birlikte, son yıllarda skuamöz hücreli karsinomanın 40
yaşından daha genç hastalarda sıklıkla saptanmaya başladığı bildirilmiştir. Bu
durumun da kanser oluşumunu etkileyen diğer karsinojen faktörlerin etkileri veya
genetik predispozan faktörler nedeniyle meydana gelebileceği öne sürülmüştür.
Gelişmiş ülkelerde oral kanser oranı, gelişmemiş ülkelerdekinden daha düşüktür ve
bu
durumun
sağlık
hizmetlerinin
gelişmişlik
düzeyiyle
ilişkili
olduğu
düşünülmektedir. Bununla birlikte, sosyokültürel ve coğrafik alt yapı da risk
faktörleri üzerinde etkili olduğundan, oral kanser olgularının dünya üzerindeki
dağılımı da değişmektedir. (11)
Ağız kanserleri cilt kanserlerinden sonra baş boyun bölgesinde gözlenen ikinci
sıklıktaki kanser çeşidini oluştururlar.Oral kanserler
yaygın olarak görülüp
bireysel,ailesel ve toplumsal alanlarda yıkıcı boyutlarda kayıplara yol açarlar.5 yıllık
hayatta kalma oranı yaklaşık olarak %62’dir. (11) Erken tanıda bu oran anlamlı
boyutlarda artar.Alkol ve tütün kullanımı ya da bu ikisinin kombine kullanımı bilinen
en önemli risk faktörlerinden biridir.
Lezyonlar genellikle kırmızı ve beyaz yüzeyler(patch) şeklindedir.Bir
premalign lezyon morfolojik olarak normal doku görünümünden farklıdır.Ancak bu
lezyonlar genellikle ağrısızdır ve hastaların büyük bir bölümü lezyonların varlığından
habersizdir.Lezyonların çoğu,özellikle yüksek risk grubu hastalarda, rutin muayene
sırasında fark edilir. (21)
Histopatolojik tanılarla belirlenen kategoriler: (1)
İnvaziv kanserler
Skuamoz hücreli karsinoma
Adenokarsinoma
Adenoskuamoz karsinoma
Mukoepidermoid karsinoma
Displazi
İn situ karsinoma (hafif/ılımlı/şiddetli)
Hiperkeratozis ve/veya epiteliyal hiperplazi
Hiperkeratozis
Hiperparakeratozis
Hiperortokeratozis
Epiteliyal Hiperplazi(akantozis)
Diğer yumuşak doku patolojileri
Mukosel
Fibroma
Papilloma
Hemangioma
Amalgam tatuaj
Fibrolipoma
Amiloidozis
Nörilemmoma
Actinomyces granules
Condyloma acuminata
Liken planus
Kistler
Granüloma
Periodontitis
Mukositis
Hiperplazi(epiteliyal hiperplazi hariç)
Enflamasyon
Sialadenitis
Pleomorfik adenom
Candida
1.1.Oral Kanserlerin Oluşum Mekanizması
Normalde hücreler yalnızca gerektiğinde çoğalmak üzere, büyümeyi başlatıcı
ve büyümeyi durdurucu mekanizmalarca denetlenir.İnsanlarda, normal doku
hemostazının sağlanması için gerekli olay yani apoptozis, diğer bir deyişle,
programlanmış hücre ölümüdür. Apoptozis, genetik olarak kodlanmış aktif bir
olaydır ve bozulduğu durumlarda gelişimsel, enflamatuvar, dejeneratif veya
neoplastik hastalıkların ortaya çıkması kolaylaşmaktadır.Kanserin tanımı ise kısaca,
hücre çoğalmasını düzenleyen mekanizmaların çeşitli etkenlerce bozulması
sonucunda atipik hücrelerin anormal miktarlarda çoğalarak sağlıklı dokuların yerini
alması ve organizmanın fonksiyon göremez hale gelmesidir. (10,22)
Bundan sonraki aşama ise, tümör hücrelerinin hareket yeteneklerinin artması ve
buna bağlı olarak kanserin dokuya invazyonu ve metastazıdır. Malign değişimlere
karşı kritik bir savunma oluşturan birtakım proteinler, apoptozis mekanizması içinde
yer alırlar ve tümör baskılayıcı ajanlar olarak fonksiyon görürler.Tümör baskılayıcı
genlerin etkilerinin ortadan kaybolması ise, hücrenin ölmesini durdurur. DNA yapısı
bozuk bir hücre söz konusu olduğunda hatalı hücrelerin üremesi engellenmez ve
kanser oluşumunun ilk çekirdeği meydan gelir. Özellikle hızlı gelişen tümörlerde
tümör baskılayıcı genlerin düzeyinin çok düşük olduğu veya mutasyona uğradıkları
gösterilmiştir.
Bir diğer aktif protein grubu ise onkojenlerdir ve hücre büyümesini uyararak
görev yaparlar.Onkojen genlerin en bilineni, ras genidir. Onkojenlerin kontrolsüz
şekilde salınması apoptotik mekanizmayı bozarak hücrenin ömrünün uzamasına
neden olur. Son grup ise DNA tamirini sağlayan proteinlerdir ve mutasyonları
durumunda başka mutasyonlara neden olurlar. Ayrıca; anjiogeneze etki eden ve
tümörün invaziv ve metastatik potansiyelini belirleyen, tütündeki karsinojen
maddelerin metabolize edilmesini etkileyen, ya da virüslerin kanserojen etkilerine
yardımcı olan genlerin ve moleküllerin varlığı da tartışılmaktadır. (10)
1.2.Oral Kanserlerin Lokalizasyonu
Oral kanserlerin yaklaşık üçte birini ağız tabanı kanserleri oluşturmaktadır.
Genellikle bu bölgedeki premalign lezyonlardan sonra gelişen ağız tabanı kanserleri,
özellikle lingual frenulum ve sublingual bezin kanal ağızları etrafında yerleşir ve
kenarları sert ve düzgün olmayan, ülser benzeri bir lezyon olarak gözlenir.İleri
evrelerde dişetine ve dilin derinlerine doğru ilerleyebilir ve dil hareketlerinde
kısıtlama yaratabilirler. İlerlemiş olgularda submandibuler lenf düğümlerine,
jugulodigastrik lenf düğümüne ve boyun lenf zincirinin üst ve alt düzeydeki
dokularına metastaz yapabilirler.Dil kanserleri ise özellikle dilin posterolateral ve
ventral yüzeylerinde meydana gelir. Dorsumundaki kanserler ise tersiyer sifiliz veya
atrofik liken planus gibi kronik lezyonlar sonrasında gözlenmektedir. Dil kökünü
tutan skuamöz hücreli karsinoma ise farenjit benzeri yakınmalar, konuşma güçlüğü,
disfaji, dil hareketlerinde kısıtlılık gibi klinik bulgular verebilir. (7,9)
Yumuşak damak ve buranın alt arka bölgesinde bulunan komşu retromolar
bölge, ağız kanserlerinin yaklaşık %15’inin gözlendiği bölgelerdir ve genellikle bir
premalign lezyon sonrasında kanser gelişir. Lezyonların merkezi sert olmakla birlikte
perifere doğru sertlik azalır ve daha az infiltratif özellik taşırlar. Bu bölgedeki
skuamöz hücreli karsinomalar kötü diferansiye ve boyutlarının küçüklüğü ile
orantısız
biçimde
derinlere
yayılan
lezyonlardır;
hastalar
farenjit
benzeri
yakınmalarla hekime başvurduklarında, lezyon çoktan bölgesel ve uzak lenf
düğümlerine metastaz yapmış durumdadır . (13)
Yapışık dişeti ve alveolar gingival mukoza ağız kanseri lezyonlarının yaklaşık
%5'inin görüldüğü bölgelerdir ve lezyonlar daha çok posterior mandibuler
bölümlerde ağrısız olarak oluşumlar şeklinde gözlenir. Gingival karsinomanın
periodontal membran yoluyla alveol boşluğuna veya çenenin alveolar bölümüne
geçmesinden sonra, mandibulanın medüller kısmı da olaya katılır ve dişlerde
sallanma, ilk bulgu olarak görülebilir.
Bukkal mukoza, ağız kanserlerinin yaklaşık %2'sinin lokaliza olduğu
bölgelerdir. Posterior kısımda yer alan ağrısız küçük ülserler veya sert yapılar
şeklinde görülen lezyonlar, genellikle bu bölgedeki premalign bir lezyondan
kaynaklanırlar ve rutin fonksiyonlarla travmaya uğrayarak ülserleşebilirler.İleri
evrelerde trismus yaratarak çiğneme fonksiyonunu kısıtlayan bu lezyonlar, maksilla
ve mandibulanın mukobukkal kıvrımlarına yayılarak ekzofitik bir görünüm
alabilirler. Fark edilemeyen veya tedavide gecikilen lezyonların ciltte fistüller
oluşturabildikleri de bildirilmiştir. (9,10,13)
1.3.Oral Premalign Lezyonlar
Dünya Sağlık Örgütü (WHO) prekanseröz/premalign bir lezyon için “kanser
gelişme olasılığı normal özellikteki eş dokuya göre fazla olan morfolojik olarak
değişmiş doku” tanımını yapmıştır. Prekanseröz alanlar “kanser gelişme riski anlamlı
ölçüde artmış generalize alan” olarak da tanımlanabilir. Başka bir tanıma göre
premalign lezyonlar önceden var olan bir lezyondan bağımsız olarak ağız
boşluğunun herhangi bir yerinde ortaya çıkabilir.Lezyonlar için “pre-kanser”, “prekanseröz”,
“pre-malign”
ve
“prekürsör”
kavramları
eş
anlamlı
olarak
kullanılmaktadır. (20)
Oral lökoplaki ve eritoplaki lezyonları bireysel kanser riskini arttırır; bu
nedenle prekanseröz lezyonlar olarak değerlendirilir.Oral lökoplaki varlığında
kişilerde kanser gelişiminin insidansı çeşitli çalışmalarda %4-4-17.5 aralığında
bulunmuştur.
Oral beyaz lezyonların %5-15’i histolojik olarak displazi sınıfındadır ve %15-20
aralığında malign transformasyon gösterir.150 hastanın lökoplaki ve 37 hastanın
eritroplaki lezyonu taşıdığı bir çalışmada; lezyonlar hafif,orta ve şiddetli epiteliyal
displazi olarak sınıflandırılmış ve malign transformasyona önemli bir etkisi olmadığı
görülmüştür. (23)
Orta sınıftaki bir displazi şiddetli forma dönüştüğünde ise mevcut kanser riski
%36 oranında artar.Lökoplaki varlığında görülen beyaz lezyonlar SCC oluşumu için
potansiyel taşır ve bu durumda hastanın hayatta kalma süresi 5 yıldan fazla değildir.
(23) Epiteliyal displazi; kanser oluşumunda en önemli predispozan faktör olmasına
rağmen, lezyonun histolojik görüntüsü her zaman hastalığın prognozuyla ilgili bilgi
vermez.Şiddetli bir epiteliyal displazi bile yıllarca persiste kalabilir.Bu nedenle hangi
lezyonların malign transformasyon göstereceği belirsizlik taşımaktadır. (20)
Potansiyel malign oral lezyonlar: (14)
Malign potansiyel
Lezyon
Etiyolojik faktör
Klinik görüntü
Çok yüksek>%85
Eritroplaki
Tütün/alkol
Kırmızı plak
Yüksek>%30
Lökoplaki(non-
Tütün/alkol
Benekli
homojen)
Yüksek>%30
Kronik kandida
kırmızı-
beyaz plak
Candida albicans
(kandidal lökoplaki)
Beyaz
ya
da
kırmızı-beyaz
plak
Yüksek>%30
Submükoz fibrozis
Areca nut
Hareketsiz soluk
mukoza
Düşük<%5
Lökoplaki(homojen) İrritasyon/tütün/alkol Beyaz plak
Düşük<%5
Liken planus
İdiopatik
Beyaz
plak/erozyon
Oral kansere dönüşme riski taşıyan başlıca lezyonların lökoplaki, eritroplaki,
submüköz fibrozis ve liken planus oldukları kabul edilmektedir.
1.3.1. Lökoplaki
Oral mukozada en sık görülen premalign lezyondur. Klinik ya da patolojik
olarak herhangi bir hastalığa ait olmayan oral mukozadaki beyaz-gri plaklarlardır. 50
yaşın üzerindeki bireylerde ve erkeklerde daha sık görülür. Sigara ve alkol
kullanımı,tütün çiğneme gibi alışkanlıklar ile kötü ağız hijyeni gibi etkenler
lökoplaki gelişiminde rol oynar.Persiste lezyonlar tedavi edilmeli ve altta yatan
etkenler mutlaka araştırılmalıdır. (9)
Lökoplakinin bukkal,alveolar ve mandibular mukozada sık görüldüğü, dudak
(%24), ağız tabanı (%42), ve dilde (%24) yerleşen lezyonlarda displastik ya da
maligniteye dönüşümün daha sık olduğu bildirilmiştir. Yerleşim yerleri gibi klinik
görünümleri de değişken olan lökoplakiler, normal mukoza üzerinde saydam, ince,
gri lezyonlardan, gri/beyaz renkli, derimsi, sert, beyaz plaklara dek değişen
formlarda gözlenirler.
Lökoplaki; liken planus, diskoid lupus eritematozus, kandidazis, kıllı lökoplaki,
lökodem, kronik ısırma, kimyasal yanık ve oral keratinizasyon gösteren pek çok
genetik hastalık ile ayırıcı tanısı yapıldıktan sonra tedavi edilmelidir. Tedavisinde
öncelikle oral hijyen düzeltilmeli, predispozan faktörler (özellikle tütün kullanımı)
ortadan kaldırılmalıdır. Tedavi planlamasının yapılmasında lezyonun büyüklüğü ve
yeri önemlidir. Epitelyal displazi varlığı ya da yokluğu mutlaka belirlenmiş
olmalıdır.Risk grubundaki orta yaşlı bireylerde anatomik yerleşim yeri, lokal
irritasyonların varlığını da göz önünde tutularak biyopsi kararı uygulanmalıdır.
Küçük lezyonlar için cerrahi eksizyon uygun olan tedavidir. (9)
1.3.2.Eritroplaki
WHO nun tanımına göre oral mukozada görülen ve klinik ve patolojik olarak
başka hiçbir tanımlanabilir durumla karakterize edilemeyen ateş kırmızısı renkli,
kadifemsi plaklardır.Lökoplakiden daha nadir görülürler ancak malignite riski daha
fazladır. Bazen lökoplaki ile beraber görülürler ve kanser riskini arttırırlar.
Eritroplakilerin
klinik görünümleri farklılıklar göstermektedir; genellikle
düzgün, kadifemsi bir yüzeye sahip olmalarına rağmen, düzensiz, kırmızı bir zemin
üzerinde serpiştirilmiş gibi duran sarı veya beyaz odaklara sahip lezyonlar da
bildirilmiştir. Histopatolojik incelemelerde eritroplaki lezyonlarının %80 -90’nın
epitelial displazi, karsinoma in situ veya invaziv karsinom oldukları görülmüştür.
Bunların büyük kısmı invaziv karsinom veya karsinoma in situ, az bir kısım ise
epitelial displazidir. (9,16)
Ayırıcı tanısında kandida, protez stomatiti, tüberkülosis (lupus vulgaris),
histoplasmosis, mekanik irritasyon alanı ve çeşitli non-spesifik lezyonlar vardır.
Tedavisinde öncelikle iritan faktörler elimine edildikten sonra lezyon 1-2 hafta
süreyle takibe alınır.Gerilemeyen lezyonlarda biyopsi yapılır, displazi veya erken
karsinom gösteren olgularda ise lezyon cerrahi işlemle çıkarılır ve takip edilir. (16)
1.3.3.Oral Liken Planus
Prekanseröz bir mukokutanöz lezyondur.Genellikle 40-70 yaşlar arasında ve
daha çok kadınlarda (%60-65) rastlanmaktadır.Tekrarlayan karsinojen uyarılarla
kansere dönüşebilir. Oral liken planus lezyonlarını stres, gıdalar, dental işlemler,
sistemik hastalıklar ve oral hijyen bozukluğu gibi faktörler tetikleyebilir.
Ağız ve deriyi birlikte tutan olgularda ağız lezyonları deriden haftalar ve aylar
önce ortaya çıkabilir. Derideki lezyonlar; en çok bilek ve ön kolların iç yüzleri, ense,
karın alt tarafı, lumber bölge, erkeklerde genital bölge ve alt ekstremitede lokalize
olurlar. (9,10,14)
Hastalığın patogenezinde genetik ve çevresel faktörler, ilaçlar ve yaşam tarzı
etkili olmaktadır. Hücresel immunite ile T lenfositlerin skuamoz epitelin bazal tabaka
hücrelerinde harabiyete yol açması liken planus patogenezinde önemli rol
oynamaktadır. Bu nedenle bazı çalışmacılar liken planusu otoimmun hastalıklar
sınıfına dahil eder. Anksiyete ve depresyonun liken planus gelişimini etkileyen risk
faktörleri olduğu ve genellikle sinirli, stresli insanlarda görülmesinin bu düşünceyi
desteklediği belirtilmektedir. (14)
Ağız mukozasının her yerinde görülmekle birlikte en tipik yerleşim alanı yanak
mukozasıdır. Yanak mukozasını; dil, dudaklar, diş eti, ağız tabanı ve damak takip
eder. Lezyonlar genellikle çift taraflı ve simetriktirler. Oral liken planus 7 temel
klinik tip olarak sınıflanmıştır. Bunlar; retiküler, papüller, plak benzeri, eroziv,
atrofik, ülseratif ve büllöz tiplerdir. Klinik olarak önemsiz beyaz papüller şeklinde
başlayan mukozal lezyonlar retiküler, ülseratif veya plak formlarını oluşturur.
Ülseratif formda malignite gelişim riski daha yüksektir. Papüllerden ışınsal olarak
uzanan Wickham çizgileri karakteristiktir. Lezyonlar asemptomatik olmakla birlikte
hasta yanma hissinden şikayetçi olabilir. Lezyonlar birkaç ay içinde kendiliğinden
kaybolabilir. (14)
Lezyonların spesifik bir tedavisi yoktur. Topikal steroid uygulamaları en sık
kullanılan yöntemdir. Asemptomatik olgularda sadece takip yapılabilir. Yüksek
görülme sıklığı nedeniyle malign değişim habercisi olarak önemli bir yere sahiptir.
1.3.4.Submukoz Fibrozis
Oral dokuda sarı-beyaz renk değişimidir, üst gastrointestinal kanalın
submukozal tabakasını etkileyen bir kollagen bozukluğudur. En önemli sebebi
özellikle Asya ülkelerinde yaygın olan tütün çiğneme alışkanlığıdır.Klinik olarak
retromolar bölge ve bukkal mukoza daha sık tutulmaktadır. Yemek sırasında ağızda
yanma oluşması, ağız ve dil hareketlerinde kısıtlılık, trismus gelişmesi sık
semptomlarıdır. Ağız açıklığının kısıtlanması, etkilenen alanlardaki fibröz bantlar
nedeniyle oral mukozanın kalınlaşmasına bağlıdır.Gelişmiş lezyonlarda klinik tablo
beyaz, atrofik epitel şeklindedir.
Tedavide amaç, risk faktörlerinin azaltılarak bu lezyonun oluşumun
engellenmesidir. Oral submukozal fibrozis geliştiğinde ise tedavi medikal ya da
cerrahidir. (9,10)
1.4.Oral Kanserlerin Sınıflandırılması
1.4.1.Skuamoz Hücreli Karsinoma
Malign tümörlerin yaklaşık olarak %3’ü oral kaviteden köken alır ve büyük bir
bölümünü skuamoz hücreli karsinoma oluşturur. SCC, 500.000 kişilik yıllık
insidansıyla dünyada görülen en yaygın 6. invaziv neoplazmdır ve WHO’nun
belirlediği en ölümcül 8 kanser arasında yer alır.Hastalığın prognozu; lezyonun
büyüklüğüne, infiltrasyon ve lokalizasyonuna, metastaz varlığı ya da yokluğu ile
tümörün diferansiyasyon derecesine göre değişir. (20)
Skuamoz hücreli karsinom,deri ve örtücü mukozaların dış dokusu olan çok
katlı yassı epitelden köken alan kanserdir. Skuamoz hücreli karsinoma ağız
kanserleri içinde en yaygın görülen türdür ve her 10 vakanın 9’unda bu kanser türüne
rastlamak mümkündür. Yaygın olarak görülme aralığı 50 yaşın üzerindeki hastalar
olsa da günümüzde 40’lı yaşlara inen bir insidanstan bahsedilmektedir.Yoğun alkol
ve tütün kullanımı nedeniyle erkeklerin etkilenme sıklığı kadınlara göre daha
yüksektir. (21)
Oral kanserlerin etiyolojisine bakıldığında ülkelerin gelişmişlik düzeylerinin
azlığıyla kanser görülme sıklığı arasında bir ilişki olduğu görülür.Bu durum skuamoz
hücreli karsinoma
için de geçerlidir.2014 yılında yapılan bir araştırmaya göre
SCC’nin Hindistan, Pakistan, Bangladeş ve Sri Lanka gibi az gelişmiş ya da
gelişmekte olan ülkelerde en yaygın görülen kanser türü olduğu görülmüş; yine
Hindistan’da yapılan bir araştırmaya göre tütün çiğneme alışkanlığı olan kadın
hastalarda skuamoz hücreli karsinoma yakalanma insidansı anlamlı derecede yüksek
bulunmuştur. (20)
1.4.1.1.Lokalizasyonu
Oral skuamoz hücreli karsinomda en sık dilin dorsal ve lateral sınırları (% 40),
ağız tabanı (%30),retromolar bölge, bukkal mukoza, maxilla ve mandibular dişeti
etkilenir. Bu bölgeler, non-keratinize ve ince mukoza ile kaplı olduğundan
karsinojenite eğilimine keratinize mukozadan daha yatkındır. (9,20)
1.4.1.2.Klinik Belirtiler
Oral skuamoz epitel karsinoma lezyonları kırmızı renkli,beyaz renkli ya da
kırmızı-beyaz renkli lezyonlardır. Oral skuamoz hücreli karsinom lezyonlarının alanı
milimetreden santimetreye kadar değişebilir. Başlangıç lezyonları genellikle küçük
ve semptomsuzdur. Klinik özellikler yetersiz olduğu için; tanıda biyopsi ve
histopatolojik muayene önemlidir. Klinisyen, her zaman oral mukozayı dikkatli
muayene etmelidir.Bukkal mukozadaki karsinom uzun süredir geçmeyen sınırları
düzensiz indure bir ülser ya da hastada tütün çiğneme alışkanlığı varsa o orijinde
gelişmiş lokalize bir lezyonla kendini gösterebilir.Lezyonun gelişmiş aşamalarında
lezyonun olduğu tarafta şişlik ve kulağa yayılan bir ağrı şikayeti de görülebilir.
(9,20)
1.4.1.3.Histopatolojisi
Skuamoz hücreli karsinoma yüzey epitelindeki displastik değişimlerden köken
alır ve histopatolojik olarak invaziv adalar ve kordlar ile “inci” formundaki keratinize
alanlar
şeklinde
görülür.İnvazyon;
membranın
bozulmasına,dokuların
ekstansiyonuna ve bağ dokusu reaksiyonuna yol açar.Malignite işaretleri arasında
anjiolenfatik ve prinöral invazyon vardır.
Tümör hücreleri genellikle hiperkromatik bir çekirdek ve bol miktarda
eosinofilik sitoplazma içerir.Lezyon içinde eş katmanlı, yuvarlak keratinize odaklar
görülür.İyi diferansiye olmuş SCC,normal doku epiteliyle benzer görülebilir.Ancak
hücreler arası köprüler kolaylıkla fark edilir ve bu duruma keratinize odaklar da
sıklıkla eşlik eder.Nükleer ve sitotik pleomorfizm belirgin değildir ve nispeten az
sayıda mitotik figürler vardır.Orta derecede diferansiye SCC lezyonlarında ise daha
az keratinize alanlar vardır ancak anormal mitotik aktiviteye bağlı tanı koymak
kolaylaşır.Kötü diferansiye SCC lezyonlarında ise olgunlaşmamış hücreler çok
sayıdadır; tipik ve atipik mitoz baskındır ve keratinize alanlar minimaldir.Lokal
olarak çoğu oral SCC lezyonu destrüktiftir. (20)
14.1.4.Oral Skuamoz Hücreli Karsinomanın Varyantları
1.4.1.4.1.Verrüköz Karsinoma
Oral SCC’nin az görülen bir varyantıdır.Genellikle 55 yaşından büyük erkek
hastalarda görülür.Kronik tütün kullanımı primer etiyolojik faktör olarak kabul
edilir.İyi
diferansiye
olmuş
lezyonlarda
hiperplastik
alanlar
daha
sık
görülür.Lezyonlar invaziv özelliklerine bağlı olarak doku marjinlerini iter ve
lenfositik bağ dokusuna infiltre olur. (20)
1.4.1.4.2.İğ Hücreli Karsinoma
Displastik yüzey epiteli içindeki invaziv iğ şekilli hücre elemanlarıyla
karakterizedir.Yaygın bir form değildir ancak ağız boşluğunda ve gırtlakta daha sık
görülür. (20)
1.4.1.4.3.Bazal Hücreli Karsinoma
SCC’nin genellikle üst solunum yollarını tutan varyantıdır.İki mikroskobik
komponent içerir.Bunlardan birincisi iyi ya da orta derecede diferansiye olmuş
SCC’dir.İkinci ve daha derindeki komponent ise lobüler gland,kord ve adaları tutan
invaziv
basoloid
epiteldir.Sigara
ve
Human
Papilloma
Vırus(HPV)
ile
ilişkilendirilmektedir. (20)
1.4.1.4.4.Adenoskuamoz karsinoma
Histopatolojisinde adenokarsinoma ve skuamoz hücreli karsinomanın kombine
olarak görüldüğü, oldukça kötü prognozlu bir SCC varyantıdır.sıklıkla büyük bir
skuamoz hücreli karsinoma komponenti olarak görülür. (20)
1.4.1.4.5.Papiller Skuamoz Hücreli Karsinoma
Büyük bir skuamoz hücreli karsinoma lezyonunun komponenti olarak farinks
ya da oral kavitede tanımlanır.Tümör,baskın bir papiller büyüme paterni ile
karakteristiktir. Bu papiller; fibrovasküler çekirdek,immatur bazaloid hücreler ve çok
sayıda pleomorfik hücre içerir. (20)
1.4.1.4.6.Akantolitik Skuamoz Hücreki Karsinoma
Tümör hücrelerindeki akantolizisle karakterize, histopatolojik olarak nadir
görülen bir SCC varyantıdır.Çoğunlukla güneşe maruz kalan bölgelerde,oral bölgede
ise en çok dudaklarda görülür. (20)
1.4.1.4.7.Karsinoma cunniculatum
Oral SCC’nin nadir görülen bir varyantıdır.Deride ve ayakta görülen ve kemiğe
invaze olan tümörle benzer yapıdadır.Agresif bir form olmamakla beraber cilt ve lenf
bezlerine metastazı görülebilir. (20)
1.4.1.4.8.Human Papilloma Virus(HPV) Pozitif Orofaringeal Karsinoma
HPV16(+) orofaringeal kanser olarak da bilinir.Orofaringeal karsinomanın bir
subtipidir ve hastalar HPV16 pozitiftir. (20)
1.4.1.5.İmmunoprofil
Skuamoz hücreli karsinomanın epitelial markerları sitokeratin olarak ifade
edilir.Sitokeratinin
tanı
paternleri;
malign
transformasyondaki
değişikliğe,keratinizasyon derecesine ve metastaz ihtimaline göre değişir.Low grade
SCC, orta-yüksek moleküler ağırlığa sahip sitokeratinle ifade edilirken; high grade
SCC ise düşük moleküler ağırlıklı sitokeratinlerle ifade edilir.High grade SCC,
vimentin olarak da ifade edilebilir. (20)
1.4.1.6.Metastaz
Oral skuamoz hücreli karsinoma lenfatik sisteme infiltre olur.Sıklıkla
submandibular lenf nodları ile yüzeyel ve derin servikal lenf nodlarına metastaz
yapar.Tümörden etkilenen ilk lenf nodu “sentinel\nöbetçi” olarak adlandırılır ve
tümör yayılımı bu nod üzerinden lenfatik sisteme gerçekleşir..Hematojen yayılım
daha az olmakla beraber çoğunlukla akciğerleri etkiler.
Tümörün lokal lenf nodlarına yayılımı prognozu kötü yönde etkiler.Regional
lenf nodlarına yayılım söz konusu ise akciğer ve karaciğer etkilenir.Malignite
kazanmış bir lenf nodülü klinik muayenede boyutları genişlemiş,sıkı kıvamda ve
fiksedir. (20)
1.4.1.7.Tedavi Seçenekleri
Malignite potansiyeli taşıyan oral lezyonlara sahip hastaların multidisipliner
olarak değerlendirilmesi önerilmektedir.Bu disiplinlere oral ve maksillofasiyal
cerrahi,oral diagnoz ve oral patoloji dahildir. (21) Tedavi tüm boyutlarıyla
değerlendirildiğinde bu disiplinlere radyasyon ve medikal onkoloji, protez ve
psikiyatri de eklenmelidir. Bu yaklaşım kompleks vakalarda birden fazla uzman
görüşü alınmasını sağlarken;
klinik uygulamalarda tecrübe kazanılmasına ve
bilimsel çalışmalardaki gelişmelere de yardımcı olur. (21)
Oral kanser varlığında temel tedavi seçenekleri cerrahi ve radyolojidir;
metastaz
varlığında primer yaklaşım olmamakla beraber kemoterapi de
uygulanır.Evre 1 ve evre 2 kanserlerde genellikle cerrahi ve radyasyon tedavisi
kombine olarak uygulanması yeterlidir.Ancak bu karar; tümörün boyutları,
lokasyonu ,sınıflandırması incelenerek multidisipliner bir yaklaşımla uzman bir ekip
tarafından alınır. (20)
Evre 3 ve evre 4 kanserlerde ise daha komplike bir tedavi yaklaşımı
uygulanırken hastalığın prognozu da zayıflar.Cerrahi ve radyasyon tedavisinin
kombine uygulaması en iyi opsiyondur.Metastaz varlığında servikal lenf nodları
etkilenirse hayatta kalma oranı %50 oranında azalır.Bu nedenle servikal lenf
nodlarının tutulduğu evre 3 ve 4 kanserlerde genellikle boyun diseksiyonu
yapılır.Ancak son çalışmalar evre 1 ve 2 oral SCC varlığında da servikal tutulum
görülebileceğini göstermiş; bu nedenle elektif boyun diseksiyonu yapılması da
önerilmiştir. (20)
1.4.2. Dudak Kanseri
Dudak kanseri ağız boşluğunda en sık görülen kanser çeşididir. Tüm baş boyun
bölgesine yerleşen kanserlerin %12’si kadardır ve daha çok alt dudakta görülür.
Nadir olarak ağız köşesinde ve üst dudakta da yerleşebilir. Daha çok 60 yaş üzeri
hastalarda rastlanır ve erkeklerde kadınlara göre daha sık görülür. Etiyolojide en önemli faktör ultraviole radyasyondur.(UVR).Bu nedenle uzun
süre güneş ışığına maruz kalmak en önemli etiyolojik faktör olarak kabul edilir.(26)
Dudak, koruyucu renkli tabakası olmadığı için güneş ışığına bağlı değişikliklere
duyarlıdır. Diğer etiyolojik faktörler arasında ise tüm oral kanserlerde olduğu gibi
tütün kullanımı ve alkol tüketimi gelir.
Oral hijyen yetersizliği diğer bir etiyolojik faktördür. Dudak kanserlerinde
pipo içimi etkiliyken diğer oral kavite bölgelerinde tütün ve tütüngillere benzer
bitkilerin ağızda çiğnenmesi ( Hindistan da bettel-nut, Türkiye de Maraş otu gibi),
reverse smoking olarak tanımlanan sigaranın yanan ucunun ağız içerisine alınması
gibi alışkanlıkların etkileri de önemlidir.
1.4.3. Dil Kanseri
Dil kanserlerinin büyük bir çoğunluğu dilin 1/3 orta kısım lateralinde yer alır.
Bunun, karsinojenleri içeren tükürüğün bu bölgeden akışı ve buralarda birikimi ile
ilgili olduğu ileri sürülmektedir. Artan görülme oranlarının içerisinde benzopren,
nitrozaminler gibi kanserojen madde bulunan enfiye şeklinde tütünlerin kullanımı ile
ilgili olabileceği ifade edilmektedir.Dil kanseri erkeklerde kadınlara göre çok daha
fazla görülür.Hastalığa genellikle 50 yaşından büyük bireylerde rastlanır.
Dil kanserinin en tipik bulgusu ağrısız bir kitle veya ülserdir. Lezyon sekonder
olarak enfekte olduğu zaman ağrılı olur. Tümör kenarları hafif kalkık, yüzeysel,
indure olmuş ülser şeklinde başlayabilir. Sonra bu oluşum mantar şeklini alabildiği
gibi alt dokulara da invaze olabilir. Böylece dilin sertleşmesine ve hareketinin
kısıtlanmasına neden olur. Tipik lezyonlar dilin yan kenarları ile altında şekillenir,
bazen de dilin dorsumunda meydana gelir.Dil kökünde görülen lezyonlar genellikle
asemptomatiktir fakat daha yüksek malignite gösterirler.Erken metastaz yaparlar ve
tedavileri güçtür. Olayların % 70 inde servikal metastaz görülür. İlerleyen olgularda
boğaz ağrısı ve yutma zorluğu görülebilir. Hastalığın prognozu şüphelidir. (10)
1.4.4. Ağız Tabanı Kanseri
Ağız tabanı kanserleri 50 yaşından büyük bireylerde ve % 93 oranında
erkeklerde görülür. Etiyolojisinde sigara, kötü ağız hijyeni, dental irritasyonlar,
epitelyal displaziler ve lökoplakiler etkilidir.
Bu lezyonlar ağız tabanı orta hattının bir tarafında, çeşitli büyüklükte sert bir
ülser halinde meydana gelirler. Ağrılı veya ağrısız olabilirler. Tümör daha çok ağız
tabanının arka kısmında şekillenir. Tümörün lokalizasyonundan dolayı kolaylıkla dil
mukozası ve mandibulaya yayılabilir. Derinlere doğru invaze olursa submandibuler
ve submaksiller bezleri de etkileyebilir. Tümörün metastazı genellikle submaksiller
lenf bezlerinde bulunur. Ağız tabanı kanserlerinin tedavisi çoğunlukla güçtür,küçük
lezyonların operasyonundan sonra bile nüks gelişebilir.
1.4.5. Yanak Mukozası Kanseri
Yanak mukozası kanseri lezyonları çoğunlukla ağrılı ve ülserlidir. Tümör serttir
ve derinlere doğru infiltre olabileceği gibi, infiltre olmayıp dışa doğru büyüme
gösterebilirler. Kadınlara oranla erkeklerde 10 kat daha fazladır ve çoğunlukla yaşlı
bireylerde görülür. Oldukça yüksek oranda metastaz yaparlar. Metastaza daha çok
submaksiller lenf düğümlerinde rastlanır. Hastalığın prognozu tümörün metastaz
yapıp yapmadığına göre değişir.Tedavisinde erken tanı varlığında cerrahi ve X ışını
tedavisinin kombine uygulanması söz konusudur.
1.4.6. Dişeti Kanseri
Ağzın malign tümörlerinin % 10-12 si gingivada şekillenir.Büyük oranda yaşlı
bireylerde görülür ve hastaların % 82 si erkektir.
Dişeti kanserlerinin oluşumunda genel risk faktörlerine ek olarak diş taşlarının
yaptığı devamlı irritasyon ile ve diş hekimleri tarafından yapılan taşkın dolgu, uygun
olmayan kron ve köprülerin önemli rol oynadığı düşünülmektedir. (26)
Dişeti kanseri maksiller dişetinden çok mandibuler dişetlerinde görülür.
Başlangıçta ya ülser şeklinde başlar veya dışa doğru kabarmış granüller ya da
verrüköz tipte oluşum sergiler. Ağrılı veya ağrısız olabilir.Tümörün serbest dişetinde
bulunma sıklığı yapışık dişetinde bulunma sıklığından fazladır. Tümör periosteum ve
kemiğe düzensiz infiltrasyon gösterebilir. Maksilladaki dişeti karsinomu maksiler
sinüslere yayılabilir buradan da damak ve tonsillere ulaşabilir. Mandibuladaki dişeti
kanserleri ise ağız tabanına, yanaklara ve kemiklere yayılım gösterebilir.Metastaz
varlığında servikal lenf nodlarında tutulum görülebilir.Gingiva kanserlerinin
tedavileri genellikle cerrahi yolla yapılır. (10)
1.4.7. Damak Kanseri
Damakta
görülen
epidermoid
karsinom
lezyonlarına
çok
sık
rastlanmaz.Genellikle yumuşak damakta ve erkeklerde görülür. Orta hattın iki
tarafında, sınırları belli olmayan, ülsere, ağrılı lezyonlardır. Lezyonlar çoğu zaman
orta hattı geçmiş, lingual dişeti ve tonsillaya yayılmış durumdadır. Sert damakta
şekillenen
kanserler
kemik
dokusu
ve
burun
boşluğuna
invazyon
gösterebilirler.Vakalarda regional lenf düğümlerinde metastaz görülebilir.
1.4.8. Maksiller Sinüs Kanserleri
Maksiller sinüs karsinomları, genellikle epidermoid tipte olsalar da bazen
adeno-karsinom tipinde de olabilirler. Hastalık yaşlı erkeklerde daha sık görülür.
İlk klinik belirtiler damak ve yüzün maksiler bölgesinin şişmesi, maksiller
molar dişlerin uzaması ve sallanması, burun tıkanması veya burundan akıntı
gelmesidir. Tümör sinüsün tabanında şekillenirse ağız tabanında bozukluğa; sinüsün
medial duvarında şekillenirse burun tıkanıklığına; sinüsün tavanında şekillenirse
gözde yer değişikliğine; sinüsün yan duvarında olursa yanağın şişmesine neden
olabilir.Ülserasyon ağız boşluğunda ya da yanak derisinde meydana gelebilir.
Tümör yayılımı görülmediği takdirde metastaz meydana gelmez. Metastaz
meydana gelirse maksiller ve servikal lenf düğümlerinde görülür.Tedavisinde cerrahi
ve radyasyon tedavisi uygulanır ancak prognozu çok iyi değildir.
1.5.ORAL KANSERLERİN ETİYOLOJİSİ
Karsinogenez klinik olarak yakınma oluşturan bir bulgu yaratana dek zaman
içinde birtakım çevresel faktörlerin etkisi ile gelişir; bu nedenle insan kanserlerinin
çok büyük bir kısmı ileri yaştaki ve belirli faktörlerin etkisi altındaki bireylerde daha
sık görülmektedir.
1.5.1.Sigara ve Alkol Tüketimi
Sigara içmek ve tütün çiğnemek oral skuamöz hücreli karsinoma gelişiminde
iki önemli risk faktörüdür. Sigara içenlerde içmeyenlere oranla OSCC gelişme
riskinin 5-9 arttığı gösterilmektedir. Kanser riskinin tüketilen sigara ve alkol miktarı
ile doğru orantılı olduğu saptanmıştır. Tütünde elliden fazla karsinojen
bulunmaktadır, bu karsinojenleri inaktive-aktive eden enzimleri kodlayan genlerdeki
polimorfizmler oral kanser gelişme riskini etkiler. Etanolün direkt karsinojenik etkisi
yoktur, karsinogenlere mukozal maruziyeti artıran bir solventtir. Hücre membranını
direkt etkileyerek permeabiliteyi artırır. Ayrıca nütrisyonel ve immün eksikliklere
yol açarak ve karaciğer fonksiyonlarını bozarak kanser gelişiminde rol oynamaktadır.
Tütündeki aromatik hidrokarbonlar ve nitrozaminler gibi güçlü kanserojenlerin yanı
sıra, duman ve ısı da ağzın müköz membranlarını irrite ederek kanser riskini arttırır.
Yılda tüketilen sigara sayısı, sigaranın filtreli ve filtresiz oluşu, içerdiği katran
miktarı ve inhalasyon şekli ile kanser riski arasında bir ilişki olduğu saptanmıştır.
Tütünü sigara olarak kullananların yanısıra, tütün çiğneme, betel yapraklarını
çiğneme gibi alışkanlıkları olanlarda da oral kavite kanserleri sıklıkla görülmektedir.
(26)
Alkol kullananlarda larenksin dış kısmında yerleşen kanserlerin oranının iç
kısmına yerleşenlerden daha fazla olmasının nedeni, bu bölgenin alkolle daha uzun
süre temas etmesidir. Bu sonuç ayrıca alkolün topikal etkisinin de önemli
olabileceğini göstermiştir. Nitekim uzun süre ve yoğun olarak alkollü ağız gargarası
kullananlarda oral kanser riskinin arttığını gösteren çalışmalar, bu görüşü
desteklemektedir.
1.5.2.Viral Enfeksiyonlar
Human papilloma virus (HPV)’ün; kadınlarda serviks kanseri gelişiminde rol
oynadığı gibi, oral karsinogenezde de etkili olduğu çeşitli çalışmalarda gösterilmiştir.
(3) Serviks kanserinde rol oynayan HPV 16 ve 18 oral kanserlerin sırasıyla % 22 ve
14’ünde saptanır.
Özellikle orofarinksin lingula ve palatin tonsillerden gelişen SHK etiyolojisinde
HPV rol oynar. Kanada’da yapılan bir çalışmada tonsil kökenli OSHK’lerde %43
oranında viral DNA saptanmıştır. Onkojenik HPV genomu saptanan bireylerde dil
kanseri gelişme riskinde %25 artış bildirilmiştir. Oral HPV infeksiyonu seksüel
davranış ile ilişkilidir. HPV 16 seropozitifliği oral kanserlerde 2 kat fazladır ve HPV
16 enfeksiyonu oral kanser riskini 6 kat artırır .Oral kavite kanserlerinde HPV
prevalansı %23 olarak bildirilmiştir.Oral kanserlerin oluşumunda katkıları olduğu
düşünülen diğer virüsler ise, Herpesvirüs grubu içerisinde yer alan Epstein-Barr ve
Human Herpes Virusleri’dir. (26)
1.5.3. Beslenme
Etiyolojik faktörler arasında beslenmenin de çok önemli bir yerinin olduğu son
epidemiyolojik çalışmalarla gösterilmiştir. Vitamin C içeren ve karotenden zengin
olan narenciye ürünlerinin, diyette yer alan süt ve süt ürünlerinin, kalsiyum, vitamin
D ve vitamin E’nin oral/farengeal kanserlerle aralarında ters yönlü bir ilişki
bulunmaktadır.
1.5.4. Ağız Hijyeni
Ağız hijyeninin kanser riski üzerine yapılan araştırmalarda periodontal
hastalıkları
bulunan
bireylerin
risk
faktörünün
daha
yüksek
olduğu
belirlenmiştir.Aynı araştırmada kayıp diş sayısının neoplazik oluşumların riskini
arttırdığı görülürken, restorasyon veya protez varlığının bu oluşumu etkilemediği
izlenmektedir. Oral kanser hastalarının oral hijyenlerinin belirgin biçimde kötü
olduğu gösterilmiştir. Ağız hijyeninin kötü olması, uyumsuz protezlerin ve hatalı
dolgu kenarlarının yumuşak dokuda kronik travma oluşturması oral kavite kanser
riskini arttıran faktörler arasında sayılmaktadır. Hastaların çoğunun dişlerini nadiren
fırçaladıkları, diş hekimine hiç gitmedikleri ve fazla sayıda diş kaybettikleri
gösterilmiştir. (26)
1.5.5. Onkogenezis
Onkogenezis normal sağlıklı bir hücrenin premalign potansiyele sahip hücre
şekline dönüşmesidir. Hücrenin bağımsız çoğalabilme kabiliyeti ile karakterize olan
bir dönüşümdür. Onkogenesizde bir dizi genetik ve epigenetik (gen değişikliği
olmaksızın)değişiklikler yer alır.Bu değişiklikler şunlardan oluşur; hücrenin
sinyalini, büyümesini, hayatta kalmasını, hareket kabiliyetini, anjiogenesisini(kan
damarlarının çoğalması) ve hücre döngüsü kontrolünü regüle eden moleküllerin
salgılanması ve fonksiyonudur. Kanserin ötesinde temel ve basitleştirilmiş genetik
mekanizma kavramı onkogenlerin aşırı salınımı ve TSG lerin inaktifleşmesidir.
Hücre döngüsünün kontrolü özellikle hücrelerin çoğalmasını yöneten çeşitli
onkogenlerin
aşırı
salınımı
ve
aktivitesi
(amplifikasyon)
nedeniyle
bozulur.Hücrelerin korunmasını sağlayan genler tümör baskılayıcı genlerdir(TSG).
Bu genlerin en önemlilerinden biri büyümenin kontrolünde kontrol noktası görevi
yapan P16 genidir. Diğer bir önemli TSG, malignant hücreleri apoptozis yoluyla
imha eden P53 tür. Günümüzde mikroray teknolojisi araştırmacılara neredeyse
bilinen tüm insan genomundan çok fazla miktarda bilgi üretebilme yeteneği
kazandırmaktadır ve genlerdeki birçok değişikliğin onkogenesis de yer alabileceğini
göstermektedir. (10,22)
1.5.6. Onkogenler
Epidermal büyüme faktörü reseptörü(EGFR) geni gibi onkogenlerin aşırı
salgılanması, hücrelerin büyümelerini, hayatta kalmalarını ve yayılmalarını
arttırabilir ve kanser gelişmesine yol açabilir. Tanımlanan onkogen aralığı çok
geniştir ve hareket mekanizmaları oldukça karmaşıktır. (22)
1.5.7. Tümör Baskılayıcı Genler
Tümör
baskılayıcı
genler;hücre
döngüsünü,
programlı
hücre
ölümünü(apoptozis), hücrenin yapışmasını ve DNA tamirini regüle ederek
büyümenin kontrolünde görev yapan genlerdir. Bu genlerin faaliyetleri mutasyonlar
ve hypermethylation gibi faktörler nedeniyle bozulabilir ve herhangi bir kanser
türüne yol açabilirler. (22)
1.5.8. Diğer Faktörler
1.5.8.1.Kronik aktinik maruziyeti: Dudak kanseri riskini arttırdığı saptanmıştır.
1.5.8.2.Plummer-Vinson sendromu: Demir eksikliği anemisi, disfaji ve özefagial
webden oluşan bu sendromda orofarinks ve özefagus kanseri olguları bildirilmiştir.
1.5.8.3. Fanconi anemisi (FA): Fanconi Anemisi % 90'in üzerinde aplastik anemi,
% 10 civarında da lösemi veya solid tümörler ve multipl konjenital defektler ile
birlikte olabilen otozomal resesif bir hastalıktır. Kromozomal instabilite, özellikle
klinik tablonun çok fazla fikir vermediği olgularda iyi bir tanı kriteri olarak
kullanılmaktadır. %14 FA’lı hastada 40 yaşına geldiğinde baş boyun kanseri gelişir.
1.5.8.4. Pozitif aile öyküsü: Bir ya da daha fazla birinci derece akrabasında baş
boyun kanseri görülen bireylerde baş boyun kanseri görülme riski 2-4 kat artmıştır,
bu risk artışı sigara ve alkol kullanımı gibi bilinen risk faktörleri olan bireylerde daha
belirgindir.
1.5.5.İmmünosüpresyon: Renal transplant alıcılarında lökoplaki, saçlı lökoplaki,
gingival hiperplazi, displazi ve dudak kanseri riski artmıştır. HIV pozitif hastalarda
oral kanserin daha genç yaşta ve daha sık görüldüğü ve daha agresif seyrettiği
gösterilmiştir.
BÖLÜM II
ORAL KANSERLERİN ERKEN TANISINDA HASTAYA YAKLAŞIM VE
DİŞ HEKİMİNİN ROLÜ
2.1.Hastaya Yaklaşım
2.1.1.Hastanın Hikayesi
Oral kanser muayenesinin ilk adımını hastanın hikayesinin detaylı olarak
sorgulanması oluşturur.Bu adım:
Hastanın şimdiki medikal hastalıklarını,uygulanan tedavi basamaklarını ve de
alerjilerini
Alışkanlıklar ve yaşam şekillerini(Özellikle oral kaviteyi ilgilendiren
tütün,alkol,betel kullanımının sıklığı,süresi ve miktarını)
Oral semptomlarını(ağrı ve rahatsızlık durumları) sorgular. (11)
2.1.2.Görsel Muayene(İnspeksiyon)
2.1.2.1.Ekstraoral Muayene
Baş ve boyun bölgesinde yer alan asimetri,hassasiyet ve şişlik
Submandibular,sublingual,servikal
ve
supraclavicular
lenf
nodlarının
muayenesi(büyüklük,sayı,hassasiyet ve mobilite yönünden değerlendirilmesi)
Dudak ve perioral dokulardaki anormalliklerin palpasyonla muayenesi (11)
2.1.2.2.İntraoral Muayene
Oral kanser gelişme riskinin yüksek olduğu(dilin lateral ve ventral
kısımları,ağız tabanı, yumuşak damak kompleksi) yumuşak doku bölgelerinin
detaylı muayenesini içerir. (11)
2.1.2.3.Lezyonun Değerlendirilmesi
İnspeksiyonla fark edilen her bir lezyon boyut,renk,dokuların durumu ve
lezyon sınırları yönünden değerlendirilir.Özellikle beyaz ya da kırmızı-beyaz
renkli lezyonlar ile ülserli ya da indüre lezyonların varlığında detaylı
inceleme yapılmalıdır. (11)
2.1.3.Oral Kanserlerin Erken Tanısında Kullanılan Yöntemler
Toluidin mavisi (TB) ile vital boyama
ViziLite® (Zila Pharmaceuticals, Amerika)
ViziLite® Plus (ViziLite+TB) (Zila Pharmaceuticals,Amerika)
Microlux DL (AdDent, Amerika),
Orascoptic DK (Orascoptic, Kerr Company,Amerika)
VELscope® mukoza görüntüleme sistemleri(LED Dental, Kanada)
FISH Analizi
Tükrük Biomarkerları
2.1.3.1.Vital Doku Boyama (Toluidin Mavisi ile Boyama Yöntemi)
Tolonyum klorit olarak da bilinen toluidin mavisi,nükleik asitleri boyayabilen
bir vital doku boya maddesidir. (17)
Toluidin mavisi; dokularda hızlı bölünen hücrelere (inflamatuar, rejeneratif ve
neoplastik dokular gibi), oral premalign/malign lezyonlar ile ilişkili DNA’da
farklılaşma olan alanlara ya da her ikisine birden bağlanabilir.Hücre çekirdeğindeki
DNA ile hücre sitoplazmasındaki RNA, tolonyum kloriti sabitler.Mitozun yoğun
olduğu hücrelerde boya nükleik asitler tarafından tutulur ve koyu mavi renkte
boyanmasına neden olur.
Klinik muayenede gözden kaçabilecek erken dönem malign lezyonlarda mitoz
hızı yüksek olduğundan, bu lezyonlar toluidin mavisiyle boyama yöntemi ile tespit
edilebilir. Ayrıca, biyopsi alınacak alanların ve eksizyonu planlanan displazik epitel
veya
karsinomanın
sınırlarının
belirlenmesinde
ya
da
ikincil
tümörlerin
araştırılmasında toluidin mavisiyle boyamaya başvurulmaktadır.
Toluidin mavisi, rutin hastaların ve yüksek risk grubu hastaların geniş ölçekli
taramalarında ağız çalkalama solüsyonu veya topikal ajan olarak uygulanır. Ağız
çalkalama solüsyonu ile gargara yapıldığında ise oral kavitenin tamamı kaplandığı
için başarılı olarak kullanılmaktadır.Ağız çalkalama solüsyonu ile muayene
protokolü aşağıdaki sıraya göre uygulanır:
a. 20 saniye 30 ml % 1’lik asetik asit ile,
b. 20’şer saniye iki kez su ile,
c. 5-10 ml % 1’lik toluidin mavisi solüsyonu ile,
d. 1 dakika 30 ml % 1’lik asetik asit ile,
e. Son olarak su ile ağız çalkalatılır.
Daha sonra oral kavite muayene edilir, boyanmış alanların lokalizasyonu,
boyutu ve boyanma yoğunluğu not edilir. Normal, sağlam mukoza boyayı absorbe
etmez. Ancak dil sırtı, gingival oluklar, debrisle kaplı yüzeyler gibi alanlarda boya
mekanik olarak tutunabilir. Bu alanları azaltıp hatalı pozitif değerini düşürmek için
boyamadan sonra mutlaka asetik asit gargarası yapılmalıdır.
Uygulanması basit, hızlı ve ucuz bir teknik olmasına rağmen, hatalı-pozitif
oranının yüksek olması nedeniyle tolonyum klorit kullanımı zaman içinde
popülerliğini yitirmiştir. Ancak dezavantajlarına rağmen, toluidin mavisi ile vital
boyama yöntemi diş hekimleri tarafından kullanılan yardımcı bir yöntem olmaya
devam etmektedir. (9,10,17)
2.1.3.2.ViziLite®
Kemiluminesans ışıkla belirleme sistemi olarak tanımlanan ViziLite® sistemi
(Zila Pharmaceuticals,Amerika) 2002 yılında, baş ve boyun muayenesinde erken
kanser lezyonlarının görüntülenmesinin geliştirilmesi için Food and Drug
Administration (FDA) tarafından onaylanan ilk sistem olmuştur. Toluidin mavisiyle
boyama yöntemine benzer olarak, ViziLite uygulaması da hücre çekirdeğini temel
almaktadır. Bu sistem; düşük frekanslı ışık karşısında sağlıklı ve kanserli dokularda
hücre çekirdeğinin ışığı yansıtma özelliğinin farklı olduğu esasına dayanmaktadır.
(17)
ViziLite kapsül veya kemilüminesans ışık çubuğu, dışta asetilsalisilik asit
içeren esnek plastik kapsül ve içte hidrojen peroksit içeren kırılgan bir cam şişeden
oluşur. Aktive etmek için kapsül bükülür ve içteki şişe kırılır. Böylece kimyasal
ürünler tepkimeye girer ve 430-580 nm dalga boyunda, yaklaşık 10 dakika süren
mavimsi beyaz ışık üretir.
Sistem kullanılırken ilk olarak oral mukozadaki glikoprotein engelini
temizlemek için hasta bir dakika boyunca %1’lik asetik asit çözeltisi ile gargara
yapar ve mukoza hafifçe kurutulur. Böylece dehidrate edilen dokuların
hücrelerindeki nükleer yapılar daha belirgin hale gelir. Ortam karartıldıktan sonra
yaygın mavimsi beyaz kemiluminesans uygulanır. Sağlıklı epitel dokusu ışığı
absorbe ederek koyu görünürken yüksek çekirdek/sitoplazma oranına sahip, epitelde
hiperkeratinizasyon bulunan ve/veya önemli enflamasyon olan alanlardaki anormal
hücreler tarafından ışık yansıtılır ve daha parlak, sınırları ayırt edilebilen,belirgin
“aseto-beyaz alanlar” olarak görülür. (17)
ViziLite sisteminin en büyük dezavantajı, düşük spesifite ve dolayısıyla yüksek
hatalı pozitif oranıdır.Diğer sınırlamalar ise yüksek maliyet ve biyopsi için uygun
alanı belirtmede yetersiz olmasıdır.
2.1.3.3.ViziLite® Plus (ViziLite+TB)
ViziLite sistemi ile ilgili çalışmalarda hatalı negatif oranını arttırmadan hatalı
pozitif sayısını azaltmak için ViziLite’ın toluidin mavisi ile birleştirilmesi (ViziLite
Plus®) önerilmiştir. Ayrıca ViziLite Plus sistemindeki toluidin mavisi, aseto-beyaz
lezyonda kemilüminesans ışık kaynağı uzaklaştırıldığında bile biyopsi için uygun
alanın belirlenmesine yardımcı olur. (17)
2.1.3.4.Microlux DL
ViziLite’ın temel özelliklerini gösteren Microlux DL sistemi; batarya ile
çalışan ışık yayan diyot(LED) ve otoklavlanabilen ışık rehberinden oluşmaktadır.%
1’lik asetik asit solüsyonu ile ağız çalkalandıktan sonra düzensiz hücreler çevre
dokular ile kontrast oluşturan beyazımsı (aseto-beyaz alan) renk alır. Lezyonların
beyazlaşmasının ardından yaygın mavi-beyaz ışık üreten cihaz ile oral kavite
aydınlatılarak incelenir. (17)
2.1.3.5.Orascoptic DK
Orascoptik DK sistemi Microlux DL sistemindeki gibi batarya ile çalışan mavibeyaz (440 nm) ışık yayan diyot (LED) ışık kaynağı, ışığın iletilmesini sağlayan
steril edilebilen yarısaydam cam uç ve % 1’lik asetik asit solüsyonundan
oluşur31,35,41. Her iki sistemde de LED ışık kaynağından oral dokulara ışığı
iletmek için benzer problar kullanılır. (17)
2.1.3.6.VELscope®
VELscope® sistemi 400-460 nm dalga boyunda ışık yayan bir kaynak ve direkt
görüntüleme için manuel bir üniteden oluşur. Bu ışık altında, normal oral mukoza
yeşil oto-floresans yayarken anormal alanlar floresans ışığını absorbe eder ve koyu
görünür.Böylece erken biyokimyasal değişiklikler gözle görülür hale gelmeden önce
belirlenebilir, patolojik lezyonlar erken teşhis edilebilir. (17)
2.1.3.7.FISH Analizi
Son zamanlarda hücre morfolojilerini ve sitogenetik karakterlerini analiz eden
birçok hücre tarama sistemi tanıtılmıştır. FISH analizi de bunlardan biridir. Çeşitli
çalışmalara göre bu sistemin iki önemli özelliği vardır. Birincisi, sistemin hızlı ve
etkili bir taramaya izin vermesi; ikincisi ise aynı hücrede hem FISH analizi hem de
morfolojik analiz yapılabilmesidir. (12)
Floresan In Situ Hibridizasyon (FISH), nükleik asit probları aracılığı ile
preperat üzerinde bulunan hücresel ya da kromozomal DNA veya RNA nın
incelenmesi temeline dayalı bir tekniktir. Bu teknikle kromozomal DNA ya da RNA
hücre yapısı bozulmaksızın incelenebilir. Oral prekanseröz lezyonlardaki DNA
yapısı de sitometride görüntülenebilir.
FISH analiz sistemi; erken tanı potansiyelini geleneksel histolopatolojik
yöntemlere göre arttırır. Bu metot kolay uygulanabilir, tekrarlanabilir ve son derece
hassastır. Ancak DNA histogramlarının yorumlanması ve görüntü sitometrisinin
kullanımındaki
zorluklar
nedeniyle
FISH
analizi
her
zaman
kolay
uygulanamayabilir..Bu nedenle kombine kullanımlar önerilmektedir.FISH analizi ve
fırça biopsisinin kombine kullanımı şüpheli oral lezyonun tanısında spesifiteyi arttırır
ve lezyonun tedavisinde rehberlik eder. Aynı zamanda hastalığın prognozunun
iyileştirilmesinde de etkilidir; bu nedenle umut verici bir prognostik gösterge olduğu
düşünülmektedir. (8,12)
2.1.3.8.Tükrük Biomarkerları
Tükürüğün ağız kanserleriyle ilişkili bir sıvı olması, kolay toplanabilmesi ve
minimal yayılım göstermesi nedeniyle tükürük biomarkerları ağız kanserlerinin
saptanması ve ilerleyişinin görüntülenmesi açısından önemlidir. Tükürükte bulunan
üç tümör marker’ı (TPA, CA125, Cyfra 21-1) kanser olgularında yüksek olarak
saptanmıştır. P53 genindeki mutasyonların skuamoz hücreli karsinoma dahil
kanserlerde en sık görülen mutasyonlar olduğu ve özellikle ilerlemiş safhalarda
görüldüğü belirtilmektedir.Servikal kansere neden olan Human Papillomavirus’un
(HPV) ve Epstein Barr Virus’un(EBV) baş ve boyun bölgesinde karsinogenezisi
ilerlettiği düşünülmektedir. (3,25)
2.1.3.9.Flow Sitometri
Flow sitometri, hücre veya partiküllerin akmakta olan bir akışkanın içindeyken
karakteristiklerinin ölçülmesidir. Akım sitometrisi ile bir süspansiyon halindeki
hücre ya da partikuller, lazer ışığı ile aydınlatılmakta olan bir bölmeden geçirilir;
hücrelerin ışığın önünden geçerken verdikleri sinyaller toplanarak analiz edilir.
Oluşan sinyallerin kaynağı, hücrenin büyüklük, granülite gibi fiziksel özellikleri
olabildiği gibi; hücreye bağlanan çeşitli fluorokromlar da olabilir. Böylece hücre ya
da partikülün immunfenotipi, DNA içeriği, enzim aktiviteleri, hücre membran
potansiyeli, canlılığı gibi çeşitli özellikleri hakkında bilgi verirken; kanserli hücre
tanısında ve AIDS hastalarının kanındaki CD4 lenfosit seviyesinin izlenmesinde de
kullanılır. (23)
2.1.4.Diagnostik Biyopsi
2.1.4.1.Oral Eksfoliyatif Sitoloji / OralCDx ve Biopsi
Günümüzde, histopatolojik inceleme displazinin varlığı ve derecesinin
belirlenmesinde en güvenilir yöntemdir. (4) Oral kanserler erken aşamalarında
genellikle asemptomatiktir ve ilerlemiş oral kanserler ile ilgili ülser, sertleşme, şişlik,
kanama ve servikal lenfadenopati gibi klasik bulguları göstermezler.İnsizyonel
biyopsinin invaziv ve agresif oluşu sebebiyle eksfoliyatif sitolojinin önemi giderek
artmıştır. (15)
OralCDx sistemi, oral fırça biyopsisi ile toplanan örneklerdeki hücrelerin
bilgisayar programı kullanılarak tanınması esasına dayanır. Sistem, fırça biyopsisi
için özel üretilmiş fırça, lam, test istek formu, sabitleştirici (alkol/polietilen glikol) ve
örnekleri CDx laboratuarına göndermek için kullanılan bir konteynırdan oluşur.Fırça
lezyonun yüzeyine yerleştirilir ve kızarıklık veya hemorajik noktalar oluşuncaya
kadar 5-10 kere döndürülür.Elde edilen hücre materyalleri lam üzerine taşınır,
sabitlenir ve uygun barkod ile kutuya yerleştirilerek analiz için gönderilir. (17)
Örnekler;
“negatif”: epiteliyal anomali yok,
“atipik”:diagnostik anlamı şüpheli epitelyal değişiklikler(displazi lehine
atipik veya inflamasyon lehine atipik olup olmadığı belirtilir),
“pozitif”: displazi veya karsinoma bulgusu
“yetersiz”: eksik transepitelyal örnek (oral mukozanın üç epitelyal
tabakasından -yüzeyel, orta, bazal- yeterli hücre örneği içermeyen) olarak
sınıflandırılır. (17)
Oral lezyonların belirlenmesinde eksfoliyatif sitoloji cerrahi biyopsi ile
karşılaştırıldığında; non-invaziv, ağrısız, zararsız, hasta tarafından kabul edilebilir,
hızlı ve basit bir yöntem olmasının yanı sıra, geniş lezyonlarda birden fazla cerrahi
biyopsi alma gereksinimini ortadan kaldırması gibi avantajlar sunar.
Yapılan araştırmalar, tekniği geliştirmekte ve moleküler analizler ile
birleştirerek spesifitesini arttırmaktadır. Ancak malignensi şüphesinin yüksek olduğu
lezyonlarda histopatolojik analiz için insizyonel biyopsi zorunludur.
Şüpheli malignant lezyonlara, kesin bir tanı koyabilmek için biyopsi yapmak
zorunludur. Potansiyel malignant oral lezyonlarda doğru teşhis biyopsinin kalitesine,
yeterli klinik bilgiye ve biyopsi sonuçlarının doğru yorumlanmasına bağlıdır. (9)
Deneysel çalışmalar insizyon biyopsisinden sonra I ve II nci evre ağız skuamöz
hücre karsinomundan boyun metastazları sıklığının arttığını ve bir klasik insizyon
biyopsilerinden 15 dakika sonra periferal kanda oral SCC tümör hücrelerinin
varlığını tespit etmişlerdir. İlaveten, klinisyenlerin insizyon biyopsisinden sonra,
özellikle oral SCC’ nin bazı formları ve homojen olmayan lezyon varlığında eksik
tanı konulabileceği unutulmamalıdır.
Toluidin ile vital boyama, büyük lezyonlarda biyopsi bölgesi seçimine yardımcı
olabilir ve çoklu biyopsilerde yanlış tanı yüzdesini azaltır. (17)
Eksizyon biyopsisi teorik olarak daha üstündür çünkü klinik yönden anormal
tüm bölgede histopatolojik muayene yapmak mümkündür. Primer tümörlerin
histolojik özelliklerinin
(malignite derecesi ve istila derinliği gibi) tümörün
rekürrensi, lenf bezi tutulumu ve sebebe özgü sağ kalım konusunda bir prognostik
değere sahip olduğu gösterilmiştir. Dolayısıyla bir insizyon biyopsisinin, tömürün
ilerleyen kenarının bir kısmını içerecek şekilde yeterli ölçüde ve derinlikte olması
önemlidir. (9) En ideali derin kenar dahil edilmesidir fakat bu mümkün değilse (
büyük tümörlerde) periferal kenar çoğu zaman geçici değerlendirmeye olanak
verecek kadar alınmalıdır.
2.2.Oral Kanserlerin Erken Tanısında Diş Hekimliğinin Rolü
Diş hekimleri, oral kanserlerin bulgu ve semptomlarının tespit edilebilmesi
açısından eşsiz bir konumda bulunmaktadırlar. Bunun sebebi diğer primer sağlık
hizmeti sağlayıcılarına kıyasla hastalarını daha sık ve daha düzenli görmeleridir . Diş
hekimlerinin ağız boşluğuyla sınırlanmış bir alana odaklanmaları sayesinde ağız
kanseri için önemli risk faktörlerini de içeren daha spesifik bir medikal ve
davranışsal anamnezi kolayca alabildikleri düşünülebilir.
Oral skuamoz hücreli karsinomanın erken evrelerinde, hayatta kalma ve
fonksiyon sağlama başarısını arttıran en önemli faktör erken tanıdır.Histolojik olarak
teşhis edilmiş 91 oral epiteliyal displazi vakasını içeren bir çalışmada, grupta yer alan
ve erken tanıya bağlı olarak tedavi edilen oral SCC lezyonlarında rekürrens ve sağ
kalım oranlarında önceki gruplara kıyasla mükemmel boyutlarda iyileşme
görülmüştür. (21)
Son günlerdeki araştırmalar göstermektedir ki; diş hekimleri tarafından yapılan
muayeneler, yüksek riskli hastalarda oral kanser tanısında en uygulanabilir ve uygun
maliyetli yöntemlerdir. (21)
BÖLÜM III
SONUÇ
Ağız kanserlerini teşhis etmede en büyük görev diş hekimlerine düşmektedir.
Yüksek risk grubundaki bir hastayı tanımak, premalign bir lezyonu fark ederek
kanseröz bir lezyona tanı koymak diş hekiminin sorumluluğundadır.
Çoğu oral premalign lezyon bening görüntüleri nedeniyle göz ardı edilebilir.
(8) Bu nedenle oral kanserler genellikle hastalığın ileri evrelerinde teşhis
edilirler.Teşhisin gecikmesi tedavi başarısını olumsuz yönde etkiler.Ancak
günümüzde moleküler ve biyokimyasal tekniklerin kullanımıyla oral kavitedeki
neoplastik değişikliklerle ilgili pek çok bilgiye ulaşılmıştır. (8)
Diş hekimlerinin öncelikli görevi yüksek risk grubundaki bir hastayı tanımak,
detaylı bir klinik muayene yapmak ve erken teşhisi sağlamaktır. Özellikle yüksek
risk grubunda bulunan, sigara kullanan, çalışma ortamında kanserojenlere daha fazla
maruz kalan ve orta yaş üzeri hastalarda rutin dental kontroller esnasında oral kanser
taraması da yapılmalı ve hastalar bu konuda bilgilendirilmelidir. Uzun süreli,
iyileşmeyen lezyonlara şüphe ile yaklaşılarak mutlaka biyopsi yapılmalı ve biyopsi
sonucu malignite açısından negatif olsa bile, klinik şüphe devam ediyorsa gerekli
takipler sürdürülmelidir. Biyopsi sonucuna göre hastalar en kısa süre içinde tedaviyi
gerçekleştirebilecek hekimlere yönlendirilmelidir.
BÖLÜM IV
KAYNAKLAR
1. A deficit in biopsying potentially premalignant oral lesions in Puerto Rico.
Douglas E. Morse, Walter J. Psoter Lumarie Cuadrado,Yves A. Jean, Joan Phelan ,
Khush Mittal , Carmen J. Buxo Gustavo D. Cruz a, Augusto Elias.
Cancer Detection and Prevention 32 ,(2009), 424-430
2. Adjunctive techniques for oral cancer examination and lesion diagnosis. A
systematic review of the literatüre. Lauren L. Patton, Joel B. Epstein, A. Ross Kerr
3. Biomarkers of oral premalignant epithelial lesions for clinical application
Rajakishore Mishra. Oral Oncology 48 ,(2012), 578–584
4. Biopsy and Histopathologic Diagnosis of Oral Premalignant and Malignant
Lesions. Catherine F. Poh, PhD, Samson Ng, , MSc, Kenneth W. Berean, P. Michele
Williams,); Miriam P. Rosin,; Lewei Zhang. Vol. 74, No. 3, Nisan 2008
5. Delayed diagnosis of oral squamous cell carcinoma: a case series. Nihat Akbulut,
Bengi Öztaş, Şebnem Kurşun, Şehrazat Evirgen. Akbulut et al. Journal of Medical
Case Reports 2011, 5, s: 291
6. Detection and Screening of Oral Cancer and Pre-cancerous Lesions
Shou-Yen Kao, Yu-Wei Chu, Ya-Wei Chen, Kuo-Wei Chang, Tsung-Yun Liu.
J Chin Med Assoc 2009,72,(5), s: 227–233
7. Detection and treatment of early cancers of the oral cavity .Crispian Scully, R.
Peter Ward-Booth
8. Detection of non-diploid cells in premalignant and malignant oral lesions using
combined morphological and FISH analysis – a new method for early detection
of suspicious oral lesions. Abraham Hirshberg , Noam Yarom , Ninette Amariglio ,
Ran Yahalom ,Iris Adam , Rachel Stanchescu , Issahar Ben-Dov , Shlomo Taicher ,
Gideon Rechavi , Luba Trakhtenbrot. Cancer Letters 253,(2007), 282–290
9. Ege Üniversitesi Diş Hekimliği Fakültesi Ağız, Diş ve Çene Hastalıkları Cerrahisi
ders notları
10.Ege Üniversitesi Tıp Fakültesi Patoloji ders notları
11. Guideline for the Early Detection of Oral Cancer in British Columbia 2008
12. Hematolojide FISH. Dr. Beyhan Durak/ Osmangazi Üniversitesi Tıp Fakültesi
Tıbbi Biyoloji ve Genetik Anabilim Dalı, Eskişehir
13. Kaya A. Oral Mukozal Malignensilerin Erken Tanısında Kullanılan Noninvaziv
Yöntemlerin Karşılaştırmalı Değerlendirilmesi. Ege Üniversitesi Diş Hekimliği
Fakültesi Oral Diagnoz ve Radyoloji A.D. Doktora Tezi
14. Lichen Planus. Katta R.(2000), 61, s:3319-3324,3327-3328
15. Oral cancer: Current and future diagnostic techniques. Crıspıan Scully, José V.
Bagan, Colın Hopper, Joel B. Epsteın. (Am J Dent 2008,21,s:199-209)
16.Oral erythroplaki review. Oral oncology, 41,s:551-561
17.Oral Mukozanın Şüpheli Lezyonlarının Teşhisinde Kullanılan Yardımcı
Yöntemler. Elif Sadık, Meryem Toraman Alkurt. GÜ Diş Hek Fak Derg 29(3),s:201208, 2012
18. Oral Oncology , 47,(2011), 920-921
19. Oral Patoloji ; Satı Baran,Gazi Üniversitesi Diş Hekimliği Fakültesi
20. Oral Squamous Cell Carcinoma (OSCC): Review and Histological Types. Shahid
Jamal, Sajid Mushtaq. Pak Armed Forces Med J 2015, 65,(3),s:420-25
21. Outcomes of oral squamous cell carcinoma arising from oralepithelial dysplasia:
rationale for monitoring premalignantoral lesions in a multidisciplinary clinic
M.W. Ho, E.A. Field, J.K. Field, J.M. Risk, B.P. Rajlawat, S.N. Rogersa, ,J.C.
Steele, A. Triantafyllou, J.A. Woolgar, D. Lowe, R.J. Shaw. British Journal of Oral
and Maxillofacial Surgery 51, (2013), 594–599
22.Scully C. Onkogenes,onco-suppressors,carcinogenesis and oral cancer Br dent J,
173,s:53-59
23. The flow cytometric analysis of premalignant and malignant lesions in head and
neck squamous cell carcinoma. Kamal-Eldin Ahmed Abou-Elhamd , Tito Naeem
Habib. Oral Oncology (2007),43, 366– 372
24.. The role of the dentist in the prevention and early diagnosis of oral cancer . Vol
57 no 1, Ocak 2012
25.Tükürük Biomarkerlarının Erken Tanıdaki Rolü. Melis ARAZ, Yeliz GÜVEN,
Oya AKTÖREN
26.The Risk Factors, Premalignant Lesions and Chemoprevention Oral Cavity
Cancers. Öztürk B , Coikun U,Yaman E, Kaya AO : UHOD 2009-19
ÖZGEÇMİŞ
1992 yılında İzmir’de doğdum. İlköğrenimime Ödemiş Zafer İlköğretim
Okulu’nda başladıktan sonra öğrenimimi 2006 yılında Balçova 80.Yıl Orhan Gazi
İlköğretim Okulu’nda tamamladım.2010 yılında Güzelbahçe 60.Yıl Anadolu
Lisesi’nden mezun oldum. 2010 yılında Ege Üniversitesi Diş Hekimliği Fakültesi’ni
kazandım.